Из за чего может быть одышка при ревматизме
Ревматизм — коварный недуг, проявляющийся множеством осложнений. Болезнь чаще всего затрагивает суставы, область сердца, нервную систему. Ревматические поражения легких встречаются значительно реже, но риски исключать нельзя. Проникновение недуга в дыхательную систему чревато серьезными нарушениями здоровья, не исключая возможности летального исхода. Среди поражений легких ревматического происхождения встречаются пневмония, плевриты, воспаление мелких сосудов. Различные виды поражения дыхательных путей обладают специфическими признаками, позволяющими выявить заболевание, предложить больному эффективную схему лечения.
Особенности ревматической пневмонии
Воспалительный процесс в области дыхательных путей, обусловленный ревматической лихорадкой, проявляется у взрослых, детей, подростков. Больных беспокоит следующая симптоматика:
- повышенная температура тела (превышает 39 градусов, легко поднимается до 40 градусов);
- сильный кашель (процесс откашливание бывает сухим или сопровождается сгустками мокроты коричневого цвета, иногда с примесью крови);
- ухудшение состояния пациента (чувство слабости, непрерывное желание спать, беспокоящее ощущение вялости, отказ от еды);
- одышка в ситуациях покоя (отсутствие физической нагрузки, резких движений);
- боли в грудной области (больных ревматизмом тревожат тянущие ощущения, чувство рези, колющие боли);
- проявление хриплого дыхания (особенно ярко выявляется у детей);
- сбои ритма сердцебиения (сердце стучит чаще или реже обычного, ритм самопроизвольно изменяется).
Верный диагноз помогают установить дополнительные анализы, определяющие недуг (например, анализ крови на АСЛ-О). Точности медицинского заключения способствует рентген (снимки ясно отражают очаги поражения). Опытный доктор выявит форму поражения, подберет правильную схему лечения. Попытка самостоятельно пытаться излечить пневмонию легко вызовет необратимые осложнения.
Пневмония подобного типа обычно проявляется при серьезном развитии ревматизма. Чаще всего воспаление в сфере дыхательных путей — не единственное проявление недуга. Снизить риск развития пневмонии позволяет своевременная борьба с ревматизмом.
Внимание! Ревматическую пневмонию легко перепутать с воспалением вирусного или бактериального происхождения. Симптоматика схожа, лечение различно! Подозрение должно вызвать отсутствие эффекта в лечебном процессе. Легочное поражение, обусловленное ревматической атакой, невозможно вылечить без использования противоревматических лекарственных средств.
Специфические признаки плеврита ревматического происхождения
В отличие от пневмонии, ревматический плеврит встречается достаточно часто. Заболевание проявляется разными симптомами:
- Дыхание становится болезненным: интенсивные боли проявляются при вдохе, выдохе. Особенно сильные болевые ощущения беспокоят пациентов при глубоком дыхании.
- Интенсивный кашель не сопровождается выплевыванием мокроты.
- Температура повышена (часто превышает 39 градусов).
- При прослушивании пациента через фонендоскоп слышится звук трения плевры (шуршание сопровождает вдохи, выдохи). Самостоятельно пациент услышать тревожные сигналы не в состоянии.
- В области груди выражены боли (пациенты описывают чувство тяжести, болезненные ощущения при поворотах тела).
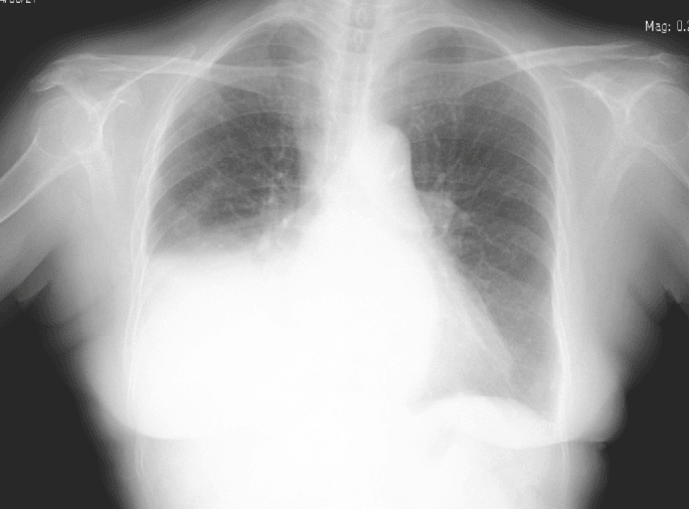
Плеврит, вызванный ревматизмом, отличается от других форм плеврита более мелкими выпотами (областями скоплениями жидкости в сфере плевральной полости). Обнаружить и оценить размеры выпотов позволяет проведение рентгена, полноценного ультразвукового исследования, инновационной компьютерной томографии. Выбор инструментов диагностики осуществляется доктором, исходя из конкретного случая болезни, индивидуальных особенностей больного, доступности медицинского оборудования. Наиболее точные, обширные результаты выдает проведенная компьютерная томография.
Важно помнить — обычно легочные плевриты сопровождают затянувшийся невылеченный ревматизм, успевший поразить другие органы. Изолированно плевриты ревматоидного происхождения встречаются крайне редко.
Зачастую недуг имеет стертую выраженность симптомов, затрудняя постановку верного медицинского заключения. Больные недооценивают опасность недуга, лечатся дома, игнорируют медицинскую помощь. Предотвратить опасность развития болезни поможет визит к доктору, способному услышать подозрительные шумы, выявить настораживающие симптомы, назначить дополнительные анализы.
Симптомы воспаления мелких сосудов легких ревматического происхождения
Воспаление мелких сосудов легких ревматического происхождения без должного лечения приводит к поражению легочных тканей. Заболевание выявляется следующей симптоматикой:
- сильный кашель, в ходе которого пациент видит кровавые выделения;
- выраженные влажные хрипы;
- ощущение нехватки воздуха;
- яркая беспричинная одышка.
Обнаружить легочный васкулит позволяет проведение рентгена, компьютерной томографии, магниторезонансной терапии. Дополнительно диагноз ревматического воспаления сосудов подтверждается сбором сведений о больном (анамнез), анализами (например, анализом крови на наличие стрептококка). Комплексное исследование — важное условие постановки правильного медицинского диагноза.
Воспаление мелких сосудов легких редко встречается в качестве изолированного проявления ревматизма. В основном ревматический недуг поражает сосуды не только легких, но и других органов. Для минимизации рисков распространения патологии сосудов выявленную ревматическую атаку важно незамедлительно лечить.
Схемы лечения ревматизма легких
Лечение ревматизма в сфере дыхательных путей должно начинаться сразу после постановки диагноза. Чаще всего больному предлагается лечение в стационаре для исключения опасных последствий. Пациенту оказывается полноценное медицинское сопровождение, включая врачебные консилиумы, постоянную сестринскую помощь, ежедневные осмотры доктора. Отказываться от помещения в ревматическое отделение не стоит — невылеченная болезнь грозит инвалидностью.
Крайне часто ревматизм легких встречается при возвратном ревмокардите. Первичная атака недуга проявляется более ярко, но лечится легче. Повторные рецидивы проявляются менее ярко выраженной симптоматикой, однако, легочные поражения серьезнее. Процесс лечения повторных атак легочного ревматизма значительно затягивается.
Вылечить изменения легочной системы из-за поражения ревматизмом поможет комплексная терапия, включающая следующие препараты:
- Цитостатики подавляют атипичные реакции организма.
- Нестероидные противовоспалительные препараты снимают воспаление.
- Глюкокортикостероиды помогают бороться с воспалительными процессами, обладая иммунодепрессивными свойствами.
- Мочегонные препараты выводят излишек жидкости в легких.
- Противокашлевые лекарства облегчают состояние пациента.
- Обезболивающие препараты позволяют избавиться от интенсивных болевых ощущений.
В самом начале лечения пациентам назначается покой. Через несколько недель плавно вводятся небольшие физические упражнения (специальная лечебная физкультура), назначаются физиопроцедуры (например, прогревание лампой). Большое внимание уделяется соблюдению прописанной диеты, контролю выпиваемой жидкости. Медицинский персонал создает оптимальные условия для пациентов (проветриваемые палаты, чистое белье). Строгое соблюдение правил ревматологического отделения — важное условие для полного выздоровления.
Ревматизм легких нелегко обнаружить. При подозрительных симптомах всегда обращайтесь к доктору, особенно в случае болезни детей! Медицинские работники помогут диагностировать и излечить коварный недуг, минимизировать осложнения, предотвратить инвалидность. Прогнозы для больных благоприятны — современные лекарственные препараты помогут вылечить пневмонию, плеврит, поражение сосудов.
Ревматизм - это воспалительная болезнь, поражающая суставы, сердце и другие органы тела, которая иногда возникает как осложнение стрептококковой инфекции верхних дыхательных путей (обычно стрептококкового фарингита).
Болезнь характеризуется воспалением в одном или более участков по всему телу, включая суставы, сердце, кожу и центральную нервную систему. Симптомы обычно появляются через одну - пять недель после инфицирования стрептококковыми бактериями группы А и включают лихорадку, болезненные и распухшие суставы и кожную сыпь. При отсутствии лечения симптомы обычно спадают примерно через три месяца. При правильном диагнозе и лечении болезнь обычно длится недолго, хотя симптомы могут продолжаться в течение шести месяцев, если затронуто сердце. Как применять народные средства при этом недуге смотрите тут.
Наиболее серьезные проявления ревматизма наблюдаются, когда задеты сердечная мышца и клапаны. Может развиться и стать фатальной застойная сердечная недостаточность. Единственным долгосрочным осложнением ревматизма является порок сердца - утолщение или искривление сердечных клапанов, которое мешает им закрываться должным образом или открываться полностью. Такое повреждение может оставаться необнаруженным много лет. Приблизительно 15 процентов пациентов с ревматизмом имеют хорею (также известную как пляска святого Витта), которая характеризуется эмоциональной неустойчивостью и непреднамеренными дергающимися движениями конечностей или лицевых мышц.
Ревматизм может происходить в отдельных случаях в виде эпидемической вспышки. Подобно всем стрептококковым инфекциям, ревматизм наиболее часто встречается у детей в возрасте от 5 до 15 лет.
Это заболевание появляется вследствие накопления в крови мочекислых солей. Существует два пути возникновения и развития болезни:
1. Простуда от частой перемены погоды, сквозняков сырых стен в квартире и др.
2. Наличие где-нибудь в теле гнойника, например, гниющий зуб, больные гланды и т. д. Найдя и устранив причину, можно легче и скорее избавиться от болезни.
Подверженность заболеванию часто наследственная. Врачи считают, что это реакция какой-нибудь части тела (сустава пли сердца, например) на стрептококковую инфекцию в горле. Если не лечить своевременно и правильно, приступы могут длиться неделями и месяцами. Больше того, эта болезнь имеет тенденцию снова и снова возвращаться на протяжении всего детства, когда у ребенка снова в горле начнется стрептококковая инфекция.
Иногда болезнь принимает очень острую форму с высокой температурой. В других случаях она неделями тлеет, сопровождаемая невысокой температурой. Если возникает тяжелый артрит, он передается от сустава к суставу, они опухают, краснеют, и все это сопровождается болью. В других случаях артрит слабый — только легкая боль в одном или нескольких суставах. Если тяжело поражено сердце, ребенок выглядит измученным, бледным, у него появляется одышка. Иногда позже обнаруживается, что сердце задето приступом ревматизма, который в свое время никто не. заметил.
Иными словами, ревматизм протекает в самых разнообразных формах. Естественно, если у ребенка проявляются его серьезные симптомы, вы должны посоветоваться с врачом. Но столь же важно обратиться к врачу и при легких симптомах, таких, как некоторая бледность, утомляемость, небольшая температура, легкая боль в суставах.
Сегодня есть очень эффективные средства, позволяющие подавить стрептококковую инфекцию в горле — главную причину болезни — и ускорить прекращение ревматического воспаления суставов или сердца. Поэтому клапаны сердца теперь не так поражаются при первом приступе. Что еще важнее, ребенка, который испытал приступ ревматизма, можно уберечь от новых приступов — и от дальнейшего ущерба для сердца. Он должен неограниченное время под присмотром врача принимать лекарства — в виде таблеток или инъекций (чтобы предотвратить стрептококковую инфекцию) и делать это строго регулярно.
Ноги могут болеть, например, при плоскостопии и слабых голенях, что бывает чаще всего к концу дня, когда ребенок устал. Иногда ребенок в возрасте от двух до пяти лет просыпается с плачем, жалуясь на боль в коленях и икрах. Это происходит по вечерам, но может случаться ежедневно в течение недели. Обычно обследование показывает, что причина не в ревматизме. Чаще всего причина — спазмы мышц ног.
Есть много других причин у болей в руках и ногах, и в каждом случае врач должен осмотреть ребенка и поставить диагноз.
Проявления ревматизма складываются из суставного синдрома и синдрома поражения сердца.
Для суставных поражений характерен полиартрит, то есть воспаление нескольких суставов. Причем очень важным диагностическим признаком является летучесть боли, то есть сегодня болит, например, коленный сустав, а завтра боль в нем исчезает и появляется в локтевом или тазобедренном. Сустав отечен, кожа над ним горячая, любые движения в нем очень болезненны. Также характерно повышение температуры тела, появление проливного пота, ознобы, как правило, не фиксируются. При поражениях сердца отмечаются высыпания на коже — кольцевидная эритема, а также образование подкожных узелков. Характерна боль в сердце, перебои в его работе, сердцебиение. При физической нагрузке возникает одышка, то есть ощущение нехватки воздуха. При поражении эндометрия и клапанов возможно формирование пороков сердца.
А также множественное поражение суставов с летучестью боли, кольцевидная эритема и образование подкожных узелков. Малые — это перенесенная перед началом заболевания ангина, повышение температуры тела, воспалительные изменения в анализе крови.
Прогноз при ненадлежащем или поздно начатом лечении неблагоприятный — формируются пороки сердца.
Если ревматизм проявляется только поражением суставов, то возможно полное выздоровление.
Ревматизм начинается с резкого повышения температуры и воспаления многих суставов одновременно. Коленные, голеностопные, локтевые, лучезапястные и плечевые суставы краснеют и припухают, становятся горячими на ощупь, а малейшее движение вызывает резкую боль. Боль и воспаление сопровождаются повышенной потливостью.
Клиническая картина ревматизма зависит от остроты процесса, числа пораженных органов и систем, предшествующего лечения и сопутствующих заболеваний. В типичных случаях заболевание (особенно первичное) развивается через 1—2 недели после перенесенной ангины или другой инфекции. При повторных атаках этот срок может быть меньше. В некоторых случаях ревматизм возникает через 1—2 дня после охлаждения без какой-либо связи с инфекцией. Рецидивы ревматизма часто развиваются также после любых болезней, оперативных вмешательств, физических перегрузок.
В первый период заболевания часто отмечается повышенная температура (обычно до 37,1— 37,9 °С); общее состояние — удовлетворительное. Наиболее частым у большинства больных единственным проявлением ревматизма, захватывающим внутренние органы, в настоящее время является воспалительное поражение сердца.
При ревматическом миокардите жалобы бывают весьма скромные: слабые боли или неясные неприятные ощущения в области сердца, легкая одышка при нагрузках, гораздо реже — ощущения сердцебиения или перебоев.
Артериальное давление нормальное или несколько снижено. Иногда выражена умеренная тахикардия, незначительно превышающая уровень, соответствующий температуре больного. Стойкая брадикардия (замедление сердечной деятельности) встречается редко. В детском возрасте может встретиться так называемый диффузный ревматический миокардит, который проявляется в нарушении функции сердца.
При вовлечении в процесс суставов говорят о ревматоидном артрите. Для него характерно быстрое начало. Отличительной особенностью его является поражение крупных или средних суставов (чаще коленных, голеностопных, локтевых) на обеих конечностях, а также быстрое обратное развитие процесса. Больные при этом отмечают боли в суставах, изменение их конфигурации.
• переохлаждение, особенно если оно сочетается с промоканием ног;
• инфекционные заболевания, особенно ангины;
• излишне теплая одежда;
• употребление мороженого и холодных напитков;
• работа и (или) проживание в сырых помещениях;
• бессонница, умственное и физическое переутомление. Воспалительный процесс при ревматизме переходит с одних суставов на другие, при этом иногда вновь возвращается к пораженным ранее суставам. При лечении боли проходят в легких случаях через неделю, а в особо тяжелых могут держаться месяцами.
Лечение проводится в условиях стационара.
1. Режим больного зависит от наличия ревмокардита и степени его активности. Больному следует соблюдать постельный режим, но при стихании процесса ограничения режима могут быть уменьшены. При легком течении заболевания в первые 7—10 дней назначается полупостельный режим. При выраженном процессе назначается строгий постельный режим. Критериями расширения двигательного режима являются темпы наступления клинического улучшения, нормализация СОЭ и других лабораторных показателей. На 40—50-й день после начала заболевания больного следует перевести на свободный режим.
Диета больного соответствует лечебному столу № 10 с достаточным количеством полноценных белков и ограничением поваренной соли. Следует также включить в рацион овощи и фрукты, обеспечить достаточное содержание витамина С и калия, особенно при недостаточности кровообращения.
3. Медикаментозное лечение назначается врачом.
• Антибиотики, обычно пенициллин или эритромицин, даются, чтобы устранить стрептококковые бактерии, даже при том, что они обычно отсутствуют ко времени появления ревматизма. • Аспирин или другой противовоспалительный препарат обычно дают, чтобы уменьшить боль в суставах и распухание. • При более сильном воспалении могут потребоваться кортикостероидные средства. • Пенициллин, принимаемый перорально ежедневно или, реже, вводимый в виде ежемесячных инъекций. • Профилактические дозы пенициллина или амоксициллина могут быть необходимы перед лечением зубов или операцией на протяжении всей жизни больного. • Седативные и успокоительные средства (например, диазепам или хлорпромазин) могут быть прописаны, чтобы лечить хорею, которая является осложнением ревматизма и вызывает резкие бесконтрольные движения и смену настроения.
Профилактика ревматизма подразделяется на первичную и вторичную. К первичной (направлена на то, чтобы заболевание не возникло) относится санация, то есть устранение, очагов хронической инфекции в организме. Закаливание и повышение иммунитета.
Ко вторичной профилактике, или профилактике обострений и повторов, заболевания у тех, кто им уже переболел, относятся:
• Своевременное и эффективное лечение простудных заболеваний, ангины с непременным назначением антибактериальной терапии.
• Антибактериальная профилактика (бициллинопрофилактика) — назначение профилактических курсов антибактериальных препаратов в течение нескольких лет людям, стоящим на учете у ревматолога.
Лучшей профилактикой ревматизма является закаливание организма и избегание всех факторов, способных спровоцировать возникновение этого заболевания.
Во всем мире в последние годы повысился интерес медиков к ревматическим заболеваниям. Это связано с их значительным распространением среди населения, высокой временной и постоянной нетрудоспособностью больных. Но знания практических врачей до сих пор не имеют одной стройной теории. Нет единого мнения о причинах возникновения подобных заболеваний. В отличие от многих других болезней иммунитет к ним не вырабатывается. Нельзя сделать прививку и больше об этом не думать.
Ревматические заболевания не укладываются в рамки какой-либо определенной возрастной группы. Ревматизм, диффузные болезни соединительной ткани, системные васкулиты, ревматоидные артриты, болезнь Бехтерева, разнообразные артриты и т. д. могут проявиться у каждого. Они возникают и у совсем маленьких детей, и у пожилых людей. Об этом нельзя забывать. Среди детей и подростков болезнь чаще поражает девочек, особенно в период начала менструаций, когда организм перестраивается и поэтому особенно ослаблен.
К сожалению, если раньше и в школах, и в других детских учреждениях уделялось внимание спортивному развитию, проводились регулярные диспансеризации, то в настоящее время дети предоставлены сами себе. И вести речь о профилактике очень сложно. Пока ребенок не болеет, на него никто не обращает внимания. А ревматические заболевания отличаются трудной распознаваемостью именно на первых стадиях, когда еще возможно полное излечение. И все же знание причин их возникновения поможет вам уберечь себя и своих детей.
Первый немаловажный фактор риска — простудные и инфекционные заболевания. Ангина, острые респираторные заболевания, особенно перенесенные на ногах или просто недолеченные, часто приводят к осложнению на сердце и ревматическим болезням. Поэтому, когда после перенесенной инфекции врач дает направление на анализ крови, не пренебрегайте этим. При заболевании ангиной врач обязан это сделать. Если же направления вам не дали, вы должны его потребовать. Лучше сразу удостовериться, что воспалительный процесс в вашем организме прекратился, чем потом лечить различные осложнения. Не бойтесь сдавать кровь, во всех поликлиниках для этой цели используют одноразовые, безопасные для вашего здоровья шприцы. Второе, на что следует обратить внимание, это случаи ревматических заболеваний среди ваших родственников. Ученые считают наследственность одним из факторов риска. В "ревматических" семьях повторные случаи заболевания встречаются в 3 раза чаще, чем в других, а ревматические пороки — даже в 4 раза. Вероятность заболевания у однояйцовых близнецов — около 37 %.
Возьмите за правило при малейших признаках болезни обращаться к врачу, не оттягивая этот визит. Боль в суставах, припухлость, покраснение, затруднение движений, общая слабость, повышение температуры — повод для немедленного визита к терапевту или ревматологу. Ранняя диагностика ревматических заболеваний способствует существенному изменению прогноза при целом ряде тяжелых, даже смертельных болезней, помогает вернуть больных к полноценной жизни. Далее, обращайте внимание на то, чем питаетесь. В вашем рационе должно быть больше морской рыбы, овощей, фруктов, продуктов, богатых витаминами А и С.
Если в семье уже есть больной, страдающий, например, подагрой, ему необходимо диетическое питание: мясо или рыбу следует сначала отваривать, а затем тушить или запекать. Бульон больному не давайте, при подагре он вреден. Таким образом, в ходе болезни можно достигнуть вполне удовлетворительных результатов.
Утренняя гимнастика, прогулки на свежем воздухе, неутомительные занятия спортом помогут сохранить хорошую форму и укрепят сопротивляемость организма не только к ревматическим заболеваниям. Но даже если вы все-таки заболели, не стоит отчаиваться, замыкаться в себе. Депрессия — плохой помощник в борьбе с болезнью.
Состояние, при котором нарушается ритм, частота и глубина дыхания, возникает ощущение дефицита воздуха, называется одышка. Причины и лечение данного нарушения могут быть самыми разнообразными. Одышка может появляться при различных состояниях. Так, например, бывает одышка при разговоре, одышка в положении лежа, после сна, одышка в покое и т.д. Дыхание человека с одышкой – частое и шумное, именно данные проявления дают окружающим основание предполагать о наличии одышки. Одышка может быть следствием довольно серьезных заболеваний, поэтому при её появлении необходимо как можно быстрее обратиться к специалисту, который компетентно объяснит, что такое одышка и как она проявляется, а также назначит проведение комплексного диагностического обследования для выявления причин её появления.
Центр терапии Юсуповской больницы предлагает качественную диагностику и эффективное лечение заболеваний, сопровождающихся одышкой. При необходимости возможен вызов пульмонолога на дом.
Виды одышки
Одышка может быть нескольких видов:
- инспираторной (одышка на вдохе), экспираторной (на выдохе) и смешанной (при затруднениях на вдохе и выдохе);
- тахипноэ (учащение поверхностного дыхания) и брадипноэ (урежение дыхания);
- физиологической - преходящей, обратимой интенсификацией дыхания (отдышка при физических нагрузках). Причины возникновения одышки в данном случае -она является адекватным приспособительным ответом на нагрузки, травмы или объективно низкий уровень содержания кислорода во вдыхаемом воздухе;
- патологической (при нарушениях проходимости воздухоносных путей, вследствие вредных привычек, сердечно-сосудистой недостаточности, ожирения, заболеваний легких, системы кроветворения и пр.).
Почему возникает одышка?
Если у человека внезапно появилась сильная одышка - причины могут быть самыми разнообразными. Наиболее часто она обусловлена следующими состояниями:
- сердечно-сосудистыми заболеваниями – вследствие данных патологий нарушается кровообращение. Внутренние органы страдают от нехватки кислорода, а в крови происходит накопление углекислого газа. Реакция организма на такое состояние – учащение дыхания: за единицу времени через легкие прокачивается больший объем воздуха. В положении лежа и после физической нагрузки отмечается возникновение или усиление одышки, связанной патологией сердца. Сильная одышка проходит в положении больного сидя либо полусидя. Для подобной одышки характерен затрудненный вдох;
- заболеваниями дыхательной системы – появление одышки связано с возникшими препятствиями для прохождения воздуха по дыхательным путям (к примеру, сужением просвета бронхов). Поэтому одышку считают типичным симптомом бронхиальной астмы. При данном заболевании у пациента отмечается затруднение выдоха. Кроме того, одышка возникает в случаях, если дыхательная поверхность легочной ткани уменьшена. Подобное уменьшение сопровождается увеличением интенсивности работы легких, т.е. частым вдохом, который необходим для сохранения необходимого количества кислорода, поступающего в кровь. В список патологий дыхательной системы, сопровождаемых одышкой, входят новообразования, пневмония, хроническая обструктивная болезнь легких и др.;
- анемией – даже при нормальной деятельности легких и сердца дефицит гемоглобина и эритроцитов приводит к недостаточному обеспечению органов необходимым объемом кислорода. Для компенсации этого нарушения организм увеличивает частоту дыхания;
- неврозами и паническими атаками – в данных случаях клинические обследования не выявляют наличие сердечно-сосудистых и легочных патологий, однако субъективно пациент страдает от недостатка воздуха, а появление психоэмоциональных изменений провоцирует учащение дыхания, от чего бывает одышка;
- различными опухолями – возникает одышка при опухоли таламуса, кишечных опухолях и пр.;
- проблемами с желудочно-кишечным трактом. Так, например, осиплость голоса, кашель, одышка при эзофагите являются характерными симптомами;
- ожирением и сахарным диабетом – являются частой причиной возникновения одышки.
Одышка у людей разных возрастных категорий
Одышка может наблюдаться у лиц разного возраста – от грудного до пожилого.
У детей одышка бывает, как физиологической, так и патологической. Появление физиологической одышки обусловлено физическими нагрузками или высоким волнением, что считается нормой. При незрелости дыхательной системы возникает патологическая одышка у грудничка. Как определить вид одышки и её причины – решает врач-педиатр, подбирая необходимые методы диагностики.
В пожилом возрасте у людей снижается толерантность к физическим нагрузкам и уменьшается эффективность деятельности дыхательной системы. В силу возрастных изменений снижается физическая сила дыхательной мускулатуры, в результате чего ухудшается газообмен и затрудняется нормальное дыхание. Кроме того, у пожилых людей, как правило, имеются заболевания сердечно-сосудистой системы и легких, которые приводят к появлению одышки. Чаще всего на данный симптом они долго не обращают внимание, поэтому заболевания, которые им сопровождаются диагностируются на запущенных стадиях. Вследствие этого затрудняется лечение, значительно снижается качество жизни и её продолжительность. Так что лучше при одышке у пожилых людей немедленно обращаться за медицинской помощью, не дожидаясь ухудшения состояния.
Лучшие пульмонологи Москвы – доктор медицинский наук, профессор Александр Вячеславович Аверьянов, кандидат медицинских наук Александр Евгеньевич Шуганов ведут прием в центре терапии Юсуповской больницы. Клина оснащена инновационным высокотехнологичным оборудованием для проведения самых современных диагностических исследований. Благодаря комплексному подходу с привлечением узких специалистов различных профилей наши врачи выявляют точную причину появления одышки и подбирают эффективную схему лечения, учитывая индивидуальные особенности каждого пациента.
Что такое отдышка у человека: симптомы
Возникновение одышки на начальных стадиях поражения сердечно-сосудистой и дыхательной систем связано с физическими нагрузками (например, когда больной поднимается вверх по лестнице). При прогрессировании патологии одышка и быстрая утомляемость появляются уже даже при незначительной нагрузке (ходьбе по ровной поверхности, завязывании шнурков и пр.), а также в состоянии покоя.
Больные воспринимают одышку довольно субъективно. Она может сопровождаться следующими симптомами:
- затруднением дыхания (вдоха/выдоха);
- сдавлением в грудной клетке;
- ощущением заложенности в области груди;
- стеснением в груди;
- ощущением нехватки воздуха;
- невозможностью сделать глубокий вдох или полный выдох;
- удушьем.
Одышка: диагностика
Диагностика основной патологии, которая спровоцировала одышку, проводится с использованием следующих методов исследования:
- общего осмотра (общего врачебного осмотра, подсчета частоты дыхательных движений грудной клетки, выслушивания легких фонендоскопом);
- общего анализа крови;
- рентгенографии органов грудной клетки;
- компьютерной томографии органов грудной клетки;
- спирометрии (спирографии) – для оценки проходимости воздуха по дыхательным путям и способности легких к расправлению;
- пробы с применением бронходилататора – спирометрия выполняется до и после ингаляции с бронхорасширяющим препаратом. Данное исследование позволяет оценить обратимость сужения бронхов;
- бронхопровокационного теста – спирометрия выполняется до и после ингаляции гистамина и метахолина. Проводится для обнаружения повышенной чувствительности бронхов, при котором возникают бронхоспазмы;
- исследования газового состава крови (определяется уровень напряжения в крови углекислого газа, кислорода, оценивается насыщение крови кислородом);
- бодиплетизмографии – позволяет оценить функцию внешнего дыхания. Применяется для оценки всех объемов и емкостей легких, в т.ч. тех, которые не может определить спирография;
- электрокардиографии (ЭКГ), эхокардиографии (УЗИ сердца, Эхокардиографии) – позволяет оценить функциональное состояние сердца и давление в системе легочной артерии;
- фибробронхоскопии – исследования, которое применяется для осмотра слизистой оболочки бронхов изнутри и исследования её клеточного состава специальным препаратом. Применение данного метода целесообразно пациентам с неясным диагнозом. Позволяет исключить другие возможные заболевания со схожей симптоматикой;
- ангиопульмонографии – в ходе процедуры исследуются сосуды легких;
- биопсии легких;
- консультаций врача-пульмонолога, кардиолога.

Одышка: лечение
Врачи-пульмонологи центра терапии больницы Юсупова подбирают индивидуальную схему медикаментозной терапии каждому пациенту, в зависимости от заболевания, которое провоцировало появление одышки.
Реабилитологи клиники составляют план физических тренировок и легочной реабилитации, позволяющих повысить переносимость пациентом физических нагрузок, назначают выполнение дыхательной гимнастики с использованием различных методов (диафрагмального дыхания, надувания шариков, выдувания воздуха через трубочку и пр.), тренирующих дыхательные мышцы.
В тяжелых случаях применяется искусственная вентиляция легких.
Одышка сопутствует патологиям различных органов и систем человеческого организма. Поэтому каждый отдельный случай требует специфической терапии, направленной, прежде всего, на устранение основного заболевания, провоцирующего одышку.
Пациентам с одышкой, связанной с сердечно-сосудистыми заболеваниями, назначается терапия, целями которой являются:
- улучшить питание сердца кислородом;
- усилить сердечный выброс;
- снизить застой крови в легких.
Эффективно применение нитратов, гликозидов, препаратов мочегонного действия. Пациентам с сердечной недостаточностью рекомендуется всегда иметь в наличии нитроглицерин, способствующий моментальному расширению сосудов сердечной мышцы.
Для восполнения недостатка кислорода в крови применяется оксигенотерапия.
Оказание первой помощи при одышке человеку, страдающему сердечным заболеванием, предполагает выполнение следующих действий:
- вызвать бригаду скорой помощи;
- до приезда медиков необходимо обеспечить поступление свежего воздуха в помещение, где находится больной, открыв окно;
- больного нужно посадить на стул;
- с шеи больного снять галстук, шарф, расстегнуть верхние пуговицы на рубашке;
- под язык больного положить таблетку нитросорбида, дать любое мочегонное средство.
При одышке, обусловленной легочными патологиями, пациентам рекомендуется обильное щелочное питье (кроме больных с отеком легких).
Для купирования бронхоспазма назначается прием селективных β2-адреномиметиков (сальбутамола, фенотерола, тербуталина, формотерола, кленбутерола, сальметерола). Для расслабления мышц бронхов эффективны блокаторы м-холинорецепторов.
Пациентам, страдающим бронхиальной астмой, назначаются ингаляции с НПВС и стероидная терапия.
Лечение одышки при бронхитах предполагает использование лекарственных средств для отделения мокроты. К ним относят:
- ацетилцистеин;
- карбоцистеин;
- бромгексин;
- амброксол.
Каждый человек, страдающий аллергическими заболеваниями, должен знать, что принимать при одышке этой этиологии:
- диазолин;
- димедрол;
- супрастин;
- тавегил;
- фенистил;
- кларитин;
- дезлоратодин и пр.
В качестве дополнительной терапии при одышке, обусловленной аллергией, можно применять средства народной медицины: отвары растений, оказывающие отхаркивающее действие (из подорожника, сосновых почек, мать-и-мачехи), а также горячие ванны для ног.
Одышка довольно часто сопровождает психические расстройства – меланхолию, паническую атаку, депрессию. Пациентам, страдающим данными состояниями, назначают прием успокоительных препаратов, антидепрессантов и транквилизаторов. Эффективно также применение лечебного гипноза. Лечение назначается исключительно врачом – психотерапевтом.
Читайте также:


