Изопринозин при красной волчанке
Albina Glisic/Getty Images/Life Stic/Flickr/Indicator.Ru
Из чего же, из чего
В основе Изопринозина – молекулы инозина и димепранолацедобена. Эти вещества, по мнению производителей, должны либо действовать в направлении стимулирования иммунитета, призывая наши лимфоциты работать сверхурочно, либо мешать воспроизводству вирусных частиц, взявших наши клетки на абордаж.
Авторы обзора 1986 года в журнале Drugs предположили, что противовирусного эффекта у препарата нет, но зато есть иммуностимулирующее. Механизм этого действия, согласно тому же обзору, неизвестен, а большинство экспериментальных и клинических испытаний предварительные, да еще и дизайн их оставляет желать лучшего.
Добавилась новая информация по сайтам связывания: например, в статье фармакологов из США и Тайваня, опубликованной на страницах Journal of Biomedical Science, высказано предположение, что инозин может воздействовать на бензодиазепиновый рецептор, но к антивирусному действию это вряд ли как-то относится.
Как обстоит дело с клиническими исследованиями, разрешениями и одобрением ведущих организаций в сфере здравоохранения?
В списках (не) значился
На портале Госреестра лекарственных средств большинство зарегистрированных исследований касаются биоэквивалетности (сопоставления дозировки, при которых вещество равны по действию) разных форм препарата, а также русских таблеток и зарубежных. Пострегистрационные исследования эффективности и безопасности средства проводятся и по сей день. Одно из них завершилось в 2015 году, но публикацию найти так и не удалось.
Изопринозин входит в классификацию ATC Всемирной организации здравоохранения – однако, как мы уже не раз выясняли, это ничего не говорит об эффективности препарата, а лишь дает понять, что ВОЗ знает о его существовании. В этой классификации он значится как противовирусное лекарство.
В многоцентровом двойном слепом плацебо-контролируемом исследовании на 463 пациентах, проведенном венгерскими учеными, сравнивалась скорость излечения от гриппа. Хотя авторы статьи сообщают, что в группе препарата участники выздоравливали быстрее, они же отмечают, что различие было статистически незначительным.
Посмотрев на график выздоровления, где на осях обозначены дни от начала терапии и процент еще не излечившихся участников, можно увидеть, что линии группы плацебо и группы препарата почти совпадают.
Jiří Beran et al
Если говорить о профилактике инфекций у детей, то Изопринозин и здесь не смог выделиться положительным примером. Чешская статья о двойном слепом плацебо-контролируемом клиническом испытании препарата на 108 детях гласит, что хотя уровень CD3+, CD4+ и CD8+ Т-лимфоцитов у участников несколько вырос за те шесть недель, пока им давали препарат, на частоту заболеваемости это никак не влияло. Продолжительность ОРВИ у детей тоже не стала короче, да и на количество дней проявления симптомов (температуры, кашля, фарингита, насморка) Изопринозин никак не повлиял.
На 17 пациентах Изопринозин тестировали против вирусного гепатита С, но доказать, что он хоть сколько-нибудь полезен, снова не получилось. Данные из статьи об исследовании на 42 пациентах не расходятся с этим результатом. Неутешительный вывод ждет и прочитавших статью об испытаниях препарата против опоясывающего лишая и против генитальных бородавок.
Наконец, есть обнадеживающая статья об успешном лечении от папиллом вирусного происхождения (на 55 участниках), но этот результат не был подтвержден другими исследованиями с 1996 года.
(Не)палочка-(не)выручалочка
Но есть и менее популярные направления использования, которые относятся к альтернативной терапии. Так, принимая инозин, можно повысить уровень мочевой кислоты в крови, и поскольку болезнь Паркинсона обычно медленнее прогрессирует у пациентов, у которых этот уровень выше, инозин сейчас находится на третьей фазе испытаний в качестве возможного лекарства от этого недуга.
Впрочем, с рассеянным склерозом такой подход уже не сработал. Авторы статьи, основанной на данных о лечении 52 пациентов с этой болезнью при помощи Изопринозина, приходят к выводу, что после внесения поправок на множественные группы сравнения эффекта препарата выявить не удалось.
С инсультом, несмотря на действие на клетках и подопытных животных, тоже продвинуться не получилось. Возможно, потому, что во время ишемического инсульта как раз и нарушена доставка питания к пораженному участку, так что даже полезные вещества цели не достигают.
Проверяли Изопринозин и как альтернативное средство от хронической усталости, однако успеха такой подход тоже не имел: по мнению авторов обзора, данных оказалось недостаточно для выводов.
В еще одной работе Изопринозин испытывали на 24 пациентах как лекарство от ревматоидного артрита, но никаких доказательств его полезности по сравнению с группой плацебо не нашлось, зато уровень уратов (солей мочевой кислоты) в крови участников, получивших Изопринозин, вырос. Кстати, об увеличении количества уратов в крови стоит задуматься – этот побочный эффект упоминали практически во всех статьях о клинических испытаниях.
Indicator.Ru заключает: доказательства минимальны, и они не в пользу Изопринозина
Изопринозин не одобрен Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (Food and drug administration, или FDA). Эта организация много раз отказывала производителям зарегистрировать препарат и его прямые аналоги как лекарство для больных ВИЧ, ведь пациенты могут использовать его вместо, а не вместе со специфической антиретровирусной терапией. Хотя на этот счет и есть клиническое испытание, показывающее, что в группе Изопринозина болезнь прогрессирует меньше, процент людей, у которых ВИЧ перешел в СПИД за два года, очень низок, так что могла сыграть свою роль статистическая погрешность.
Механизм его действия на молекулярном уровне неизвестен, а все эффекты, наблюдаемые на клетках, тканях и крысах, на уровне клинических испытаний не дают никакого результата. На сайте Cochrane Collaboration тоже нет обзоров, которые бы подтвердили эффективность Изопринозина (хотя опровержения тоже отсутствуют).
Хотя препарат во многом состоит из компонента, который встречается в человеческих клетках, он вызывает повышение уровня мочевой кислоты в организме. К сожалению, это может не только замедлить прогресс болезни Паркинсона, но и вызвать приступы подагры, так что если у вас проблемы с суставами (да еще и диета включает много продуктов животного происхождения), осторожность не помешает.
Наши рекомендации нельзя приравнивать к назначению врача. Перед тем, как начать принимать тот или иной препарат, обязательно посоветуйтесь со специалистом.

Действующее вещество:
Содержание
Фармакологическая группа
Нозологическая классификация (МКБ-10)
Состав
| Таблетки | 1 табл. |
| активное вещество: | |
| инозин пранобекс (Изопринозин) | 500 мг |
| вспомогательные вещества: маннитол; крахмал пшеничный; повидон; магния стеарат |
Описание лекарственной формы
Таблетки: продолговатые, двояковыпуклой формы белого или почти белого цвета с легким аминовым запахом, с риской на одной стороне.
Фармакологическое действие
Фармакодинамика
Изопринозин — синтетическое комплексное производное пурина, обладающее иммуностимулирующей активностью и неспецифическим противовирусным действием.
Восстанавливает функции лимфоцитов в условиях иммунодепрессии, повышает бластогенез в популяции моноцитарных клеток, стимулирует экспрессию мембранных рецепторов на поверхности Т-хелперов, предупреждает снижение активности лимфоцитарных клеток под влиянием ГКС , нормализует включение в них тимидина. Изопринозин оказывает стимулирующее влияние на активность цитотоксических Т-лимфоцитов и естественных киллеров, функции Т-супрессоров и Т-хелперов, повышает продукцию IgG, интерферона-гамма, ИЛ-1 и ИЛ-2, снижает образование провоспалительных цитокинов — ИЛ-4 и ИЛ-10, потенцирует хемотаксис нейтрофилов, моноцитов и макрофагов.
Препарат проявляет противовирусную активность in vivo в отношении вирусов Herpes simplex, ЦМВ и вируса кори, вируса Т-клеточной лимфомы человека типа III, полиовирусов, гриппа А и В, ЕСНО-вируса (энтероцитопатогенный вирус человека), энцефаломиокардита и конского энцефалита. Механизм противовирусного действия препарата Изопринозин связан с ингибированием вирусной РНК и фермента дигидроптероатсинтетазы, участвующего в репликации некоторых вирусов, усиливает подавленный вирусами синтез мРНК лимфоцитов, что сопровождается подавлением биосинтеза вирусной РНК и трансляции вирусных белков, повышает продукцию лимфоцитами обладающих противовирусными свойствами интерферонов-альфа и -гамма. При комбинированном назначении усиливает действие интерферона-альфа, противовирусных средств ацикловира и зидовудина.
Фармакокинетика
После приема внутрь препарат хорошо всасывается из ЖКТ . Cmax ингредиентов в плазме крови определяется через 1–2 ч.
Быстро подвергается метаболизму и выделяется через почки. Метаболизируется аналогично эндогенным пуриновым нуклеотидам с образованием мочевой кислоты. N-N-диметиламино-2-пропранолон метаболизируется до N-оксида, а пара-ацетамидобензоат — до о-ацилглюкуронида. Не обнаружено кумуляции препарата в организме. T1/2 составляет 3,5 ч — для N-N-диметиламино-2-пропранолона и 50 мин — для пара-ацетамидобензоата. Элиминация препарата и его метаболитов из организма происходит в течение 24–48 ч.
Показания препарата Изопринозин
лечение гриппа и других ОРВИ;
инфекции, вызываемые вирусом Herpes simplex 1, 2, 3 и 4-го типов: генитальный и лабиальный герпес, герпетический кератит, опоясывающий лишай, ветряная оспа, инфекционный мононуклеоз, вызванный вирусом Эпштейна-Барр;
корь тяжелого течения;
папилломавирусная инфекция: папилломы гортани/голосовых связок (фиброзного типа), папилломавирусная инфекция гениталий у мужчин и женщин, бородавки;
Противопоказания
повышенная чувствительность к компонентам препарата;
хроническая почечная недостаточность;
детский возраст до 3 лет (масса тела до 15–20 кг).
Применение при беременности и кормлении грудью
Не рекомендуется применять препарат во время беременности и в период кормления грудью, т.к. безопасность применения не исследовалась.
Побочные действия
Частота развития побочных эффектов после применения препарата классифицирована согласно рекомендациям ВОЗ : часто (≥1 и ЖКТ : часто — тошнота, рвота, боль в эпигастрии; иногда — диарея, запор.
Со стороны печени и желчевыводящих путей: часто — временное повышение активности трансаминаз и ЩФ в плазме крови, повышение концентрации мочевины в плазме крови.
Со стороны кожи и подкожно-жировой клетчатки: часто — зуд.
Со стороны нервной системы: часто — головная боль, головокружение, слабость; иногда — сонливость, бессонница.
Со стороны мочевыделительной системы: иногда — полиурия.
Со стороны опорно-двигательного аппарата и соединительной ткани: часто — боль в суставах, обострение подагры.
Взаимодействие
Иммунодепрессанты могут снижать эффективность действия препарата. Ингибиторы ксантиноксидазы и урикозурические средства ( в т.ч. диуретики) могут способствовать риску повышения уровня мочевой кислоты в сыворотке крови пациентов, принимающих препарат Изопринози.
Способ применения и дозы
Внутрь, после еды, запивая небольшим количеством воды.
Рекомендуемая доза взрослым и детям с 3 лет (масса тела от 15–20 кг) составляет 50 мг/кг/сут, разделенная на 3–4 приема. Взрослым — по 6–8 табл./сут, детям — по 1/2 табл./5 кг/сут. При тяжелых формах инфекционных заболеваний доза может быть увеличена индивидуально до 100 мг/кг/сут, разделенных на 4–6 приемов. Максимальная суточная доза для взрослых — 3–4 г/сут, для детей — 50 мг/кг/сут.
При острых заболеваниях: продолжительность лечения у взрослых и детей обычно от 5 до 14 дней. Лечение необходимо продолжать до момента исчезновения клинических симптомов и в течение еще 2 дней уже при отсутствии симптомов. При необходимости длительность лечения может быть увеличена индивидуально под контролем врача.
При хронических рецидивирующих заболеваниях у взрослых и детей лечение необходимо продолжать несколькими курсами по 5–10 дней с перерывом в приеме в 8 дней.
Для проведения поддерживающей терапии доза может быть снижена до 500–1000 мг в сутки (1–2 табл.) в течение 30 дней.
При герпетической инфекции взрослым и детям назначают в течение 5–10 дней до исчезновения симптомов заболевания, в бессимптомный период — по 1 табл. 2 раза в день в течение 30 дней для уменьшения числа рецидивов.
При папилломавирусной инфекции взрослым препарат назначают по 2 табл. 3 раза в день, детям — по 1/2 табл./5 кг массы тела/сут в 3–4 приема в течение 14–28 дней в виде монотерапии.
При рецидивирующих остроконечных кондиломах взрослым препарат назначают по 2 табл. 3 раза, детям — по 1/2 табл./5 кг/сут в 3–4 приема в день либо в качестве монотерапии, или в комбинации с хирургическим лечением в течение 14–28 дней, далее с трехкратным повторением указанного курса с интервалами в 1 мес.
При дисплазии шейки матки, ассоциированной с вирусом папилломы человека, назначают по 2 табл. 3 раза в день в течение 10 дней, далее проводят 2–3 аналогичных курса с интервалом в 10–14 дней.
Передозировка
Случаи передозировки препарата не описаны.
Особые указания
После 2-недельного применения Изопринозина следует провести контроль концентрации мочевой кислоты в сыворотке крови и моче.
При длительном приеме, после 4 нед применения целесообразно каждый месяц проводить контроль функций печени и почек (активность трансаминаз в плазме крови, креатинин, мочевая кислота).
Необходимо контролировать уровень мочевой кислоты в сыворотке крови при назначении Изопринозина в сочетании с препаратами, увеличивающими уровень мочевой кислоты, или препаратами, нарушающими функцию почек.
Влияние на способность управлять транспортными средствами и другими механизмами. Нет специальных противопоказаний.
Форма выпуска
Таблетки, 500 мг. В блистере (ПВХ/ПВДХ и алюминиевая фольга), 10 шт. 2, 3 или 5 блистеров помещают в пачку картонную.
Производитель
Юридическое лицо, на имя которого выдано регистрационное удостоверение: Тева Фармацевтические Предприятия Лтд., Израиль.
Тел./факс: (495) 644-22-34/35/36.
Условия отпуска из аптек
Условия хранения препарата Изопринозин
Хранить в недоступном для детей месте.
Срок годности препарата Изопринозин
Не применять по истечении срока годности, указанного на упаковке.
Когда мы заболеваем, неважно, будь это обычная простуда или грипп с осложнениями, встает главный вопрос: чем лечиться? Кто-то начинает заниматься самолечением с помощью Интернета, но те, кто поумнее, все же обращаются к врачу. В таких случаях медики часто прописывают так называемые антивирусные препараты — я тоже не так давно был в поликлинике и получил список с рекомендованными лекарствами, среди которых оказался Изопринозин. В стимулирование иммунитета подобными препаратами уже вроде бы никто не верит, но способно ли лекарство вроде Изопринозина побороть вирусы?

Несмотря на 40-летнее существование, эффективность Изопринозина до сих пор под вопросом
Состав Изопринозина

По сути Изопринозин борется с вирусами их же оружием
Главный вопрос, который специалисты задают производителям Изопринозина, если препарат действительно подавляет вирусную ДНК, то как не затрагивает клеточный наследственный материал? Ученые из США доказали, что инозин может воздействовать на бензодиазепиновый рецептор, но к антивирусному действию это никак относится.
Бензодиазепины - вещества, которые применяют для лечения и снятия симптомов психических расстройств, бессонницы и мышечных болей.
Эффективность Изопринозина
В инструкции к препарату производитель заявляет, что Изопринозин способствует борьбе с целым рядом вирусов. Тем не менее есть рекомендация назначать его в основном при борьбе с вирусами семейства Herpesviridae: это вирусы кори, папилломы человека, герпес — в общем, все те, которые так или иначе видимы глазу, в основном это кожные заболевания.
Исследований по доказанной эффективности препарата нет. Большинство из них касаются соответствия дозировки лекарства его действию, изучения формы препарата, а также сравнения российского Изопринозина и препарата других производителей. При этом медики до сих пор пытаются доказать, что инозин на самом деле работает, однако ни одной публикации на эту тему найти не удалось.
Многие могут сказать, что раз препарат попал в классификацию ATC Всемирной организации здравоохранения, значит он правильный и эффективный. Но этот факт ничего не значит — просто ВОЗ знает, что такое лекарство существует, только и всего.
Венгерские ученые пробовали доказать эффективность Изопринозина, для этого они изучали скорость излечения от гриппа у группы людей в зависимости от приема этого препарата. Исследование показало, что при приеме Изопринозина люди выздоравливали чуть быстрее, но разница оказалась настолько незначительной, что ее можно списать на погрешность. К тому же выздоровление с помощью плацебо по темпу оказалось таким же.

При приеме Изопринозина выздоровление наступало чуть быстрее
Плацебо — некое вещество, обычно без каких-либо особенных свойств, которое используется в исследованиях, направленных на изучение влияния разума на человеческое тело. Вера пациента в действенность препарата каким-то образом приводит к улучшению самочувствия больного.
Можно ли давать Изопринозин детям
В инструкции к препарату сказано, что он эффективен как для взрослых, так и для детей. Однако ученые из Чехии проводили исследование среди детей и пришли к выводу, что препарат оказывает такое же влияние, как на взрослых. Да, количество лимфоцитов у детей несколько выросло за 6 недель, пока им давали препарат, но на частоту заболеваемости это никак не влияло. Продолжительность ОРВИ у детей тоже не стала короче. На количество дней проявления симптомов (температуры, кашля, фарингита, насморка) Изопринозин никак не повлиял.
Изопринозин и Ацикловир
Изопринозин против других болезней

Изопринозин точно бесполезен при простуде
При том, что эффективность Изопринозина еще не доказана, препарат пробуют использовать не только для лечения вирусов герпеса. При приеме этого лекарства повышается уровень мочевой кислоты, что делает Изопринозин потенциальным лекарством против болезни Паркинсона. Тем не менее испытания еще проводятся.
Что касается лечения рассеянного склероза, здесь инозин оказался неэффективен. Медики пытались лечить 52 пациентов с этой болезнью при помощи Изопринозина, но пришли к выводу, что выявить эффект от приема препарата им не удалось.
Эффективность Изопринозина против коронавируса не исследовалась. Сейчас ученые пытаются создать вакцину против коронавируса.
Против инсульта инозин также лучше не принимать, но дело здесь не только в самом препарате. Просто во время ишемического инсульта нарушается доставка питания к пораженному участку мозга, так что полезные вещества и лекарства цели не достигают.
Побочные действия Изопринозина
При передозировке инозина побочные действия такие же, как у большинства других препаратов — повышение температуры, проблема с желудочно-кишечным трактом и общее ухудшение состояния. Что специфично именно для Изопринозина — так это повышении уровня уратов (солей мочевой кислоты) в крови. Этот побочный эффект упоминали практически во всех статьях о клинических испытаниях, и именно поэтому инозин принял участие в исследованиях препаратов против болезни Паркинсона. Однако повышение уратов может также вызывать приступы подагры, так что если у вас проблемы с суставами, осторожность не помешает.
Стоит ли принимать Изопринозин?
Твердых и убедительных доказательств эффективности препарата против чего бы то ни было мы не нашли. Многочисленные исследования показывают, что при приеме Изопринозина количество лимфоцитов и правда может увеличиваться, но нет доказательств, что изменение их числа влияет на устойчивость к вирусам. Собственно, так обстоят дела почти с любыми иммуномодуляторами, эффективность которых доказать почти невозможно.
При этом нельзя отрицать, что Изопринозин может помочь благодаря эффекту плацебо или действовать особенно на конкретных людей. Мне уже прописывали этот препарат при герпесе на губах, и спустя неделю приема вирус действительно стал неактивен. Связано ли это с приемом Изопринозина, непонятно.
- 18209
- 14,3
- 4
- 4
Системная красная волчанка — это мультифакторное заболевание, развивающееся на основе генетического несовершенства иммунной системы и характеризующееся выработкой широкого спектра аутоантител к компонентам клеточного ядра. Молекулярно-генетические основы болезни изучены довольно плохо, в связи с чем специфического лечения до сих пор не создано, а в основе проводимой в клинике патогенетической терапии лежат иммунодепрессанты — глюкокортикостероиды и цитостатики. И вот, после более чем 50 лет попыток разработать специфическое лечение волчанки, произошел сдвиг: Управление по контролю за качеством пищевых продуктов и лекарств США официально утвердило в качестве лекарства от волчанки препарат Бенлиста (Benlysta) на основе моноклональных антител, специфически блокирующих B-лимфоцит-стимулирующий белок (BLyS).
Системная красная волчанка (СКВ) — одно из самых распространённых аутоиммуных заболеваний, в основе которого лежит генетически обусловленное комплексное нарушение иммунорегуляторных механизмов. При заболевании происходит образование широкого спектра аутоантител к различным компонентам ядра клеток и формирование иммунных комплексов. Развивающееся в различных органах и тканях иммунное воспаление приводит к обширным поражениям микроциркуляторного кровяного русла и системной дезорганизации соединительной ткани [1], [2].
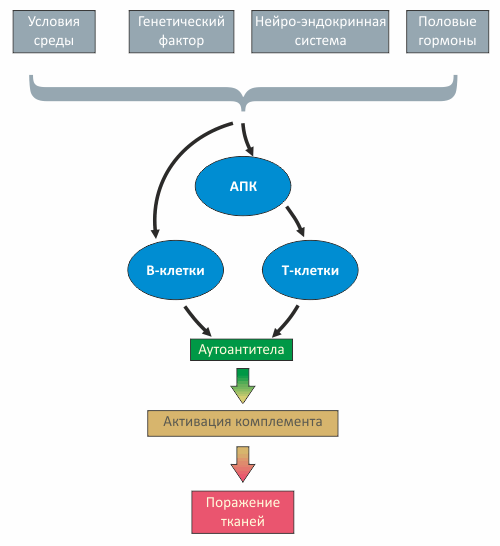
Рисунок 1. Патогенез СКВ
Волчанка во многом связана с нарушениями на уровне пролиферации различных клонов В-клеток, активируемых многочисленными антигенами, в роли которых могут выступать медицинские препараты, бактериальная или вирусная ДНК и даже фосфолипиды мембраны митохондрий. Взаимодействие антигенов с лейкоцитами связано либо с поглощением антигенов антиген-презентирующими клетками (АПК), либо с взаимодействием антигена с антителом на поверхности В-клетки.
В результате поочередной активации то T-, то B-клеток увеличивается продукция антител (в том числе, аутоантител), наступает гипергаммаглобулинемия, образуются иммунные комплексы, чрезмерно и неконтролируемо дифференцируются Т-хелперы. Разнообразные дефекты иммунорегуляции, свойственные СКВ, связаны также с гиперпродукцией цитокинов Th2-типа (IL-2, IL-6, IL-4, IL-10 IL-12).
Одним из ключевых моментов в нарушении иммунной регуляции при СКВ является затрудненное расщепление (клиренс) иммунных комплексов, — возможно, вследствие их недостаточного фагоцитоза, связанного, в частности, с уменьшением экспрессии CR1-рецепторов комплемента на фагоцитах и с функциональными рецепторными дефектами.
Распространённость СКВ колеблется в пределах 4–250 случаев на 100 000 населения; пик заболеваемости приходится на возраст 15–25 лет при соотношении заболевших женщин к мужчинам 18:1. Наиболее часто заболевание развивается у женщин репродуктивного возраста с увеличением риска обострения во время беременности, в послеродовом периоде, а также после инсоляции и вакцинации.
СКВ часто становится причиной инвалидности. В развитых странах в среднем через 3,5 года после постановки диагноза 40% больных СКВ полностью прекращают работать, — в основном, в связи с нейрокогнитивными дисфункциями и повышенной утомляемостью. К потере трудоспособности чаще всего приводят дискоидная волчанка и волчаночный нефрит.
Клинические проявления СКВ чрезвычайно разнообразны: поражение кожи, суставов, мышц, слизистых оболочек, лёгких, сердца, нервной системы и т.д. У одного пациента можно наблюдать различные, сменяющие друг друга варианты течения и активности заболевания; у большинства больных периоды обострения заболевания чередуются с ремиссией. Более чем у половины больных есть признаки поражения почек, сопровождающиеся ухудшением реологических свойств крови [4].
Поскольку молекулярные и генетические механизмы, лежащие в основе заболевания, до сих пор как следует не изучены, специфического лечения волчанки до недавнего времени не существовало. Базисная терапия основана на приёме противовоспалительных препаратов, действие которых направлено на подавление иммунокомплексного воспаления, как в период обострения, так и во время ремиссии. Основными препаратами для лечения СКВ являются:
Для лечения СКВ применяют также препарат моноклональных антител, селективно действующий на CD20 + В-лимфоциты, — ритуксимаб, зарегистрированный FDA для лечения неходжкинской лимфомы. Впрочем, высокая цена этого препарата не позволила ему получить широкого применения при лечении СКВ в нашей стране.
Исследователи, желая специфически блокировать BLyS, сделали ставку на человеческое моноклональное антитело, разработанное совместно с английской биотехнологической фирмой Cambridge Antibody Technology, и названное белимумаб (belimumab). В начале марта 2011 года американское Управление по контролю за качеством пищевых продуктов и лекарственных препаратов (FDA) впервые за 56 лет одобрило препарат, предназначенный для специфического лечения системной красной волчанки. Эти препаратом стал Бенлиста — коммерческое название антитела белимумаба, производством которого уже занимается компания GlaxoSmithKline. До того FDA одобряла для терапии СКВ гидроксихлорохин — лекарство от малярии; было это в 1956 году.
Рисунок 2. Человек, больной системной красной волчанкой (акварель 1902 года кисти Мэйбл Грин). Свое название заболевание получило ещё в средневековье, когда людям казалось, что характерная волчаночная сыпь на переносице напоминает волчьи укусы.
Целенаправленная терапия
Следующие на очереди
Прилепская В.Н., Костава М.Н., Назарова Н.М., Фофанова И.Ю.
Проблема лечения заболеваний вульвы чрезвычайно актуальна, в первую очередь ввиду трудности достижения лечебного эффекта и хронического течения заболевания.
Вульводиния – это хроническое состояние дискомфорта, испытываемого пациенткой в области вульвы, которая проявляется такими симптомами, как боль, жжение, зуд и другие неприятные ощущения. В последние годы число пациенток с этой сложной и не до конца изученной патологией увеличилось, что обусловлено частой сменой половых партнеров, распространенностью инфекций передающихся половым путем, незащищенным сексом, вредными привычками (курение, алкоголизм).
Вульводиния часто является симптомом ряда тяжелых заболеваний вульвы, и часто именно ее наличие выступает как основной фактор, побуждающий пациенток обратиться за помощью к врачу, при этом установить точную причину заболевания бывает достаточно сложно.
Причины, провоцирующие развитие вульводинии, многообразны, их можно разделить на следующие группы: 1. вульвовагиниты, вульвиты, вагинозы, обусловленные как специфическими, так и неспецифическими инфекционно–воспалительными заболеваниями; 2. дистрофические заболевания вульвы (склерозирующий лихен, плоский лишай и др. дерматозы); 3. психогенные причины; 4. хронические соматические заболевания (поражения почек, сахарный диабет и др); 5. аллергические реакции на средства гигиены и синтетическое белье; 6. атрофические процессы вульвы и влагалища.
Стратегия лечения безусловно определяется причиной развития вульводинии и так же разнообразна, как и сами причины возникновения этого патологического состояния. Прежде чем приступать к лечению вульводинии, необходимо определить, какова причина ее разви тия, ибо от этого напрямую зависит эффективность терапии. Лечение инфекционных процессов – это безусловно адекватное применение антибиотиков, противовирусных, противогрибковых и других средств. Лечение дистрофических заболеваний в основном осуществляется кортикостероидами. Патология, обусловленная нарушением психики, требует специализированного подхода, так же как и лечение соматических заболеваний. Безусловно, средства гигиены и белье должны быть адекватно подобраны. Что касается лечения атрофических вульвовагинитов – это на сегодняшний день не представляет значительных трудностей, так как на нашем рынке имеется множество препаратов для системной и локальной заместительной гормональной терапии.
Течение вульвитов и вульвовагинитов у всех пациенток носило хронический характер и сочеталось с экзоцервицитами, снижением локального и общего иммунитета. У 15% пациенток отмечалось рецидивирование ВПГ–инфекции более трех лет. Более чем у 65% пациенток диагностированы остроконечные кондиломы, что свидетельствовало о ВПЧ–поражении ткани вульвы у данного контингента женщин. Из общего числа женщин 10% пациенток страдали рецидивирующим кандидозом. У всех пациенток при этом выявлялась и неспецифическая микрофлора в избыточном количестве, у 26% диагностирован бактериальный вагиноз.
Естественно, лечение таких пациенток должно быть комплексным, так как воспалительные процессы вульвы и влагалища редко бывают изолированными и часто сочетаются с самыми различными видами патологических процессов (экзоцервицитами, полипами, дисплазиями и т.д.). Симптомы хронических вульвовагинитов, вульвитов, цервициты нередко беспокоят женщину на протяжении многих месяцев и даже лет. Клинически они сопровождаются постоянными белями, зудом, жжением, при герпетической инфекции периодически на вульве появляются болезненные высыпания. Такие пациентки нередко обращаются к различным специалистам, многократно получают антибактериальную терапию без адекватного обследования, что безусловно определяет низкую или весьма кратковременную эффективность лечения.
Как известно, диагностика хронических воспалительных процессов половых органов сложна. Для этиологической верификации используются бактериоскопический метод (самый доступный и дешевый), микробиологический (культуральный) метод, при необходимости с определением чувствительности возбудителя к антибактериальным средствам, серологические, ПЦР, аминный тест, ИФА, методы прямой и непрямой флуоресценции, кольпоскопическое и цитологическое исследования и др. Цитологический метод диагностики позволяет не только подтвердить диагноз воспаления, но и исключить или подтвердить атипические изменения эпителия. Цито¬логическое заключение при вульвите зависит от интенсивности и остроты процесса. При слабовыраженном воспалении картина может незначительно отличаться от нормальной, могут встречаться клетки плоского эпителия с дистрофическими изменениями. Характерным для воспаления является наличие гистиоцитов, лимфоцитов, лейкоцитов.
При хроническом воспалительном процессе наличие парабазальных клеток с крупными ядрами и ядрышками в мазках и признаками дегенерации цитоплазмы не должны рассматриваться клиницистом как неоплазия ввиду того, что после противовоспалительного лечения клетки с псевдодискариозом могут быстро исчезать, появляются метапластические клетки. Однако если и после противовоспалительной терапии описанные цитологические изменения остаются, следует произвести прицельную биопсию из участков с выраженной картиной воспаления, определяемой при вульвоскопии.
Многочисленными исследованиями доказано, что клинические проявления хронического вульвовагинита и цервицита, обусловленного ВПЧ и ВПГ, сопровождаются изменениями системного и локального иммунитета, что может проявляться снижением выработки фактора некроза опухоли и повышением продукции интерлейкина–10 клетками эпителия, снижением индукции a–интерферона и повышением сывороточного интерферона в периферической крови наряду с изменениями клеточного иммунитета. Более значимые изменения наблюдаются при обнаружении высокоонкогенных типов ВПЧ. Это обусловливает целесообразность изучения особенностей иммунной системы пациентки с индивидуальным подбором иммуномодуляторов
Лечение следует назначать только после полноценного обследования. Следует учитывать то, что деструктивное лечение экзофитных форм (кондиломы, бородавок), обусловленных папилломавирусной инфекцией вульвы и влагалища, нередко бывает малоэффективным и часто сопровождается рецидивами.
Основным методом терапии хронических специфических вагинитов и цервицитов является этиотропное лечение, основанное на данных обследования и выявлении того или иного возбудителя. При неспецифическом воспалительном процессе важное значение имеет коррекция биоценоза влагалища.
Однако очень часто применения этих средств бывает недостаточно. В частности, учитывая нарушение микроциркуляции в тканях при хроническом воспалительном процессе, используется физиотерапия. Для воздействия на вирус простого герпеса наиболее эффективны препараты ацикловира. Но применительно к заболеваниям вульвы использование только специфической терапии нуклеозидами бывает малоэффективно. Это же относится и к грибковой инфекции, когда мы видим, что применение антифунгальных препаратов, даже с предварительным определением чувствительности к ним, не дает эффекта в отношении вульвитов и вульводинии. В настоящее время препаратов, избирательно действующих на вирус папилломы человека, не существует. Наиболее часто для лечения ВПЧ–инфекции применяют интерфероны и различные иммуномодуляторы. Однако, как показывает опыт, даже длительная интерферонотерапия нередко не приводит к излечению. Мы имеем достаточно большой опыт использования препарата Изопринозин (inosine pranobex), который относится к иммуномодуляторам с противовирусной активностью, он подавляет репликацию ДНК– и РНК–вирусов посредством связывания с рибосомой клетки и изменения ее стереохимического строения. Весьма важным является то, что, кроме противовирусного действия, препарат обладает и иммуномодулирующим свойством за счет комплекса инозина, что повышает его доступность для лимфоцитов. Препарат стимулирует неспецифический иммунитет, усиливает продукцию интерлейкинов, повышая синтез антител, стимулирует хемотасическую и фагоцитарную активность моноцитов, макрофагов и полиморфно–ядерных клеток. Мак¬симальная концентрация Изопринозина достигается через 1 ч после приема 1500 мг препарата. Первый период полувыведения (50 мин) связан с образованием мочевой кислоты. Второй период полувыведения 3–5 ч, при этом метаболиты выводятся почками. Во время приема Изопринозина не рекомендуется применять иммунодепрессанты и аналогичные препараты, а также лекарственные средства, обладающие нефротоксическим действием. Показаниями для применения Изопринозина являются: вирусные инфекции у пациентов с нормальной и ослабленной иммунной системой, в т.ч. заболевания, вызванные вирусами Herpes simplex типов 1 и 2, Varicella zoster (включая ветряную оспу), вирусами кори, паротита, цитомегаловирусом, вирусом Эпштей¬на–Барра; вирусный бронхит; острые и хронические вирусные гепатиты B и C; заболевания, вызванные вирусом папилломы человека; подострый склерозирующий панэнцефалит; хронические инфекционные заболевания мочевыводящей и дыхательной систем; профилактика инфекций при стрессовых ситуациях и др. В литературе имеются данные о его успешном применении при лечении остроконечных кондилом, генитального герпеса, папилломавирусной инфекции шейки матки.
Нами Изопринозин применялся при вульводинии, обусловленной инфекционно–воспалительными процессами. Всего было обследовано и пролечено 50 пациенток с вульводинией. Пациентки в зависимости от метода лечения были разделены на две группы: основную (I группа), 40 человек, в которой пациенткам применялось комбинированное лечение (этиотропная антибактериальная или противовирусная терапия и Изопринозин) и контрольную группу 10 пациенток (II группа), в которой больным проводилась только этиотропная терапия. Изопринозин назначали по 50 мг/кг в сутки в течение 10 дней один раз в месяц, всего три курса лечения.
Полученные данные свидетельствовали о том, что эффективность комбинированного лечения с применением Изопринозина была достоверно выше и составила 87,5%, в то время как при монотерапии – 50% (р Литература
1. Заболевания шейки матки, влагалища и вульвы. Под редакцией проф. В.Н. Прилепской. МЕДпресс, М., 1999.
2. Организация специализированной помощи пациенткам с генитальной папилломавирусной инфекцией [Текст]. – // Вестник дерматологии и венерологии : Научно–практический журнал. – 2006
3. Клинико–лабораторная оценка эффективности Изопринозина в лечении папилломавирусной инфекции, ассоциированной с цервикальной интраэпителиальной неоплазией [Текст] / В.А. Потапов, Т.В. Демченко, Т.Р. Стрельцова и др. // Репродуктивное здоровье женщины: Всеукраинский научно–практический журнал. – 2006. Т.25, №1. – С. 199. – N1. – С. 7. – ISSN 0042–4609
4. Bates CM; Timmins DJ. Vulvodinia – new and more effective approaches to therapy. Dept of Genitourinary Medicine, Royal Liverpool Univ Hospital, Liverpool, UK. // Int J. STD AIDS. 2002. Vol. 13, № 3. P. 210–212.
5. Hansen Amy, Carr Kirsten, Jensen Jeggrei. Characteristic and initial diagnoses in women presentius to a Regerral Center for vulvovaginal disordes in 1996–2000 // J. Reprod Med. 2002. Vol. 47, № 10. P. 854–860.
Читайте также:


