Как болят суставы при красной волчанке
Поражение суставов — одно из наиболее частых клинических проявлений системной красной волчанки.
С суставного синдрома, как правило, болезнь начинается, нередко он представляет основное содержание всей клиники. Этот как бы ранний период болезни растягивается иногда на годы, даже на многие годы (до 6 лет, по наблюдениям Тареева Е.М.), в виде обычно не тяжелого рецидивирующего артрита или только артральгий. В меньшей части случаев системной красной волчанки поражение суставов носит клинические признаки ревматоидного артрита с преимущественной локализацией в проксимальных межфаланговых суставах кисти, с развитием ульнарной девиации и атрофии межкостных мышц. Могут вовлекаться в процесс лучезапястные и другие суставы, обычно поражаемые и при ревматоидном артрите. При прогрессировании болезни, с развитием тяжелого поражения внутренних органов или терминального кахектического периода, суставные явления, даже в случаях с деформацией суставов, характерным образом затухают. Можно даже сказать, что стойкий, выраженный суставной синдром — до какой-то степени прогностически благоприятная особенность течения болезни, как бы сигнализирующая о малой склонности к прогрессирующим висцеритам и полисерозитам. Другими словами, болезнь задерживается на степени, близкой ревматоидному артриту, чаще всего у подобных больных ставится именно этот диагноз.
Частота поражения суставов
Последующие наблюдения подтвердили значительную частоту суставного синдрома при системной красной волчанке. Так, у всех 4 больных в классическом наблюдении Libman и Sacks (1924) был артрит, а поражение кожи лица — только у 2.
Armas-Cruz с соавторами (1958), анализируя 108 наблюдений системной красной волчанки, поражение суставов находил в 91 %, в том числе мигрирующие артральгии — в 64%, фиксированное поражение суставов (то есть рецидивирующее поражение той же локализации) в 25%, стойкую суставную болезнь — в 33% случаев. Более чем у половины больных констатированы собственно воспалительные изменения суставов, синовит и артрит (чаще суставов верхних конечностей, реже нижних, челюстных, позвоночника). У 22% больных рентгенологически обнаружены деформации типа пробойниковых дефектов. Иногда поражения были симметричными, как и при ревматоидном артрите. Гистологически изменения синовиальных оболочек напоминали таковые при ревматоидном артрите.
Ревматоидноподобный тяжелый артрит с деформациями и изменениями на рентгенограммах Rupe и Nickel (1959) отметили почти у трети больных (у 31 из 100).
В отечественной литературе приводятся аналогичные данные. А.А. Демин и соавторы (1959) поражение суставов находили у всех 15 больных, Г.А. Раевская — из 27 больных у 25, в том числе у 10 больных — только артральгии, у 12 — периодическое припухание суставов, а у 3 — стойкую деформацию. А.В. Иванова выявила поражение суставов у всех 37 наблюдавшихся ею больных системной красной волчанкой.
В своих клинических наблюдениях поражение суставов Тареев Е.М. и его коллеги отмечали часто, не менее чем в 90 % случаев, хотя в различные годы эта частота несколько варьировала: на материале О.М. Виноградовой (1958) — в 90% (на 50 больных), П.А. Спасской (1959, 1960) — в 96% (на 60 больных), Л.И. Несговоровой (1962) — в 98 % случаев, возможно, вследствие преобладания в более ранней серии тяжелых, острых случаев с массивной висцеральной патологией, а в последнее время хронических и сугубо хронических заболеваний с повторными обострениями именно суставного синдрома.
Клиника
Среди разнообразных суставных проявлений Тареев Е.М. и его коллеги чаще наблюдали рецидивирующие артральгии разной локализации, далее острые и подострые артриты и периартриты с легкими, преходящими экссудативными явлениями, и, наконец, поражения, напоминающие ревматоид со стойкой деформацией.
Артральгии были обычно множественными, в большинстве случаев мигрирующими и асимметричными; как правило, боли в суставах усиливались к вечеру, нередко продолжались ночью, стихая большей частью к утру. Даже упорный болевой синдром быстро уступал гормональной терапии.
Поражение суставов часто выражалось только артральгией или периартикулярным воспалением со сравнительно умеренными изменениями суставов и быстро исчезающим незначительным выпотом (рисунок 1). Чаще всего поражались межфаланговые и пястно-фаланговые суставы, далее по частоте поражения следуют лучезапястные, коленные и голеностопные, суставы стоп и др.
Как и при ревматическом артрите, синовиальная жидкость имеется в очень небольшом количестве, она характеризуется весьма высокой вязкостью при низком содержании белка (Bywaters). У одной из больных Тареева Е.М. в ней были обнаружены волчаночные клетки.
Однако в ряде случаев артрит носит подострый затяжной характер. При этом варианте течения артрита припухание суставов держится стойко за счет остаточных периартикулярных изменений: пальцы приобретают веретенообразную форму, намечается деформация лучезапястных суставов. Как правило, наблюдают тугоподвижность в пораженных суставах, больных беспокоит скованность по утрам.
Болезнь может протекать с настолько упорными повторными суставными атаками, что они вновь возвращают врача к (неправильному!) диагнозу ревматоидного артрита.
Так, у больной А., 29 лет, заболевание системной красной волчанкой началось в ноябре 1958 г. лихорадкой, болями в плечевых суставах и кистях с развитием болевой контрактуры II пальца правой кисти, РОЭ ускорена до 75 мм в час. При лечении кортизоном и АКТГ боли в суставах исчезли, РОЭ снизилась до 4 мм, однако после трехмесячной ремиссии развилось тяжелейшее обострение с лихорадкой до 40°, ознобом, потом, резчайшими болями и поражением во всех суставах (кроме позвоночника), из-за чего больная стала полностью обездвиженной. В дальнейшем в течение 4 лет отмечалось почти непрерывно рецидивирующее течение системной красной волчанки с преимущественно суставными явлениями и общими трофическими нарушениями.
Лишь при значительной продолжительности болезни (5-10 лет и более) развиваются стойкие деформации с множественными подвывихами в межфаланговых и пястно-фаланговых суставах, с ограничением движений в них вследствие мышечно-сухожильных контрактур. В отличие от острых и подострых артритов при хронических процессах суставы поражаются симметрично.
Например, у больной Б, 24 лет, страдающей системной красной волчанкой в течение 5 лет, наблюдалась резкая деформация суставов кистей с подвывихами и частичными анкилозами (рисунок 2); рентгенологически выявлены: выраженный, преимущественно эпифизарный, остеопороз, сужение межфаланговых суставных щелей, единичные узуры на суставных поверхностях и единичные подвывихи (рисунок 3); суставы стоп поражены менее.
Как показывает это наблюдение, хронические артриты при системной красной волчанке весьма трудно отличать от ревматоидного артрита, при котором также иногда наблюдаются единичные волчаночные клетки. Но в общем для волчаночного артрита характерно сравнительно малое прогрессирование поражения, не затрагивающее большого числа суставов.
Артриты, особенно при хроническом течении, редко сами по себе заставляют больных системной красной волчанкой не покидать постели, утренняя тугоподвижность может быть весьма кратковременной и быстро уступает действию анальгетиков, салицилатов и особенно кортикальных стероидов.
В наблюдениях Тареева Е.М., как и по данным Rupe и Nickel (1959), выраженный артрит ревматоидного типа при системной красной волчанке поражал чаще женщин, что сочеталось с несколько лучшим общим прогнозом заболевания в целом; у мужчин деформации суставов вообще редки.
Диагностика
Рентгенологически выявляемые изменения скудны, поскольку преобладает поражение периартикулярных тканей. Чаще всего наблюдается эпифизарный диффузный или пятнистый остеопороз, преимущественно в области суставов кистей и стоп. При хроническом поражении суставов как исключение отмечают сужение суставных щелей, главным образом в межфаланговых суставах кисти, реже в пястно-запястных и лучезапястных суставах, а также истончение субхондральных пластинок и узурацию суставных концов костей с подвывихами.
При патогистологическом исследовании синовии, полученной при биопсии у 17 больных, выявлены обширные поля выраженных фибриноидных изменений и нередко диффузный склероз глубоких слоев синовии, диффузные васкулиты с минимально выраженной клеточной воспалительной реакцией; у 6 больных были обнаружены гематоксилиновые тельца (Л.И. Несговорова, 1963).
Следует подчеркнуть, что любому суставному процессу при системной красной волчанке сопутствуют сухожильное и мышечные поражения, начиная от миальгий, миозитов, тендинитов, преходящих сухожильно-мышечных контрактур, вплоть до развития мышечных атрофий, стойких фибромиозитов и необратимых мышечно-сухожильных контрактур.
В большинстве случаев наблюдаются различного вида кожные высыпания в области пораженных суставов, а в ряде случаев развивается синдром Рейно.
Для полноты характеристики суставного синдрома при системной красной волчанке следует подчеркнуть успешность настойчиво проводимой гормональной терапии на всех этапах заболевания.
По отечественной классификации (ВНОР, 1985) диффузные болезни соединительной ткани (ДБСТ) относятся ко II разделу. По МКБ-10 это I группа ревматических заболеваний - системные заболевания соединительной ткани. Диффузные болезни соединительной ткани включают системную красную волчанку (СКВ), системную склеродермию (ССД), дерматомиозит/полимиозит (ДМ/ПМ), болезнь Шегрена (БШ) и некоторые другие. Наиболее часто встречаются первые три заболевания.
Диффузные болезни соединительной ткани - это группа аутоиммунных ревматических заболеваний, имеющих общие проявления поражений в виде полисиндроматичности (их объединяет частое одновременное поражение различных органов и систем), общие показатели воспалительной активности (иммунологическая активность), близкие принципы противовоспалительного, в том числе глюкокортикоидного и иммуносупрессивного лечения.
Нередко при диффузных болезнях соединительной ткани поражается опорно-двигательный аппарат. Поражение суставов при диффузных болезнях соединительной ткани наблюдается примерно у 50 % больных, причем нередко суставная патология является первым симптомом заболевания, но может проявляться и в более поздней стадии болезни.
Системная красная волчанка - это хроническое системное аутоиммунное заболевание неизвестной этиологии, при котором развивается иммуновоспалительный процесс в различных органах и тканях, ведущий по мере прогрессирования заболевания к формированию полиорганной недостаточности.
Поражение суставов является наиболее частым проявлением системной красной волчанки. Боли в суставах могут предшествовать началу многосимптомного поражения и иммунологического проявления болезни в течение многих месяцев и лет. Артралгии встречаются почти у 100 % больных в различные стадии заболевания. Боль может возникать в одном или нескольких суставах и быть кратковременной. При высокой активности болезни боли могут быть более стойкими, в дальнейшем развивается картина артрита с болями при движении, болезненностью в суставах, припухлостью, развитием синовита, покраснением, повышением кожной температуры над суставом и нарушением его функции. Артриты могут носить мигрирующий характер без остаточных явлений, клинически очень сходный с артритами при острой ревматической лихорадке, но чаще они возникают в мелких суставах кистей: проксимальных межфаланговых суставах (ПМФС), пястно-фаланговых суставах (ПФС), реже - в запястно-пястных суставах (ЗПС), коленных суставах (КС) и др. Очень редко поражаются височно-челюстные суставы и позвоночник. Артриты обычно носят симметричный характер. Они могут рецидивировать, и тогда процесс сходен с поражением суставов при ревматоидном артрите.
При рентгенологическом исследовании определяются неспецифические признаки артрита в виде уплотнения и утолщения мягких тканей, околосуставного остеопороза. Незначительное сужение суставных щелей, субхондральные кистевидные просветления костной ткани встречаются редко. Эрозии суставов обычно не определяются даже при многолетнем течении заболевания (могут быть мелкие и единичные у 4-5 % больных), преимущественно в эпифизе лучевой кости и в головках пястных костей. Артриты при системной красной волчанке обычно хорошо поддаются противовоспалительной, особенно глюкокортикостероидной терапии (ГКС-терапии) даже при сохранении активности заболевания, в отличие от РА.
Наряду с фиброзированием некоторых сухожилий значительно уменьшается их прочность, вплоть до разрыва (сухожилия пальцев рук, инфрапателлярное и ахиллово сухожилия), чаще двустороннего. Это может быть связано с ГКС-терапией, а не с заболеванием.
Примерно у 50 % больных системной красной волчанкой отмечается утренняя скованность. Она более выражена в активную фазу заболевания, но быстро уменьшается под влиянием адекватной терапии.
Суставной синдром у большинства больных системной красной волчанкой сопровождается миалгией. Боли и болезненность встречаются чаще в проксимальных отделах конечностей, чем дистальных. Явный миозит сопровождается повышением в крови таких ферментов, как креатинкиназа, лактатдегидрогеназа или альдолаза.
Длительное поражение суставов обычно сопровождается атрофией соответствующих мышц. Особенно часто поражаются мышцы кистей (тенора, гипотенора и межкостные мышцы). В терминальной стадии может наблюдаться системная мышечная атрофия.
Некоторые больные жалуются на резко выраженную мышечную слабость, что требует дифференциации с ДМ. При миастеническом синдроме при системной красной волчанке, как правило, не повышена активность ACT, AJIT, КФК. Мышечное поражение обычно быстро проходит от ГКС-терапии. Однако боли в мышцах могут также быть обусловлены миопатией, индуцированной ГКС.
С помощью биопсии выявляют периваскулярные инфильтраты, вакуолизацию мышечных волокон и (или) мышечную атрофию. Поражение мышц при системной красной волчанке в ряде случаев практически не отличается от такового при классическом ДМ.
Биопсия мышц обычно выявляет неспецифические периваскулярные мононуклеарные инфильтраты, но ПМ с мышечным некрозом при этом может встречаться. Истинный ПМ с мышечной слабостью, типичными электромиографическими изменениями, вакуольная миопатия и некроз встречались у нелеченых больных системной красной волчанкой. Эта патология улучшалась при ГКС-терапии.
При СКВ могут встречаться асептические некрозы костей. Чаще всего поражается головка бедренной кости, нередко плечевой. Однако возможны множественные асептические некрозы с поражением костей запястья, коленного сустава, локтевого сустава, стопы. Возникновение остеонекроза обычно сопровождается интенсивными болями в области пораженного сустава. Образование асептического некроза может быть обусловлено как высокой активностью болезни, так и массивной ГКС-терапией.
Хронический полиартрит, деформирующая волчаночная артропатия и остеонекрозы костей приводят в своей финальной стадии ко вторичному остеоартрозу суставов.
Изменения костей нехарактерны, если не говорить об остеопорозе в области пораженных суставов.
Состав синовиальной жидкости при остром и подостром артрите у больных системной красной волчанкой значительно отличается от такового при ревматоидном артрите. Синовиальная жидкость обычно прозрачная, вязкая, с небольшим числом лейкоцитов и преобладанием мононуклеарных клеток. Характерные для системной красной волчанки AHA и LE-клетки могут быть найдены в синовиальной жидкости. Уровень комплемента обычно низкий, отражающий сходный уровень в плазме.
При биопсии синовиальной оболочки выявляется острый или подострый синовит с бедной клеточной реакцией, большой ядерной патологией и гематоксилиновыми тельцами, что также характерно для системной красной волчанки.
Диагностика и дифференциальная диагностика.
Если системная красная волчанка начинается с изолированного суставного синдрома, то ее диагностика значительно затруднена. Только присоединение других проявлений системной красной волчанки позволяет поставить правильный диагноз.
Для дифференциальной диагностики суставного синдрома при системной красной волчанке от проявлений поражения опорно-двигательного аппарата при других ревматических заболеваниях используют диагностические критерии системной красной волчанки.
Диагностические критерии СКВ (АРА, 1982)
alexa.sangria, пишет 21 октября 2012, 19:57
Пол: Мужской
Требуется: ревматолог
Здравствуйте, подскажите, пжт, у кого как болят суставы при СКВ. Диагноз с точкой не стоит, несмотря на повышенный НЕР-2 (1/320). была на консультации в НИИ Ревматологии. Болят в сгибателях запястья, пальцы, локти, колени, голеностоп. Боль при сгибании и в спокойном положении, "горящая", ничего не опухло.Еще болят кости или мышцы (точно определить не могу) Все это болит с 13 октября, в первый раз. Профессор сказала, ну и что, что болит: СКВ не вижу, СКВ - это системное заболевание , у тебя же все остальные анализы в норме, нет плеврита, перикардита и других значимых критериев. На форуме читаю обратное: диагноз может проявляться только в суставах и анализах иммуных. спасибо

у меня ужасно распухали ноги. когда на работу туфли обувала ноги как тесто выпирали с них. не могла согнуть пальцы даже кнопку на телефоне нажать. и анемия была еще. увеличены лимфоузлы и селезенка .и сыпь.

А надо чтоб уже и плеврит, и перикардит, значит был. Нормальный подход! Здравствуйте! У меня суставы пальцев рук начали о себе давать знать за 3 года до постановки этого диагноза: были "суточные" боли (это я сама их так назвала) - начиналось в определенное время и постепенно, в течение суток, боль нарастала, доходя до максимальной, потом постепенно все проходило и ровно в это же время на другой день боль уходила совсем. Но болело хорошо - палец не согнуть не разогнуть, палец будто горит весь, а внешне все спокойно - ни опухоли, ни красноты. Ну и вот, а потом как -то боли прошли и начался с - м Рейно )) Но это уже другая история. Желаю чтобы и дальше не увидели СКВ, но все же будьте внимательнее сами!
Добрый день! У меня такой же суточный характер боли: один день одно, на другой день второе (за исключением того, что болит все: и коленки, и фаланги пальцев на руках и ногах, и локти, и запястья, и голеностоп. ) Тоже внутри сустава жар, но ограничений в движении нет и скованности нет. Вчера была у профессора в Екатеринбурге: говорит, что боли не волчаночные, волчанка так не болит. Внутренне чувствую, что скорей всего это СКВ. В четверг в Москву снова к профессору, которая может снова скажет не волчанка. А что? Психосоматика. Я в панике, что уйдет время. Скажите, пжт, Вам врачи не говорили, что если бы Вы во-время начали лечение, то чего удалось бы избежать? И объективно ли оперативное назначение гормонов в таком случае (я понимаю, что Вы не врач, но все же опытный боец с волчанкой)))) спасибо

Здравствуйте, alexa.! А что за анализ HEP- 2?? Я про такой не слышала ) У меня ситуация была вообще странная - долгое время не было клинических проявлений волчанки, только по анализам, поэтому выставляли диагноз антифосфолипидный синдром, СКВ была под вопросм года три, и лечили только Плаквенилом и аспирином. Но после очередной неудавшейся беременности болезнь "разлилась"и вот поставили все же СКВ. Но если честно,что мне все равно повезло с течением этой болезни, если бы не анализы крови, то никто бы и не подумал. По крайней мере пока нет осложнений на почки, сосуды и вн. органы, да и лечение у меня тоже минимальное. А вот по гормонам. да, лечащий врач сказала, что если бы подключили их сразу, то и беременность бы выносили и сейчас не было бы ни Рейно, ни боли в суставах (хотя не факт - беременность все же архи нагрузка на наши организмы). Вот уже 10 месяцев я пью Прднизолон и Плаквенил - сначала эффект был потрясающе хороший, но постепенно снизился, но острого ничего нет и нового ничего не присоединилось. Собираюсь в ноябре на очередной осмотр, буду сдавать все анализы. надеюсь, что я не ухудшилась ) Но, знаете что еще скажу, я все еще надеюсь, что врачи ошиблись с этим диагнозом) А Вам бы посоветовала сделать комплекс анализов на волчанку и там уже дальше наблюдаться и очень хорошо, что Вас беспокоит Ваше состояние и Вы не махнули рукой. А снимки- то суставов делали? Я делала пальчики - ничего не изменено было (так и есть - не та болезнь, чтобы изменения были, патогенез другой так сказать).
Доктор Хаус отнюдь не параноил, подозревая у своих пациентов волчанку по поводу и без.
Что такое волчанка
Волчанка Lupus — Symptoms and causes — это системное аутоиммунное заболевание. Иными словами, болезнь, при которой ваш иммунитет сходит с ума и начинает атаковать собственные органы и ткани. Страдают многие системы организма, в том числе суставы, кожа, клетки крови, мозг, сердце, лёгкие, почки и другие жизненно важные органы.
Это заболевание — гений маскировки: его симптомы совпадают с признаками сотен других недугов. Если ошибиться и принять волчанку за что‑то другое, она может достаточно быстро убить.
Волчанка входит Lupus facts and statistics в число 20 частых причин смерти среди женщин 5–64 лет.
С другой стороны, если вовремя распознать волчанку, с ней вполне можно научиться жить. И даже долго.
Откуда берётся волчанка
С этим вопросом наука пока не разобралась. Есть лишь предположения. Возможно, речь идёт о неком генетическом дефекте иммунитета, который резко обостряется, когда организм сталкивается с какой‑либо инфекцией, даже обычной ОРВИ.
Спусковыми крючками для волчанки помимо инфекций нередко бывают:
- Долгое пребывание на солнце, полученные ультрафиолетовые ожоги кожи.
- Приём определённых лекарственных препаратов. В их число входят некоторые средства от повышенного кровяного давления, противосудорожные и антибиотики.
- Сильные эмоциональные переживания.
По возможности старайтесь избегать этих факторов.
Чем опасна волчанка
Когда иммунная система атакует орган, в нём возникает воспалительный процесс. Побочный эффект этого — отёчность и боль. Но болезненные ощущения всего лишь цветочки. Ягодки куда неприятнее. Вот как страдают разные органы, если их затронула волчанка:
Как понятно из списка, убивает не столько волчанка, сколько вызванные ею осложнения. Поэтому крайне важно вовремя обнаружить, что организм начал атаковать сам себя, и не дать процессу зайти слишком далеко.
Каковы симптомы волчанки
Признаки зависят от того, какую именно систему организма затронул аутоиммунный процесс. Поэтому часто они бывают принципиально разными. Однако некоторые общие моменты выделить всё же можно. Вот чем в большинстве случаев проявляет Common Symptoms of Lupus себя волчанка.
- Немотивированная усталость. Иногда сильная. Вы не чувствуете себя отдохнувшим даже после полноценного сна или отпуска.
- Головные боли.
- Ухудшение памяти.
- Скованность и боль в суставах.
- Хроническая анемия. В разных видах: низкое количество эритроцитов, гемоглобина или общего объёма крови.
- Лихорадка. Температура достигает 37,7 °C и выше, хотя каких‑либо предпосылок для этого, например простуды, на первый взгляд нет.
- Участившаяся отёчность. Чаще всего отёки возникают на ногах (в частности ступнях), руках или под глазами.
- Белеющие или синеющие пальцы рук при стрессе или воздействии холода.
- Одышка, сбивчивое дыхание, иногда боль в груди.
- Выпадение волос.
- Сухость глаз.
- Светочувствительность. Человек почти мгновенно обгорает (получает раздражение кожи), оказавшись на солнце.
- Сыпь в форме бабочки, которая появляется на щеках и переносице и становится более заметной после воздействия солнечного света. Также высыпания могут появиться на других частях тела.
Последний симптом — наиболее очевидный признак волчанки. Другие могут быть связаны с десятками иных заболеваний. Но если вы наблюдаете любой из них, а тем более сразу несколько, обязательно обратитесь к терапевту.
Как определить волчанку
Врач проведёт осмотр и при необходимости предложит Lupus — Diagnosis and Treatment сделать следующие анализы:
- Общий анализ крови. Помогает установить количество эритроцитов, лейкоцитов и тромбоцитов, а также уровень гемоглобина. Результаты могут указывать на то, что у вас анемия — один из распространённых признаков системных заболеваний. Низкое количество лейкоцитов или тромбоцитов также иногда наблюдается при волчанке.
- Анализ на скорость оседания эритроцитов. Этот специфический тест позволяет установить, как быстро эритроциты оседают на дно пробирки в течение часа. Если скорость превышает норму, это может свидетельствовать о наличии системного заболевания.
- Биохимический анализ крови. Он поможет оценить состояние почек и печени, которые часто страдают при волчанке.
- Анализ мочи. Если в ней обнаружится белок или кровь, это говорит о поражении почек.
- Тест на антиядерные антитела. Если он положителен, значит, иммунная система на взводе. Это говорит о потенциальном наличии аутоиммунного заболевания.
- Рентген грудной клетки. Он поможет определить состояние лёгких.
- Эхокардиограмма. Её цель — уточнить состояние сердца.
- Биопсия. Например, кожи — она актуальна, если волчанка влияет на кожный покров. Также в зависимости от симптомов может потребоваться биопсия почек или печени.
К сожалению, ни один тест не в силах однозначно диагностировать волчанку. Врач может лишь предположить диагноз по совокупности жалоб пациента, результатов физического осмотра и анализов. Поэтому крайне важно найти действительно грамотного медика или обследоваться у нескольких специалистов.
Как лечить волчанку
Способов вылечить волчанку пока не существует. Лечение в основном симптоматическое. Понимая, по каким законам развивается заболевание, врач предложит терапию, которая будет наиболее эффективной в конкретном случае. Кроме того, постоянное наблюдение поможет не допустить негативных сценариев.
Чаще всего применяют такие препараты:
- Безрецептурные обезболивающие. Например, на основе ибупрофена. Они помогают снять боль, отёчность и лихорадку, связанную с волчанкой. Иногда могут потребоваться более сильные обезболивающие, рецепт на которые выписывает врач.
- Средства против малярии. Такие лекарства влияют на иммунную систему и уменьшают риск обострения волчанки. У них есть побочные эффекты (вплоть до повреждения сетчатки глаз), поэтому принимать противомалярийные препараты можно только по назначению медика.
- Кортикостероиды. Помогают снять воспаление. Нередко используются для борьбы с заболеваниями, поражающими почки и мозг. Также имеют серьёзную побочку.
- Иммунодепрессанты. Эти лекарства подавляют чрезмерную активность иммунной системы.
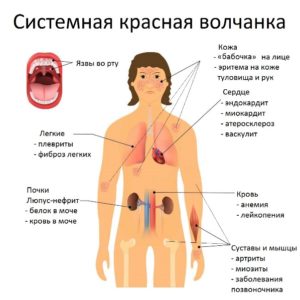
Эта статья будет длинной, так как практически нет таких органов и систем органов, которые бы не поражались при системной красной волчанке (СКВ). К сожалению… Для удобства чтения буду описывать поражения при волчанке по системам органов. Для СКВ характерно полиорганное поражение. Симптомы и клинические проявления у разных больных очень сильно варьируют. Течение болезни обычно волнообразное с чередованием обострений и ремиссий.
Общие симптомы
- слабость,
- повышение температуры тела,
- снижение веса,
- повышенная слабость, утомляемость, сонливость.
Поражение кожи, волос и ногтей
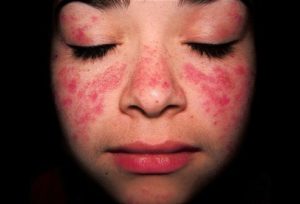
Поражение кожи наблюдается у значительной части пациентов — у 50-90%. Примерно у трети пациентов именно с поражения кожи дебютирует волчанка, у остальных те или иные кожные проявления встречаются позже, по мере прогрессирования заболевания. Основные виды поражения кожи представлены ниже:
Поражение слизистых оболочек
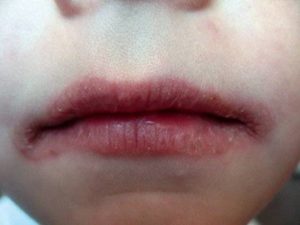
Данные о распространенности поражения слизистых оболочек колеблются от 10 до 40% по разным данным. Чаще всего поражаются слизистые носа и рта, намного реже конъюнктива и слизистые половых органов. Длительное поражение слизистых носа может приводить даже в перфорации носовой перегородки.
- Афтозный стоматит — язвочки.
- Люпус-хейлит — поражение, отечность, покраснение красной каймы губ с развитием изъязвления и эрозирования (см. фото).

Поражение опорно-двигательного аппарата
- Однако чаще наблюдается боль и скованность, нежели серьезные деструктивные поражения суставов. Утренняя скованность обычно непродолжительна, а деформация суставов развивается относительно редко.
- У некоторых больных можно наблюдать поражение скелетных мышц, которое проявляется в виде болей и слабости мышц вплоть до их атрофии, неприятных ощущений при пальпации пораженных мышц.
- Нередко наблюдаются, так называемые, асептические некрозы костей, которые наиболее часто наблюдаются в головках тазобедренных костей.
- Конечно же, системная красная волчанка ассоциирована с повышенной вероятностью развития остеопороза. Частота спонтанных переломов у таких пациентов примерно в 5 раз выше, чем в общей популяции.
Поражение дыхательной системы
В патологический процесс при СКВ могут вовлекаться практически все отделы дыхательной системы.
- Гортань поражается относительно нечасто, не более чем в 5% случаев. Чаще всего, клинически это проявляется воспалением слизистой оболочки гортани, отеком гортани.
- Плеврит развиваются примерно в 50% случаев. Часто сопровождаются болью в грудной клетке, одышкой, кашлем, лихорадкой.
- Повышение давления в легочной артерии (легочная гипертензия) чаще всего развивается только через несколько лет после начала болезни.
- Острый волчаночный пневмонит (люпус-пневмонит) наблюдается, к счастью, редко, но протекает очень тяжело с лихорадкой, одышкой, кашлем, кровохарканием и сильной болью в грудной клетке.
Поражение сердечно-сосудистой системы
Клинически те или иные поражения сердца и сосудов встречаются намного реже, чем выявляются на вскрытии. Однако уже сейчас известно, что поражение сердца и сосудов при волчанке являются одной из ведущих причин ранней смертности при этой болезни.
Поражение пищеварительной системы
- Поражение слизистой оболочки рта, как я уже писала выше, возникает в среднем у четверти пациентов. Иногда наблюдаются болезненные обширные язвы, которые мешают полноценно глотать пищу. Примерно у трети пациентов развиваются различной степени выраженности расстройства пищеварения: анорексия, тошнота, рвота.
- Патология кишечника часто связана с поражение серозных оболочек. Грозным осложнением является поражение сосудов брыжейки, которое может привести к развитию инфаркта кишечника.
- Поражение печени может протекать в виде небольшого увеличения ее в размерах, у некоторых же больных вплоть до развития тяжелого гепатита.
Поражение почек
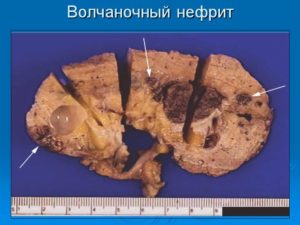
Поражение почек имеет разнообразные и многочисленные проявления.
Поражение нервной системы
Неврологическая симптоматика при системной красной волчанке очень и очень разнообразна. Настолько разнообразна и многообразна, что довольно сложно как-то систематизировать все встречающиеся симптомы.
- Характерны головные боли по типу мигреней, которые не купируются или практически не купируются при приеме обычных обезболивающих препаратов. Более того, иногда головные боли и некоторые другие неврологические признаки возникают задолго до развернутой картины болезни и постановки диагноза.
- Транзиторные ишемические атаки могут проявляться эпилептическими припадками, нарушением речи, глотания, рвотой, головокружениями.
- Инсульты возникают обычно с параллельно развивающимся антифосфолипидным синдромом.
- Синдром псевдоопухоли головного мозга наблюдается, как правило, на фоне высокой активности и агрессивного течения волчанки. Проявляется упорный головной болью, тошнотой, рвотой, головокружением, заторможенностью.
- Эпилептические припадки, как правило, сопровождают обострения болезни.
- Поражение спинного мозга развивается довольно редко и может проявляться в виде мышечной слабости, онемения рук и ног, потери чувствительности, параличей, нарушения функций тазовых органов (непроизвольное мочеиспускание и дефекация, импотенция).
Психические нарушения довольно свойственны пациентам с системной красной волчанкой. Они могут проявляться галлюцинациями, дезориентацией, депрессиями, суицидальными попытками.
Эндокринные нарушения. Отмечается более частое развитие диабета, аутоиммунного тиреоидита, гипер- и гипотиреоза у этих пациентов.
Классификация системной красной волчанки
Классификация строится на выделении вариантов течения болезни.
Острое течение болезни: отмечается быстрое развитие поражений многих органов, в том числе, нервной системы, почек, сердца.
Подострое течения: заболевание протекает волнообразно, с чередованием периодов ремиссии и обострений, однако обычно после каждого обострения отмечается вовлечение в процесс новых органов и систем органов.
Хронический вариант течения: характерно довольно медленное поражение органов, чаще всего развернутая картина болезни с поражением многих органов и систем органов отмечается только после 5-10 лет от начала заболевания.
Особые клинические варианты
Читайте также:


