Как и чем лечить инфекцию коли
Кишечные инфекции – это большая группа инфекционных заболеваний бактериальной и вирусной природы, протекающие с интоксикацией, кишечным синдромом и дегидратацией. В структуре инфекционной заболеваемости кишечные инфекции занимают второе место, уступая по частоте только острым респираторным вирусным инфекциям. Они значительно чаще поражают детей, чем взрослых. Особенно опасны кишечные инфекции для детей первых лет жизни.
Причины и факторы риска
Возбудителями кишечной инфекции могут выступать разные патогенные микроорганизмы – бактерии, простейшие, грибы и вирусы. Чаще всего развитие заболевания вызывают:
- грамотрицательные энтеробактерии (иерсинии, эшерихии, кампилобактеры, сальмонеллы, шигеллы);
- условно-патогенные бактерии (стафилококки, протей, клостридии, клебсиелы);
- вирусы (аденовирусы, энтеровирусы, ротавирусы);
- простейшие (кокцидии, амебы, лямблии);
- грибы.
Все возбудители кишечных инфекций обладают энтеропатогенностью и способностью к синтезу экзо- и эндотоксинов.
Основой профилактики кишечных инфекций является соблюдение санитарно-гигиенических норм.
Источником инфекции являются больные с явной или стертой клинической картиной заболевания, носители, некоторые виды домашних животных. Заражение происходит по фекально-оральному механизму водным, алиментарным (через пищу), контактно-бытовым (через предметы обихода, игрушки, грязные руки, посуду) путями.
Причиной развития кишечной инфекции, вызванной условно-патогенной флорой, является резкое ослабление защитных сил организма, которое может быть вызвано разными причинами. В результате этого нарушается нормальный биоценоз кишечника, что сопровождается уменьшением количества нормальной микрофлоры и увеличением условно-патогенной.
Немаловажную роль в развитии кишечной инфекции играют нарушения правил приготовления и хранения пищи, допуск к работе на пищеблоках сотрудников со стрептодермией, фурункулезом, тонзиллитом и другими инфекционными заболеваниями.
Инфекции, передающиеся водным и пищевым путем, способны поражать большие группы населения, вызывая эпидемические вспышки, но значительно чаще регистрируются единичные (спорадические) случаи.
Заболеваемость некоторыми видами кишечных инфекций имеет явно выраженную сезонную зависимость, например, ротавирусный гастроэнтерит чаще регистрируется в зимние месяцы, а дизентерия – летом.

Предрасполагающими к инфицированию факторами являются:
- несоблюдение правил личной гигиены;
- низкая кислотность желудочного сока;
- плохие санитарно-гигиенические условия проживания;
- отсутствие доступа к качественной питьевой воде;
- дисбактериоз кишечника.
Формы заболевания
Классификация кишечной инфекции проводится по клинико-этиологическому принципу. Наиболее часто в клинической практике наблюдаются:
- ротавирусная инфекция;
- дизентерия (шигеллез);
- эшерихиоз (коли-инфекция);
- сальмонеллез;
- стафилококковая инфекция.
В зависимости от особенностей симптоматики (интоксикация, нарушения водно-электролитного баланса, поражение органов желудочно-кишечного тракта) течение кишечной инфекции может быть атипичным (гипертоксическим, стертым) или типичным (тяжелое, средней тяжести, легкое).
Выраженное обезвоживание организма может привести к развитию гиповолемического шока, острой почечной недостаточности.
Местные проявления кишечных инфекций определяются тем, какой именно орган пищеварительной системы оказывается в наибольшей степени втянутым в патологический процесс. В связи с этим выделяют гастриты, гастроэнтериты, гастродуодениты, дуодениты, энтериты, колиты и энтероколиты.
У ослабленных пациентов кишечная инфекция способна распространиться за пределы желудочно-кишечного тракта и привести к поражению других органов и систем. В этом случае говорят о генерализации инфекционного процесса.
По длительности течения:
- острая кишечная инфекция – менее 6 недель;
- затяжная – свыше 6 недель;
- хроническая – заболевание длится свыше 6 месяцев.
Симптомы кишечной инфекции
Кишечная инфекция, вне зависимости от вида возбудителя, проявляется симптомами интоксикации и поражения желудочно-кишечного тракта. Однако некоторые виды заболевания имеют характерные симптомы.
Инкубационный период продолжается от 1 до 7 дней. Заболевание начинается остро с озноба и быстрого повышения температуры до 39-40 °С. На высоте лихорадки у больного могут возникнуть бред, нарушения сознания, судороги. Другие симптомы:
- разбитость;
- резкая слабость;
- отсутствие или значительное снижение аппетита;
- головная боль;
- миалгия;
- схваткообразные боли в животе, локализующиеся в левой подвздошной области;
- спазм и болезненность сигмовидной кишки;
- тенезмы (ложные позывы на дефекацию);
- признаки сфинктерита;
- дефекация от 4 до 20 раз за сутки.
Каловые массы жидкие, содержат примесь крови и слизи. При тяжелом течении инфекционного процесса развивается геморрагический синдром, проявляющийся кишечным кровотечением.
Наиболее тяжелое течение свойственно дизентерии, вызванной шигеллами Григорьева – Шига или Флекснера.
В 90% случаев сальмонеллез протекает по типу гастрита, гастроэнтерита или гастроэнтероколита. Характерно подострое начало – поднимается температура до 38-39 °С, возникают тошнота, рвота.
В остром периоде заболевания назначается водно-чайная пауза длительностью 1-2 суток.
В некоторых случаях увеличивается печень и селезенка (гепатоспленомегалия). Стул частый и обильный, каловые массы приобретают цвет болотной тины, содержат незначительные примеси крови и слизи. Этот вид кишечной инфекции у взрослых обычно заканчивается выздоровлением, а у детей может принимать жизнеугрожающий характер из-за быстро развивающегося обезвоживания.
Респираторная (гриппоподобная) форма сальмонеллезной инфекции наблюдается у 4-5% пациентов. Ее основные симптомы:
Тифоподобная форма сальмонеллеза наблюдается крайне редко (не более 2% от всех случаев). Для нее характерен длительный период лихорадки (до 1–1,5 месяцев), нарушения функций сердечно-сосудистой системы и выраженная общая интоксикация.
Септическая форма сальмонеллеза в основном диагностируется у детей первых месяцев жизни или у взрослых пациентов с резко ослабленным иммунитетом (ВИЧ-инфекция, тяжело протекающие сопутствующие заболевания). Протекает крайне тяжело. Сопровождается септикопиемией или септицемией, нарушением метаболизма, развитием тяжелых осложнений (паренхиматозный гепатит, пневмония, менингит, отоантрит, остеомиелит).
Самая обширная группа кишечных инфекций. Она объединяет коли-инфекции, вызванные энтерогеморрагическими, энтероинвазными, энтеротоксигенными и энтеропатогенными эшерихиями.
Основными симптомами эшерихиоза являются:
- субфебрильная или фебрильная температура тела;
- вялость, слабость;
- упорная рвота (у грудных детей – частые срыгивания);
- снижение аппетита;
- метеоризм.
Стул частый, обильный водянистый, желтоватого цвета. Если заболевание вызвано энтерогеморрагическими эшерихиями, то каловые массы содержат примесь крови.
Заболеваемость некоторыми видами кишечных инфекций имеет явно выраженную сезонную зависимость, например, ротавирусный гастроэнтерит чаще регистрируется в зимние месяцы, а дизентерия – летом.
Повторная рвота и выраженная диарея быстро приводят к дегидратации, развитию эксикоза. Отмечается сухость слизистых оболочек и кожных покровов, эластичность и тургор тканей снижается, уменьшается количество отделяемой мочи.
Ротавирусная кишечная инфекция в большинстве случаев протекает по типу энтерита или гастроэнтерита. Длительность инкубационного периода в среднем составляет 1–3 дня. Заболевание начинается остро, его симптомы достигают максимальной выраженности уже к концу первых суток. Одним из основных признаков этой формы является сочетание поражения органов желудочно-кишечного тракта с катаральными явлениями.
У пациентов отмечаются:
- признаки общей интоксикации;
- повышение температуры тела;
- тошнота, рвота;
- диарея с частотой дефекации от 4 до 15 раз в сутки (стул пенистый, водянистый);
- респираторный синдром (першение в горле, ринит, гиперемия зева, покашливание).
Длительность заболевания обычно не превышает 4–7 суток.
В зависимости от механизма заражения стафилококковая кишечная инфекция бывает двух видов:
- первичная – возбудитель попадает в желудочно-кишечный тракт водным или алиментарным путем из окружающей среды;
- вторичная – стафилококки заносятся в пищеварительную систему с током крови из каких-либо других очагов первичной инфекции в организме.
Стафилококковая кишечная инфекция протекает достаточно тяжело, сопровождается развитием тяжелого токсикоза и эксикоза. Стул водянистый, частый, 10–15 раз в сутки. Имеет зеленоватый цвет и может содержать небольшую примесь слизи.
У ослабленных пациентов кишечная инфекция способна распространиться за пределы желудочно-кишечного тракта и привести к поражению других органов и систем.
Вторичная стафилококковая кишечная инфекция у взрослых наблюдается крайне редко. Чаще всего она развивается у детей как осложнение острого тонзиллита, стафилодермии, пневмонии, пиелонефрита и других заболеваний, вызванных стафилококками. Для этой формы характерно длительное волнообразное течение.
Диагностика
На основании клинических и эпидемиологических данных, результатов физикального осмотра пациента можно поставить диагноз кишечной инфекции и в некоторых случаях даже предположить ее вид. Однако установление точной этиологической причины заболевания возможно только на основании результатов лабораторных исследований.
Наибольшее диагностическое значение имеет бактериологическое исследование каловых масс. Материал для исследования следует забирать с первых часов заболевания, до начала терапии антибактериальными препаратами. При развитии генерализованной формы кишечной инфекции выполняют бактериологическое исследование крови (посев на стерильность), мочи, ликвора.
Определенную ценность в диагностике кишечных инфекций представляют серологические методы исследования (РСК, ИФА, РПГА). Они позволяют выявить наличие в сыворотке крови антител к возбудителям кишечной инфекции и таким образом идентифицировать их.
Для уточнения локализации патологического процесса в желудочно-кишечном тракте назначается копрограмма.
Дифференциальная диагностика проводится с дискинезией желчевыводящих путей, лактазной недостаточностью, панкреатитом, острым аппендицитом и другой патологией со схожими симптомами. При наличии показаний пациента консультируют хирург, гастроэнтеролог.
Местные проявления кишечных инфекций определяются тем, какой именно орган пищеварительной системы оказывается в наибольшей степени втянутым в патологический процесс.
Лечение кишечной инфекции
Схема лечения кишечной инфекции включает следующие направления:
- оральная регидратация;
- лечебное питание;
- патогенетическая терапия – коррекция имеющихся нарушений функций внутренних органов, повышение иммунной реактивности и неспецифической резистентности организма, нормализация обмена веществ;
- этиотропная терапия – устранение причины, вызвавшей развитие заболевание;
- симптоматическая терапия – устранение симптомов патологического процесса.
С целью коррекции нарушений водно-электролитного баланса проводится оральная регидратация (порошок ВОЗ, Регидрон, Педитрал). Глюкозо-солевые растворы следует пить часто, маленькими глотками – это позволяет предотвратить появление или возобновление рвоты. При тяжелом состоянии пациента, когда он не может принимать жидкость внутрь, проводят инфузионную терапию растворами электролитов и глюкозы.
Специфическая терапия кишечных инфекций проводится кишечными антисептиками и антибиотиками (Налидиксовая кислота, Фуразолидон, Полимиксин, Гентамицин, Канамицин), энтеросорбентами (Активированный уголь, Фильтрум СТИ, Смекта). При наличии показаний назначают иммуноглобулины (антистафилококковый, антиротавирусный), лактоглобулины и бактериофаги (клебсиеллезный, колипротейный, дизентерийный, сальмонеллезный и другие).
Патогенетическое лечение кишечных инфекций предполагает назначение антигистаминных препаратов и ферментов.
При повышенной температуре тела показаны нестероидные противовоспалительные средства. Спастические боли в животе купируют приемом спазмолитиков.
В структуре инфекционной заболеваемости кишечные инфекции занимают второе место, уступая по частоте только острым респираторным вирусным инфекциям.
В остром периоде заболевания назначается водно-чайная пауза длительностью 1-2 суток. Диета пациентов с кишечными инфекциями направлена на улучшение процессов пищеварения, обеспечение механического, термического и химического щажения слизистой оболочки желудочно-кишечного тракта. Пищу следует принимать часто небольшими порциями. После стихания острых явлений в рацион вводят кисели, некрепкие бульоны с белыми сухариками, хорошо разваренный рис, картофельное пюре, паровые тефтели.
Возможные последствия и осложнения
Выраженное обезвоживание организма может привести к развитию гиповолемического шока, острой почечной недостаточности. Не мене опасна генерализация патологического процесса, которая может осложниться инфекционно-токсическим шоком, сепсисом, ДВС-синдромом, отеком легких, острой сердечно-сосудистой недостаточностью.
Прогноз
В целом прогноз при кишечной инфекции благоприятный. Он ухудшается при заболевании детей первых лет жизни, лиц с иммунодефицитными состояниями и страдающих тяжелой сопутствующей патологией, а также при несвоевременном начале лечения.
Профилактика кишечных инфекций
Основой профилактики кишечных инфекций является соблюдение санитарно-гигиенических норм.

- тщательное мытье рук после посещения туалета и перед едой;
- соблюдение правил приготовления и хранения продуктов питания;
- отказ от употребления воды из непроверенных источников;
- тщательное мытье перед употреблением овощей и фруктов;
- изоляция больных кишечными инфекциями;
- проведение в очаге инфекции текущей и заключительной дезинфекции.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
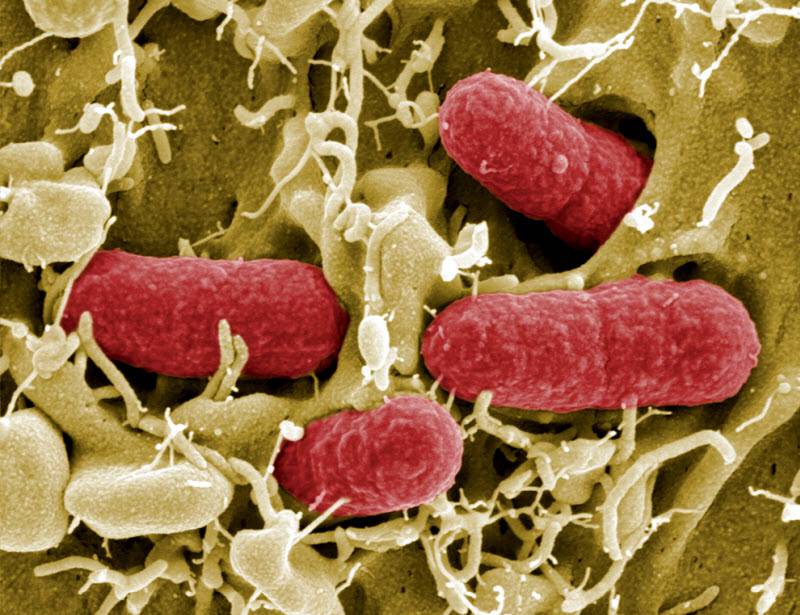
Коли-инфекция – это острое кишечное заболевание. Другое название – эшерихиоз, коли-бактериоз. Преимущественно встречается у детей, реже у взрослых. Патология относится к пищевым токсикоинфекциям, источник заражения – больной человек, носитель. Заболевание передаётся контактно-бытовым путём, у малышей инфекция может распространяться с пылью при вдыхании.
Эпидемиология коли-инфекции
Возбудитель кишечной инфекции – Escherichia coli. Это палочковидная грамотрицательная бактерия, которая паразитирует в анаэробных условиях. Микроорганизм принадлежит к семейству энтеробактерий.
Эшерихии делятся на четыре класса. В общей сложности насчитывается более 100 энтеровирулентных типов, при этом морфологические признаки у всех представителей идентичные.
Кишечные палочки Эшерихии устойчивы в условиях окружающей среды. Сохраняют свою активность продолжительное время (до 4 месяцев) в воде, грунте, фекалиях. На них не влияет высушивание. Бактерии интенсивно размножаются в продуктах питания, особенно кисломолочных. Палочка с лёгкостью приспосабливается к природным изменениям и новой среде обитания.
Микроорганизм быстро погибает при дезинфекции, кипячении, температуре выше 60°C, под действием прямых солнечных лучей.
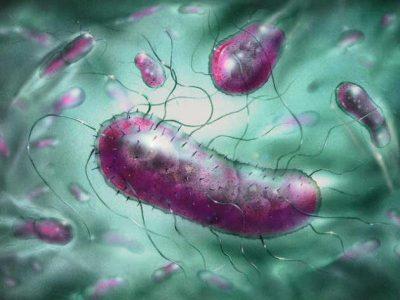
Эшерихии-коли относятся к условно патогенной микрофлоре. Они заселяют тонкий кишечник первые дни жизни и не превышают 1% от общей численности бактерий. Непатогенные серотипы способствуют выработке витаминов группы В, жирных кислот, регулирует всасывание кальция и железа.
Энтеротоксигенные подвижные палочки прикрепляются к клеткам слизистой тонкого кишечника, размножаются и выделяют токсины. В некоторых случаях развивается геморрагический колит (кровоизлияния в эпителии).
Инфекция передаётся через пищу, воду, загрязнённый воздух. Основная масса кишечной коли-палочки выделяется с калом, незначительное её количество с мочой. Если фиксируется случай болезни, то это говорит об инфекционной вспышке. Чаще всего эшерихиоз поражает кишечник младенцев первого года жизни. Среди острых кишечных инфекций он встречается в 30% случаев. Постепенно этот показатель снижается. Чем старше ребёнок, тем реже он болеет коли-инфекцией.
Такой высокий показатель обусловлено тем, что у новорождённых отсутствует иммунитет к заболеванию, а во время внутриутробного развития он не передаётся от матери ребёнку. Если у матери есть антитела к бактериям, то через грудное молоко при кормлении может сформироваться пассивный иммунитет, преимущественно у младенцев 3-5 месяцев.
Структурные изменения в кишечнике при коли-инфекции:
- наличие воспалительных очагов;
- покраснение слизистой оболочки;
- дистрофические процессы, приводящие к разрушению эпителия;
- отёчность, сужение просвета кишечника;
- функциональные нарушения в подслизистом слое – сбой обменных процессов, микроциркуляции;
- редко – диффузные морфологические изменения.
Клинические проявления
Инкубационный период в среднем длится от суток до 4-5 дней. У пациентов разных возрастов кишечная коли-инфекция развивается неодинаково. Основной симптом – понос разной интенсивности.
У взрослых эшерихиоз начинается внезапно, остро. Первые признаки:

- повышение температуры тела до 38°C;
- тошнота, позывы к рвоте;
- жидкий стул от 10 до15 раз в день;
- ухудшение общего состояния;
- схваткообразные боли перед актом дефекации.
Понос при коли-инфекции водянистый, по цвету жёлтый, золотистый, оранжевый, иногда с зелёным оттенком. Рвоты бывает редко, но при этом она упорная, не приносящая облегчения и ухудшающая самочувствие пациента.
У грудных младенцев инфекция развивается постепенно, с нарастанием. Её пик приходится на 5 сутки с момента проявления первых признаков:
- температура тела не превышает 37,5°C;
- срыгивания после кормления;
- частая диарея;
- рвота.
Каловые массы с примесями не переваренной пищи, стекловидной прозрачной слизью, редко с кровью. Постепенно, за счёт выделения воды в просвет кишечника кал становится более жидким, водянистым. У малышей акт дефекации в виде обильной струи.
Ребёнок беспокойный, плохо спит, отказывается от приёма смеси или грудного молока. Живот вздутый, болезненный из-за повышенного газообразования и гнилостных процессов в кишечнике. Резко развивается обезвоживание организма. Его проявления:

- лёгкая форма – рвота 1-2 раза в сутки, стул 3-6 раз в сутки;
- форма средней тяжести – стул до 12 раз в сутки, рвота упорная, многократная, температура тела 38-39°C, развивается недостаток калия, что отображается на работе сердца;
- тяжёлая форма – лихорадка до 40°C, частота актов дефекации 20 в сутки, потеря солей и воды стремительная, если она составляет 10% от веса ребёнка, то развивается гиповолемический шок (паралич кишечника, недостаточность миокарда).
Тяжело кишечная инфекция протекает у маленьких пациентов в возрасте до 6 месяцев. В группу риска входят маловесные и недоношенные дети. У них параллельно развивается патология иммунной системы, присоединяются вторичные инфекционные болезни – менингит, пиелонефрит, отит.
У детей с года и до 3 лет коли-бактериоз протекает с клиникой гастроэнтерита – острое воспаление слизистой тонкого кишечника. В инфекционно-воспалительный процесс редко вовлекается толстый кишечник.
Каловые массы у ребёнка жидкие, но без посторонних примесей и включений. Общее состояние зависит от того, насколько быстро развивается обезвоживание.
У детей до 3 лет эшерихиоз может быть спровоцирован респираторными инфекциями или корью. Продолжительность болезни 7-14 дней.
У ребёнка от 3 лет кишечная инфекция проявляется такими признаками:
- тошнота;
- умеренные желудочные и кишечные боли;
- без рвоты;
- стул обильный;
- температура нормальная или слегка повышена первые три дня;
- продолжительность болезни от 4 до 7 дней.
Методы диагностирования коли-инфекции
Окончательный диагноз коли-ифекции утверждается только на основе данных бактериологического исследования. В качестве биоматерила берут каловые и рвотные массы, промывные воды желудка, кровь, остатки пищи. У новорождённых для бакпосева берут слизь из носоглотки. После взятия материала его сразу же засевают на специальные питательные среды и быстро доставляют в лабораторию. Если это невозможно, то делают консервацию с применением смесей (консервантов).

Недостаток метода – длительность исследования. В среднем результат готов через 2-4 дня, иногда позже. Хранить материал нельзя при комнатной температуре. В этих условиях размножается сапрофитная микрофлора (сопутствующая), которая вызывает разложение кишечной палочки коли и её гибель.
Для идентификации бактерии используют серогологичесие методы путём определения специфических антигенов. Определяют количество патогенных клеток на 1 г испражнений.
При ИФА (иммуноферментный анализ) выявляют способность бактерии выделять токсины.
Дифференциальная диагностика осложнена. Важно исключить такие заболевания:
Лечение кишечной инфекции коли
Малышей до 3 лет с подозрением на коли-инфекцию госпитализируют. Дошкольники и взрослые могут получать терапию в домашних условиях.
Лечение коли-инфекции у детей направлено на ликвидацию обезвоживания организма. Если признаки незначительные, назначают растворы для пероральной регидратации (внутрь) – жидкость, содержащая соли, необходимые для нормального функционирования организма:
Младенцам сразу назначают солевые растворы парентерально (внутривенно):
У пациентов при эшерихиозе очень выражена жажда. Несмотря на это, нельзя, чтобы жидкость в организм поступала быстро и в больших количествах. Растворы нужно вводить со скоростью не более 1 литра в час. Это обеспечит полное всасывание лекарства и исключит риск появления рвоты.
Если ребёнок поступил с острым отравлением пищей, ему делают промывание желудка слабым раствором марганцовки или пищевой соды. Процедуру делают до появления чистых промывных вод.
Для устранения признаков гастроэнтерита (понос) назначают энтеросорбенты:
Для купирования болей в эпигастральной области и в животе назначают спазмолитические средства – Но-шпа, Спазмалгин. Также в целях уменьшения воспаления и снятия болевого симптома показаны нестероидные противовоспалительные препараты – Диклофенак, Нимесил, Индометацин.
Антибактериальную терапию назначают в следующих случаях:
- тяжёлые формы инфекции;
- наличие осложнений;
- содержание крови в каловых массах;
- пожилой или младенческий возраст;
- ослабленное состояние иммунной системы пациента.
Наиболее активные антибиотики относительно коли-инфекции:
- Амоксициллин.
- Норфлоксацин.
- Доксициклин.
- Левофлоксацин.
- Рифаксимин.
В состав комплексного лечения включают витамины и пробиотики (живая микрофлора).
Важным в терапии коли-инфекции является лечебная диета. В острой стадии пациентам назначают стол №4 – щадящая диета, направленная на устранение гниения в кишечнике. Принцип питания – снижение количества сахара, соль, жиров и углеводов. Исключение любой пищи, которая может раздражать слизистую – острое, кислое, жареное, твёрдое, холодное и горячее.

По мере улучшения состояния больного переводят на диетический стол №2. Принцип – получение полноценного питания, стимуляция секреторной функции ЖКТ. Блюда должны быть измельчёнными. Продукты можно отваривать, запекать, тушить, жарить без корочки.
Исход заболевания определяется несколькими факторами: степень тяжести инфекции и возраст больного, наличие осложнение и адекватного лечения. В целом прогноз благоприятный. Опасность может представлять присоединение менингита или сепсиса. У младенцев с тяжёлым синдромом гастроэнтерита может сформироваться недостаточность ферментов ЖКТ.
Профилактика кишечной коли-инфекции – это грудное вскармливание, соблюдение санитарных норм и требований в детских дошкольных учреждениях и родильных домах, на производствах и комбинатах, выпускающих пищевые продукты, соблюдение личной гигиены в домашних условиях.
Стоит отметить, что несильная боль в области кишечника может спровоцировать серьёзные заболевания, а позднее обращение доктору практически ничем ни поможет. Такого рода недуги с одинаковой частотой возникают у взрослых и детей. Чем лечить кишечную инфекцию? Этой теме и посвящена наша статья. Необходимо понимать, что здоровье нельзя купить, как только появляются первые симптомы заболеваний, незамедлительно записывайтесь на приём к специалисту. Таким образом, вы сможете избежать неприятных последствий и получить квалифицированную помощь.
Причины появления вирусного заболевания
Чтобы конструктивно ответить на вопрос, чем лечить кишечную инфекцию, необходимо разобраться в причинах её возникновения. На самом деле факторов, которые оказывают влияние на появление вируса, немного. В основном они связаны с гигиеной, а также с употребляемой пищей. Несоблюдение простых правил, которые родители старались привить каждому ребёнку, иногда играет злую шутку. Например, мытьё рук. Многие люди не всегда осуществляют это простое действие, так как не подозревают, насколько это важно.

Если человек употребляет в пищу немытые фрукты и овощи, не моет руки перед едой и после неё, хранит продукты в неположенном месте, то он подвергается опасности. В таких условиях начинают активизироваться и размножаться различные микробы и бактерии. Особенно благоприятная среда для вирусов – летняя жара. Повышение температуры воздуха способствует ускорению развития болезнетворных бактерий, и они распространяются с высокой скоростью. Как только они попадают в организм, у человека появляются проблемы с пищеварительной системой. Чем лечить кишечную инфекцию у детей и взрослых? Рассмотрим чуть позже, а сначала разберем варианты заболеваний.
Бактерии выделяют яд под названием энтеротоксин, действие которого направлено на разрушение желудочного тракта. Также у человека в этот период наблюдается сильная интоксикация.
Классификация инфекций
Заболевания желудочно-кишечного тракта таят в себе огромную опасность как для взрослых, так и для детей. Особенно стоит остерегаться осложнений, нужно делать всё, чтобы этого не допустить. Ведь действия микробов не ограничены, после поражения кишечника они могут распространиться и на другие органы, в результате чего пострадает организм в целом.
Вирусы, которые вызывают инфекции, бывают нескольких видов. Несмотря на то, что симптомы болезней во всех случаях примерно схожи, есть свои принципиальные отличия, что и заставляет классифицировать заболевания. Итак, выделяют два основных типа инфекции: норовирусную и ротавирусную. О них мы поговорим подробнее.
Норовирусное заболевание
Если говорить о степени опасности этой болезни, стоит просто отметить, что она в кратчайшие сроки вызывает эпидемию. Передаётся вирус при употреблении в пищу немытых плодов, фруктов и овощей, а также при нахождении в воде, которая содержит возбудителей недуга. Конечно, нельзя забывать о бытовых способах передачи вируса, таких как грязные руки, использование предметов общего пользования и т. д.
Довольно часто встаёт вопрос: как лечить кишечную инфекцию на море? Ведь это место является очень опасным в этом смысле. Проще всего будет не допустить распространение инфекции, то есть постоянно мыть руки, использовать только личные принадлежности, и стараться быть внимательным при купании.

Так как инфекция попадает и размножается в организме очень быстро, необходимо опередить её и сразу начать лечение. Но как определить, начинается ли заболевание кишечника? При норовирусном типе у пациентов наблюдается тошнота, рвота, повышение температуры тела, слабость, головные боли. Эти признаки будут вас мучать в течение нескольких дней, затем, как правило, болезнь отступает.
У организма вырабатывает некий иммунитет, который спадает через пару месяцев. Тогда повышается возможность рецидива, а повторная болезнь более опасна. Стоит отметить, что норовирусное заболевание встречается чаще всего в тёплое время года, преимущественно летом. Это связано с тем, что орудует кишечная инфекция на море. Чем лечить ребёнка в таком случае? Ответ на этот вопрос вы найдёте в нашей статье.
Ротавирусная инфекция
В отличие от предыдущего типа, этот вид болезни имеет три этапа протекания. Выделяют:
- Инкубационный период. Это тот момент, когда вирус только попал в организм, и ему нужно некоторое время для адаптации. Обычно он находится около недели в спящем состоянии, пациент пока ничего необычного не замечает.
- Развитие. После периода адаптации вирус начинает активную работу. У человека наблюдается рвота, диарея, острая боль в области живота. Отличительным признаком является появление симптомов гриппа и насморка. Это длится примерно неделю, после чего начинается третий этап.
- Восстановление организма. Чем лечить ротавирусную кишечную инфекцию? В большинстве случаев болезнь проходит полные три этапа, после чего вырабатывается иммунитет. Однако бывают и более тяжёлые случаи.
Данный вид вируса особенно коварен, ведь встречались ситуации, когда пациент чувствовал себя вполне здоровым, при этом заражая окружающих людей. Также можно отметить, что бывают и абсолютно противоположные случаи. Болезнь иногда проходит особенно тяжело, человек по двадцать раз в день ходит в туалет, довольно часто наблюдается рвота, сильно повышается температура. Так чем лечить ротавирусную кишечную инфекцию у взрослых? В таких ситуациях обычная терапия не поможет, необходима срочная госпитализация.
Основные признаки возникновения заболеваний такого рода
В начале пациента мучают те же симптомы, что и при остром респираторном заболевании. То есть появляется тошнота, рвота, слабость в организме, сильно повышается температура, кружится голова и т. д. После попадания вируса внутрь человека может пройти от двух часов до нескольких дней перед тем, как он начнёт действовать и поражать кишечник.
Специалисты выделяют две группы признаков, которые наблюдаются у пациентов в большинстве случаев. Прежде чем понять, чем лечить симптомы кишечной инфекции у взрослых, необходимо их выявить. Признаки бывают:
- Инфекционно-токсические. Здесь зачастую наблюдается повышение температуры тела до 39 градусов. Это главный признак попадания в организм болезнетворных микробов. Сопровождается этот симптом плохим самочувствием, тошнотой и рвотой. Если у человека все признаки заболевания, кроме температуры, то, скорее всего, это холера или стафилококк.
- Кишечные симптомы. В случае, когда пациент чувствует расстройство желудка, выявляются следующие признаки:
- острая боль в области живота;
- после еды или питья появляется тошнота, иногда рвота;
- диарея, причём количество походов в туалет за один день достигает двадцати раз (стул может быть различного цвета и консистенции, иногда с кровью и слизью);
- увеличение газов в кишечнике.
Довольно часто встречаются случаи, когда человек является носителем инфекции и распространяет её на других людей. Поэтому необходимо раз в полгода проходить плановое обследование у докторов, чтобы выявить свои проблемы и в кратчайшие сроки избавиться от них.
Диагностика недугов
Чем лечить кишечную инфекцию у взрослых и детей? Чтобы своевременно приступить к терапии, необходимо выявить заболевание, поставить правильный диагноз. Ведь верное определение болезни в разы упрощает задачу по лечению. Когда доктор знает, от чего именно необходимо избавиться для выздоровления, то положительные результаты будут в большинстве случаев.
Чтобы правильно провести диагностику, необходимо для начала подробно расспросить больного о его состоянии, симптомах и признаков, которые он наблюдает. Также следует узнать, болел ли раньше пациент инфекционными болезнями, какими именно, и в течение какого времени. Рассказ и опыт больного практически не даёт результатов, для уверенности обязательно нужно проводить исследования.
Диагностические мероприятия осуществляются следующими методами:
- анализ кала и рвоты на предмет наличия возбудителя болезни;
- общий анализ крови, который направлен на обнаружение антител к определённому типу бактерий;
- использование теста-полоски для выявления инфекции через рот.
На практике специалисты больше всего любят использовать первые два способа, так как они наиболее эффективны. Если после этого доктор не может поставить диагноз, стоит проводить дополнительные исследования, в том числе инструментальное. Итак, мы подобрались к ответу на главный вопрос нашего материала: чем лечить кишечную инфекцию?
Медикаментозная терапия
Рассмотрим подробнее наиболее эффективные способы и методы лечения заболеваний желудочно-кишечного тракта. Для начала поговорим о традиционной терапии. Как уже было отмечено, если болезнь протекает остро, то следует сразу госпитализировать пациента. Там уже дальше специалист проведёт диагностику и назначит лечение.
Чтобы человек больше не страдал от таких недугов, обязательно в процессе прохождения терапии нужно уничтожить вредоносные микробы, вывести токсины и восстановить водный баланс. Лечим кишечно-вирусную инфекцию, в первую очередь, при помощи промывания желудка. При этом провоцируем пациента на рвоту, чтобы вывести все нежелательные вещества из организма.
Во время проведения традиционной терапии врач назначает лекарственные средства, в основном сорбенты. Среди них выделяют "Смекту" и "Полифепан", как наиболее эффективные. С их помощью человек сможет справиться с нейтрализацией токсинов.
Правильный рацион
Как лечить кишечную инфекцию в домашних условиях? Одной из основ скорейшего выздоровления в данном случае является диета. Задача врача – чётко объяснить пациенту, какую еду можно употреблять, а какую противопоказано. Больной, в свою очередь, должен прислушиваться к лечащему доктору, чтобы поскорее забыть болезнь как страшный сон.

Рассмотрим несколько основных правил диеты:
- полностью исключить из рациона жирную, копчёную и солёную пищу, не потреблять кисломолочные продукты;
- готовить еду на пару, в этом деле отлично поможет мультиварка;
- есть белковую пищу, например, куриную грудку, рисовую кашу, пшеничный хлеб, красную рыбу и т. д.;
- кушать несколько раз в день небольшими порциями и в тёплом виде;
- следует потреблять пищу меньше обычного, в первые дни снизить количество еды на 30%, а затем вполовину.
Если у вас крепкий организм, попробуйте поголодать, выпивая большое количество жидкости. Таким образом очищается кишечник, что довольно полезно при наличии заболеваний желудочного тракта.
После того как болезнь отступила, пациент ощущает слабость. Это не признак рецидива, просто организм устал от приёма лекарственных средств, диеты и постельного режима. Однако не стоит спешить кушать всё подряд. Диету важно соблюдать и в первые недели после выздоровления. Рацион можно оставить практически тот же, что был во время болезни. Отдайте предпочтение домашней еде, всегда кипятите перед употреблением.
Как лечить кишечную инфекцию дома? Необходима комплексная терапия, поэтому для восстановления электролитного баланса врачи рекомендуют использовать раствор "Регидрона". Его пьют по несколько глотков раз в двадцать минут.
Какой антибиотик лечит кишечную инфекцию?
Стоит отметить, что назначение антибактериальных средств происходит в самом крайнем случае, когда наблюдается острая форма заболевания, а признаки являются ярко выраженными. Если пациент будет заниматься самолечением, это не приведёт его к положительным результатам. Антибиотики, которые принимают на раннем этапе развития болезни, только вредят организму, оказывают негативное влияние на работу кишечника. Кроме того, эти средства могут даже навредить вам, ведь нарушается микрофлора желудочно-кишечного тракта.

Только квалифицированный врач после оценки состояния больного, выявления тяжести заболевания, может прописать приём антибиотиков. Среди них наиболее эффективными являются "Лактобактерин" и "Линекс". Но помните, не следует использовать в лечении лекарственные средства, назначение которых вам неизвестно.
Народные методы терапии
В данном случае такие способы лечения являются довольно эффективными. Ведь лучше всего проводить комплексную терапию, которая включает в себя народные средства в том числе. Чем лечить кишечную инфекцию у взрослых? Рассмотрим основные методы:
- Использование зверобоя. Вам понадобится 2 столовые ложки измельчённой травы, которые необходимо заварить в кипятке, а затем дать настояться около получаса. После нужно процедить отвар и принимать по несколько небольших глотков за тридцать минут до еды.
- Отвар коры дуба. 50 г дубовой коры, предварительно измельчённой, нужно добавить в кипящую воду и варить полчаса. Принимать внутрь около 6-7 раз в день.
- Сбор трав. Для этого рецепта необходимы корни крапивы и лапчатки, а также шишки ольхи. Все ингредиенты тщательно перемешать и варить на водяной бане около 15 минут. Затем отвар следует процедить и пить по 0,5 стакана до употребления пищи.
Как лечить кишечную инфекцию в домашних условиях? Проводить комплексную терапию, используя, в том числе народные рецепты. Они способны не только улучшить самочувствие пациента, но и избавиться от симптомов. Эффективность лечения зависит от вашей добросовестности и старания.
Чем лечить кишечную инфекцию у детей?
Рассмотренные выше способы и методы терапии относились к взрослым людям, у которых уже сформирован организм и иммунная система. Однако, как мы говорили, кишечной инфекции зачастую подвергаются и маленькие дети. Что делать в таком случае? На самом деле, большинство вирусов уходят из организма ребёнка сами по себе, если он выдерживает натиск первых дней болезни. Лишь некоторые заболевания требуют лечения антибиотиками и другими лекарственными средствами.

Если иммунитет малыша способен выстоять натиск микробов, то в будущем ему будет значительно проще в борьбе с потенциальными инфекциями. Примечательно, что основную опасность во время развития болезни представляет не микробы и бактерии, а простое обезвоживание. Если родители будут знать, как уберечь ребёнка от этого, то ему не будет страшна ни одна кишечная инфекция.
Большинство людей придерживаются правила: если температура не превышает отметку в 38 градусов, то её не нужно сбивать. В этом есть доля правды, но не в случае заболеваний желудочно-кишечного тракта. Чем лечить кишечную инфекцию у грудничков? Как раз у них зачастую поднимается температура при попадании вируса в организм. В этом случае не только можно, но и нужно сбивать её. Жар, как известно, провоцирует большую потерю жидкости, при этом вызывая обезвоживание.
Если у малыша поднялась температура, необходимо дать средство, которое способствует её снижению. Кроме того, нельзя забывать об обильном питье. Запомните: чем выше температура, тем больше жидкости следует давать ребёнку.
Лечение детей при помощи лекарственных средств
Использование в терапии антибиотиков и других медикаментов уже само по себе является признаком тяжёлой степени заболевания. Антибактериальные средства применяются в крайне редких случаях, когда иммунитет уже не может справляться с натиском микробов. Стоит отметить, что существует определённый список показаний для использования такого рода медикаментов, составленный Всемирной организацией здравоохранения:
- когда в каловых и рвотных массах обнаруживается кровь;
- холера тяжёлой формы;
- продолжительная диарея, от которой вы не можете избавить ребёнка в течение нескольких дней.
Только при наступлении этих случаев можно использовать антибактериальные средства. В таких ситуациях они наиболее эффективны и оправданы. В других случаях лучше этого не делать, так как они только навредят малышу.
Как лечить кишечную инфекцию в домашних условиях? Применение сорбентов поможет в этом. Сорбенты – специальные лекарственные средства, которые поглощают частично яды и токсины внутри желудочно-кишечного тракта. Многие врачи до сих пор спорят о целесообразности использования таких медикаментов, ведь их эффективность научно не доказана. Однако на практике большинство педиатров выписывают сорбенты детям для приёма внутрь. По их словам, всё же присутствует умеренная эффективность.
Например, эти медикаменты могут помочь организму не дойти до обезвоживания и интоксикации. В основном для этих целей врачи их и выписывают.
Диета для малыша

Профилактика
Чтобы у людей не возникало вопроса, чем лечить кишечную инфекцию, нужно не допустить её возникновения. Для этого достаточно просто соблюдать банальные правила гигиены и здорового питания:
- всегда мыть руки перед едой и после неё, при посещении туалета;
- пить воду с подозрительных источников ни в коем случае нельзя;
- овощи и фрукты перед употреблением тщательно промывать под проточной водой;
- не кушать еду, у которой истёк срок годности.
Если просто использовать эти советы, вы оградите себя от возникновения инфекции, или, по крайней мере, снизите шанс заражения до минимального. Берегите своё здоровье, ведь осложнение какого-либо заболевания может произойти в любой момент, и тогда уже будет поздно что-то предпринимать.
Читайте также:


