Как лечить болезнь рейтера народными средствами

Общие сведения
Реактивный артрит – это воспалительный процесс негнойного характера в суставах, развитее которого происходит как последствие мочеполовой или кишечной инфекции.
Чаще всего такой диагноз имеет место у мальчиков в подростковом возрасте, а также у молодых мужчин. Согласно медицинской статистике, реактивный артрит развивается у 86,9 пациентов на 100 тысяч человек.
Причины реактивного артрита
Чаще всего развитие реактивного артрита происходит на фоне хламидийной инфекции. Болезнь Рейтера у детей вследствие заражения хламидиями развивается примерно в 80% случаев. Заражение хламидими происходит при непосредственном контакте с носителями этой инфекции. Также хламидиями можно заразиться от животных. Пути заражения — воздушно-капельный, половой, воздушно-пылевой, контактно-бытовой. Ззаражение происходит в процессе прохождения плода через родовые пути инфицированной матери. При заражении хламидиями, как правило, у человека не проявляются видимые симптомы. Иногда присутствует дискомфорт и боль при мочеиспускании, наличие выделений из половых органов.
Еще один возбудитель болезни Рейтера – кишечные микроорганизмы. Это сальмонеллы, иерсинии, кампилобактер, шигеллы, заразиться которыми можно при контрактах с зараженными людьми, фекалиями, при приеме испорченной пищи. При таких поражениях у человека отмечается очень тяжелая диарея.
Однако проявления реактивного артрита отмечается далеко не у всех людей, перенесших такие инфекции. Согласно некоторым исследованиям, заболевание отмечается только у людей, которые обладают специальным геном — HLA B 27. Поэтому причины возникновения реактивного артрита изучаются до сих пор.
Симптомы

При поражении ревматическим артритом у мужчин отмечается более тяжелое течение болезни, чем у женщин. Отмечено, что после перенесенной половой инфекции реактивным артритом мужчины болеют в девять раз чаще, чем женщины. А вот после перенесенных кишечных инфекций отмечается примерно одинаковый уровень заболеваемости.
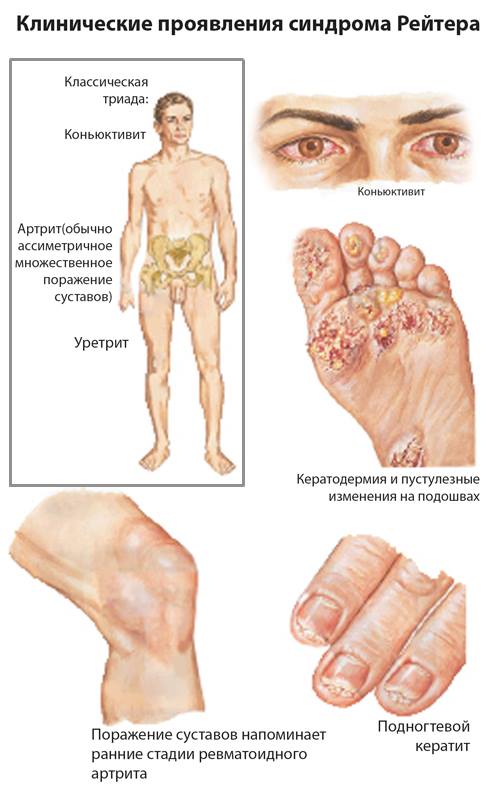
Симптомы реактивного артрита отмечаются у человека примерно через 2-4 недели после того, как он перенес половую или кишечную инфекцию. Реактивный артрит у детей и взрослых проявляется наиболее часто симптомами уретрита, позже развивается конъюнктивит, и в последнюю очередь отмечается артрит суставов. Как правило, при конъюнктивите проявляются необильные отделения. У некоторых больных (приблизительно в каждом четвертом случае) присутствуют изменения на кожных покровах. Поражения на коже преимущественно проявляются сыпью, поражением слизистых полости рта.
Симптомы реактивного артрита сохраняются у больного человека разный период времени. Он длится от трех месяцев до одного года. В основном в это время сохраняются слабые признаки уретрита и конъюнктивита, а воспаление поражает один-два сустава. К примеру, может наблюдаться воспалительный процесс тазобедренного сустава, коленного сустава. Однако иногда реактивный артрит проходит очень тяжело и значительно ограничивает физическую активность человека, переходя в хронический артрит. В таком случае больной активно ищет возможность избавиться от болезни, практикуя лечение народными средствами. Однако изначально должна проводиться качественная диагностика болезни, и назначаться предписания врача.
Начало реактивного артрита, как правило, острое: резко возрастает температура тела, общее состояние значительно ухудшается. Происходит поражение крупных суставов ног: в основном от заболевания страдают голеностопные, коленные, пяточные, межфаланговые, плюснефаланговые суставы, реже происходит поражение суставов рук.
Наиболее часто поражаются пальцы стоп, на которых развивается отек, который постепенно охватывает весь палец. Кожа на пальце становится багрово-синей. Кроме артритов у пациентов с болезнью Рейтера развиваются энтезопатии. Так называют воспалительные процессы в сухожилий, которые происходят в тех местах, где сухожилия прикрепляются к костям. Чаще всего такое явление наблюдается в области пятки. Иногда больные жалуются на болевые ощущения в области позвоночника.
Если лечение синдрома Рейтера происходит своевременно, то симптомы заболевания исчезают за относительно короткий период времени. Однако случается, что реактивный артрит переходит в хроническую форму.
Диагностика
В процессе диагностики реактивного артрита врач изначально проводит опрос пациента. Установить диагноз в случае проявления у человека болезни Рейтера можно, основываясь на данных об инфекции, которая имела место у пациента в ближайшее время. Также врач изучает клинические проявления, использует лабораторные и инструментальные методы обследования. В процессе исследования особое внимание следует уделять наличию у человека поражений глаз, мочеполовых органов, кожи, а также суставов. Проводятся и анализы на наличие в организме больного возбудителя. В процессе лабораторного исследования используется кровь, стул, выделения из половых путей. В некоторых случаях практикуется проведение рентгенологического исследования пораженного сустава.
В данном случае важно не только подтвердить диагноз реактивного артрита, но и исключить наличие других причин, спровоцировавших развитие артрита.
Лечение

Начиная терапию реактивного артрита, врач ставит за цель уничтожить инфекцию, излечить болезнь либо достичь состояния стойкой ремиссии. Болезнь Рейтера необходимо лечить в условиях стационара. Лечение болезни Рейтера проводится с использованием консервативных методов. При этом терапия болезни у женщин и у мужчин предполагает применение антибиотиков, нестероидных противовоспалительных средств, иногда также используются глюкокортикоиды. Когда воспалительные симптомы стихают, практикуются занятия лечебной физкультурой, курс массажа. Особенности того, как лечить заболевание, в индивидуальном порядке указывает лечащий врач.
Антибиотики – один из основных методов лечения, причем их выбор должен проводиться с учетом особенности жизнедеятельности хламидий или других микроорганизмов, спровоцировавших инфекцию. В основном при лечении этой болезни применяются тетрациклины, макролиды, фторхинолоны. Однако, учитывая токсичность некоторых антибактериальных препаратов, при лечении болезни, вызванной хламидиями, у детей применяются только макролиды. Однако следует учесть, что лечение антибиотиками эффективно при остром течении заболевания. Если же реактивный артрит переходит в хроническую форму, то антибактериальные средства уже не оказывают должного эффекта.
В то же время при терапии хронического хламидийного артрита применяются разнообразные иммуномодулирующие препараты. Но такое лечение можно проводить только под постоянным наблюдением врача. Лекарственные средства из этой группы помогают повысить общую сопротивляемость организма и его защитные свойства.
Но не только избавление от хламидий является единственным условием излечения. Антигены микроорганизмов в организме сохраняются более длительное время, чем возбудитель. Поэтому очень важно проводить контрольное обследование через определенные промежутки времени. Иногда требуется проведение повторных курсов лечения антибактериальными препаратами и иммуномодуляторами.
Кроме того, при необходимости больным назначается симптоматическое лечение. Нестероидные противовоспалительные средства назначают, чтобы уменьшить болевые ощущения в остром периоде. Дозы таких препаратов рассчитывают в зависимости от возраста пациента.

Стероидные противовоспалительные средства обладают сильным противовоспалительным воздействием, поэтому назначаются в том случае, если нужно быстро купировать боль, осложнения или активность болезни. При реактивном артрите глюкокортикоиды вводят внутрисуставно.
Если суставный синдром обостряется, и при этом имеет место энтезопатия, ограничена подвижность позвоночника, то практикуется прием ммуноподавляющих препаратов. Их также назначают, если стандартное лечение неэффективно. Лечение такими препаратами может длиться на протяжении нескольких лет, однако при этом необходимо постоянное наблюдение врача.
Если боль в суставах сохраняется на протяжении длительного времени, их нужно беречь от нагрузок. Но позже, после того, как воспаление излечивается, следует постепенно восстанавливать физическую активность. Лечение заболевания, как правило, продолжается около 4-6 месяцев.
Причины возникновения cиндрома Рейтера
Синдром Рейтера - сочетанное поражение суставов, мочеполовых органов и конъюнктивы глаз, развивающееся преимущественно у мужчин на фоне мощного иммунного сбоя.
Причинами возникновения синдрома Рейтера является:
- инфекция, а именно хламидии,
- воспалительные процессы мочеполовой системы (гонорея, трихомоноз),
- нарушения иммунитета.
Не последнее значение в механизме развития болезни имеют наследственные особенности иммунной системы человека.
Начало болезни Рейтера подострое или острое, с повышенной температурой тела. В нарастающем темпе развивается уретрит (простатит, вагинит, цервицит), затем присоединяются конъюнктивит и увеит, в дальнейшем возникает артрит (моно- или олигоартрит). В отдельных случаях патологический процесс развивается без повышения температуры тела.
Больные жалуются на чувство дискомфорта внизу живота, частое мочеиспускание, незначительные серозные выделения из мочеиспускательного канала. Появляются инсерционит со свойственным ему болевым синдромом в зонах прикрепления сухожилий к костям.
Диагностируют немикробные геморрагические циститы.
Одновременно возникает различной выраженности длительный конъюнктивит (жжение, светобоязнь). Иногда он имеет довольно слабые проявления и больные на него не обращают внимания.
У 80% больных поражается кожа (ладоней и подошв) в виде пятен, которые постепенно уплотняются, возвышающиеся над кожей, напоминая псориатические бляшки. Они имеют тенденцию к слиянию. Изредка почти вся стопа покрыта корочками. Ногти повреждаются (гиперкератоз ногтей) до полного разрушения.
Достаточно часто в области головки полового члена появляются мелкие пузырьки, которые переходят в поверхностные язвы или покрываются корочками (кольцеобразный баланит).
Воспаление полости рта, языка сопровождается мелкими пузырьками, которые трансформируются в мелкие язвы.
В дебюте заболевания воспаление суставов может проявляться остро - значительным распуханием с дефигурацией, болью, нарушением функции. Кожа около сустава резко гиперемирована, иногда с синюшным оттенком.
Преимущественно поражаются суставы нижних конечностей, чаще всего - коленные суставы. Поражение плюсно-фаланговых суставов очень напоминает подагрический артрит.
Острые проявления артрита продолжаются от нескольких дней до нескольких недель. Ремиссия у большинства больных наступает через 2-3 месяца. Рецидивы повторяются до 5-8 раз в год. После обострения пролиферативные процессы в суставе не исчезают.
Как лечить cиндром Рейтера?
Лечение синдрома Рейтера выстраивается индивидуально. Целесообразно назначить антибиотики сроком на 1-1,5 месяца. Антибиотикотерапию обычно дополняют нестероидными противовоспалительными средствами, цитостатиками, а также десенсибилизирующими препаратами. При высокой активности деструктивных процессов и длительном течении заболевания показан курс гормонотерапии. Важно действовать в двух направлениях - ограничить и прекратить инфекционный процесс в организме и локализовать, снять воспалительный процесс.
Широко применяют физметоды на позвоночник, суставы, актуален также массаж, лечебная физкультура, санаторно-курортное лечение.
С какими заболеваниями может быть связано
Синдром Рейтера впервые был описан у больного после шигеллеза. Проявился он патогномической триадой: уретрит (цистит, простатит), конъюнктивит и артрит. Кроме конъюнктивита наблюдают ириты, эписклериты, кератит, язвы роговицы, рецидивирующий ретинит. После стихания острых проявлений артрита у каждого четвертого больного развивается сакроилеит и спондилоартрит.
Артрит при синдроме Рейтера может отяжеляться различными его формами:
- гонококковый - характеризуется острым началом, поражается один сустав, чаще коленный, суставная жидкость мутная, гнойная, со значительным цитозом, иммунологическая реакция Борде-Жангу положительная, выявляются гонококки;
- псориатический - характеризуется постепенным развитием, повреждаются суставы верхних и нижних конечностей, на коже появляются типичные псориатические бляшки.
Лечение cиндрома Рейтера в домашних условиях
Синдром Рейтера нередко имеет длительное течение, плохо поддается лечению. В половине случаев отмечаются повторы, а еще заболевание склонно приобретать хроническую форму. На фоне этого больной и/или его близкие должны обладать информацией о стратегии лечения в первые дни заболевания. Хотя каждое обострение синдрома Рейтера и, тем более, его дебют должны быть поводом для посещения профильного специалиста - ревматолога или инфекциониста.
Лечение синдрома Рейтера в домашних условиях должно подчиняться медицинским предписаниям, нужно соблюдать дозировку и кратность приема медикаментов.
Какими препаратами лечить cиндром Рейтера?
Из антибиотиков предпочтение отдается тетрациклинам (тетрациклин, доксициклин), макролидам (азитромицин, эритромицин), фторхинолонов (офлоксацин). Таковые считаются наиболее эффективными против хламидии.
Лечение отличится минимальной эффективностью, если не применить НПВС. Из таковых при синдроме Рейтера предпочтение отдается индометацину, который наиболее действенен даже при поражениях позвоночника.
Если из нестероидных противовоспалительных средств подобрать эффективное не удается, чаще всего больному прописывают сульфасалазин, хлорохин, метотрексат.
Дозировка и длительность курса указанных медикаментов определяются сугубо индивидуально, с учетом течения заболевания и индивидуальных особенностей пациента.
Лечение cиндрома Рейтера народными методами
Применение народных средств в лечении синдрома Рейтера не демонстрирует выраженного действия, а потому больной рискует лишь затянуть время, необходимое для применения традиционных методов лечения.
Лечение cиндрома Рейтера во время беременности
У женщин синдром Рейтера, по статистике, развивается реже, чем у мужчин. Однако, будучи заболеванием, производным от хламидиоза, для женщин предрасположенность к синдрому означает подверженность хроническим цервициту, сальпингиту, аднекситу, циститу. Женщины, страдающие этими заболеваниями, являются носителями хламидии, но сами редко болеют урогенными артритами.
В то же время одно только носительство неблагоприятно для течения беременности. Инфекцию необходимо вылечить либо в ходе планирования беременности, либо проводить терапию на фоне беременности. Лечение в этом случае требует особого внимания со стороны медика, перед которым стоит задача эффективно устранить заболевание медикаментами, наименее токсичными для плода. Предпринимая этиотропное лечение, доктор не должен оставлять без внимания и необходимость симптоматического лечения, в ходе которого реализуется задача нормализовать самочувствие будущей матери.
К каким докторам обращаться, если у Вас cиндром Рейтера
- Дерматолог
- Инфекционист
- Ревматолог
Рентгенологические изменения в подвздошно-крестцовых суставах напоминают динамику болезни Бехтерева, то есть сначала появляется остеопороз, неравенство и нечеткость суставных контуров. Затем развивается субхондральный неравномерный склероз, сужение суставной щели.
В отличие от болезни Бехтерева, анкилоз наступает редко.
В первом плюсно-фаланговом суставе вначале поражения развивается остеопороз, появляются кистоподобные просветления в эпифизах, далее сужается суставная щель, появляется узурация, но непосредственно анкилоз, тем более позвоночника, происходит очень редко. В области пяточной кости возникают периоститы, пяточные шпоры.
На рентгенограммах в коленных и голеностопных суставах помимо расширения контуров суставной капсулы и ее уплотнения также отмечается остеопороз.
В анализах крови обычно выявляют увеличенную СОЭ, умеренный лейкоцитоз, С-реактивный белок положительный, увеличение количества серомукоида, белковых фракций, повышение активности лизосомальних ферментов, появление антихламидийных антител с положительной реакцией связывания комплемента. Большое значение для диагностики имеет выявление в выделениях из мочеиспускательного канала хламидий.
У большинства больных определяют антиген HLA-В27.
При типичном начале и течении болезни с выраженной триадой симптомов диагностика не затруднена.
Дифференциальная диагностика проводится с периферийной формой болезни Бехтерева. При болезни Бехтерева поражаются тазобедренные и плечевые суставы, возникают анкилозы грудинно-реберных суставов, но отсутствуют клинические симптомы конъюнктивита, уретрита, повреждения кожи.
Лечение других заболеваний на букву - C
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
Вы здесь
Поскольку Болезнь Рейтера развивается вследствие заражения хламидиозом и сопровождается значительным ослаблением иммунитета, то и помощь организму в борьбе с этим заболеванием нужно начинать с укрепления иммунной системы и нормализации работы кишечника. Самый простой и веками проверенный способ - съедать в день по 150-200 г витаминного салата из редьки, свеклы и моркови, заправленного медом. Вымытые корнеплоды, натертые на мелкой терке и мед смешать в равных частях.
Редька издавна известна как верное и надежное средство борьбы с вирусами и паразитами. Она очищает кровь и снимает воспаление, укрепляет сосуды и нормализует работу всей пищеварительной системы.
Свекла - поставщик витаминов и настоящий спаситель желчного пузыря и печени, нагрузка на которые при лечении антибиотиками возрастает в разы. Морковь - основной поставщик витамина A, стимулирует восстановительные процессы в поврежденных клетках.
Мед - лекарство номер один при любых инфекционных болезнях (если нет аллергии). Вместо салата можно пить сок (по 50 г 3 раза в день до еды) с этих корнеплодов, добавляя в него мед.
Растение больше известно как пряность. У него смешанный аромат, одновременно напоминающий аромат мяты, яблока и лимона, а также остропряний вкус. В кулинарии есгольцію добавляют в мясные блюда и острые салаты, а в народной медицине семена этого растения используются как эффективное средство борьбы с хламидиозом. Цветы, плоды и семена можно заваривать в виде чая, лучше в термосе (2 ст. Л. На 0,5 л кипятка). Пить нужно по 50 мл перед едой. Женщинам можно делать спринцевания процеженным отваром.
Хламидии вызывают нарушение обмена веществ и, как следствие, множество различных осложнений и сопутствующих заболеваний. В виде неприятных дополнений, сопровождающих болезнь Рейтера, появляются артриты, артрозы, отеки ног, нарушения солевого баланса в организме. Облегчить проявления этих патологий, а то и полностью вылечить их поможет сабельник. Начинать принимать препараты из корня сабельника нужно сразу же после окончания курса лечения антибиотиками, назначенного врачом.
Отвары (1 ст.л. на стакан кипятка) и спиртовые настойки (100 г корней на 0,5 л водки, настаивать неделю) облегчат протекание артрита, снимут отеки и остановят развитие болезни. Отвар из наземной части (1 ст. Л. На стакан кипятка, в термосе) можно принимать с первых же дней после выявления хламидий, так как такой напиток является хорошим биостимулятором. Он поможет набраться сил для борьбы с болезнью. Одновременный прием отвара из корней и листьев не рекомендуется. Спиртовую настойку сабельника пьют по 1 ст. л. 3 раза до еды, отвар - так же, но по 50 г.
Отвары и настои из этого растения избавляют от отеков, улучшают работу желудка, снимают боль, используются как противоопухолевое средство. Много веков целители разных стран используют это растение в борьбе с половыми инфекциями.
Больше всего целебной силы в корне растения, однако, он содержит вещества, которые не растворяются в воде. Поэтому водный настой используют при приготовлении препаратов из наземной части травы (1 ст. Л. На 0,5 л кипятка), а лекарства из корней готовят на спирту (50 г порошка на 0,5 л спирта 70 градусов, настаивать 3 недели). Настойку принимают по 20 капель, отвар - по четверти стакана 3 раза в день. Если болезнь Рейтера осложненный трихомониазом, то принимать бедренец нужно не меньше месяца.
Женщинам, которые страдают болезнью Рейтера, поможет вылечиться боровая матка. Растение уникально по своему воздействию на женский организм. Оно исцеляет от опухолей, мастопатии, нарушений менструального цикла, диабета, непроходимости маточных труб, а самое главное - почти от всех инфекционных болезней женских половых органов. Боровая матка укрепляет иммунную систему и избавляет от бесплодия.
Свою целебную силу это растение дарит не только женщинам, но и мужчинам. Простатит, который зачастую становится недобрым спутником болезни Рейтера, тоже можно вылечить с помощью боровой матки. Поскольку от хламидиоза партнеры должны лечиться одновременно, то и лечение боровой маткой тоже можно проводить совместно. Заваривать траву лучше в термосе, так как от кипячения она теряет половину своей волшебной силы (2 ст.л. на стакан кипятка). Настой очень горький. Пить нужно по 1/3 стакана 2 раза в день. Спиртовую настойку пить легче (10 г травы на 100 г водки, настаивать месяц), но приготовление требует времени. Принимать боровую матку нужно двумя-тремя курсами. Можно первые три недели пить водный настой, сделать перерыв на десять дней, а затем принимать спиртовой (по 40 капель 2 раза в день).
Фитонциды - главное оружие чеснока в борьбе с инфекциями. От хламидиоза чеснок нужно принимать курсом, длительностью не менее трех недель. Затем нужно повторить лечение снова, после двухнедельного перерыва. В это время полезно пить водный настой прополиса, принимать отвар пижмы и общеукрепляющие сборы трав. Спиртовую чесночную настойку лучше купить в готовом виде, а водный настой легко приготовить дома.
Чеснок разрезать на несколько частей (3 дольки), залить стаканом горячей воды (не горячее 60 градусов), настоять час и пить по схеме +1 трижды в день, то есть, каждый следующий прием - на одну часть больше. Начинать принимать спиртовую настойку нужно по одной капле, на десятый день довести до 30 капель на прием, одиннадцатый день тоже пить по 30 капель, а с двенадцатого дня - убавлять по капле в каждый прием. Водный настой начинать с 5 г, довести до 150 г на один прием, дальше - пить в обратном порядке. Повторный курс чесночного лечение не обязательно проводить по схеме. Достаточно дважды в день выпивать по половине стакана водного настоя чеснока. Настой на спирту для повторного курса не используется. Готовить водный настой нужно непосредственно перед употреблением и пить чуть теплым.
Способы лечения, перечисленные в статье, носят ознакомительный характер. Перед применением нужна обязательная консультация с лечащим врачом.

Болезнь или синдром Рейтера – это заболевание ревматической природы с одновременным или последовательным поражением уретры, простаты, суставов и слизистой оболочки глаз. Нарушения в работе иммунитета, спровоцированные мочеполовой или кишечной инфекцией лежат в основе заболевания. Синдром Рейтера имеет склонность к частым рецидивам, нередко приобретает хронический характер.
Согласно статистике, болезнь в 80% случаев развивается у представителей мужского пола, в возрастном диапазоне от 20 до 40 лет. У женщин и детей симптом Рейтера диагностируют крайне редко.
Болезнь проходит две последовательные стадии – инфекционную, когда возбудитель находится в мочеполовой системе или в кишечнике и иммунопатологическую, выражающуюся в иммуннокомплексной реакции с поражением конъюнктивы и суставов.
Причины развития патологии
Синдром Рейтера — аутоиммунное заболевание, которое развивается под воздействием патогенных биологических агентов — бактерий и вирусов.
Чтобы сформировался патологический процесс, необходимо присутствие трех предрасполагающих факторов — иммунодефицита, инфицирования и генетической предрасположенности. Только в этом случае возможно развитие синдрома Рейтера.
- Хламидийная инфекция передается половым и бытовым путем. Синдром Рейтера начинается с уретрита, который возникает после незащищенного полового акта или обострения хронических недугов мочевыделительной системы. Хламидии – внутриклеточные паразиты, обнаруживаемые в эпителии урогенитального тракта и приводящие к воспалению уретры, простаты, яичек. Внутриклеточное обитание хламидий надежно защищает их от многих антибактериальных препаратов, действующих вне живой клетки. В женском организме хламидии длительно персистируют, не вызывая развития патологии. Из очага поражения микробы распространяются с током крови или лимфы по всему организму.
- Кишечная инфекция передается контактным путем и приводит к энтероколиту. Чаще всего возбудителями воспаления становятся шигеллы, сальмонеллы, иерсинии. Неблагоприятная эпидемическая обстановка в закрытых коллективах приводит к развитию болезни Рейтера. После перенесенного энтероколита микробы продолжают паразитировать в организме больного, вызывая дисфункцию органов иммунной системы у предрасположенных к патологии лиц.
- В единичных случаях спровоцировать синдром Рейтера могут уреаплазмы и микоплазмы, антигенная структура которых во многом совпадает с маркерами соединительной ткани суставов.
Наследственная предрасположенность и иммунные процессы — основные этиологические факторы артрита.
Патогенетические звенья синдрома Рейтера:
- заражение хламидиями или энтеробактериями,
- формирование в мочеполовых органах и пищеварительном тракте первичного очага воспаления,
- распространение микробов гематогенным путем в различные ткани,
- нарушение работы иммунной системы,
- развитие аутоаллергии,
- выработка антител против собственных тканей.
У генетически предрасположенных лиц формируется своеобразная реакция на чужеродные антигены – бактерии, способные вызвать подобный иммунный ответ организма. Циркулирующие иммунные комплексы разрушают соединительнотканные элементы суставов, эпителиоциты слизистой уретры и конъюнктивы.
Классификация
В медицинской практике различаются две формы болезни Рейтера:
- Спорадическая – развивается после венерических заболеваний, вызываемых хламидиями. Состояние появляется у отдельных людей, не имеет массового характера.
- Эпидемическая – появляется после сальмонеллеза, дизентерии, кишечного иерсиниоза. Патология возникает чаще в теплое время года, когда возможны эпидемии кишечных инфекций.
По длительности лечения течение болезни можно разделить на острое, которое продолжается до полугода и хроническое, не ограниченное по длительности.
Симптомы
Синдром Рейтера развивается спустя 1,5-2 месяца после перенесенной мочеполовой или кишечной инфекции. А его течение может быть:
- острым – до полугода;
- затяжным – до 1 года;
- хроническим – более 1 года.
Основным проявлением синдрома Рейтера является поражение суставов, которое впервые дает о себе знать спустя 1-1,5 месяцев после появления признаков поражения мочеполовой системы или их обострения. Обычно при этом заболевании происходит воспаление 1-2 суставов (моно- или олигоартрит), но иногда течение патологического процесса захватывает множество суставов и у больного развивается полиартрит. Чаще воспаляются суставы ног и этот процесс распространяется по принципу снизу-вверх (т. е. вначале развивается артрит голеностопного сустава, а затем – коленного и т. п.).
При синдроме Рейтера больного беспокоят следующие симптомы поражения суставов:
- боль;
- асимметричность поражения суставов;
- изменение окраски кожи над суставом (от красного до синюшного цвета);
- гипертермия и отечность кожных покровов в области воспаления.
В некоторых случаях при синдроме Рейтера происходит поражение крестцово-подвздошного сочленения и суставов позвоночного столба. При этом у больного появляется скованность в движениях по утрам и боль. А при поражении суставов стопы может происходить быстрое формирование плоскостопия.
По данным статистики у половины больных симптомы артритов исчезают полностью, у 30 % – возникает рецидивирующий артрит, а у 20 % – хронический артрит, приводящий к ограничению функциональности суставов и атрофии прилегающих мышц.
Признаки поражения мочеполовой системы проявляются симптомами уретрита, цистита, простатита, вагинита и пр.
У мужчин обычно появляются такие симптомы:
- неприятные ощущения во время опорожнения мочевого пузыря: зуд, жжение, слизистые выделения;
- учащенное мочеиспускание;
- гиперемия наружного отверстия уретры;
- боли или дискомфортные ощущения во время секса;
- боли внизу живота.
У женщин обычно появляются такие симптомы:
- выделения из влагалища;
- жжение, боли и рези при мочеиспускании;
- учащенное мочеиспускание;
- боли во время полового акта;
- дискомфортные ощущения или боль внизу живота.
В лабораторных анализах – мазках и моче – определяется лейкоцитоз.
Через небольшой промежуток после появления признаков поражения мочеполового тракта у больного появляются признаки воспаления глаз. Впоследствии они приводят к развитию конъюнктивита, а в тяжелых случаях вызывают ирит, иридоциклит, ретробульбарный неврит, увеит или кератит.
При синдроме Рейтера больного беспокоят следующие симптомы поражения глаз:
- боль и дискомфортные ощущения;
- слезотечение;
- слизистые или гнойные выделения;
- ухудшение зрения;
- покраснение глаз;
- светобоязнь.
Иногда слабовыраженные проявления конъюнктивита наблюдаются только на протяжении первых двух дней и остаются незамеченными.
Иногда при синдроме Рейтера, всегда сопровождающемся триадой характерных симптомов, появляются признаки поражения других органов.
На коже могут появляться красные пятна, которые возвышаются над ее поверхностью в виде бугорков. Как правило, такие изменения наблюдаются на ладонях и подошвах. В дальнейшем возможно образование уплотненных зон с признаками шелушения и ороговения кожных покровов.
Иногда при синдроме происходит поражение слизистых оболочек. Такие признаки наблюдаются на половых органах и в полости рта.
На фоне артритов могут возникать воспалительные процессы в области крепления сухожилий и связок. Такие процессы сопровождаются появлением боли, покраснений и отечности. Как правило, такой воспалительный процесс локализуется в области ахиллова сухожилия.
В крайне редких случаях синдром Рейтера приводит к воспалительным процессам в почках, легких или сердце.

Диагностика
Заподозрить возникновение синдрома Рейтера можно во время опроса пациента с характерными жалобами. В пользу данного заболевания будут свидетельствовать предшествующие перенесённые мочеполовые, или кишечные инфекции.
После осмотра и опроса больным проводятся:
Осложнения
При заболевании реактивным артритом врачи говорят о благоприятном прогнозе для нормальной жизни и сохранения функций. Однако существуют и некоторые неблагоприятные факторы, ухудшающие прогноз. В данном случае речь идет о слишком частых обострениях суставного синдрома, наличии наследственной расположенности к заболеваниям ревматического характера, носительстве гена HLA-B27, отсутствии эффекта от терапии.
Летальные исходы при данном заболевании встречаются очень редко. Основной причиной смертей является осложнение, провоцирующее поражение сердца человека. Чтобы предупредить развитие подобных осложнений, необходимо позаботиться о своевременном и правильном лечении заболевания и регулярном наблюдении у специалиста-ревматолога.
Как лечить болезнь Рейтера?
При развитии острой фазы схема лечения болезни Рейтера направлена на устранение очага инфекции и воздействие на возбудителя:
- Антибиотики, активные по отношению к хламидии, купируют инфекционный процесс, уничтожая возбудителя. Спирамицин, Азитромицин, Левофлоксацин – одни из часто назначаемых препаратов, выписывать препараты может только врач, консультация обязательна! Данная группа препаратов вызывает нарушение микрофлоры кишечника. Для профилактики этого состояния назначается параллельный прием пробиотиков – Линекс, Нормабакт.
- Нестероидные противовоспалительные средства для снятия воспаления и обезболивающего эффекта – Индометацин, Кеторолак, Диклофенак.
- Антигистаминные препараты (Тавегил, Супрастин, Астемизол) блокируют аллерген, избавляют от проявлений десенсибилизации организма.
- Дезинтоксикационные средства для очищения крови и выведения токсинов из организма, применяются в форме диффузных растворов для внутривенного введения – Гемодез, Реополиглюкин, Полиамин.
- Витаминные комплексы для укрепления организма.
Лечение первой стадии не требует госпитализации, прогноз всегда благоприятный, больной быстро идет на поправку. При хроническом течении болезни Рейтера назначается стационарное лечение.
При этом проводится:
- Внутривенная антибиотикотерапия (Джозамицин, Ампициллин, Азитромицин) для антибактериального эффекта.
- Иммунносупрессоры – лекарственные средства, угнетающие иммунитет. Такролимус, Отесла, Ксолар – защищают организм от губительного воздействия иммунных клеток на собственный организм.
- Противоаллергическое лечение с помощью антигистаминных препаратов – Цетиризин, Меклизин, Астемизол.
- При длительном течении полиартрита назначается лечебная пункция с выкачиванием экссудата и терапевтическим промыванием растворами глюкокортикостероидов – Гидрокортизона, Преднизолона.
- На данном этапе эффективны физиотерапевтические процедуры. Назначаются сеансы фонофореза с использованием стероидного гормона – Гидрокортизона.
Для симптоматического лечения при артритах назначаются хондропротекторы. Структум, Терафлекс, Артра препятствуют разрушению сустава, останавливают дегенеративные процессы в хрящевой ткани. Для облегчения состояния глаз капают антигистаминные капли – Аллергодил, Лекролин, Алломид. Глазные средства снимают покраснения, устраняют зуд и слезотечение.
Физиотерапевтическое лечение, ЛФК
По мере стихания острого воспалительного процесса и улучшения состояния, пациенту назначают сеансы физиотерапии. Востребованные процедуры:
- диатермия;
- фонофорез с лекарственными средствами;
- магнитное поле;
- УВЧ;
- лечение инфракрасным и красным лазером;
- грязелечение;
- прием радоновых и сероводородных ванн.
Занятия лечебной физкультурой (ЛФК) начинают уже в подостром периоде заболевания. Постепенно объем и сложность выполняемых упражнений увеличивается, что помогает восстановить подвижность пораженных суставов, снять напряжение, отечность, снизить болевые ощущения. Все упражнения следует выполнять под руководством инструктора ЛФК.
Лечебный массаж назначается для устранения мышечной атрофии, проводится в периоды ремиссии заболевания, курсами из 10 процедур. В год рекомендуется проходить минимум 2 курса лечебного массажа.
Прогноз
Большинство пациентов полностью выздоравливают после первоначальной вспышки симптомов и возвращаются к привычной деятельности через 2-6 месяцев. Значение имеет раннее установление диагноза и адекватная терапия. В тяжелых случаях симптомы артрита могут длиться до 12 месяцев, но чаще они выражены умеренно. У 20-30% болезнь приобретает хроническое течение.
Исследования показывают, что у 15-50 % пациентов снова появятся симптомы через некоторое время. Возможно, что рецидивы связаны с реинфекцией. Боль в спине и артрит являются признаками, которые чаще всего носят рецидивирующий характер.
Длительно существующий нелеченый хламидиоз рассматривается одной из провоцирующих причин бесплодия, как у мужчины, так и у женщины.
Читайте также:


