Как лечить костный шип
Нарост на пятке может появиться по разным причинам у человека в любом возрасте. Существует несколько его разновидностей. Одни дают о себе знать сразу, другие растут постепенно, а потом причиняют ощутимый дискомфорт. Важно знать, что делать при появлении таких патологий, к какому врачу обращаться за получением квалифицированной помощи.
Виды наростов
Существует много разновидностей образований, которые способны появиться в обозначенной зоне.
Чаще всего диагностируется:
- пяточная шпора,
- деформация Хаглунда,
- мягкие шишки,
- кожистые мозоли.
Каждая патология имеет свои клинические проявления, но у них примерно одинаковые пусковые механизмы.
Причины возникновения наростов
Главная причина появления наростов на пяточной кости, мягких шишек и кожистых мозолей – высокая нагрузка, приводящая к возникновению травм. Лишний вес, частая продолжительная ходьба, тесная обувь, высокие каблуки, неправильный подъем – все это способствует замедлению кровотока, нарушению питания суставов. Как результат, развитие патологических процессов, способных привести человека к инвалидности. Их обязательно нужно лечить. Но терапия без устранения главного фактора-провокатора демонстрирует лишь временный эффект.
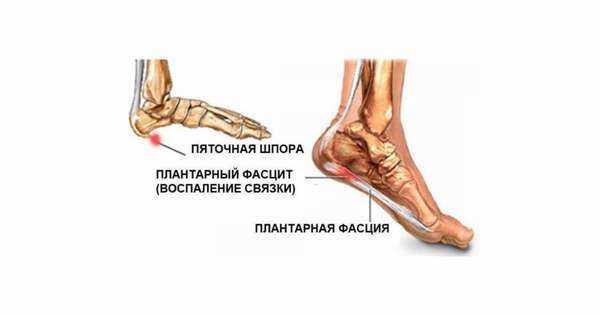
Пяточная шпора
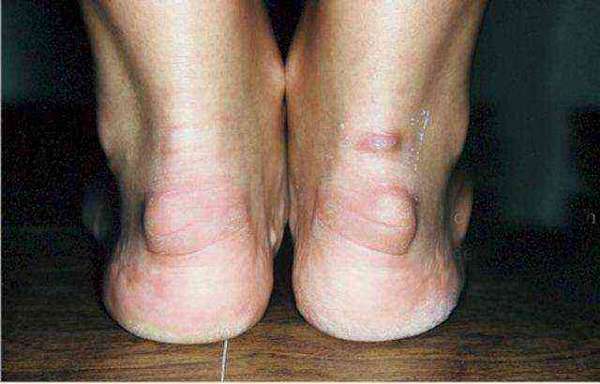
Заболевание, при котором производит увеличение пяточной кости в сторону подошвы. Подобный дефект сегодня выявляется в 10% случаях из всех костных патологий. Чаще всего он формируется у женщин после сорока лет.
- больные сахарным диабетом,
- люди, страдающие ожирением,
- пациенты, в анамнезе которых есть патологии, при развитии которых в организме нарушается кровообращение,
- спортсмены, постоянно травмирующие ноги в зоне стопы,
- женщины, часто использующие обувь на очень высоком каблуке,
- дети с продольным плоскостопием,
- пациенты, в анамнезе которых есть болезни позвоночника, ревматоидный артрит, подагра, остеоартроз.

После пятидесяти лет очень часто происходит уменьшение жировой подушки в пятке. И это тоже приводит к появлению пяточной шпоры.
В своем развитии заболевание проходит несколько этапов.
- На первой стадии у человека при ходьбе или беге появляется резкая боль, которая усиливается при опоре на пятку. Они проявляются в виде прострелов, заставляют человека останавливаться и приподнимать ноги.
- На втором этапе первые болевые ощущения стихают. Они начинают появляться с утра, когда человек после сна пытается делать первые движения, потом снижаются, и усиливаются в вечернее время.
- Третья стадия диагностируется, когда состояние ухудшается, приступы боли возникают и в моменты отдыха. Стараясь от них избавиться, пациент бессознательно начинает прихрамывать.
Если шпоры растут сразу на двух пятках, ходьба становится возможной только с применением костылей.
Определяется заболевание на основании жалоб больного. Болевые прострелы – главный диагностический критерий, позволяющий идентифицировать патологию в 90%. Для подтверждения подозрений хирург во время осмотра старается сильно надавить на середину пятки пациента и на боковую зону. Усиление болевого синдрома говорит в пользу правильности предположений. После врач оценивает подвижность стопы и определяет стадию болезни.
Для проведения лечения необходимо знать, какие размеры имеет пяточная шпора. Определить их помогает рентген. Снимки показывают и точное расположение дефекта. Если шип имеет округлую форму, диагностируется первая стадия патологии, в запущенных стадиях нарост приобретает форму когтя птицы.
Иногда доктор может выписать направление на МРТ. Такое обследование позволяет оценивать состояние окружающих тканей. В процессе лечения нередко используется УЗИ. При помощи него оцениваются результаты терапии.
Иногда приходится дифференцировать пяточную шпору от шипицы. Шпора формируется только на кости пятки, при росте прорезает мягкие ткани. Шипица может расти и на ладони, и на стопе. Старт патологии дает заражение вирусом папилломы человека. Внешне шипица похожа на маленький узелок. Это не костное образование.
Усиливать эффект медикаментозной терапии помогают:
- лечебные ванны (с грязью, парафином, с минералами),
- электрофорез,
- магнитотерапия,
- лечебный массаж.
В течение проведения лечения больной на ночь должен надевать на ногу ортрез – специальное приспособление, которое помогает фиксировать стопу под прямым углом. Такое положение помогает максимально снижать нагрузку и предупреждать развитие воспалительных процессов.
Если подобное лечение не помогает, врач принимает решение о применении:
- лазерной терапии,
- ударно-волновой процедуры,
- электрофореза,
- УВЧ.
Лазерная терапия не позволяет убирать саму шпору, но снимает отек, снижает воспалительный процесс, устраняет боль. Первый курс состоит из десяти процедур, проводятся они ежедневно. Потом двухнедельный отдых, и лечение снова возобновляется. Специалисты отмечают, что лазерная терапия усиливает действие применяемых медикаментозных препаратов, ускоряет процесс лекарственного лечения, приближает выздоровление. У нее полностью отсутствуют побочные эффекты, процедуры не вызывают аллергии. Но у лазерной терапии есть целый перечень противопоказаний. Ее запрещено использовать, если у пациента есть опухоли невыясненной этиологии, проблемы с сердцем, дыхательной системой, органами кроветворения. Нельзя принимать такое лечение больным сахарным диабетом.
Во время проведения ударно-волновых процедур воздействие на пяточную шпору осуществляется звуковой волной, имеющей низкую частоту. Она помогает улучшать кровообращение, снимать отечность, боли, восстанавливать структуру поврежденных сухожилий, разрушать кацинаты.

Электрофорез и УВЧ терапия тоже обладает похожими эффектами. Поэтому выбор способа воздействия осуществляется с учетом технических возможностей учреждения, в котором проводится лечение пяточной шпоры и финансов пациента.
В особо тяжелых случаях, когда становится ясно, что избавиться от пяточной шпоры при помощи консервативных методов не представляется возможным, назначается оперативное лечение. Сегодня оно выполняется при помощи эндоскопического удаления или мини инвазивной операции, которая проводится под контролем рентгена.
При выборе первого варианта исполнения в области пятки производится два небольших разреза. В одно отверстие вводится камера, в другой эндоскопический инструмент. Хирург отсекает костный отросток, наблюдая за своими манипуляциями в мониторе. Поскольку шпора на пятке – костный нарост, удалить его можно только при помощи микроскопической фрезы. Операция проводится под местной анестезией. Восстановительный период длится две недели.
Мини инвазивная операция предполагает произведение одного разреза (3 мм). За своими манипуляциями хирург наблюдает с помощью рентгена. Такой способ оперативного вмешательства сопряжен с минимальными послеоперационными осложнениями, он имеет еще более короткий восстановительный период. Чтобы избежать развития эмболии, тромбоза и инфицирования, пациент в период восстановления обязательно принимает курс антибиотиков.
Деформация Хаглунда
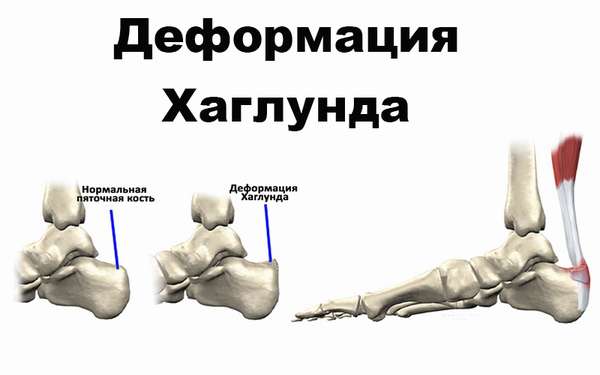
Ученые пока не могут объяснить причины возникновения деформации Хаглунда. Они предполагают, что большую роль играет наследственность. Замечено, что среди больных много тех, у кого есть плоскостопие, при котором происходит заваливание стопы внутрь. В таком положении сухожилие неправильно ложится на пяточную кость и во время сгибания подошвы постоянно травмируется. Деформация Хаглунда развивается и при наличии слишком высокого продольного свода стопы. Патология формируется на одной или сразу двух ногах. Диагностируется она при помощи рентгенографии.
При составлении терапевтической схемы учитывается развитие клинической картины. Иногда воспаление сумки сухожилия выражено слабо, тогда на кости появляется твердый нарост. Избавляться от него можно только при помощи хирургической операции. Во время ее проведения убирается костный нарост, иссекается воспаленная сумка, удаляются кисты, развивающиеся внутри ахиллового сухожилия.
Если при развитии клинической картины преобладающее значение имеет воспаление сумки, заболевание лечится консервативным путем.
- принимать противовоспалительные препараты в форме таблеток,
- прикладывать к больному месту холод (лед, завернутый в полотенце),
- выполнять лечебную гимнастику,
- снижать давление задников туфель и ботинок при помощи силиконового пластыря,
- выбирать для ношения обувь с мягкими задниками.
Полезным считается применение ортеза – специального приспособления, которое помогает фиксировать положение стопы под углом в 90 градусов и полностью исключать движения в больном суставе. Отсутствие нагрузки усиливает эффект медикаментозной терапии.
Мягкие шишки
Появление на пятке стоп мягких шишек – распространенное явление. Многие из нас не придают им значения, принимая подобные изменения за косметический дефект. Человек обращается за помощью к специалистам только тогда, когда мягкие шишки начинают стремительно увеличиваться в размерах и нестерпимо болеть.
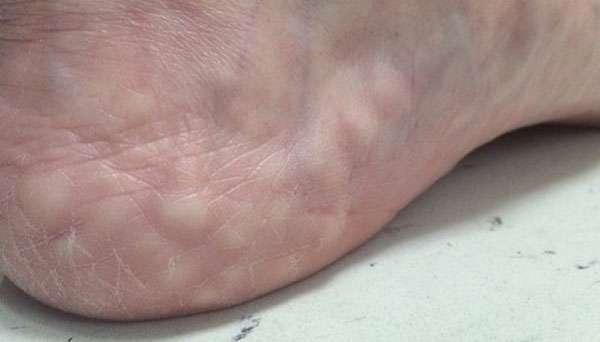
Причин появления уплотнений на стопах много.
Среди них самыми частыми являются:
- травмы, при которых происходит ушиб стопы,
- воспаление лимфатических узлов,
- перенесенные инфекционные заболевания,
- формирование опухоли доброкачественного или злокачественного характера,
- образование жировика,
- нагрузка, сформированная лишним весом,
- аллергическая реакция,
- кисты кожи.
Сделать общее описание мягких шишек, формирующихся на стопах, трудно. Развитие клинической картины зависит от того, что послужило причиной их появления. При обнаружении патологии необходимо немедленно обращаться к врачу и вместе с ним выявлять фактор-провокатор. От того, как точно он будет определен, будет зависеть эффективность лечения.
Терапевтическая схема состоит из нескольких позиций:
- В первую очередь осуществляется этиотропная терапия, позволяющая устранять причины патологии.
- Параллельно с этим осуществляется местная обработка пораженных участков.
- Больному рекомендуют больше уделять внимание гигиене ног, ликвидировать трение, которое возникает во время ношения предметов одежды и обуви.
Гемангиомы, липомы, фолликулы, кисты, бородавки подлежат хирургическому удалению.
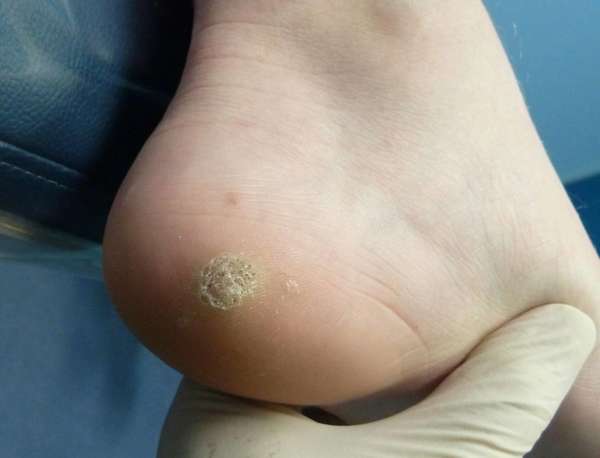
Кожистая мозоль
Существует две разновидности мозолей: кожистые и костные. Первые возникают по причине трения обуви о кожу, формирования чрезмерного давления на стопы. Вторые являются результатом неправильно сросшихся после переломов костей.
Кожистые мозоли, в свою очередь, делятся на:
- Мокрые (мягкие). Они отличаются высокой болезненностью, способны самопроизвольно надрываться и инфицироваться. Если такое осложнение не происходит, со временем мягкая мозоль твердеет и роговеет.
- Сухие (твердые). Они не такие болезненные, как мокрые. Поверхность покрыта толстым роговым слоем.
- Натоптыши. Это разновидности сухих мозолей. Они формируются исключительно на подошве ног, обладают большими размерами. Причина их появления – неправильно подобранная обувь.
- Стержневые. Это разновидность сухой мозоли, внутри которой сформировался нарост. Он появляется на поздних стадиях развития. Предварительно по центру появляется лунка, стенки которой со временем твердеют. Лечить самостоятельно такое образование нельзя.
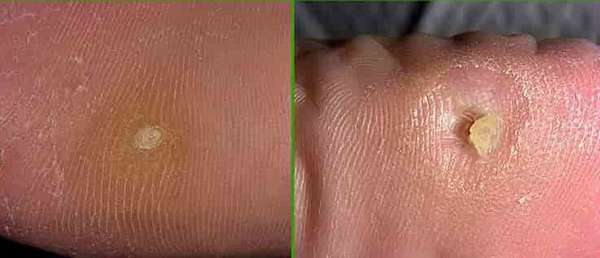
Застарелые натоптыши способны деформировать стопу, спровоцировать развитие плоскостопия. Особенно опасным считается появление кожистых мозолей у людей, страдающих сахарным диабетом. Они развиваются сложнее, легче инфицируются.
Диагностируется заболевание на основе первичного осмотра. Врач для составления терапевтической схемы должен точно установить, какой тип мозолей образовался, какую степень запущенности они имеют.
Мокрые мозоли необходимо обязательно вскрывать. Для этого врач предварительно дезинфицирует пораженный участок, берет в руки стерильную иглу от одноразового шприца, втыкает ее в тело мозоли там, где кожа отошла от тканей. Потом дает возможность жидкости вытечь самостоятельно. Надавливать и ускорять этот процесс нельзя. Поверхность опавшего образования повторно обрабатывается антисептиком.
Опавшую кожу обрезать нельзя. Можно слегка придавливать ее тампоном. Когда она подсохнет, превратится в крышечку, которая будет надежно защищать ранку от проникновения болезнетворных бактерий. Сразу после прокола поверх больного участка накладывается стерильная повязка. Долго держать ее на ноге не стоит: чтобы ранка быстро зажила, коже необходимо обеспечить доступ воздуха. Поэтому на время сна повязку лучше снимать. При смене перевязки в области волдыря появляется сильное жжение. Убрать его можно, приложив на несколько минут к ранке тампон, смоченный в холодном молоке.
Бороться с сухими мозолями сложнее. Основной упор при проведении лечения делается на их смягчение.
Для этих целей важно ежедневно воспроизводить следующий алгоритм действий:
- Сначала ноги распариваются в ванночке (предварительно в воду полезно добавить насколько капель масла чайного дерева или настойку календулы).
- Когда роговой слой распаренной мозоли станет мягким, его нужно почистить пемзой.
- После ноги тщательно вытираются мягким полотенцем, поверх сухой мозоли густым слоем накладывается любой увлажняющий крем. Специалисты советуют в него перед применением добавить витамин Е (он продается в аптеках в ампулах). Если нет под рукой крема, его можно заменить средствами народной медицины. Хорошо помогает мазь, приготовленная из равного количества растопленного свиного сала и сока чистотела.
- На завершающем этапе на ноги необходимо надевать шерстяные носки (тепло усилит терапевтический эффект используемых средств).
Аналогичным способом лечатся и натоптыши. Есть небольшие поправки, которые полезно учесть для проведения терапии в домашних условиях. Для распаривания ног в воду, кроме масла чайного дерева, специалисты рекомендуют дополнительно добавлять яблочный уксус. Снимать болевые ощущения можно холодными ванночками, в воде которых предварительно была растворена каменная соль (на литр воды столовая ложка). На ночь вместо увлажняющего крема лучше использовать компрессы с кашицей, приготовленной из тертого репчатого лука.
Мозоли со стержнем лечить самостоятельно нельзя. Избавиться от него поможет только вытравление агрессивной кислотой. Процедура эта болезненная, проводить ее необходимо крайне осторожно. Делать это должен опытный врач.
Размягчить натоптыши помогут таблетки аспирина. Пять штук растираются в порошок, в него добавляется ложка лимонного сока и воды. Кашица накладывается на поверхность натоптышей. Ноги сверху прикрываются целлофаном, а потом укутываются теплым полотенцем. Аппликация снимается через пятнадцать минут, жесткая кожа обрабатывается пемзой, а потом на нее накладывается любой увлажняющий крем.
В аптеках продаются специальные препараты, способные заменить средства народной медицины и ускорить выздоровление. На что нужно обратить внимание?
Применять средства необходимо крайне осторожно: при обработке мозолей стараться не задевать соседние здоровые ткани.
Лечить костные мозоли можно только хирургическим путем. Методы радикальной терапии применяются только в том случае, если образование вызывает резкую боль.
Профилактика
Зная о том, почему на пятке образуются описанные выше дефекты, несложно понять, что необходимо делать для предупреждения их появления. В первую очередь, полезно внимательно относиться к выбору обуви.
- Покупать только то, что подходит по ноге (между мысиком обуви и большим пальцем стопы должен оставаться небольшое свободное пространство).
- Чаще носить обувь с мягкими задниками.
- При ношении пары не должно создаваться излишнее давление в подъеме и по бокам.
- Если приходится долго ходить на высоких каблуках, нужно подкладывать в носок губчатую прокладку.
- В течение дня полезно несколько раз снимать обувь и давать ногам немного отдыхать.
- Тщательно следить за гигиеной стоп, при наличии высокой потливости применять специальные гели и спреи, позволяющие снижать интенсивность выделения пота.
- Сбалансировано питаться.
- Отказываться от вредных привычек.
Важно также контролировать свой вес и следить за иммунитетом.
Острая резкая боль, пронзившая ступню, непроизвольно наталкивает на мысль, что в обувь попал посторонний предмет. Однако при детальном осмотре выясняется, что никакого гвоздика там нет. Оглядев внимательно подошву, вы обнаруживаете шипы на ступнях. Это новообразование, с виду напоминающее обычную мозоль. Но реальность такова, что шипица является коварной бородавкой, которая возникает по причине нарушения определенных функций в организме. Человеку при наличии такого недуга становится трудно передвигаться, появляются сильные болезненные ощущения во время ходьбы. Чтобы вылечить патологию и найти эффективный метод лечения, необходимо понять природу шипов на ступнях.
Что это такое?
Рассматриваемое заболевание представляет собой отклонение опорно-двигательного аппарата. Шипицу можно отнести к отдельному виду обычных бородавок. Процесс ее формирования еще досконально в медицине не изучен, но на сегодняшний день считается, что вирус папилломы человека – это главный активатор патологии. Из-за проникновения этого вируса у пациента возникают опухолевидные новообразования на коже, слизистых оболочках. В некоторых случаях недуг приводит к появлению рака шейки матки.

Если верить специалистам, вирус, порождающий шипы на ступнях, есть в организме у каждого человека, только не всегда проявляется. Причиной активации могут стать ослабление иммунитета, смена климата, физические повреждения. Наиболее распространенным основанием считается стрессовая ситуация, из-за которой выявляются новообразования. К опасным факторам относят и порезы, царапины на нижних конечностях, потертости и мозоли. Потливость ног и хождение в неудобной обуви также дают свои плоды. Необходимо помнить, что бородавки не возникают просто так, для этого есть определенные причины.
Внешние проявления
Появление на стопе кожного нароста прямо указывает на наличие определенных проблем в организме пациента. Если говорить о внешних особенностях, то стоит отметить, что шипица выглядит как обычная бородавка или мозоль. В начальной стадии это небольшой бугорок, в котором нет жидкости, человек также не испытывает болезненных ощущений по этому поводу.
Спустя примерно месяц шипица увеличивается в размерах, становится более выпуклой и меняет цвет на бело-желтый. Если приглядеться, можно заметить черные точки - это закупоренные кровеносные сосуды. Особенность данного недуга в том, что подошвенный нарост растет не наружу, а вглубь. Во время ходьбы человек давит на него всем своим весом, в результате шип начинает сильно болеть. Именно постоянные болевые ощущения становятся причиной того, что вопрос, как лечить шипицу, становится актуальнее с каждым днем.
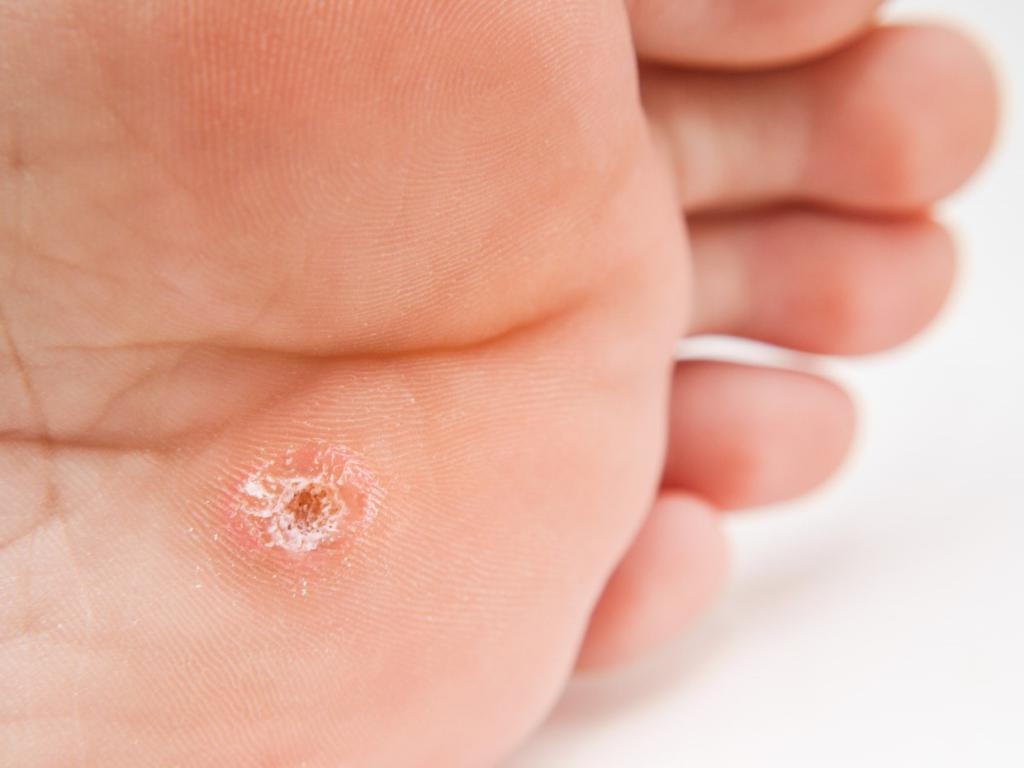
В большинстве случаев бородавки на подошве образуются группами, в которых одна явно выделяется на фоне других. Согласно статистике, если устранить матку, дочерние наросты проходят сами по себе. Шипица на ноге у ребенка – нередкое явление. Родители ошибаются, не отправляя свое чадо к доктору. Только своевременное лечение поможет как ребенку, так и взрослому избавиться от заболевания навсегда.
Почему образуются наросты?
Начальным шагом успешной борьбы с патологией является определение причины возникновения. Безусловно, после образования подошвенной бородавки необходимо все силы бросить на лечение, а не на установление оснований. Однако нужно сказать, что борьба с последствиями без этого шага гарантированно приведет к рецидиву, причем неоднократному.
Воспалительный процесс, который локализуется в нижних конечностях, может возникнуть из-за разрыва или сильного натяжения сухожилий в подошве. Человек своим весом постоянно давит на эти части тела, поэтому они подвергаются сильным нагрузкам ежедневно. Нередко обнаруживаются микротравмы, и справиться с ними без выявления оснований становится практически невозможно. Воспалительный процесс синовиальной сумки зачастую приводит к патологии.
Причины появления шипов на ступнях следующие:
- продолжительные нагрузки на подошвы конечностей;
- плоскостопие;
- ношение обуви с плоским стельками на протяжении длительного времени;
- избыточный вес, ослабление мышечной составляющей стопы;
- хронические травмы подошвы или единичные, но вызванные серьезным заболеванием, физическим повреждением и т. д.;
- возрастные изменения структуры;
- тесная и неудобная обувь.
Подошвенный нарост редко возникает в одном экземпляре, зачастую поражаются ступни обеих ног. Как лечить шипицу? На самом деле есть масса способов, но для каждого имеется общая рекомендация. Чтобы эффективно справиться с заболеванием, нужно проконсультироваться с ортопедом. Только специалист сможет помочь устранить новообразование с минимальными рисками.
Особенности недуга
Человек начинает беспокоиться о своем здоровье только при возникновении заболевания. Однако достаточно нескольких факторов, чтобы всерьез задуматься об организме. Отечность, покраснение кожи, а также сильные болевые ощущения прямо указывают на наличие проблем. Нарост в области подошвы практически гарантированно подтверждает диагноз фасциита. Но если не брать в счет внешние проявления, тревожные звонки возникают заранее. Зачастую пациент неосознанно изменяет походку по причине дискомфорта. Здесь нужно быть внимательней близким пациента, потому что сам больной редко это замечает.

Неприятные ощущения в области подошвы – основной симптом. Боль бывает разного характера: постоянная и периодическая. Это зависит от того, на каком этапе сейчас развивается воспалительный процесс. Болевой синдром локализуется не на самой шпоре, а внутри нее. Различают два его основных вида: стартовая (когда пациент ощущает дискомфорт сразу после пробуждения) и динамическая (неприятные чувства возникают при любой более или менее серьезной нагрузке на подошву).
Облегчить состояние больного могут анальгетики. Стоит отметить, что, не избавившись от воспалительного процесса, прием этих медикаментов прекращать нельзя. Результат в большинстве таких случаев негативный, создаются сильные нагрузки на внутренние органы и системы пациента. Шипы на ступнях имеют особенность – они могут формироваться в течение нескольких месяцев. Весь этот период человек мучается при ходьбе, ощущая сильные боли. Иногда воспалительный процесс продолжается несколько дней, нужно быть готовым к этому.
Методы лечения
Как вывести шип на ступне? Каждый конкретный случай индивидуален. Лечащий врач, в зависимости от ситуации, назначает наиболее подходящий курс терапии. Несмотря на то что шипица относится доброкачественным новообразованиям, при определенных условиях она может перерасти в злокачественное. Чтобы свести к минимуму этот риск, нужно своевременно начать бороться с патологией. Однако самолечение в большинстве случаев только усугубляет ситуацию, лучше следовать рекомендациям доктора. Ведь квалифицированный специалист после оценки ситуации может дать хорошую консультацию. Далее он определяет способ лечения, который, по его мнению, в сложившейся ситуации является самым эффективным.

Хирургическое вмешательство
Одним из наиболее распространенных методов является операция. Выделяют четыре вида хирургического удаления шипов на ступнях:
- Электрокоагуляция. Бородавка выжигается при помощи тока высокой частоты. В процессе операции зачастую уничтожаются и живые ткани. Таким образом производится дезинфекция, происходит остановка инфекционного процесса.
- Удаление лазером шипов на ступнях. В настоящее время еще не изобрели способ, который считался бы лучше лазера. Операция проходит легко, пациент обычно не чувствует болезненных ощущений. Плюс ко всему, не страдают лишние участки кожи.
- Жидкий азот. Этот способ тоже себя зарекомендовал как эффективный. Однако здесь имеется серьезный недостаток: в процессе очень сложно регулировать глубину проникновения, а это несет опасность для здоровых тканей.
- Скальпель. Это более древний метод, которым на сегодняшний день почти никто не пользуется. Во-первых, существует высокая вероятность рецидива. Во-вторых, после скальпеля на коже остаются рубцы, которые практически невозможно вывести.
Медикаментозная терапия
Если хирургическое вмешательство не является необходимым шагом, врачи предпочитают использовать лечение препаратами. Это происходит дольше по времени, но пациент не ложится под нож. Перед тем как начать прием лекарств, нужно проконсультироваться с лечащим доктором. При наличии подошвенного нароста наиболее эффективными средствами являются:
- "Ибупрофен". Основная задача данного препарата – снятие болезненных ощущений, с этим он справляется очень хорошо. Принимать необходимо после еды три раза в день. Спустя несколько дней болезненные ощущения отступают.
- "Веррукацид". Ребенку от шипицы данное средство использовать не рекомендуется, ведь это очень агрессивное вещество. Лучше пусть медикаментом пользуются взрослые. Наносить нужно по две-три капли на шипицу, в зависимости от размера нароста.
- "Индометацин". Правила приема: три раза в сутки по двадцать пять миллиграмм после еды.
- "Димексид". Это лекарственное средство более эффективно в виде компрессов. Медикамент следует размешать с водой, приложить к наростам и сверху заклеить пластырем. Спустя пятнадцать минут смело снимайте компресс. Результат виден уже после первого сеанса.
Ударно-волновая терапия
Как размягчить шип на ступне? Данный способ считается в этом плане наиболее результативным, ведь он устраняет солевые отложения. Через несколько сеансов можно заметить колоссальную разницу: с виду нога будет абсолютно здоровой. Суть процедуры состоит в следующем: при помощи ударно-волновой силы импульс проникает глубоко внутрь организма и разрыхляет кальцификаты.
Главное отличие метода от лазера и ультразвука – практически нет противопоказаний. Единственное, такое лечение не подойдет людям с заболеваниями кожи, а также при обострении хронических патологий. Как определить необходимое количество сеансов? Вам не нужно ничего считать, этим займется лечащий врач.
"Новокаин"
Уколы данного средства – довольно эффективный метод борьбы с шипицей. Блокада дает мгновенный результат. Однако есть один существенный минус – болезненность. Больному прямо в очаг проблемы вводят "Дипроспан" или "Кеналог." Гормоны такого вида устраняют отечность, останавливают воспалительный процесс, снижают уровень чувствительности сосудов и не дают образовываться новым антителам.
Как лечить патологию у детей?
Как уже было отмечено, "Веррукацид" от шипицы ребенку применять не рекомендуется. Здесь более эффективными являются следующие препараты: "Солкодерм" и "Криофарма". Первый обладает некротизирующим действием, направленным на устранение наростов. Перед применением средства необходимо промыть ногу и размягчить шипицу. Затем при помощи аппликатора аккуратно нанести его, только не попадите на здоровый участок кожи. В течение нескольких минут нарост должен изменить цвет. Если этого не произошло, необходимо повторить процедуру спустя некоторое время. Полное заживление в таком случае происходит через месяц или полтора.

"Криофарма" является довольно известным медикаментом, который обладает замораживающим действием. Препарат снабжен аппликатором, его нужно прижать прямо к шипице и подождать секунд десять. Нарост должен побелеть и уплотниться. В течение десяти дней после проведения процедуры подошвенная бородавка покрывается струпом, а затем отпадает.
Мазь от шипов на ступнях
Кремы используют для облегчения болевого синдрома. Рекомендуется применять согревающие мази с эффектом заживления. Помимо того, что они помогут снять воспаление, у пациента улучшится кровообращение. Среди наиболее популярных медикаментов такого типа выделяют "Долобене" и гидрокортизоновую мазь.
Первое средство применяется в виде компрессов или обычного геля. Способ использования очень прост: нанесение на область травмы три-четыре раза в день в течение десяти суток. Эффект не заставит себя долго ждать, болезненные ощущения отступят после нескольких процедур.
Гидрокортизоновую мазь используют несколько раз в день. Ведь только при этом условии препарат способен справиться с болевым синдромом. Курс продолжается от семи до десяти суток. За это время пациент почувствует облегчение.
Существуют также специальные пластыри от шипов на ступнях. Для решения проблемы наростов врачи рекомендуют использовать перцовый вид пластыря. Он обладает сразу тремя функциями: отвлекающей, согревающей и местнораздражающей. Если говорить о конкретных средствах, очень популярен "Доктор Перец". Он довольно прост в применении: нужно промыть область нанесения, вырезать нужную по размерам пластину, снять пленку и приложить к наросту. Носить пластырь можно два-три дня, периодически утепляя ногу.
Народная медицина
Многие специалисты скептически относятся к способам нетрадиционной медицины. Однако уже давно доказано, что дополнительно к медикаментам можно использовать рецепты от народа. Одной из самых неприятных проблем является возникновение шипов на ступнях ног. Лечение народными средствами носит больше поддерживающий характер, и в комплексе с лекарственными средствами дает положительный результат.
Наиболее эффективными средствами являются:
- Тертый хрен. Его нужно накладывать на распаренные подошвенные бородавки. Для усиления эффекта следует укутать нижнюю конечность целлофаном, а сверху надеть теплый носок. Процедуру можно повторять до полного исчезновения нароста.
- Сырой тертый картофель. Суть не меняется, его также необходимо прикладывать. Но картофельную кашицу используют в течение полумесяца не только по ночам, но и утром.
- Цемент. Перед применением следует распарить ноги. Затем берете цемент и притираете шипицу. Нужно намочить пальцы слюной и втирать раствор в подошвенную бородавку. Совершайте эти движения до тех пор, пока цемент не подсохнет. Как утверждает народ, после нескольких таких процедур проблема исчезнет.
Лечение шипов в домашних условиях
Для начала необходимо пройти диагностику у специалиста, чтобы разобраться с тем, как лечить патологию. После доктор выпишет курс терапии, которому нужно следовать. Одновременно с медикаментозным лечением можно использовать домашние методики.
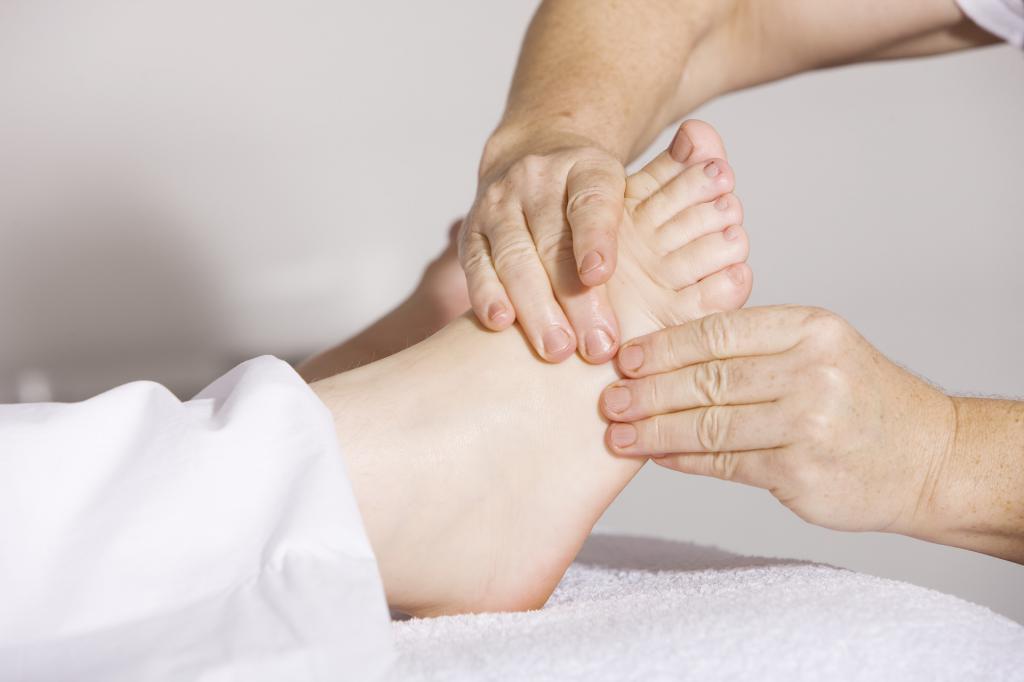
Одним из наиболее эффективных способов является массаж. Растирание нижних конечностей облегчит болевой синдром и поможет справиться с отклонением на первых этапах. Массаж можно делать самостоятельно или обратиться за помощью к профессионалам. Сразу стоит сказать, что процедура довольно болезненная, но эффект ощущается уже после нескольких сеансов. Чтобы результат был лучше, врачи рекомендуют использовать согревающие мази и кремы.
В качестве дополнения к основному курсу терапии можно приобрести ортопедические стельки. Это значительно облегчит состояние нижней конечности, сняв нагрузку. Есть два вида стелек: силиконовые и кожаные. Какие необходимы в конкретной ситуации, подскажет лечащий врач. Данное приспособление корректирует ступню, создавая правильную форму, благодаря этому нагрузка с подошвы снимается. Данный метод не поможет полностью избавиться от шипицы, однако станет отличным вариантом для профилактики.
Читайте также:


