Как отличить периодонтит от остеомиелита
Самая основная причина развития заболевания – невылеченные зубы
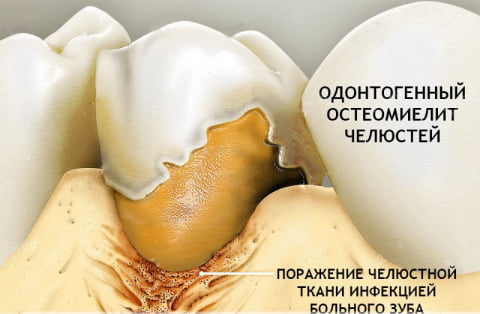
Существует несколько разновидностей остеомиелита челюсти. Но чаще всего возникает тот, который представлен на фото. Его название – одонтогенный остеомиелит. Наиболее распространенная локализация – нижняя челюсть. При одонтогенный форме инфекция проникает в кость через твердые и мягкие ткани пародонта и через разрушенные зубы. Причем, как через те зубы, которые еще можно вылечить, но человек запустил этот процесс и не посетил стоматолога вовремя. Так и через гнилые и даже депульпированные единицы, которые уже нечувствительны, являются нежизнеспособными и не подлежат восстановлению, т.е. когда показано их удаление.
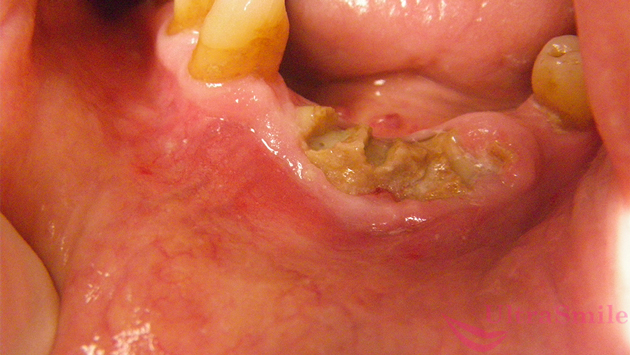
На фото изображен одонтогенный остеомиелит
Разрушенные зубы – это врата для инфекции, которая может проникнуть сначала в более глубокие ткани челюстной системы, а потом и распространиться по всему организму.
Остеомиелит может возникнуть, когда его совсем не ждешь…
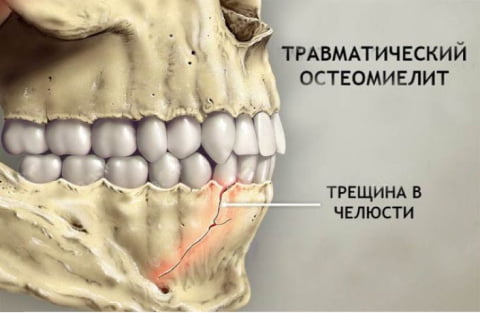
Еще одна форма остеомиелита – травматический. Он возникает как осложнение после перелома челюсти, удар, падение, повреждение слизистой оболочки носа или рта.
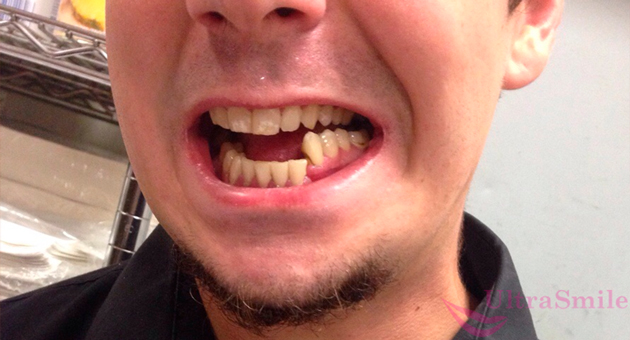
Перелом челюсти может стать причиной проблемы
B/N, отзыв со стоматологического портала gidpozubam.ru
Гематогенный остеомиелит чаще встречается у детей, и очень опасен
Гематогенная форма патологии чаще всего диагностируется у детей. Причинами заноса инфекции в кровь могут выступать пупочная инфекция, отит, поражения и гнойнички на коже. Заболевание очень опасно своими последствиями для малышей, причем, чем меньше ребенок, тем больше последствий, а развиться оно может уже на 2-8-й неделе жизни.
Такое заболевание, как остеомиелит, требует дифференциальной диагностики от периостита и периодонтита, челюстной кисты и рака челюсти.
Гематогенный остеомиелит челюсти способен поражать сразу несколько костей лицевого скелета. Также заболевание может давать свои плоды даже спустя время после излечения от него. Проявляется в гипоплазии эмали постоянных зубов, нарушении срока их прорезывания или же вообще отсутствия прорезывания и полной адентии вследствие гибели зачатков постоянных единиц. Ребенок может обрести комплекс проблем, связанный с задержкой роста челюстного скелета, патологии прикуса, анкилоз ВЧНС (ограничение функциональности и подвижности челюсти), деформации лица.
Заболевание приходится очень долго лечить
- острая: характеризуется болями во всем теле, повышением температуры до 39-40 градусов, ознобом, обширным отеком мягких тканей, подвижностью одного или нескольких зубов, расположенных в зоне воспалительного процесса, ухудшением показателей крови, выделением гноя из-под десны. Эта стадия может протекать до 10-12 дней подряд и лечится она только в стационарных условиях,
- подострая: характерные признаки острого течения патологии идут на спад, состояние пациента улучшается, но дает о себе знать деструкция костной ткани в области воспаления, и состояние общего недомогания сопровождает пациента еще около месяца,
- хроническая: это самая длительная по времени и последняя стадия развития заболевания, которая может занять от 6 месяцев до нескольких лет. При наблюдении пациента в хронической стадии всегда отмечаются визуальные изменения формы лица, их асимметрия, т.е. внешне лицо выглядит непривлекательно, а человек нередко нуждается в пластике. При осмотре полости рта выявляются свищевые ходы, через которые идет гнойное отделяемое. При хроническом деструктивном остеомиелите пациента могут ждать новые неприятности, например, может переломиться челюсть. Также в этот период времени начинают отделяться отмершие участки костной ткани.
Врачи подмечают, что в последние годы растет число форм заболевания, которое протекает без острой стадии. Поэтому те люди, которые не проходят профилактических осмотров у стоматологов, имеют все риски не сразу заметить патологии и не начать своевременного лечения
Комплекс лечебных мероприятий для того, чтобы избавиться от остеомиелита челюсти, также никому не покажется простым и приятным: удаление пораженных зубов, шинирование расшатавшихся, хирургическое вскрытие, удаление и дренирование гнойников, флегмон и абсцессов, антибиотикотерапия и физиопроцедуры. Далее в хронической стадии, когда состояние пациента стабилизировано и устойчиво, обязательно проводится хирургическое удаление отмерших участков кости при помощи такой процедуры, как секвестрэктомия. Далее требуется провести восстановление дефектов челюсти и отсутствующих зубов.
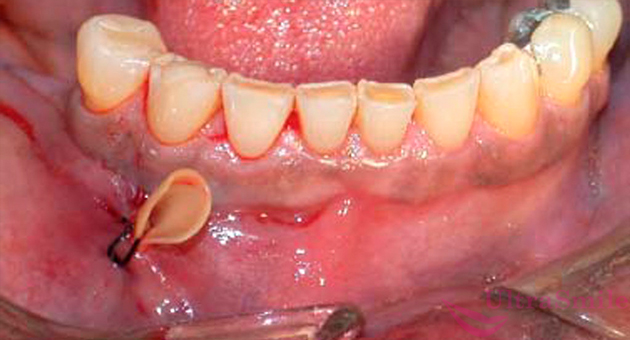
На фото показан установленный дренаж
Заболевание имеет серьезные осложнения
Прежде всего после остеомиелита на лице появляются серьезные косметические дефекты, которые порой сложно исправить без пластических операций. Также нарушается функциональность челюстно-лицевого аппарата, человек теряет зубы. Но все перечисленное – лишь отдаленные последствия, осознание которых настигнет пациента только после завершения лечебного курса и стабилизации общего состояния здоровья.
Остеомиелит верхней челюсти нередко осложняется гнойным гайморитом и гнойными выделениями из носа, а также тромбофлебитом лицевой вены. Нижней – симптомом Венсана (потеря чувствительности нижнечелюстного и подбородочного нерва вследствие распространения на тройничную ветвь нерва).
Во время лечения заболевание может осложняться интоксикацией организма, флегмоной, развитием абсцесса, тризмом и переломом челюсти, образованием ложных суставов, флебитом вен, лимфаденитом, остеопорозом. В 28% случаев происходит нарушение функции почек и сердца.
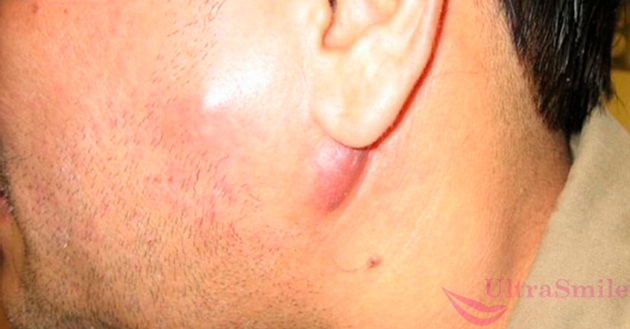
На фото показан подчелюстной лимфаденит
При неблагоприятном течении заболевания, при несвоевременном обращении к врачу, у человека может развиться менингит, легочная недостаточность, септический шок, абсцесс мозга и сепсис, приводящие к летальному исходу. При этом летальный исход по данным некоторых исследователей случается в 10% случаев у взрослых и в 30% случаев у детей, если вовремя не начато было лечение.
Профилактика остеомиелита – это совсем не сложно
Страшное заболевание, согласны с этим? Но самое главное, чтобы с ним никогда не сталкиваться, стоматологи и хирурги советуют придерживаться простых правил: вовремя лечить кариес и пульпит, удалять разрушенные зубы, которые уже нельзя восстановить, проходить профилактические осмотры и санацию полости рта. Также нужно поддерживать высокий уровень иммунитета и своевременно реагировать на сигналы организма, не запускать ОРВИ и ОРЗ, избегать ситуаций, связанных с травмами челюстно-лицевой области. Как считаете – это сложно? Ответы ждем в комментариях!
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

1) Острый периодонтит: различие определяется локализацией очага воспаления, когда периодонтит протекает внутри лунки, а периостит — на поверхности альвеолярного отростка. Коллатеральный отек при периодонтите ограничивается десной, не распространяясь на мягкие ткани.
2) Острый остеомиелит: для острого остеомиелита челюсти характерна выраженная интоксикация организма: лихорадочный тип температурной реакции, головная боль, разбитость, слабость, озноб, пот и др. Реакция регионарных лимфатических узлов более выражена. Периостальное утолщение кости наблюдается с обеих сторон челюсти: в полости рта воспалительные изменения СО бывают как со стороны преддверия, так и собственно полости рта. Перкуссия нескольких зубов соответственно участку пораженной кости болезненная, и они подвижны. На н/ч при остеомиелите диагностируют онемение нижней губы и кожи подбородка — симптом Венсана.
3) Гнойные поражения слюнных желез: при остром воспалении околоушной и поднижнечелюстной слюнной же- лез в глубине отечных тканей пальпируется плот- ная болезненная железа, и выделяется гнойный секрет из ее протоков.
4) Гнойные заболевания околочелюстных мягких тканей — абсцесс, флегмона, лимфаденит: при периостите ткани отечны и мягки на ощупь, при абсцессе, флегмоне, лимфадените пальпируется плотная ограниченная или разлитая инфильтрация. При расположении абсцесса или флегмоны в поверхностных областях лица и шеи, прилегающих к в/ч и н/ч, кожа над инфильтратом спаяна, лоснится и гиперемирована. При поражении глубоких областей лица в видимых при внешнем осмотре тканях регистрируется перифокальный отек, но в отличие от периос-тита нет характерных изменений по переходной складке.
Особые трудности для дифдиагноза представляют периостит н/ч с язычной стороны и абсцесс переднего отдела подъязычной области или заднего отдела — челюстно-язычного желобка. При гнойных процессах в передних и задних отделах подъязычного пространства виден увеличенный подъязычный валик за счет плотного и болезненного инфильтрата. При абсцессе челюстно-язычного желоба открывание рта ограничено и глотание болезненно. Вместе с тем, как и при периостите, инфильтрат расположен по ходу альвеолярного отростка, открывание рта чаще не ограничено.
Лечение острого гнойного периостита челюсти должно быть комплексным и включать оперативное вскрытие гнойника, консервативную лекарственную терапию и др. В начальной стадии острого периостита челюсти (острый серозный периостит) в одних случаях следует вскрыть полость зуба, удалить распад из канала и создать условия для оттока, а в других — удалить зуб, являющийся источником инфекции. Эти лечебные мероприятия, проводимые под инфильтрационной или проводниковой анестезией, вместе с разрезами по переходной складке до кости, лекарственной терапией (блокадой анестетиками, антибиотиками, протеолитическими ферментами, гормонами) могут способствовать стиханию воспалительных явлений.
При остром гнойном периостите челюсти показано неотложное оперативное вмешательство – вскрытие гнойного поднадкостничного очага и создание оттока экссудата (первичная хирургическая обработка гнойной раны), которое обычно осуществляют в амбулаторных условиях, иногда – в стационаре.
Оперативное вмешательство по поводу острого гнойного периостита выполняют под местным обезболиванием — проводниковой или инфильтрационной анестезией, используя тонкую иглу, через которую обезболивающий раствор вводят медленно под СО и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Иногда операцию проводят под наркозом. Хороший эффект дает лекарственная подготовка больных.
Если поднадкостничный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрированный участок; рассекают СО, подслизистую ткань и надкостницу до кости соответственно 3 — 5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
При локализации гнойника под надкостницей в области бугра в/ч разрез следует выполнять по переходной складке в области моляров в/ч, но для вскрытия воспалительного очага распатором или желобоватым зондом следует пройти из раны по кости в направлении бугра в/ч (назад и внутрь). Таким же способом вскрывают гнойный очаг при периостите в/ч, пройдя вверх зондом в сторону клыковой ямки.
Воспалительный очаг при периостите с язычной поверхности н/ч рекомендуется вскрывать разрезом СО альвеолярной части до кости, в месте наибольшего выбухания инфильтрата. Желобоватым зондом проходят по поверхности кости вниз и, отодвигая надкостницу, дают отток гною.
При небном абсцессе разрез проводят в области наибольшего выбухания тканей, немного отступя от основания альвеолярного отростка, или у средней линии неба, параллельно ей. Затем в операционную рану вводят широкую полоску из тонкой (перчаточной) резины, что позволяет избежать слипания краев раны и создает условия для хорошего оттока гноя. Лучшие результаты дает иссечение из стенки гнойника небольшого участка СО треугольной формы, что обеспечивает более свободный отток гноя.
При вскрытии воспалительного очага в области надкостницы ветви н/ч на ее наружной и внутренней поверхности применяют особые приемы. При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
Поднадкостничный гнойник по наружной поверхности ветви н/ч следует вскрывать разрезом, проведенным вестибулярно на уровне 2-го и 3-го моляров по косой линии до кости, далее распатором проходят поднадкостнично в направлении угла н/ч, отводя кнаружи жевательную мышцу. В рану после вскрытия очага обязательно глубоко вводят резиновую полоску для дренирования. Отсутствие на следующие сутки эффекта от такого вмешательства является основанием для госпитализации и проведения оперативного вмешательства наружным доступом.
После вскрытия гнойного очага целесообразно дать больному прополоскать рот слабым р-ром перманганата калия или 1 – 2% р-ром гидрокарбоната натрия, а также промыть рану р-ром этакридина лактата, грамицидина, хлоргексидина. Хороший эффект дают орошение полости абсцесса р-ром димексида с оксациллином в 50 мл дистиллированной воды и аппликации на рану 40% линимента димексида в течение 15 мин.
Если зуб, явившийся источником инфекции, разрушен и не представляет функциональной или эстетической ценности, то его следует удалить одновременно с вскрытием поднадкостничного гнойника. Это позволит улучшить опорожнение гнойного очага и будет способствовать более быстрому стиханию воспалительных явлений. В одних случаях удаление зуба откладывают в связи с предполагающимися техническими трудностями этой операции или неудовлетворительным состоянием больного; в других — зуб сохраняют: раскрывают его полость, освобождают канал корня от продуктов распада и потом проводят консервативное лечение хронического периодонтита. Лекарственное лечение острого гнойного периостита заключается в назначении препаратов: нитрофурановых (фуразолидон), антигистаминных (димедрол, супрастин), кальция, пиразолоновых производных (анальгин, амидопирин,), витаминов (поливитамины, витамин С по 2 — 3 г в сутки). На 2-й день после операции больного осматривают, определяют степень стихания воспалительных явлений и в зависимости от этого назначают дополнительное лечение. При перевязках осуществляют местное лечение раны. При остром гнойном периостите челюсти для более быстрого прекращения воспалительных явлений на 2-й день после вскрытия гнойника следует назначить физические методы лечения: светотеплолечение (соллюкс-лампа), теплые ванночки из антисептических или дезодорирующих р-ров, мазевые повязки (повязки по Дубровину, 20 % камфорным маслом,), УВЧ, СВЧ, флюкторизацию, лазерную терапию гелий-неоновыми, ИК лазерными лучами, ЛФК.В большинстве случаев воспалительные явления быстро (через 2 – 3 дня) идут на убыль. Если стихание воспаления задерживается, то проводят 2 – 3 блокады: инфильтрацию окружающих воспалительных тканей со стороны кожи 0,25 – 0,5 % р-рами анестетиков — лидокаина или ультракаина 1,8 – 3,6 мл с изотоническим р-ром натрия хлорида (40 — 50 мл) и антибиотиком — линкомицином. Отдельным ослабленным больным, а также лицам с нарастанием воспалительных явлений назначают антибиотики. Обязательным условием эффективности антибиотикотерапии является вскрытие гнойника (первичная хирургическая обработка). Рекомендуется комбинированная антибактериальная терапия, направленная на анаэробную и аэробную инфекцию: линкомицин, макролиды (макропен, сумамед), антибиотики широкого спектра действия (полусинтетические пенициллины, тетрациклин, оксациллин), производные метронидазола и др. В поликлинике лечение осуществляют в течение 5 — 6 дней; в стационаре делают инъекции этих препаратов 3 — 4 раза в день в течение 6 — 7 дней.
Исход. Своевременно начатое и правильно проведенное лечение острого гнойного периостита челюсти заканчивается выздоровлением. Через 3 — 5 дней больные становятся трудоспособными. При небном абсцессе толщина и плотность отслоенных от неба мягких тканей не позволяют вскрыться гнойнику самопроизвольно. Нередко это ведет комертвению кортикальных отделов кости и развитию вторичного кортикального остеомиелита.
Погрешности в лечении, прогрессирование воспалительного процесса у некоторых больных вызывают хронизацию заболевания, возникновение хронического периостита или распространение гнойного экссудата в кость, развитие острого остеомиелита челюсти или в околочелюстные мягкие ткани с образованием абсцесса или флегмоны.
Профилактика острого периостита челюсти заключается в санации полости рта и лечении хронических одонтогенных очагов.
Хронический периостит челюстивстречается редко. Воспалительный процесс чаще появляется в надкостнице нижней челюсти и отличается местной гипергической воспалительной реакцией. Такое течение наблюдают у больных с первичными или вторичными иммунодефицитными заболеваниями или состояниями.
После стихания острых явлений при остром гнойном периостите, особенно при самопроизвольном или недостаточном опорожнении гнойника, остается периостальное утолщение кости. Хроническое поражение надкостницы при рецидивирующих обострениях периодонтита бывает часто у детей и подростков, возможно первично-хроническое течение.
Клиническая картина. Течение заболевания длительное, может продолжаться от 3 - 4 до 8 - 10 мес и даже несколько лет. Возможны обострения.
Клинически при наружном осмотре изменение конфигураци и лица незначительное. Пальпаторно отмечается плотное безболезненное утолщение кости. В подн/ч области 2 - 3 л/у увеличены, плотные, безболезненны или слабоболезненны. При пальпации в области альвеолярного отростка периостальное утолщение альвеолярной части, переходящее на тело н/ч. В полости рта видна отечная, гиперемированная СО, покрывающая альвеолярную часть и переходную складку на уровне 4 – 5 зубов.
Диагностика. Диагностика заболевания достаточно сложна. Основанием для диагностики являются тщательно собранный анамнез, клиническая картина острого и в последующем хронического течения процесса, рентгенологические данные. На рентгенограмме видна тень периостального утолщения челюсти. При длительности заболевания более 2 — 3 мес появляется оссификация утолщенного периоста. При более длительном течении, особенно у детей, на рентгенограмме по краю н/ч обнаруживают участки новообразованной кости. Хорошо видны слоистое строение, иногда вертикальная исчерченность, а также беспорядочное строение новообразованной кости.
Дифференциальная диагностика. При хронических формах периостита челюсти требуется ди ференциальная диагностика с хроническим остеомиелитом челюсти, со специфическими поражениями челюсти — актиномикозными, сифилисом, а также с некоторыми опухолями и опухолеподобными образованиями.
Лечение. Терапию хронического периостита начинают с удаления одонтогенного патологического очага. Назначают физические методы лечения: ионофорез димедрола, димексида, кальция хлорида, калия йодида, а также лазерную терапию гелий-неоновыми, инфракрасными лучами. При неэффективности этого лечения, особенно длительном, после детоксикации организма, оссификат удаляют.
Прогноз. При хроническом периостите челюсти прогноз благоприятный. Процесс с надкостницы может переходить на кость и тогда развивается хронический гиперпластический остеомиелит.
Профилактика заключается в удалении хронических очагов одонтогенной инфекции, коррекции дисбаланса иммунитета.
Воспалительный процесс, протекающий в периодонте, – тканях, связывающих зубы с костной структурой, называется периодонтитом. Заболевание в острой стадии сопровождается интенсивными, пульсирующими болями в области локализации очага воспаления и иногда напоминает по симптомам пульпит, остеомиелит, пародонтит и даже гайморит. При отсутствии лечения инфекция может распространиться на ближайшие ткани и вызвать отравление организма токсичными веществами.

- Классификация
- Причины
- Медикаментозные
- Травматические
- Инфекционные
- Симптомы
- Отличия от других заболеваний
- Отличия периодонтита от пульпита
- Отличия периодонтита от остеомиелита
- Отличия периодонтита от пародонтита
- Осложнения
Классификация
Выделяют несколько типов периодонтита, отличающихся причиной возникновения очага воспаления, интенсивностью протекания заболевания и областью локализации пораженного участка.
В зависимости от причин заболевания периодонтит бывает:
- инфекционным;
- неинфекционным.
По стадии заболевания и интенсивности проявления симптомов различают периодонтит:
- острый;
- хронический;
- обостренный хронический.
При этом у острой и хронической формы существуют стадии:
- Острый воспалительный процесс подразделяется на:
- серозное воспаление, которое характеризуется расширением кровеносных капилляров в пораженной области, увеличением межклеточной жидкости, отечностью и болями;
- гнойное воспаление, когда гнойные очаги сливаются в один, возникает подвижность зубов, боль становится сильной.
- В свою очередь хронический процесс имеет следующие стадии:
- фиброзная. Происходит рубцевание и уплотнение мягких тканей;
- гранулирующая. Разрушаются костные структуры, увеличивается объем соединительной ткани;
- гранулематозная. Очаг воспаления изолируется от здоровых тканей соединительной капсулой (гранулемой).
По области локализации периодонтит бывает:
- апикальный или верхушечный (располагается у вершины корня);
- боковой (находится возле боковой поверхности корня);
- маргинальный или краевой (воспаление локализуется вдоль десневого края).
Причины
Воспаление периодонта может быть вызвано следующими причинами:
- медикаментозными;
- травматическими;
- инфекционными.
Воспаление, спровоцированное влиянием медикаментов и лекарственных средств, в большинстве случаев возникает по причине некачественного оказания медицинской помощи при лечении кариеса и пульпита, особенно при плохой проходимости каналов. Воспаление периодонта может быть вызвано длительным воздействием мышьяка, хотя сегодня при проведении стоматологических процедур это вещество используется очень редко. Также периодонтит может стать одним из проявлений аллергической реакции на препараты.
Причинами травматического периодонтита являются вывихи и переломы корня зуба в результате падения, удара в челюсть или повреждения из-за привычки грызть карандаши и другие твердые предметы. Механическое воздействие может носить систематический характер, когда зуб находится под постоянной нагрузкой из-за неправильной высоты пломбы или коронки. Из-за воспалительного процесса цвет эмали может изменяться и контрастировать с цветом пломбировочного материала и установленной коронки. Из-за ошибок стоматолога во время пломбирования корень зуба может повреждаться штифтом или обломками инструмента, остающимися во внутренней полости и вызывающими воспаление тканей.
Инфекционные причины воспаления периодонта связаны с попаданием микробов в эту область через корневой канал, кариозные полости, окружающие десневые ткани или через кровеносную систему при воспалительных процессах в организме. Часто причиной инфицирования периодонта служит пульпит, хронический кариес и запущенный пародонтит.
Симптомы
Хроническая стадия периодонтита в большинстве случаев протекает без явных симптомов и обостряется на фоне сниженного иммунитета под влиянием внешних факторов (изменение микрофлоры в полости рта, инфекции, попадании пищи в открытый канал зуба).
Острый периодонтит характеризуется:
- Болями, которые обостряются во время приема пищи и надавливания на зуб.
- Повышением температуры тела.
- Опуханием десны и прилегающих мягких и твердых тканей, в том числе отеком щеки, челюсти (периостит).
- Подвижностью зуба, которая при наступлении хронической стадии может исчезнуть.
- Увеличением локальных лимфоузлов.
- Ухудшением самочувствия, слабостью.
Хронический периодонтит иногда никак себя не проявляет и определяется только с помощью рентгеновского снимка. Но не в некоторых случаях заподозрить заболевание можно по следующим симптомам:
- Слабая болезненность зуба, которая наблюдается при пальпации.
- Неприятный запах изо рта.
- Наличие свища – открытого канала, через который вытекает гной.
- Подвижность зуба.
- Изменение цвета зуба из-за разрыва пульпы.
- Увеличение межзубных щелей.
- Кровоточивость десен в области поражения.
Отличия от других заболеваний
Внешне пульпит и периодонтит похожи, и самостоятельно различить эти заболевания затруднительно. Поставить точный диагноз должен стоматолог на основании визуального осмотра, рентгенограммы и дифференциальной диагностики. Тем не менее симптомы этих заболеваний отличаются как в острой, так и в хронической стадиях.
При остром периодонтите можно точно определить, какой зуб поврежден, а при остром пульпите поражается достаточно обширная область. К тому же пульпит сопровождается температурной чувствительностью, в то время как для периодонтита гиперестезия не свойственна.
Хронический периодонтит и пульпит часто протекают бессимптомно, и человек не всегда догадывается о проблемах с зубами. При обострении хронического пульпита время от времени возникают боли, которые утихают после приема обезболивающих препаратов. При этом заболевании эмаль не меняет цвет. Запущенный периодонтит часто оказывает влияние на состояние эмали зубов, изменяя ее цвет на серый или желтый. На рентгеновском снимке четко видны разрушения костной структуры и деформация периодонтальной щели.
От остеомиелита челюсти периодонтит отличается областью локализации болезненных ощущений. При остеомиелите болят и опухают костные и мягкие ткани под проекцией корней нескольких зубов, в то время как воспаление периодонтита носит локальный характер.
При пародонтите во время визуального осмотра наблюдаются пародонтальные карманы, в которых скапливается гной, из-за чего периодически обостряется воспалительный процесс. Для периодонтита такие симптомы не характерны. Единственное, что объединяет эти заболевания, — боли при пальпации и во время чистки зубов, кровоточивость десен.
Осложнения
Как и любой воспалительный процесс без своевременного лечения, периодонтит дает осложнения общего и локального характера.
К общим осложнениям относится:
- интоксикация организма;
- заражение крови.
Локальные осложнения проявляются в возникновении следующих заболеваний:
- флегмоны;
- абсцесса;
- остеомиелита;
- кисты на больном и соседних зубах;
- свища.
При запущенных формах заболевания иногда требуется удаление причинного зуба. К тому же периодонтит опасен тем, что может оказать влияние на работу сердца и на здоровье плода при обострении заболевания в период беременности.
Периодонтит, как и пульпит, пародонтит и другие воспалительные процессы и заболевания зубов и десен, требует своевременного обращения к врачу и корректного лечения.

В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Из-за чего возникает заболевание
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.
- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.
Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Классификация патологии
В зависимости от способа инфекционного заражения, выделяют следующие виды:
- Гематогенный– бактерии распространяются по кровеносной системе из других инфекционных очагов. Такой путь характерен для вторичного остеомиелита верхней челюсти, который развивается на фоне другого заболевания. Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
- Одонтогенный – внешний путь заражения. Причиной является инфицированная пульпа или корень зуба. К предрасполагающим факторам относят запущенные стоматологические заболевания. Это пульпит, периодонтит, наличие кистозных образований, альвеолит.
- Травматический – переломы и травмы челюстного сустава с повреждением мягких тканей и наличием отломков зубного ряда. Часто возникает из-за позднего обращения за врачебной помощью.
По течению и характеру проявления симптомов патология может быть острой, подострой и хронической. По площади распространения выделяют локальную (ограниченную) и расплывчатую (диффузную) формы.
Остеомиелит верхней челюсти: симптомы и диагностика
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).
Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
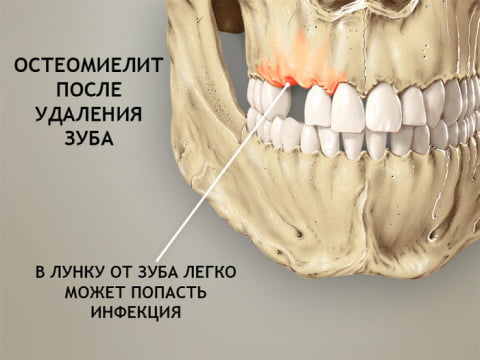
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики. Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Методы лечения
Эффективность лечения зависит от причины возникновения болезни. Поэтому важно провести не только стоматологическое обследование пациента, а также выявить другие возможные инфекционные очаги. Для этого рекомендуется консультация узких специалистов.
- Санация ротовой полости антисептическими препаратами. Это помогает предотвратить распространение инфекционного процесса на соседние ткани и зубы. Также осуществляется удаление всех отмерших участков мягких тканей.
- Прием противовоспалительных препаратов. Цель – уменьшить общую интоксикацию. организма.
- Если имеется перелом с отломками челюсти, то необходима их срочная иммобилизация. При наличии зуба в щели перелома, проводится его удаление.
Обязательным пунктом является прием антибактериальных препаратов, независимо от причины возникновения. В редких случаях врач может рекомендовать процедуру внутрикостного промывания. Этот метод эффективен при угрозе развития осложнений, так как позволяет быстро купировать патологический процесс и предотвратить его распространение.
При наличии свища требуется оперативное вмешательство. Если на рентгене видны множественные участки отмершей костной ткани (секвестры), то проводится секвестрэктомия. Суть которой удалить все патологические ткани кости. Проводится эта процедура под местным или общим обезболиванием, это зависит от площади поражения.
При незначительной подвижности зубов требуется время для их укрепления. Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
После устранения основных симптомов рекомендуется физиотерапия. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита заключается в своевременном обращении к стоматологу и лечении заболеваний ротовой полости. Также важно заботиться об общем здоровье – укреплять иммунитет, не запускать хронические заболевания, стараться избегать травмоопасных ситуаций.
Читайте также:


