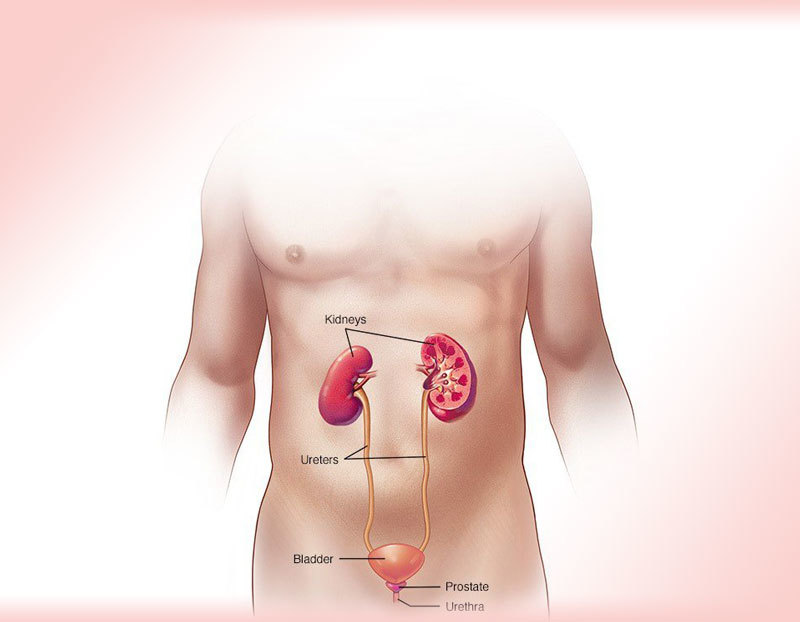
Как попадает инфекция в лоханку
Воспаление почечных лоханок вызывается микроорганизмами, попадающими в них гематогенным, лимфогенным или восходящим (уриногенным) путем. По кровеносному руслу инфекция попадает в почечную лоханку чаще всего при острых общих инфекциях: при гриппе, ангине, брюшном тифе и т. д., но и хроническое воспаление какого-либо органа (миндалины, кариозные зубы, гениталии и др.) может служить источником пиелита или пиелонефрита. Инфекция особенно легко поражает слизистую оболочку лоханки при наличии патологического процесса в почке или мочеточнике — камня, пиелоэктазии, стриктуры.
Лимфогенным путем болезнетворные микробы попадают в лоханку чаще всего из кишечника. Лимфатическая система кишечника, особенно толстого, широко анастомозирует с лимфатической системой почки и мочеточника, больше справа, где имеется прямая связь лимфатических сосудов ободочной кишки с сосудами почечной лоханки. Этим объясняется попадание кишечной палочки в мочу при запоре, поносе и заболеваниях желудочно-кишечного тракта. По лимфатическим путям инфекция проникает в лоханку также из нижних мочевых путей, например при воспалении мочевого пузыря (цистопиелит).
Лимфогенным путем инфекция может попасть в лоханку также из половых органов, например при воспалении простаты (простатит), яичка (орхит) или семенного пузырька (везикулит). Довольно часто наблюдается пиелит на почве лимфогенного заноса инфекции, в большинстве случаев колибациллярной, из надрывов девственной плевы после первого полового сношения (дефлорационный пиелит).
Инфекция может распространиться уриногенным путем, т. е. по просвету мочеточника, при спазматических сокращениях мочевого пузыря, сопутствуемых антиперистальтическими сокращениями или атонией мочеточника. Слизистая оболочка мочеточника может при этом не вовлекаться в процесс.
Возбудителями пиелита или пиелонефрита бывают различные микроорганизмы. Чаще всего, примерно в 70% случаев, при пиелите в моче обнаруживается кишечная палочка; следующее по частоте место занимает стафилококк, а затем — стрептококк. Часто флора бывает смешанная.
Патологическая анатомия. Слизистая оболочка лоханки ярко-красного цвета, бархатистая, отечная, с множественными мелкими экхимозами и фибринозно-гнойными наложениями. При хронических заболеваниях она серого цвета, утолщена. В таком же состоянии находится слизистая оболочка чашечек. В воспалительный процесс всегда вовлекаются почечные сосочки и нижние отрезки прямых (собирательных) канальцев.
Микроскопически отмечается резкое расширение кровеносных сосудов, круглоклеточная инфильтрация слизистой и подслизистой, десквамация эпителия. В хронических случаях образуются мелкие кисты и полипообразные разрастания слизистой оболочки, в некоторых случаях происходит метаплазия переходного эпителия в многослойный плоский с ороговением.
Пиелит может быть одно- или двусторонним. Последний обычно возникает при гематогенной инфекции.
Симптоматология. Основные симптомы острого пиелита сводятся к триаде: высокая температура, боли в подреберье и пояснице, наличие гноя в моче.
Температура обычно повышается внезапно, доходя до 39—40°, нередко с потрясающим ознобом. Нарушается общее состояние. Отсутствует аппетит, больные жалуются на общую разбитость, жажду, иногда на тошноту, вздутие живота, запор. Язык сухой, обложенный. Общая картина может вызвать подозрение на брюшной тиф, малярию, аппендицит. Высокая температура держится в течение 7—10 дней и снижается затем до нормы. Для пиелита характерно литическое, ступенеобразное, реже критическое падение температуры.
Боли в подреберье и пояснице могут быть довольно значительными, но в отличие от почечной колики они имеют постоянный, а не приступообразный характер.
Мочеиспускание при пиелите, как правило, не нарушается. При пиелите, присоединившемся к циститу (цистопиелит), дизурия предшествует пиелиту, а затем и сопутствует ему. При осложнении пиелита воспалением мочевого пузыря (пиелоцистит), дизурические расстройства отмечаются на протяжении болезни.
Моча при остром пиелите содержит много лейкоцитов, за исключением 1—2-го дня заболевания (стадия катарального воспаления), а также при вспышке температуры, вызванной затрудненным оттоком мочи из больной почки, когда лейкоцитов в моче мало или они отсутствуют. Белок не превышает 0,1—0,3‰. Значительная альбуминурия (выше 1‰) вызывает подозрение на пиелонефрит или апостематозный нефрит.
Реакция мочи зависит от характера возбудителя: при кишечной палочке она кислая, при стафилококке — слабокислая или щелочная.
Течение острого пиелита благоприятное. На 7—10-й день болезни температура нормализуется, лейкоциты исчезают из мочи, наступает выздоровление без остаточных явлений со стороны лоханки и почек.
При хроническом пиелите температура обычно субфебрильная или нормальная, периодически повышающаяся. Боли тупые, слабые. Моча содержит лейкоциты в разных количествах. Хронический пиелит как самостоятельное заболевание встречается крайне редко. Если острый пиелит принимает стойкий характер, это свидетельствует о наличии другого заболевания, поддерживающего затяжное течение болезни. Такой причиной может быть камень лоханки или мочеточника, гидронефроз, атония мочевых путей, переход пиелита в пиелонефрит, пионефроз и гнойничковый (апостематозный) нефрит. Упорный, не поддающийся обычному лечению хронический пиелит вызывает подозрение на туберкулез почки.
Диагностика острого пиелита базируется на указанной триаде — болях в пояснице, высокой температуре и пиурии. В острой стадии болезни инструментальное исследование — цистоскопия, катетеризация мочеточников — противопоказано. Оно может способствовать более глубокому внедрению инфекции в почечную паренхиму и генерализации инфекции.
Если же в течение 2—3 недель явления пиелита не стихают, показаны цистоскопия, исследование функциональной способности почек с помощью индигокарминовой пробы, катетеризация мочеточников и анализ мочи, раздельно полученной из обеих почек. Наличие гноя в моче, полученной из лоханки, при нормальном выделении индигокармина позволяет диагностировать пиелит.
Дифференциальный диагноз пиелита прост. Нормальный результат индигокарминовой пробы позволяет дифференцировать пиелит от пиелонефрита и пионефроза. Гнойничковый нефрит и карбункул почки по клиническому течению сходны с острым пиелитом, но они в начальной стадии протекают без пиурии, а в более поздних сопровождаются нарушением почечной функции и выраженными изменениями на пиелограмме.
Лечение. При остром пиелите показан постельный режим, необходимо добиться регулярного стула (клизмы, легкие слабительные). Назначается обильное питье, стол общий с исключением острой и пряной пищи. Как болеутоляющее рекомендуется тепло на область поясницы. Медикаментозное лечение заключается в назначении бактерицидных и бактериостатических препаратов. Салол (0,5 г 3 раза в день), уротропин (в той же дозировке или внутривенно 10 мл 40% раствора) сохранили свое значение для отдельных случаев, но в связи с появлением сульфаниламидных препаратов и антибиотиков применяются реже. Уротропин действует только в кислой среде, а салол — в щелочной. Сульфаниламиды (сульфатиазол, сульфадиазин, уросульфан по 0,5 г 4 раза в день) более эффективны, но лучше всего сразу приступить к лечению антибиотиками, можно и в сочетании с сульфаниламидами. При назначении последних следует заботиться о достаточном приеме жидкости во избежание анурии на почве закупорки канальцев почки и лоханок кристаллами сульфаниламидов.
Из антибиотиков назначают пенициллин, стрептомицин, синтомицин или левомицетин (аналоги хлоромицетина и хлорамфеникола из Streptomyces venezuelae), которые в настоящее время получают синтетически, биомицин (аналог ауреомицина из Actynomyces aureofaciens), террамицин (из Streptomyces rimosus). Пенициллин наиболее эффективен при кокковой флоре, стрептомицин — при кишечной палочке. Синтомицин, левомицетин, биомицин, террамицин действуют почти аналогично. Ввиду того что они обладают широким спектром действия на микрофлору, их можно назначать при любых возбудителях пиелита.
Таким образом, при выборе антибиотиков можно в известной степени исходить из морфологии мочевой инфекции, выявляемой путем посева мочи. Более точный ответ дает определение чувствительности микрофлоры к различным антибиотикам, хотя чувствительность микробов на питательной среде и в организме не всегда одинакова.
Пенициллин назначают по 200 000—300 000 ЕД 2—3 раза в день, стрептомицин — по 0,5 г 2 раза в день внутримышечно. Синтомицин и левомицетин назначают по 0,5 г 4 раза в день, биомицин и террамицин — по 200 000 ЕД 4—5 раз в день перорально. В последние годы при мочевой инфекции с успехом применяются препараты группы нитрофуранов, в частности отечественный препарат фурадонин, по 0,1 г 3 раза в день.
Пиелонефрит – болезнь, которая связана с инфекцией в почках и имеет воспалительный характер. По-другому ее называют воспалением почечных лоханок.
Данная проблема начинается при попадании и увеличении количества бактерий в системе мочеиспускания. Существует возможность развития заболевания при получении травмы либо занесении инфекции в организм медицинским путем.

Чаще всего пиелонефрит, воспаление почечных лоханок (на латыни Pyelitis), возникает от кишечной палочки. Патология может появляться у разных людей, независимо от пола и возраста. Но женщины обращаются в больницу в 3-4 раза чаще. Это обусловлено тем, что строение женской половой системы отличается от мужской, и бактериям легче попасть в организм.
Причины возникновения пиелонефрита
Попадание в организм бактерий через мочеиспускательный канал и размножение по всей системе до самой почки является самой распространенной причиной развития заболевания.
В отличие от мужчин, женский мочевой канал менее защищен. Уретра расположена на близком расстоянии к анусу и половой системе, что способствует почти беспрепятственному попаданию бактерий внутрь организма.

Мужская половина человечества заболевает при наличии проблем с мочеиспусканием: воспалением простаты, образованием в почках камней. Когда происходит застой мочи, в ней плодятся бактерии, которые продвигаются по мочевым каналам в почки.
Наличие в мочевых путях опухолей, камней, т. е. всего того, что препятствует выходу вредных веществ, является одной из главных причин развития пиелонефрита и у женщин. Но чаще дамы заболевают восходящим путем, когда зона возле уретры заражается кишечной палочкой.
Пути заражения
Не так часто, но все же имеются и другие пути продвижения бактерий по структуре организма. Среди них:
- через кровь (гематогенный);
- распространение микроорганизмов с помощью лимфы (лимфогенный);
- попадание раздражителей в организм в процессе хирургических манипуляций (из-за плохо обработанных инструментов).
Проявление болезни у женщин
Проявление симптомов пиелонефрита отличается у мужчин и женщин. На это влияют различия в строения мочеполовой системы. Воспаление почечных лоханок протекает с разными последствиями, которые напрямую зависят от вида болезни и длительности ее протекания. Если стадия заболевания находится в острой форме, то ее можно определить по следующим признакам:
- скачкообразное увеличение температуры тела свыше 37-37,5 °С;
- проявление сильных симптомов отравления: рвота, мигрени, озноб;
- наличие изменения параметров мочи: смена цвета, вкрапление сгустков крови, неприятный запах и т. п.

Если имеются перечисленные выше отклонения, то есть необходимость обратиться к специалисту и сдать анализы. В первую очередь, будет проведен тест Пастернацкого: легкие постукивания в области почек вызовут сильную боль, при мочеиспускании в урине появится кровь.
Однако если болезнь протекает спокойно и без осложнений, тогда ее определить можно по следующим характеристикам:
- несильные, но постоянные боли в поясничной зоне;
- еле заметные симптомы отравления: вялость, отсутствие аппетита, непостоянные головные боли;
- появление утренних отеков, трудности с мочеиспусканием.
Воспаление почек и мочевого пузыря у женщин часто протекают в совокупности. Но обычно симптомы цистита выражены сильнее, потому определить пиелонефрит в таком случае становится очень трудно.
Пиелонефрит у беременных женщин
Около 5 % женщин за время протекания беременности пересекалась с воспалением почечных лоханок в простой или сложной форме. Обычно заболевание выявляется на 6-8 месяце беременности, ведь наличие ребенка увеличивает давление матки на мочеполовую систему. В результате отход мочи уменьшается, а в организме развиваются застойные явления. Начинается размножение бактерий, которые, в свою очередь, еще сильнее замедляют движение физиологической жидкости в организме. Наиболее часто проявляется пиелонефрит при наличии проблем с мочевым пузырем.
В период беременности почки выполняют повышенный объем работы. Фильтруют, пропуская через себя всю жидкость, которая поступает в организм. Если появляются симптомы, которые говорят о нарушении работоспособности мочевой системы, нужно сразу обратиться к наблюдающему беременность гинекологу и ни в коем случае не игнорировать неприятные ощущения. Нарушение работы почек ведет к интоксикации организма и женщины, и плода. Это, в свою очередь, может стать причиной прерывания беременности или серьезным заболеваниям у будущего малыша.
Осложнения
Существует ряд осложнений, которые появляются при воспалении почечных лоханок:
- анемия (уменьшается количество гемоглобина и эритроцитов в крови);
- почечная недостаточность (почки не могут работать в нормальном режиме);
- сепсис (заражение крови в результате развития острого патологического процесса в почках).
Помимо прочего, увеличивается риск преждевременных родов, что может привести к смерти ребенка и матери.
Во время беременности заниматься самолечением категорически запрещено, поскольку могут появиться осложнения, которые нанесут вред плоду. Любое лечение в период вынашивания ребенка должно быть назначено специалистом после тщательного обследования и сдачи анализов.
Мужской пиелонефрит
Учитывая строение мужской мочевой системы, воспаление почек у сильного пола фиксируется врачами значительно реже. Пиелонефрит прогрессирует из-за проблем с оттоком мочи, вызванным наличием в почках камней и воспалением простаты.

Хронический пиелонефрит у мужчин проявляется симптомами, аналогичными женским: слабость в организме, потеря аппетита, частая жажда, появление боли в поясничном районе.
Когда произойдет сдвиг камней в почках, пиелонефрит заявит о себе сильными болями. Осложненный тип воспаления у мужчин чаще появляется при нисходящем способе заболевания: бактерии попадают в организм при ангине, наличии кариеса. Острая стадия проходит аналогично женской.
Воспаление почек у детей
В детском возрасте главным симптомом патологии принято считать резкое повышение температуры тела до 38 °С. При отличном здоровье и отсутствии других показателей, которые смогут охарактеризовать ту или иную болезнь (ОРВИ, инфекции, отравления), нужно срочно сдать анализы на проверку наличия воспаления.
Характерны скачки температуры, озноб, наличие рвоты, отсутствует аппетит. У ребенка появляется сонливость, рези в животе, головная боль. Таким образом будет проявляться начальная стадия воспаления почечных лоханок у новорожденного.
При хронической форме болезни симптомы зависят от длительности течения патологии. При скрытой форме воспаления почечных лоханок почки перестают выполнять свои функции в полном объеме, что приводит к разрушениям тканей.
Диагностика заболевания
Для того чтобы понять, на какой стадии находится болезнь, необходимо выполнить следующие действия:
- изучить историю болезни, проанализировать симптомы со слов пациента;
- составить картину воспаления (анализ мочи, длительность и частота походов в туалет, общая информация о болях);
- провести полное обследование пациента;
- сделать заключение после проведения анализов в лаборатории.
Анализы при воспалении почек
Необходимо сдать следующие анализы при воспалении почечных лоханок:
- биохимический и общий анализ мочи и крови;
- проверку по Нечипоренко;
- опыты на микрофлоре мочи для выявления противопоказаний перед назначением того или иного препарата.
При воспалении почек анализ крови покажет полную картину болезни: увеличенное скопление лейкоцитов, изменения в составе крови на биохимическом уровне.
Также диагностика поможет определить, что послужило возбудителем пиелонефрита, и подобрать наиболее подходящее лекарство.

Обследование внутренних органов выполняют с помощью аппарата УЗИ и проверяют почки, отростки мочевыделительной системы, мочевой пузырь и его каналы. При более запущенных случаях в организм вводят определенное количество контрастного вещества, и выполняется проверка с помощью аппарата магнитно-резонансной томографии.
Особенности терапии
При воспалении почечных лоханок симптомы и лечение взаимосвязаны. Терапия зависит от тяжести заболевания и назначается исключительно лечащим врачом.
Если воспаление почечных лоханок выявлено у женщины, то в обязательном порядке ей необходимо прийти на прием к лечащему гинекологу, чтобы определиться с очагом распространения бактерий.
При воспалении мочевого пузыря или проблемах с половой системой лечение пиелонефрита будет нецелесообразно, и в конечном итоге приведет к развитию хронической формы заболевания. Затянутое лечение с помощью антибиотиков, прописанных для восстановления работоспособности почек, без устранения центра инфекции в дальнейшем ослабит иммунитет к конкретным микроорганизмам с последующей потерей эффекта от принимаемых лекарств.
Посетить врача-уролога необходимо мужчинам, у которых появилась боль в районе поясницы, и имеется подозрение на пиелонефрит. Обычно он выявляется у пациентов старше 40 лет, и чаще в хронической форме.
Это происходит из-за болезней мочевыделительной системы: аденомы простаты, простатита и т. д. Необходимо лечение проблемы застоя, чтобы нормализовать отток мочи, тем самым обезопасить организм от повторного появления болезни.
У детей чаще всего проблема возникает из-за врожденных дефектов, которые нарушают работу внутренних органов в системе мочеиспускания. При такой форме болезни используется медикаментозное лечение. Но если оно не приносит положительного эффекта, тогда применяют хирургическое вмешательство.
Заключение
Для того чтобы в организме не появлялись воспалительные процессы, необходимо следить за своим самочувствием, и в случае ухудшения немедленно сообщать о симптомах лечащему врачу. Необходимо помнить, что при воспалении почечных лоханок лечение и симптомы взаимосвязаны, и чем больше доктор знает информации, тем правильнее будет терапия.

Ежегодные обследования, анализы помогут обнаружить болезнь на ранней стадии, ведь если проблема выявлена в самом начале, то велика вероятность быстрого погашения очага инфекции.
Важно соблюдать личную гигиену, вести здоровый образ жизни, не переохлаждать организм и стараться избегать стрессов.
Необходимо помнить, что воспаление почечных лоханок значительно легче поддается терапии именно на начальном этапе заболевания, поэтому своевременное обращения к специалисту поможет не только избавиться от проблемы, но и исключит риск возникновения осложнений и перехода болезни в хроническую форму.
Принимать самостоятельно любые средства, в том числе народные, рекомендованные друзьями, категорически запрещается, поскольку только врач в состоянии назначить эффективную терапию, основываясь на результатах обследования и анализах.
Пиелонефрит – это, говоря по-народному, воспаление почек, а более точно, по-врачебному, воспаление почечной лоханки и почечной ткани. В старые времена говорили: гной в моче или кровь в моче. При этом могут быть рези, боли в спине.
Связь воспаления почек с мочекаменной болезнью бывает двоякой: в одних случаях нарушение солевого обмена и вызванное им образование камней в почках приводит к воспалению; в других воспаление почек вызывает процесс, приводящий к образованию камней. Как правило, пиелонефрит – результат простуд, осложнений от ангин, застойных явлений у беременных женщин, пережатых мочевыводящих путей. Это заболевание также может быть следствием кариозных зубов, воспаления желчного пузыря, придатков у женщин. Замерзли ноги, застудили горло – все это может ударить по почкам. Инфекция из миндалин легко может осесть в почках.
Воспаление почек - что нужно знать
Хронический пиелонефрит не всегда с очевидностью становится продолжением острого. Сейчас люди применяют много лекарств. Из-за этого острая фаза может быть смазана, и человек узнает о своей болезни из анализов мочи и крови уже на ее хронической стадии. При вялотекущем процессе, когда человек простудился, недолечился, где-то то побаливает, то утихает, нет явных признаков острой болезни, – вот уже и хроника. Даже может не быть такого симптома, как учащенное мочеиспускание.
Хронический пиелонефрит носит выраженный сезонный характер. Вот осень вошла в зрелую фазу, похолодало – и люди потянулись в поликлиники с обострением хронического пиелонефрита.
Заболевание это почечное, а часто страдает печень. Почему? Во время гнойного процесса, идущего в почках, образуется множество микробных токсинов, нейтрализовать которые должна печень. Поэтому, когда мы будем говорить о травяных сборах для лечения пиелонефрита, в них войдут и травы, необходимые для поддержания печени, нагрузка на которую при этом заболевании резко возрастает.
В тяжелых случаях пиелонефрита, когда уже наблюдается почечная недостаточность, страдает и желудочно-кишечный тракт. У таких больных бывает задержка жидкости в выводящих системах, что увеличивает нагрузку и на сердечно-сосудистую систему. Страдает также и нервная система – больной становится раздражительным.
Лечение пиелонефрита
Как правило, не остро протекающий пиелонефрит не требует специальных ограничений в пище. Конечно, личный опыт больного подсказывает ему, что жареное, соленое, копченое, горчица, хрен ухудшают его состояние. Нежелательны также алкоголь, включая пиво, газированные напитки. Не рекомендуются таким больным сыры, бульоны, которые увеличивают нагрузку на почки.
В то же время рекомендуются все бахчевые: арбузы, дыни, тыквы, огурцы, баклажаны. Очень полезна морковь. Весьма желательны ягоды.
Король всех ягод – шиповник, пить отвар которого хорошо как можно больше и в периоды обострения и между ними. Отвар должен иметь достаточную концентрацию и по интенсивности цвета равняться крепкому чаю. Отвар шиповника можно готовить на сутки, пить его с добавлением меда и лимона. Когда применяются лекарственные препараты, организм теряет много калия. Его необходимо восполнять. Калий содержат курага, изюм, свежий огурец, морковь, свекла, печеный картофель, мед.
Если болезнь зашла далеко и наблюдаются признаки почечной недостаточности, больному ограничивают потребление поваренной соли.
Внешние признаки почечной недостаточности:
- неприятный запах мочи,
- пот с запахом мочевины,
- белый налет типа мелкой соли, остающийся на теле при высыхании пота.
При этом кожа и желудочно-кишечный тракт берут на себя часть функций почек (из-за чего запах мочевины может доноситься изо рта). Наличие отеков, нарушения мочеиспускания – как учащенное, так и очень редкое, – могут свидетельствовать о почечной недостаточности. Меняются и анализы мочи и крови. В этом случае больному дают 1–1,5 г соли в день. Это плохо для сердца, но приходится ограничивать. Дают не обычную поваренную, а морскую соль, в которой много необходимых микроэлементов.
Хронический пиелонефрит лечить травами можно в домашних условиях, но под врачебным контролем. Лечение это может быть долгим, растянутым на месяцы и годы. Чтобы добиться устойчивой ремиссии, параллельно с пиелонефритом необходимо пролечивать все инфекции миндалин, гайморит, воспаление придатков у женщин, кариозные зубы: где бы инфекция ни гнездилась, она легко переносится на почки и оседает там, где есть условия.
Для длительного лечения фитопрепараты гораздо предпочтительней химических препаратов, от которых страдают те же почки, печень. Фитопрепараты можно применять сколь угодно долго без этих нежелательных явлений. Если вдруг наступило обострение пиелонефрита, можно под руководством врача принять краткосрочный курс химиотерапии, а затем вернуться к траволечению.
Если пиелонефрит усугубляется сопутствующим заболеванием, например гипертонией, приходится принимать таблетки от гипертонии, а параллельно с помощью трав поддерживать почки. Травы также компенсируют и аллергические реакции, которые могут возникать в процессе химиотерапии. Антибиотики постепенно перестают помогать больному, их приходится все чаще менять, бывает, даже трудно подобрать тот антибиотик, который еще сохраняет силу для данного больного. С травами таких проблем не возникает.

Сборы трав при хроническом пиелонефрите
Вот сбор, который при хроническом пиелонефрите можно применять длительное время: шиповник, зверобой, береза, золототысячник, золотарник, хмель, цикорий. У этого сбора хороший мочегонный, желчегонный и противомикробный эффекты. Он укрепляет сосуды, делает их более эластичными.
Другой сбор: крапива, пустырник, хмель, рябина, хвощ и череда – обладает и успокаивающим, и противоаллергическим действием.
Сбор из чистотела, тысячелистника, листа земляники улучшает кроветворение.
Композиция из толокнянки, тополя, зверобоя, чернобыльника, живокости – обладает вяжущим эффектом, а он необходим для вывода микробов из организма.
Четыре названные сбора не мешают один другому. Для простоты все поименованные компоненты сборов берутся в равных частях. Но если требуется усилить какой-то эффект, скажем, мочегонный, удваивается количество хвоща или спорыша. А при высокой температуре можно добавить травы, вызывающие потогонный эффект.
Для усиления сердечной деятельности в сборы могут добавляться горицвет (у него хороший мочегонный эффект и стимуляция работы сердца), боярышник. При повышенном давлении я включаю в сбор омелу, ландыш, пустырник, хмель, сушеницу болотную.
Вот отличный сбор: хмель, цикорий, календула, золототысячник, мать-и-мачеха – всего берут поровну 1 столовую ложку сбора заливают стаканом кипятка, варят 5 минут, настаивают и выпивают полстакана на ночь, добавляя мед. Так лечатся в течение месяца. Но есть пациенты, применяющие этот сбор месяцами – вреда от него быть не может, привыкания не наступает. Если в какой-то период приходится много нервничать, пациент добавляет в этот сбор душицу или валериану. Если моча окрашивается в красный цвет, можно в сбор добавить в равной пропорции корень калгана или кровохлебки, крапивы, цветы софоры японской или каштан. Тогда сосуды укрепятся, и кровотечение прекратится.
Сбор кукурузных рылец. Ухудшилась функция печени – добавьте в базовый сбор кукурузных рылец. Прошли эти симптомы – вернитесь к базовому сбору.
Сбор, который можно совмещать с химиотерапией: листья брусники, кора ивы – по 20 г, корень алтея или семена льна – 20–25 г, корень пырея – 30 г, пустырник – 30 г, мята – 20 г. 2 столовые ложки смеси залить 0,5 л воды, варить 10 минут, настаивать час и принимать с медом по 1 столовой ложке 4–5 раз в день после еды или между приемами пищи, одновременно применяя препараты химического ряда. Когда лечащий врач отменит химиопрепараты, прием травяного сбора можно продолжить. Достигается гибкость в лечении.
Еще сбор: крапива, зверобой, тысячелистник, хвощ, золотарник. Всего берется поровну. Столовую ложку сбора залить 0,5 л воды, варить 5 минут, настаивать час; после процеживания добавить мед. Пить в течение месяца по полстакана 4 раза в день. Даже вне болезни это отличное профилактическое средство.
Если человек когда-то болел пиелонефритом, чувствует себя хорошо, но беспокойство по поводу возможного рецидива болезни есть, в этом случае рекомендуется пропить такой сбор: спорыш – 30 г, пустырник – 20 г, пижма – 20 г, зверобой – 20 г, корень окопника – 10 г, гусиная лапка – 10 г. 1 столовую ложку смеси залить стаканом воды, 20 минут варить, настаивать 20 минут и выпивать с медом стакан за 2 раза в течение дня после еды. Это ко всему еще и вкусно. Такой сбор люди пьют годами, поскольку он встраивается в образ жизни и страхует от возвращений хронического пиелонефрита.
Иногда в сборы добавляют слабительные компоненты, чтобы колиты, запоры не усугубляли заболевание. Это могут быть сенна, кора крушины, семя льна.
Из книги "Лечение более чем 100 болезней методами восточной медицины", Савелий Кашницкий
Материалы носят ознакомительный характер. Помните, самолечение опасно для жизни, за консультацией по поводу применения любых лекарственных препаратов и методов лечения обращайтесь к врачу.
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
Пиелит – воспаление почечной лоханки. Может протекать как самостоятельное заболевание или быть составляющим пиелонефрита, когда в процесс вовлечены еще чашечка и паренхима почки. Возникает при бактериальной инфекции, развивается в результате гриппа, ангины. Чаще всего патология диагностируется у новорожденных, детей до одного года.

Виды заболевания
Когда человек не имеет понятия о таком заболевании, как пиелит, и это патологическое состояние было обнаружено у него, необходимо обратиться к врачу. Воспаление почечных лоханок принято различать по форме и механизму развития, количеству пораженных органов. Если поражена одна почка, болезнь носит название одностороннего пиелита. В случае повреждения двух органов мочевыделения развивается двухстороннее воспаление.
Существует первичное и вторичное инфицирование. Под воспалительным процессом первичной формы подразумевается повреждение непосредственно самой лоханки. При вторичном изначально происходит повреждение другого органа. Пиелит может быть как в острой форме, так и в хронической.

Причины развития пиелита
Вредоносные микроорганизмы, вызывающие пиелит, попадают в организм восходящим путем, через кровь и лимфу. Основным возбудителем заболевания считают кишечную палочку, но зарегистрированы случаи поражения лоханок и стафилококком, стрептококком или же смешанной флорой.
При заражении восходящим путем микробы попадают в орган через уретру или задний проход. Такому виду инфицирования в большей степени подвержен женский пол из-за физиологического строения мочеполовой системы. Лимфатическим путем микроорганизмы попадают в почки из кишечника или половой системы. Таким способом чаще заражаются мужчины. Через кровь возбудитель попадает в орган из очага воспаления в другой области организма.
В зоне риска поражения пиелитом оказываются люди с уязвимой иммунной системой, имеющие табачную или же алкогольную зависимость, подверженные частому переохлаждению. Также в зоне риска пациенты, которые мало двигаются, плохо питаются, редко опорожняют мочевой пузырь, из-за чего он часто находится в состоянии переполненности.
Проявления болезни
Признаки пиелита становятся заметны уже спустя пару часов при острой форме патологии или обострении хронического ее вида. К ним относят:
- повышение температуры тела до отметки 40 градусов, озноб;
- болевой синдром в нижней части спины и в области ребер;
- постоянную жажду и сухость языка;
- потерю аппетита, приступы тошноты и рвоты;
- боли в области головы и общее недомогание;
- помутнение урины из-за присутствия в ней гноя (результат борьбы организма с инфекцией).

Воспаление лоханки почки обычно не влечет за собой сбоя мочеиспускательного процесса, но дизурические расстройства возможны при присоединении инфекции к циститу или поражению мочевого пузыря. При пиелите симптомы и лечение тесно связаны, ведь по признакам можно определить, какая именно форма патологии развилась у человека. От этого будет зависеть и назначаемая докторами терапия.
Пиелит у детей – частое явление. Родителям стоит насторожиться, если ребенок без причины отказывается от еды, жалуется на острые боли, и его кожа стала бледной. Болеют крохи довольно долго. Возникает болезнь на фоне заболеваний кишечника, ОРВИ. У грудничка болезнь протекает в тяжелой форме. Отсутствие адекватного лечения приводит к гибели малыша из-за появления диспептических расстройств, обширного сепсиса. При первых же симптомах болезни (отсутствие аппетита, бледность кожи) малютку стоит отвезти в больницу для своевременного оказания помощи.
Методика выявления болезни
Диагностика заболеваний такого вида осуществляется проведением исследований урины и крови. Анализ мочи покажет уровень лейкоцитов, на основании которого врач сделает вывод о степени поражения органа. Бактериальный посев укажет вид возбудителя, его устойчивость к антибиотикам. Для определения вредоносного микроорганизма иногда применяют метод по Грамму, на который затрачивается меньше времени.
Анализ крови помогает определить уровень лейкоцитов в ней, СОЭ. Повышение креатинина и мочевины укажет на развитие осложнений (почечную недостаточность). Если известно, что микробная инфекция проникла в организм гематогенным путем, проводят исследование жидкости на стерильность.
УЗИ, рентген используют для исключения варианта развития сопутствующих болезней почек.
Терапия
Воспаленным почкам необходимо лечение. Оно состоит в соблюдении постельного режима, специальной диеты, использовании методов традиционной и нетрадиционной медицины. После установления диагноза больного определяют в стационар.
Для снятия болевого синдрома назначается прогревание зоны поражения. В диету входят отварные овощи, молочные продукты, свежие фрукты. При затяжном течении заболевания этот пункт терапии дополняется белковыми продуктами, витаминами. Различные пряности, острые, жирные и соленые блюда категорически противопоказаны.
Обязателен для соблюдения питьевой режим – не менее двух литров в день. В качестве жидкости употребляются минеральные воды, травяные чаи с мочегонным эффектом. Действенными будут отвары из можжевельника, медвежьих ушек, хвоща полевого и брусники.
Медикаментозная терапия направлена на подавление инфекции. Из антибиотиков назначаются Левомицетин, Цефазолин, Цефотаксим. Из жаропонижающих разрешается прием Парацетамола. При сильных болях можно принять Но-Шпу, Спазмалгон. По согласованию с врачом возможен прием специальных травяных сборов для лечения почек.

Операция проводится в очень редких случаях при несостоятельности терапии или хроническом течении заболевания. В домашних условиях излечивают легкую форму, но при ухудшении состояния госпитализация обязательна.
Прогноз и меры профилактики
Что такое пиелит? Это воспаление лоханки органа мочевыделения, отсутствие лечения которого ведет к ряду осложнений. При отсутствии адекватной терапии больной человек проживет не более пяти лет.
При своевременной госпитализации и выполнении всех врачебных рекомендаций пациент полностью восстанавливается в течение двух недель.
К возможным осложнениям пиелита относят:
- развитие уросепсиса;
- формирование хронической формы болезни;
- бактериемический, септический шок;
- отказ почек;
- апостематозный нефрит и другие.

Простые профилактические меры помогут забыть о заболевании раз и навсегда, избежав развития осложнений. К ним относят:
Тщательное соблюдение правил интимной гигиены, особенно девочками.
- Отсутствие переохлаждений.
- Воздержание от беспорядочной половой жизни.
- Активный образ жизни, физические занятия.
- Правильное питание.
- Своевременное излечение заболеваний ЖКТ и мочеполовой системы.
Пиелит не несет в себе угрозу для жизни человека при своевременной его диагностике и правильно выбранной тактике лечения.
Читайте также:


