Как восстановить роговицу глаза после кератита
Проблема лечения хронических кератитов и восстановления прозрачности роговицы после перенесенных кератитов является актуальной задачей, так как имеющиеся в арсенале офтальмологии средства консервативной и оперативной терапии часто не позволяют добиться быстрого и прозрачного заживления роговицы. Мы занимаемся этой проблемой с 1986 г.

За эти годы апробированы разные способы лечения кератитов с применением средств природного происхождения (в том числе гомеопатические). С 2003 по 2008 годы в офтальмологическом отделении пролечено 79 (86 глаз) пациентов с различными формами стромальных кератитов вирусной этологии, из них 45 мужчин и 34 женщины в возрасте от 22 до 49 лет.
В комплексной терапии кератитов применялись отечественные и импортные пептидные биорегуляторы, которые значительно расширили терапевтические возможности и привели к выздоровлению и улучшению прозрачности роговицы .
В процессе лечения у больных с вирусными кератитами всех исследуемых групп отмечали постепенное повышение остроты зрения (Рис.1).
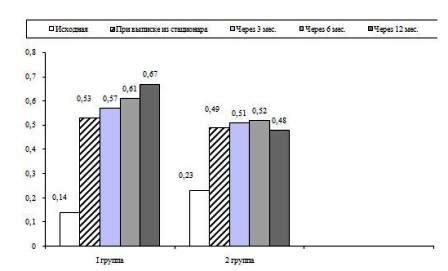
Рис.1. Динамика остроты зрения у больных с кератитами под влиянием
пептидных регуляторов (I) и без их применения (II) группы.
Анализ Рис. 1 показывает, что выраженный эффект (острота зрения при выписке 0,6 и выше) в группе больных, получавших пептидные биорегуляторы, отмечен в 72,4% случаев, а в контрольной группе с обычной терапией без пептидных биорегуляторов – только в 46,7% случаев.
После применения пептидных биорегуляторов отмечается пролонгированный эффект, выражающийся в постепенном повышении остроты зрения. Если острота зрения при выписке составила 0,53±0,03, то через 12 месяцев наблюдения увеличилась в 1,3 раза (до 0,67±0,03).
В настоящее время разработана эффективная, авторская методика комплексной терапии кератитов и помутнений роговицы.
Из монографии приведем характерное клиническое наблюдение.
| Эффективность комплексной пептидотерапии кератитов | |
|---|---|
| Больной Б., 28 лет, 4 месяца лечился стационарно (3 раза) и амбулаторно по поводу хронического герпетического кератита, незаживающей язвы роговицы левого глаза. | 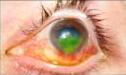 |
| Обширная эрозия роговицы левого глаза 20.07.06 | |
| Эффективность пептидотерапии кератитов | |
| Применение пептидных биорегуляторов и антигомотоксических препаратов Траумель С, Спигелон через 14 дней привело к значительному уменьшению эрозии роговицы | 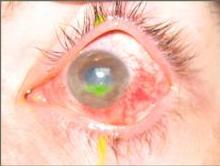 |
| Уменьшение эрозии роговицы 3.08.06 | |
Эффективность пептидотерапии для восстановления прозрачности роговицы
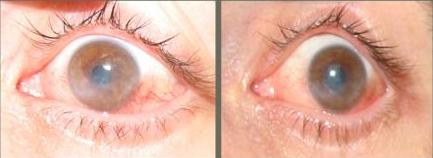 | |
| Состояние роговицы левого глаза (острота зрения 0,2) при втором этапе лечения 2.10.06 | После одной инъекции пептидного биорегулятора повысилась прозрачность роговицы (острота зрения 0,4) 5.10.06 |
Примечательно, что в январе 2007 г. острота зрения левого глаза у этого больного повысилась до 0,8, и больше обострения кератита не было.
Несколько слов относительно помутнений роговицы после аденовирусных кератитов. Пациент К., 48 лет, наблюдался в одной из офтальмологических клиник г. Москвы по поводу аденовирусного кератита, который привел к стойкому понижению остроты зрения (0,3-0,4) на обоих глазах. При первичном осмотре на роговице насчитывалось свыше 100 точечных помутнений роговицы на правом глазу и 80 на левом глазу. Пациент был критически настроен на проводимую нами терапию и не верил в ее успех. Однако, постепенно помутнения роговицы рассасывались и через 6 месяцев от них не осталось и следа. Острота зрения обоих глаз составляет 1,0.
В книге отзывов клиники отражена еще одна благодарность за эффективное лечение.
Алгоритм лечения в клинике по поводу кератитов примерно следующий. После первичного обследования назначается 5-7 посещений для проведения комплексной терапии, которая может включать инъекционное применение современных пептидных регуляторов и физиолечения.
Разработанная система комплексной терапии с использованием преимущественно препаратов природного происхождения позволяет в течение нескольких недель или месяцев (при хронических, длительно протекающих процессах) прекратить обострения кератитов и в значительной степени улучшить остроту зрения за счет повышения прозрачности роговицы.
В комментариях запрещено использовать материалы рекламного характера и (или) использовать нецензурную лексику (мат), включая завуалированную.
| Наименование услуги | Цена (рубли РФ) |
| Динамическое наблюдение(осмотр, диагностич.исслкедов.(д 2-х)для коррекции лечения | 800 |
| Консультация профессора.д.м.н. | 1 500,00 |
| Консультация профессора.д.м.н.,с назначением программы реабилитации | 2 000,00 |
| Составление индивидуальной программы реабилитации | 1 000,00 |
| Биомикроскопия конъюнктивы и эписклеры переднего отрезка глаза | 350,00 |
| Гониоскопия | 350 |
| Зондирование слезных каналов, активация слезных точек | 1 500,00 |
| Измерение угла косоглазия | 200 |
| Исследование глазного дна с помощью щелевой лампы с линзой 60,70d | 1 500,00 |
| Исследование остроты зрения | 500 |
| Комбинированное обследование(HRT+HER) | 4 000,00 |
| Офтальмотонометрия (измерение внутриглазного давления ) по Маклакову | 450 |
| Офтальмотонометрия (измерение внутриглазного давления) электронная | 400 |
| Оценка зрительных функций на периметр(Helderberg) - на глаукому | 2 500,00 |
| Периметрия компъютерная одного глаза | 750 |
| Периметрия ахроматическая (поля зрения на белый цвет) | 250 |
| Периметрия компъютерная двух глаз | 1 000,00 |
| Проба Ширмера | 500 |
| Проведение цветной слезно - носовой пробы | 120 |
| Ретинальная томография (компъютерное исследование сетчатки) HRT | 2 500,00 |
| Рефрактометрия компъютерная | 400 |
| Тонография | 900 |
Это инфекционный или посттравматический воспалительный процесс, локализованный в тканях роговицы. В зависимости от действующих на глазное яблоко предрасполагающих факторов различают экзогенную и эндогенную формы данного заболевания, а также специфические его разновидности (например, ползучая язва роговицы).
Экзогенный кератит возникает после травмирования глаза, химического ожога, инфицирования роговицы вирусами, микробами или грибками. А эндогенная форма развивается на фоне прогрессирования ползучей язвы роговицы, общих инфекционных заболеваний грибковой, микробной или вирусной природы (например, сифилиса, герпеса, гриппа). Иногда причиной развития кератита становятся определенные отклонения в обмене веществ и наследственная предрасположенность.
Прогрессирующий кератит при отсутствии своевременно начатой терапии сначала вызывает инфильтрацию тканей, затем – их изъязвление, а завершается он регенерацией.
Инфильтрированная область образуется вследствие скопления клеток, транспортируемых в роговицу по кровеносным сосудам. Внешне инфильтрат представляет собой нечеткое пятно желтоватого или сероватого цвета с расплывчатыми краями. Площадь поражения может быть как микроскопической, точечной, так и глобальной, охватывающей всю площадь роговицы. Образование инфильтрата приводит к развитию светобоязни, снижению остроты зрения, обильному слезотечению и спазмированию мышц век (так называемому роговичному синдрому). Дальнейшее развитие кератита зависит от различных факторов – как внешних, так и внутренних. В редких случаях заболевание проходит без лечения, но такой исход практически невозможен.
Если диагноз не был поставлен вовремя, кератит прогрессирует. Инфильтрат постепенно распадается, возникает очаговый некроз роговицы с последующим ее отторжением. Через некоторое время на поверхности пораженного инфекцией глаза образуется язва с припухшими краями, имеющими грубую структуру. При отсутствии соответствующей терапии она распространяется по роговице, одновременно проникая в глубину глазного яблока.
Заживление описанного выше дефекта возможно лишь при условии устранения причин заболевания (назначение антибиотиков широкого спектра действия, лечение последствий травмы, нормализация обмена веществ и т. п.). Постепенно язва заживает – сначала исчезает припухлость ее краев, затем восстанавливается прозрачность тканей роговицы, нормализуется процесс регенерации. Обычно после заживления дефекта остается рубец, состоящий из соединительной ткани. Если площадь язвы была незначительной, острота зрения не нарушается, однако при обширном очаге воспаления возможно его снижение вплоть до полной слепоты.
Ползучая язва роговицы является одной из тяжелых форм инфекционного кератита. Ее возбудителем является патогенный микроорганизм диплококк. Инфицирование происходит после механического повреждения роговицы (травмирование инородным телом, развитие эрозий, ссадины, незначительные травмы). Реже микробы попадают на нее с конъюнктивы, из полости слезного мешка или других очагов воспаления, имеющихся в организме.
Для данного заболевания характерно быстрое развитие патологического процесса. Через 1 сутки после заражения уже можно заметить серый инфильтрат, локализованный на роговице, который через 2–3 дня распадается и превращается в заметную язву. Между радужной оболочкой и роговицей накапливается гной, что является характерным признаком развития этой формы кератита, имеющим большое значение для диагностики. Обычно один край язвы заметно приподнят и отечен, а другой – сглажен.
Другая форма данного заболевания – краевой кератит – развивается на фоне воспаления роговицы. Причиной его возникновения являются конъюнктивит или инфекционное заболевание век. Он появляется вследствие постоянного контакта воспаленного участка века с роговицей. Для краевого кератита характерны длительность течения и очень медленное заживление образовавшегося дефекта.
Туберкулезный кератит является вторичным заболеванием, которое развивается вследствие распространения микобактерий по всему организму. Данная форма обычно диагностируется у детей, при этом наблюдается выраженное поражение тканей легких. Начало патологического процесса характеризуется появлением светло-серых узелков – фликтен – вдоль краев роговицы. Одновременно с этим наблюдаются светобоязнь, чрезмерное слезотечение и спазмы мышц обоих век. При отсутствии своевременного лечения узелки увеличиваются в диаметре, а в роговицу прорастают кровеносные сосуды, что сопровождается очень неприятными ощущениями.
После проведения соответствующей терапии большая часть узелков рассасывается, не оставляя следов на роговице. Оставшиеся фликтены преобразуются в глубокие язвочки, заживление которых приводит к образованию рубцов. В тяжелых случаях возможна перфорация роговицы до уровня стекловидного тела. Поскольку туберкулез является хроническим заболеванием, узелки могут образовываться многократно, распространяясь по всей роговице. В результате этого острота зрения заметно снижается. Сифилитический кератит, как ясно из его названия, развивается на фоне врожденного сифилиса. Данное заболевание представляет собой воспалительный процесс, распространяющийся по роговице. Нередко такой кератит протекает бессимптомно, первые признаки его развития появляются у больных лишь в возрасте 10–11 лет одновременно с другими симптомами сифилиса. В данном случае воспаление связанно со специфической аллергической реакцией, а его лечение сопровождается определенными трудностями и не всегда приводит к выздоровлению.
Герпетический кератит возникает в период обострения герпеса. Воспалительный процесс развивается после проникновения вируса в роговицу. Обычно заболевание прогрессирует вследствие авитаминоза или резкого нарушения иммунитета. Иногда данная форма кератита наблюдается после стресса, длительного лечения антибиотиками широкого спектра действия и гормональными препаратами. Реже причиной развития герпетического кератита становятся наследственная предрасположенность и травмирование глаза (при наличии вируса герпеса в организме).
Первичная форма данного заболевания сопровождается выраженным конъюнктивитом. Роговица постепенно становится мутной, а через некоторое время образуется инфильтрат, быстро подвергающийся распаду. На его месте возникает язва. При отсутствии своевременно начатой терапии роговица полностью утрачивает прозрачность, а острота зрения значительно снижается (вплоть до полной слепоты).
Для вторичной формы герпетического кератита характерно образование мелких инфильтратов и пузырьков в поверхностном слое роговицы. Заболевание сопровождается светобоязнью и обильным слезотечением. Через некоторое время эпителиальные клетки роговицы начинают слущиваться, а на поверхности возникают множественные эрозии, ограниченные мутноватой каймой. При отсутствии лечения они могут перерождаться в глубокие язвы, имеющие неровные очертания. Острота зрения при этом необратимо снижается, поскольку после заживления язв остаются рубцовые изменения тканей роговицы.
Роговица – это передняя часть глаза, имеющая выпуклую прозрачную структуру, и обеспечивающая правильное преломление световых лучей. Часто офтальмологи диагностируют повреждения роговой оболочки, которые при отсутствии своевременного лечения приводят к значительному ухудшению зрения. Поражения роговицы глаза преимущественно устраняются офтальмологическими каплями и мазями. Для достижения положительного результата необходимо уметь правильно применять медикаментозные средства для заживления глаза.

Виды повреждений роговицы
Человеческий глаз имеет сложную структуру, которая способна подвергаться воздействию негативных факторов и травмироваться. Довольно часто врачи сталкиваются с травмами роговой оболочки. Все повреждения роговицы глаза можно разделить на наружные и проникающие. Первые возникают в результате удара тупым предметом или контузии. Чаще всего такие травмы получают спортсмены. Проникающие ранения роговой оболочки характеризуются поражением наружной оболочки глаза острым предметом. Они могут возникнуть в результате проникновения в глаз инородного тела, огнестрельного ранения.

Проникающие повреждения роговицы глаза могут иметь различную форму и размеры. Чаще всего встречаются линейные и лоскутные раны, с зияющими или смыкающими краями. Во многих случаях такие глазные травмы инфицируются, значительно ухудшая состояние зрительного аппарата. В офтальмологической практике чаще всего встречаются поражения роговой оболочки, вызванные проникновением инородного тела, царапанием ногтем или ожогом химического вещества. Ранения носят преимущественно производственный или бытовой характер. Согласно статистике, с такой проблемой в большинстве случаев сталкиваются представители мужского пола.
Симптомы повреждения роговицы
Роговица глаза имеет большое количество нервных окончаний и больше всего контактирует с внешней средой, из-за чего подвергается воздействию различных факторов, провоцирующих появление микротравм и серьезных проникающих ранений. Повреждения роговой оболочки сопровождаются ярко выраженной клинической картиной, включающей в себя следующие симптомы:
- повышенная чувствительность к свету;
- рези, жжение;
- обильное слезотечение;
- ощущение инородного тела, песка в глазу;
- гиперемия роговицы;
- помутнение оболочки;
- блефароспазм;
- болевые ощущения;
- снижение остроты зрения.
Препараты для заживления
Если в результате проникновения в глаз развивается воспалительный процесс, то дополнительно наблюдаются гнойные выделения, в результате которых происходит слипание глазной щели. При возникновении микротравмы или более серьезного ранения роговой оболочки чаще всего назначаются следующие препараты:

Анальгетики в таком случае не применяются, так как они замедляют процесс регенерации. В большинстве случаев при травме роговицы глаза прогноз благоприятный, даже если ранение глубокое.

Особенности применения глазных капель и мазей
Для того чтобы достичь положительного результата от медикаментозной терапии и быстрой регенерации роговицы глаза, необходимо уметь правильно закапывать офтальмологические капли и закладывать мази:
- Первым делом перед применением офтальмологических препаратов для восстановления роговицы глаза необходимо хорошо вымыть руки с мылом и вытереть их насухо чистым полотенцем.
- Затем следует принять удобное положение. Рекомендуется сесть, оперевшись об спинку стула и откинуть голову назад или лечь. Для большего удобства можно воспользоваться зеркалом или посторонней помощью.
- Раскройте широко глаза и одной рукой оттяните нижнее веко, открывая конъюнктивальный мешок.
- Отведите взгляд вверх и другой рукой выдавите в нижний конъюнктивальный свод 1-2 капли или небольшое количество геля для заживления. Закладывать мазь для глаза нужно по направлению от внутреннего края к внешнему.
- Сомкните веки и слегка помассируйте подушечками пальцев края глаза, равномерно распределяя медикаментозное средство и выдавливая излишки лекарства. Посидите с закрытыми глазами несколько минут.
По окончанию процедуры закройте флакон с каплями (тюбик с мазью) и уберите его в сухое темное место, подальше от детей. Перед применением лекарство не должно быть холодным, его необходимо слегка подогреть. Во время нанесения лекарства необходимо следить за тем, чтобы флакончик не соприкасался с поверхностью глазного яблока, иначе может возникнуть воспалительный процесс.

Автор статьи: Кваша Анастасия Павловна, специалист для сайта glazalik.ru
Делитесь Вашим опытом и мнением в комментариях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Изобретение относится к медицине и предназначено для лечения помутнений роговицы после вирусных кератитов. Фототерапевтическую кератоэктомию проводят в зоне абляции роговицы диаметром 9 мм. В первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1 - 2 раза в неделю по 100 - 200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 А.ед. в 2,0 мл физиологического раствора. Вводят в конъюктивальный мешок оперированного глаза 2 - 4 раза в день по 1 - 2 капле. Способ позволяет избежать появления астигматизма.
Изобретение относится к медицине, точнее к офтальмологии, и касается лечения помутнений роговицы после вирусных кератитов.
Из всех оболочек глазного яблока чаще поражается наружная оболочка, главным образом ее передняя часть - роговица. Два основных фактора влияет на это: один из них - слабая защищенность ее от неблагоприятных внешних воздействий, другой - роговая оболочка не имеет собственных сосудов, что приводит к худшим условиям питания по сравнению с другими оболочками.
Клиническая картина - важнейший критерий в ранней диагностике вирусных кератитов. Однако присущий ему полиморфизм затрудняет своевременную диагностику этого заболевания, тем не менее можно выявить группу общих признаков, характерных для различных клинических форм болезни: частая связь вирусного кератита с общим инфекционным заболеванием; наличие сопутствующих герпетических высыпаний на коже лица и слизистой оболочке губ; нейротрофический характер поражения; неврологическая боль по ходу ветвей тройничного нерва; склонность к рецидивам.
Наиболее близким способом лечения помутнений роговицы после вирусных кератитов является фототерапевтическая кератэктомия на эксимерном лазере. При операции зона абляции роговицы соответствует размеру помутнения роговицы. Обычно диаметр помутнения составляет 1-3 мм, соответственно и зона абляции равна 1-3 мм (Graefe's Arcyive f. Climical and Expte Ophthamol., 1997, v. 235, 5, 296-305).
Недостатком этого способа является возможность частых рецидивов кератитов (до 30-40% случаев), а также появление неправильного астигматизма, который трудно поддается коррекции.
Предложенный способ лечения помутнений роговицы после вирусных кератитов, включает в себя фототерапевтическую кератэктомию с помощью эксимерного лазера, причем фототерапевтическую кератoэктомию проводят в зоне абляции 9 мм, в первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1-2 раза в неделю по 100-200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 ед. в 2,0 мл в конъюктивальный мешок оперированного глаза 2-4 раза в день по 1-2 капле.
Согласно предложенному способу создается максимально возможная зона абляции - 9 мм, именно такая максимальная зона абляции позволяет удалить вирусы, находящиеся в латентной форме. Когда зона абляции составляет диаметр помутнений, то не захватываются участки, находящиеся рядом. Согласно нашим исследованиям новые помутнения возникают рядом с теми, которые были удалены, именно этот факт позволил сделать вывод, что вокруг помутнений после вирусных кератитов существуют зоны, в которых находятся вирусы в состоянии покоя.
Использование раствора полудана при лечении вирусных кератитов известно (см. А.А. Каспаров "Офтальмогерпес".- М.: Медицина, 1994, с. 175-177). В источнике говорится об использовании полудана как терапевтического средства при лечении острых вирусных кератитов, однако в источнике не упоминается об использовании полудана как профилактического средства при лечении помутнений после вирусных кератитов. Сочетание фототерапевтической кератоэктомии с последующим профилактическим лечением полуданом приводит не только к устранению помутнений в глазу, но и уменьшает возможность рецидивов вирусных кератитов. Первые пациенты, на которых была применена настоящая методика лечения, обратились в клинику 15 месяцев назад, в течение года пациенты наблюдались в клинике, жалоб на зрение не было. К настоящему времени было проведено 34 операции, жалоб у пациентов, которые продолжают наблюдаться в клинике, не поступало. Рецидивов вирусных кератитов не наблюдалось. Очень важно и то, что лечение начинают сразу на первый день после операции, когда роговица еще не эпителизировалась.
В известном способе лечения помутнений после вирусных кератитов, когда используется только фототерапевтическая кератоэктомия, рецидивы отмечались в 30-40%. В предложенном способе не отмечались рецидивы, что позволяет утверждать необходимость и достаточность признаков, изложенных в формуле изобретения для достижения технического результата. Кроме того, при создании такой большой зоны абляции резко снижается вероятность возникновения неправильного астигматизма после проведения фототерапевтической кератоэктомии.
Известно, что полудан является индуктором интерферона, к препаратам этого ряда относятся также "Вирулекс" и "Зовиракс". Однако, по нашим данным, указанные препараты не так эффективны, как полудан, поэтому в нашей клинике используется только полудан в данной методике.
Обычно лечение полуданом проводят в течение 3-10 дней после полной эпителизации зоны абляции. Если у пациента бывают частые рецидивы, то применяют высокие концентрации полудана и лечение проводят после эпителизации в течение длительного срока, если у пациента не было рецидивов, то обычно лечение прекращают через три дня после эпителизации.
Основным симптомом кератита, в том числе и вирусного, является помутнение роговицы, обусловленное инфильтрацией ее клеточными элементами и отеком. Помутнения могут быть различной величины и формы, они располагаются в различных участках роговицы, могут локализоваться в ее поверхностных или глубоких слоях. В зависимости от характера клеточных элементов варьируется цвет помутнения: серый цвет при наличии лимфоидных клеток и желтый цвет при наличии лейкоцитов. При цитологическом исследовании обнаруживают преобладание клеток моноцитарного типа и выраженную дегенерацию эпителиальных клеток.
В клинику обратился пациент П., 40 лет, с жалобами на снижение зрения правого глаза. Установлено, что полгода назад пациент перенес аденовирусный кератоконъюнктивит правого глаза. При осмотре глаз спокойный, в центре роговицы 3 круглых помутнения диаметром от 1 до 3 мм. Острота зрения 0,2, откорригировать зрение не удалось.
Было решено провести фототерапевтическую кератоэктомию с использованием эксимерного лазера. Зона абляции составляла 9 мм, в нее вошли все три помутнения. В первый же день после операции была произведена субконъюктивальная инъекция раствора полудана 100 А.ед в 0,5 мл физиологического раствора. После этого были назначены инстилляции раствора полудана 200 А.ед. в 2 мл физиологического раствора по 2 капле 4 раза в день ежедневно. При осмотре пациента на четвертый день после фототерапевтической кератоэктомии установлено, что зона абляции полностью эпителизировалась. Были продолжены инстилляции полудана в течение 10 дней, через неделю после операции была сделана еще одна субконъюктивальная инъекция раствора полудана.
При наблюдении пациента в течение года не отмечалось жалоб последнего на недостатки зрения. Острота зрения сохранялась высокой, роговица была сферичной, рефракция + 0,25 D.
В клинику обратился пациент Л., 21 года, с жалобами на ухудшение зрения. При анамнезе выяснено, что пациент занимается плаванием и у него несколько месяцев назад был острый фолликулярный конъюнктивит с включениями Провачека-Гальберштедтера. При осмотре было выявлено, что в левом глазу имеется помутнение размером 4,5 мм. Глаз спокойный. Пациенту была предложена фототерапевтическая кератоэктомия. Операция проводилась на эксимерном лазере, зона абляции роговицы составила 9 мм. На первый же день после операции была проведена субконъюктивальная инъекция раствора полудана 100 А. ед. в 0,5 мл физиологического раствора. После этого были назначены инстилляции раствора полудана 200 А.ед. по 2 капле 3 раза в день. На четвертый день после операции зона абляции полностью эпителизировалась. Инстилляции раствором полудана продолжались еще три дня, после чего лечение было прекращено. Пациент наблюдался в течение года после фототерапевтической кератоэктомии, острота зрения 1,0, роговица была сферической, рефракция составляла 0,25 D. Жалобы у пациента отсутствовали.
В клинику обратилась пациентка К., 34 лет, с жалобами на ухудшение зрения. При анамнезе выяснено, что полтора года назад пациентка перенесла буллезный кератоиридоциклит. Впоследствии возникали рецидивы и проводилось терапевтическое лечение. При осмотре правого глаза были обнаружены помутнения диаметром от 1 до 3 мм, глаз спокойный. Пациентке была проведена фототерапевтическая кератоэктомия с зоной абляции 3 мм, в первый день после операции была сделана субконъюктивальная инъекция полудана 200 А.ед. в 0,5 мл физиологического раствора и назначены инстилляции полудана 200 А. ед. в 2,0 мл физиологического раствора по 2 капле 4 раза в день. Зона абляции эпителизировалась на пятый день после операции. Была сделана вторая субконъюктивальная инъекция полудана и продолжили инстилляции полуданом. Через пятнадцать дней после операции лечение было отменено.
При наблюдении пациентки в течение года отмечена высокая острота зрения, роговица была сферична. Рецидивов заболевания отмечено не было.
Таким образом, предложенный способ позволяет лечить помутнения роговицы после вирусных кератитов, позволяет избежать рецидивов заболевания, не приводит к появлению неправильного астигматизма.
Способ лечения помутнений роговицы после вирусных кератитов фототерапевтической кератоэктомией с использованием эксимерного лазера, отличающийся тем, что фототерапевтическую кератоэктомию проводят в зоне абляции роговицы диаметром 9 мм и в первый день после операции проводят противорецидивное лечение раствором полудана в виде субконъюктивальных инъекций 1 - 2 раза в неделю по 100 - 200 А.ед. в 0,5 мл физиологического раствора и в виде инстилляций раствора полудана 200 А.ед. в 2,0 мл физиологического раствора в конъюктивальный мешок оперированного глаза 2 - 4 раза в день по 1 - 2 капле.
NF4A Восстановление действия патента Российской Федерации на изобретение
Читайте также:








