Какие лекарства принимают при раке костей
Боль является неотъемлемым симптомом онкологических заболеваний. На заключительных стадиях болезни из терпимой она постепенно превращается в сильную, мучительную и постоянную. Хронический болевой синдром отягощает жизнь онкологического больного, угнетает не только физическое, но и психическое состояние.
Тема обезболивания при онкологии крайне актуальна для больных и их родственников. Современная медицина владеет широким арсеналом препаратов и методов для борьбы с болью при раковых опухолях. Более чем в 90% случаев болевой синдром удается купировать или уменьшить его интенсивность. Рассмотрим подробнее, как выстроена правильная схема обезболивания и на чем основаны передовые методы облегчения состояния онкологических больных.
Онкология и боль
Боль — это один из первых симптомов, который указывает на прогрессирование злокачественного процесса в организме. Если на ранней стадии рака на болевые ощущения жалуются не более трети пациентов, то по мере развития заболевания о них говорят практически всегда. Боль может вызывать не только сама опухоль, но и воспалительные реакции, приводящие к спазмам гладкой мускулатуры, поражения суставов, невралгия и раны после хирургического вмешательства.
К сведению
Как правило, боль при раке появляется на III и IV стадиях. Однако иногда ее может и не быть даже при критических состояниях больного — это определяется типом и локализацией опухоли. Известны факты, когда рак желудка IV стадии протекал бессимптомно. Может не вызывать боли опухоль молочной железы — неприятные ощущения в таких случаях появляются только когда метастазы охватывают костную ткань.
Болевой синдром можно классифицировать по разным признакам. Так, по степени интенсивности боли могут быть слабые, средние и сильные; по субъективной оценке — колющие, пульсирующие, сверлящие, жгучие; по продолжительности — острые и хронические. Отдельно остановимся на классификации боли по происхождению:
- Висцеральные — боли в области брюшной полости без четкой локализации, длительные, ноющие. Например, болезненные ощущения в области спины при раке почек.
- Соматические — боли в связках, суставах, костях, сухожилиях: тупые, плохо локализуемые. Для них характерно постепенное наращивание интенсивности. Появляются на поздних стадиях рака, когда метастазы образуются в костной ткани и вызывают поражение сосудов.
- Невропатические — боли, вызванные нарушениями в нервной системе. Например, давлением опухоли на нервные окончания или их повреждением. Такой тип ощущений вызывает также лучевая терапия или проведенная хирургическая операция.
- Психогенные — боли без физических поражений, связанные со страхом, депрессией, самовнушением пациента. Появляются в результате сильных эмоциональных переживаний и не поддаются лечению обезболивающими средствами.
На заметку
Боль — это защитная реакция организма и главный сигнал тревоги. Она придумана природой, чтобы указать человеку на проблему, заставить его задуматься и побудить к действию. Однако хроническая боль при онкологии лишена этих функций. Она вызывает у больного уныние, чувство безысходности, депрессию (вплоть до психических расстройств), препятствует нормальному функционированию организма, лишает возможности чувствовать себя полноценным членом общества. Боль отнимает силы, необходимые в борьбе с раковой опухолью. Прогрессивная медицина рассматривает такую боль как патологический процесс, который требует отдельной терапии. Обезболивание при раке — это не разовая процедура, а целая программа лечения, призванная сохранить социальную активность пациента, не допустить ухудшения его состояния и угнетения психики.
Итак, подбор эффективной терапии для устранения боли — сложная задача, которая требует поэтапного подхода. Прежде всего врачу необходим анамнез: причина боли (если она установлена), давность, локализация, интенсивность, изменение характера боли в связи со сменой времени суток и в зависимости от интенсивности физической нагрузки, тип анальгетиков, которые уже применялись, и их эффективность во время приема. Если пациент жалуется на сильную боль, в первую очередь необходимо исключить состояния, требующие неотложной помощи, например инфекции или патологическое поражение мозговых оболочек метастазами. Для этого назначают ультразвуковое исследование, магнитно-резонансную томографию, компьютерную томографию и другие исследования по усмотрению врача. Если неотложное состояние исключено, выбор метода обезболивания будет зависеть от выраженности боли и ранее применяемых анальгетиков.
Точное следование правильной схеме приема способно значительно отсрочить потребность в сильнодействующих препаратах. Случается, что пациенты принимают все анальгетики подряд, подбирая то, что поможет им лучше и быстрее. Это также является ошибкой, поскольку важно выяснить причину боли. Например, спазмы в брюшной полости снимают лекарствами, которые при костных болях окажутся неэффективными. Не говоря уже о том, что боли вообще могут быть связаны с онкологией только косвенно или вовсе не иметь к ней никакого отношения.
В рекомендациях экспертов ВОЗ выделено три ступени фармакотерапии, которые обеспечивают рациональное лечение болевого синдрома у онкологических больных. В соответствии со ступенью подбирают и препараты:
- при слабой боли — неопиоидные анальгетики;
- при усилении — легкие опиоидные препараты;
- при сильной боли — наркотическое обезболивание и адъювантная терапия.
Рассмотрим каждый этап более подробно.
Первая ступень. Начинают лечение болевого синдрома с ненаркотических анальгетиков и нестероидных противовоспалительных средств (НПВС). К ним относятся парацетамол, ибупрофен, аспирин, мелоксикам и другие. При боли в мышцах и суставах — диклофенак, этодолак и прочие. Все эти вещества воздействуют на периферические болевые рецепторы. В первые дни препараты могут вызывать общую усталость и сонливость, что проходит самостоятельно или корректируется изменением дозировки. Если прием таблеток не дает нужного результата, переходят к инъекциям.
Одним из основных факторов при выборе метода обезболивания при онкологии является не только эффективность действия, но и удобство для больного, влияние на качество его жизни. Раньше практически всегда использовались инвазивные методы — инъекции. Современные методы обезболивания разнообразны и максимально комфортны для пациентов.
Обезболивающие пластыри. Это способ трансдермального введения препарата. Пластырь содержит четыре слоя: защитная полиэфирная пленка, резервуар с действующим веществом (например, с фентанилом), мембрана, корректирующая интенсивность выделения, и липкий слой. Пластырь можно наклеить в любом месте. Фентанил высвобождается постепенно на протяжении трех суток. Действие наступает уже через 12 часов, после удаления концентрация лекарственного вещества в крови медленно снижается. Дозировка может быть разная, ее подбирают индивидуально. Пластырь назначают, как правило, в самом начале третьей ступени обезболивания при онкологии.
Эпидуральная анестезия. Лекарство вводят в эпидуральное пространство, расположенное между твердой мозговой оболочкой и стенками полости черепа или позвоночного канала. Препараты аналогичны спинальной анестезии. Эпидуральная анестезия используется, чтобы снять боль при раке, когда появились вторичные изменения в костях, а оральный и парентеральный методы введения уже не приносят результатов.
Нейролизис через ЖКТ при помощи эндосонографии. Нейролизис (невролиз) — это процесс разрушения ноцицептивного (болевого) нервного пути. Введение анальгетика происходит трансгастрально — через желудочно-кишечный тракт, точность обеспечивает эндоскопический ультразвуковой контроль. Такие методы местного обезболивания применяются, к примеру, при раке поджелудочной железы с эффективностью до 90%. Обезболивающий эффект способен сохраняться более месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Введение препаратов в миофасциальные триггерные пункты. Миофасциальный болевой синдром выражается спазмами мышц и появлениями в напряженных мышцах болезненных уплотнений. Они называются триггерными точками и вызывают боль при нажатии. Инъекции в триггерную зону снимают боль и улучшают подвижность участка тела.
Вегетативные блокады. Блокировка нерва предусматривает введение препарата в точку проекции нерва, который связан с пораженным органом и вызывает боль. Например, блокада при раке поджелудочной железы ликвидирует боль на несколько месяцев. В зависимости от вида анестетика, процедуру проводят раз в год, раз в полгода или каждую неделю. Еще один плюс — минимальное количество негативных последствий.
Нейрохирургические вмешательства. В ходе процедуры нейрохирург перерезает корешки спинномозговых или черепных нервов, по которым проходят нервные волокна. Таким образом, мозг лишается возможности получать болевые сигналы. Разрезание корешков не приводит к утрате двигательной способности, однако может затруднить ее.
Анальгезия, контролируемая пациентом (PCA). Этот вид обезболивания основан на простом правиле: пациент получает анальгетики тогда, когда он этого хочет. В основе схемы лежит индивидуальное восприятие боли и необходимость приема анальгетиков. В европейских странах РСА принята в качестве стандарта постоперационного обезболивания. Метод прост и относительно безопасен. Однако пациентам необходимо проходить тщательный инструктаж.
Выбор конкретного метода обезболивания при раке зависит от многих факторов — вот почему так важны индивидуальный подход и тщательное обследование пациента, позволяющие врачу оценить эффективность метода, его целесообразность и возможные риски. Медики прочно утвердились в мысли, что болевой синдром необходимо лечить независимо от прогнозов по основному заболеванию. Устранение боли позволит предотвратить ее разрушительное действие на физическое, моральное и психическое состояние пациента, а также сохранить его социальную значимость.
* Лицензия ЛО-77-01-017198 от 14 декабря 2018 года выдана Департаментом здравоохранения города Москвы.
- К каким проблемам приводят метастазы в костях
- Сколько живут с костными метастазами?
- Как диагностируют метастазы в костях?
- Современные методы лечения
- Противоопухолевые препараты при метастазах в костях
- Радиофармпрепараты
- Бисфосфонаты
- Лучевая терапия
- Радиочастотная аблация
- Применение костного цемента
- Хирургические вмешательства при метастазах в костях
Кости являются третьим по частоте местом локализации метастазов при различных онкологических заболеваниях, уступая только печени и легким.
Обычно появление костных метастазов говорит о том, что рак находится в запущенной стадии. Радикальное лечение в такой ситуации, как правило, невозможно, терапия носит паллиативный характер.
Чаще всего в кости метастазирует рак простаты и молочной железы.
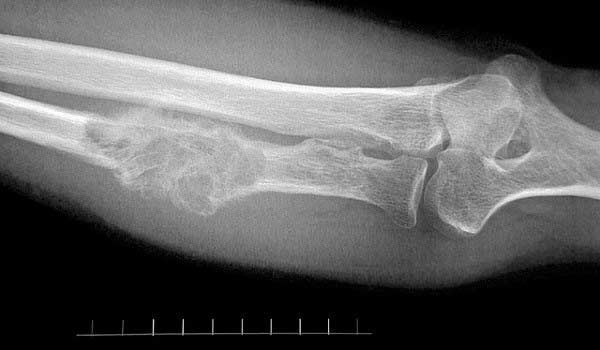
Вторичный рак костей намного более распространен по сравнению с первичными опухолями, особенно у взрослых. Кости и красный костный мозг имеют хорошее кровоснабжение, поэтому в них с легкостью проникают раковые клетки, присутствующие в кровотоке.
К каким проблемам приводят метастазы в костях
Костные метастазы приводят к мучительным болям и нарушению подвижности в суставах. Из-за ослабления костной ткани происходят патологические переломы. Чаще всего у таких больных ломается бедренная кость, очень распространены патологические переломы ребер и позвонков.
Многие злокачественные опухоли метастазируют в позвонки. При этом беспокоят сильные хронические боли в позвоночнике, которые усиливаются и не дают спать по ночам. Может возникнуть тяжелое осложнение — сдавление спинного мозга.
Из-за разрушения костной ткани в кровь поступает большое количество кальция, развивается гиперкальциемия. Она приводит к запорам, увеличению количества мочи, больной постоянно испытывает жажду, усталость. В тяжелых случаях развиваются сердечные аритмии, почечная недостаточность.
Правильное лечение помогает справиться с этими симптомами и осложнениями, улучшить состояние больного, замедлить рост опухоли и продлить жизнь.
Сколько живут с костными метастазами?
Прогноз во многом зависит от того, в каком органе находится первичная опухоль, от ее гистологического типа. Медианная выживаемость при раке простаты с метастазами в костях с момента установления диагноза составляет 12–53 месяцев (в зависимости от степени злокачественности), при раке молочной железы — 19–25 месяцев, при раке щитовидной железы — 48 месяцев, при почечной карциноме — 12 месяцев, при раке мочевого пузыря — 6–9 месяцев, при раке легких — 6–7 месяцев, при меланоме — 6 месяцев.
Гиперкальциемия сильно ухудшает прогноз, у таких больных медианная выживаемость снижается до 10–12 недель.
Как диагностируют метастазы в костях?
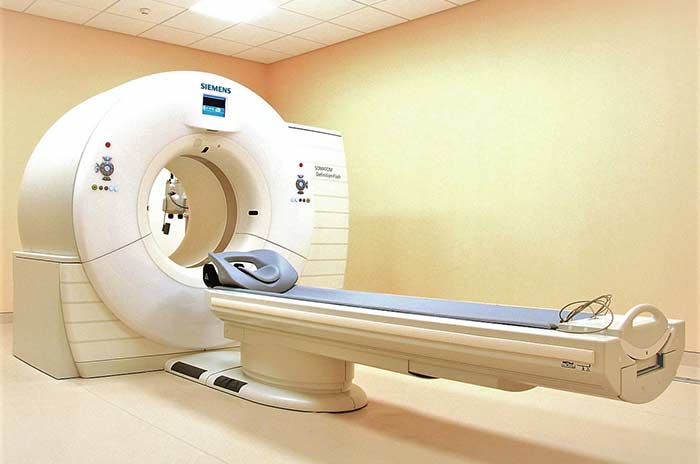
Наиболее информативный метод диагностики — ПЭТ-сканирование. Во время исследования в организм больного вводят радиофармпрепарат, который накапливается в опухолевой ткани и делает ее видимой на снимках, выполненных с помощью специального аппарата. Это помогает выявлять даже мелкие очаги, но иногда за рак по ошибке можно принять костные инфекции, артриты и перенесенные переломы.
МРТ полезна для выявления сдавления нервов и спинного мозга.
Анализы крови на уровень кальция и щелочной фосфатазы не могут быть основанием для диагностики костных метастазов, они применяются в комплексном обследовании, в сочетании с вышеперечисленными методами. Лабораторные анализы помогают выявить осложнение костных метастазов — гиперкальциемию.
Современные методы лечения
Многие пациенты, у которых диагностированы костные метастазы, отчаиваются и прекращают лечение, считая, что больше ничего нельзя сделать. Несмотря на то, что ремиссия, как правило, невозможна, больному все еще можно помочь. Доступны разные виды лечения, которые помогают:
- замедлить рост вторичных очагов;
- справиться с симптомами;
- улучшить общее состояние и увеличить продолжительность жизни.
Составляя программу лечения, врач учитывает симптомы, локализацию и характеристики первичной опухоли, локализацию и количество костных метастазов, наличие осложнений в виде патологических переломов и гиперкальциемии.
Противоопухолевые препараты при метастазах в костях
Назначая противоопухолевую терапию, врач в первую очередь ориентируется на первичную опухоль. Метастазы в костях состоят из клеток, характерных для органа, из которого распространился рак. В разных случаях будут эффективны те или иные виды препаратов:
Лечение проводят до тех пор, пока опухоль реагирует на него, и не возникают серьезные побочные эффекты. Если назначенные препараты перестали работать, врач подбирает другую комбинацию.
Радиофармпрепараты
Радиофармпрепараты — это радиоактивные вещества, которые после внутривенного введения достигают опухолевой ткани, накапливаются в ней и уничтожают раковые клетки. Это альтернатива традиционной лучевой терапии. Если у больного обнаружены множественные метастазы, нецелесообразно облучать каждую кость: это не очень эффективно и грозит серьезными побочными эффектами. Стоит отдать предпочтение радиофармпрепаратам: они распространяются с кровотоком по всему организму и достигают всех вторичных очагов.
В настоящее время в зарубежной литературе есть данные об успешном применении стронция-89 (Metastron), самария-153 (Quadramet), радия-223 (Xofigo). Доказано, что радиофармпрепараты эффективно помогают уменьшить боли в пораженных костях в течение нескольких месяцев. При необходимости процедуру можно повторить.
Лучше всего радиофармпрепараты работают при остеобластных метастазах, когда повышена активность остеобластов — клеток, образующих новую костную ткань.
Бисфосфонаты
Бисфосфонаты — препараты, которые подавляют активность остеокластов — клеток, разрушающих костную ткань. Они помогают справиться с болями, укрепить кость, предотвратить патологические переломы, снизить уровень кальция в крови. Однако, применять бисфосфонаты нужно с осторожностью, потому что они способны вызывать серьезные осложнения, в том числе тяжелое нарушение функции почек и остеонекроз челюсти.
Более безопасной альтернативой является деносумаб — этот препарат тоже подавляет активность остеокластов, но его механизм действия отличается от бисфосфонатов.
Лучевая терапия
Облучение помогает справиться с болями в костях и предотвратить патологические переломы. Лечение проводят в одном из двух режимов:
- Можно провести 1–2 процедуры, во время которых на кость дают большие дозы излучения. Это удобно для пациента, так как сокращается количество поездок в клинику.
- Другая схема предусматривает проведение 5–10 сеансов меньшими дозами. При этом суммарная доза получится несколько больше, чем в первом случае, у таких пациентов реже рецидивируют боли и возникает необходимость в повторном лечении.
Радиочастотная аблация
Если в кости обнаружено 1–2 метастаза, можно провести радиочастотную аблацию. Процедура болезненная, поэтому ее выполняют под общей анестезией. В опухоль под контролем КТ вводят иглу и подают на нее ток высокой частоты. Это приводит к разрушению опухолевой ткани.
Применение костного цемента
Иногда для того чтобы уменьшить боль и укрепить костную ткань, в кость вводят специальный цемент. Его применяют при метастазах в позвонках и других частях скелета. Введение костного цемента может дополнять другие виды лечения.
Хирургические вмешательства при метастазах в костях
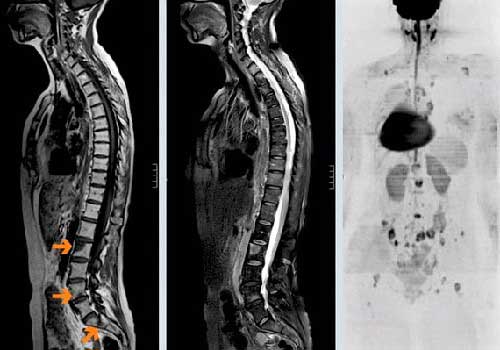
Операции при костных метастазах носят паллиативный характер. Врач применяет винты, штифты, пластины и другие конструкции, чтобы укрепить кость или восстановить ее целостность после патологического перелома. Это помогает справиться с болью и улучшить функцию пораженной части тела. Если хирургическое вмешательство противопоказано, применяют специальные шины, как при обычных переломах.
Соответствующие обезболивающие при раке помогают сохранить психоэмоциональное и физиологическое состояние, которое способен разрушить болевой синдром. Ведь это заболевание каждый год убивает миллионы человек, и у большей части из них на поздних стадиях недуга начинаются сильные боли.
Сильные обезболивающие при раке: список препаратов
Онкобольные в большинстве случаев страдают от боли из-за роста раковых опухолей, реже – от противоопухолевого лечения. Иногда болевой синдром никак не связан с заболеванием и его врачеванием.

Нередко достаточно трудно оценить степень болевого синдрома и встает вопрос, какие обезболивающие средства при раке способны помочь, чтобы достичь положительного эффекта. Наиболее эффективно проявил себя прием таких медикаментов, как:
На более поздних этапах боль возможно унять только более действенными средствами. Часто больному способны облегчить состояние лишь сильные обезболивающие при раке на последней стадии. Здесь наиболее эффективен прием:

Особенности применения обезболивающих препаратов
При различных стадиях болевого синдрома применяются различные группы средств. Медикаменты могут быть ненаркотическими и наркотическими. К первой группе относят анальгетики (некоторые из них отпускают только по рецепту). Ко второй группе относят опиаты, которые также имеют различную степень воздействия. Однако, чтобы лечение дало результат, обезболивающие препараты при раке нужно принимать по утвержденной схеме:
- Ненаркотические препараты в сочетании с адъювантными, поддерживающими средствами.
- Слабые опиаты в тандеме с ненаркотическими и поддерживающими препаратами.
- Сильные опиаты (морфин и его аналоги) в сочетании с ненаркотическими и адъювантными средствами.
Использование такой схемы способствует правильному подбору дозировок, благодаря чему достигается положительный эффект, облегчающий страдания пациента.
Часто обезболивающие при раке вводят внутривенно или внутримышечно, поскольку при таком способе эффект достигается быстрее, чем при приеме таблетированных средств.
Боли, которые сопровождают больного онкологическими патологиями, принято разделять на слабые, средние и сильные. Поэтому и обезболивающие при раке подразделяются на две группы: ненаркотические и наркотические препараты. Причем последние могут быть слабыми и сильными. Абсолютно все обезболивающие при раке комбинируют с адъювантами, которые включают в себя стабилизирующие компоненты, поддерживающие организм онкологического больного и способные усилить эффект основных лекарств.
Ненаркотическая группа обезболивающих средств
Обезболивающие препараты при раке на начальной стадии избавляют пациентов от болевого синдрома без выраженных побочных эффектов. Ненаркотические препараты способны подавлять факторы, влияющие на появление болей. Однако они имеют границы обезболивания и увеличение дозы не приведет к положительному результату, а также усилит воздействие побочных эффектов на организм. Поэтому обезболивающие препараты при раке может назначать только врач. Все медикаменты этой группы подразделяются на легкие и сильные.
Легкие ненаркотические препараты применимы на начальной стадии развития заболевания, когда у больного еще нет ярко выраженного болевого синдрома. Обычно вначале назначают обезболивающие таблетки при раке, снижающие степень болевого синдрома. Рекомендуют прием:
На сегодняшний день разработаны обезболивающие препараты при раке, способные облегчить страдания пациентов. Но они могут вызывать побочные эффекты, поэтому следует придерживаться определенных дозировок.
Побочные эффекты
Какие обезболивающие помогают при раке: средняя степень интенсивности
Сильные ненаркотические средства врач назначает, когда состояние пациента ухудшается и боли становятся сильнее. На этом этапе начинается прием:
Наибольшей эффективности эти препараты достигают в сочетании с анальгетиками, особенно когда боль вызвана распространением метастазов на кости. Однако действие ненаркотических препаратов ограниченно, и они не способны снять сильную боль. Поэтому, когда неприятные ощущения усиливаются, в бой вступают более сильные обезболивающие при раке.
Наркотическая группа обезболивающих средств
Наркотические препараты относят к тяжелой артиллерии при борьбе с болью. Их назначают только в крайнем случае, поскольку они не только снимают боль, но и наносят непоправимый вред организму больного на физиологическом и психологическом уровне. При назначении наркотических препаратов необходимо соблюдать строгую последовательность, начиная с самых легких. А когда такие уже не способны помочь, переходят на более сильные обезболивающие. При раке прием опиатов должен контролировать лечащий врач, который следит за изменениями в состоянии пациента, и, в случае выявления непереносимости или передозировки, оказывать необходимую помощь.
Опиаты – это специальная группа средств, которые можно применять на различных стадиях рака. При помощи опиатов купируются сильные и умеренные болевые ощущения. Нередко прием таких препаратов запрещен на дому без присмотра ответственного медработника.
Когда приходит черед опиатов, лечение проходит по принципу: от легких к сильным. Под первой группой наркотических препаратов подразумевается назначение:
Фармакологическая форма таких препаратов может быть таблетированная, капсулированная, инъекционная. Встречаются капли и свечи. Самого быстрого эффекта достигают посредством инъекций. Средняя дозировка опиатов составляет от 50 до 100 мг с интервалом в 4-6 часов.
При особенно выраженном болевом синдроме, когда легкие опиаты уже не способны справиться, на помощь приходят сильные наркотические препараты. Распространено применение:
Применение таких препаратов неизбежно ведет к зависимости, и пациенту приходится постоянно увеличивать дозировку для поддержания эффекта.
Все наркотикосодержащие средства отпускаются исключительно по рецепту врача, их использование строго контролируется и учитывается. Для отчетности представители пациента заполняют соответствующие бумаги и предоставляют использованные ампулы. Для облегчения контроля такие препараты выдаются в ограниченном количестве, рассчитанном на определенный промежуток времени.
Если ненаркотические обезболивающие назначаются при любой онкологической патологии, то сильные наркотические препараты применяют исходя из вида рака, чтобы не усугубить ситуацию и не навредить пациенту.
Адъювантные средства
В группу адъювантных (вспомогательных) препаратов, которые имеют большое значение при применении обезболивающих средств, входит множество медикаментов различной направленности. Для комплексного лечения эффективно назначение:
- кортикостероидных препаратов;
- антидепрессантных или успокоительных;
- противосудорожных;
- антигистаминных;
- противовоспалительных;
- жаропонижающих.
Они призваны усилить эффективность и одновременно снизить риск возникновения побочных эффектов от применения сильных обезболивающих средств при онкологии.
Рак легких: чем снять боль?
Рак легких - одно из самых частых проявлений онкологии, которое часто диагностируется уже на поздних стадиях, когда избавить от болевого синдрома помогают только сильные обезболивающие препараты. Особой популярностью пользуется назначение таких средств, как:

Сильные обезболивающие при раке легких принимают под строгим контролем врача.
Рак желудка: как облегчить страдания?
Сильные обезболивающие при раке желудка также назначает и контролирует лечащий врач. Достаточно часто рекомендуют прием:
Сильные обезболивающие подбираются исходя из индивидуальной ситуации и локализации болевого синдрома.
Обезболивание при раке груди
Достаточно широкое распространение приобрел рак молочной железы. Обезболивающее при раке груди также назначает врач, исходя из общего состояния пациентки. Лучший эффект с наименее выраженными побочными действиями наблюдался при приеме:
Также было отмечено, что правильные дозировки этих препаратов при такой опухоли у некоторых женщин не вызывали зависимости и потребности в повышении дозы.
Основные правила обезболивания
Для достижения максимального эффекта от приема обезболивающих средств следует придерживаться некоторых правил:
- Обезболивающие препараты при раке нужно принимать, придерживаясь строгого графика и дозировок. Это позволяет достичь максимального эффекта при минимальном суточном количестве.
- Прием медикаментов следует начинать с легких и постепенно переходить на сильные.
- Обязательно применение вспомогательных средств, которые способны усилить эффект и ослабить проявление побочных явлений.
- Проведение профилактики побочного действия препаратов.
Обезболивающий пластырь в онкологии

Из пластыря обезболивающие компоненты выделяются на протяжении трех суток. Наибольшая эффективность достигается спустя 12 часов после наложения. Дозировка препарата рассчитывается индивидуально, а важным фактором при этом является возраст.
Обезболивающий пластырь выручает в тех случаях, когда больному сложно глотать или есть по причине повреждения вен. Некоторым пациентам такой вид обезболивания просто удобен.
Злокачественные новообразования и метастазы вызывают необратимые изменения и деградацию здоровых тканей. При этом повреждаются нервные окончания и возникают воспалительные процессы, которые сопровождаются сильными болями. Чтобы как-то помочь пациенту поддержать его психологическое и физическое состояние, во время лечения назначаются анестетики. Какие обезболивающие можно при раке, врач определяет индивидуально в зависимости от стадии заболевания и восприимчивости к действующим веществам.

Лечение злокачественных опухолей – сложная задача, поскольку в каждом конкретном случае необходим индивидуальный подход и свое лекарство от рака. На основании диагностики определяется стадия онкологического заболевания, а также оценивается общее состояние здоровья человека. Чаще всего прибегают к хирургическому вмешательству, облучению и химиотерапии, а лекарство от рака включается в состав терапевтических комплексов.
Так есть ли действенное лекарство против всех видов рака? И если нет, то когда его изобретут?
- Показания к применению
- Основные лекарства от рака
- Немецкие препараты
- Препараты в Израиле
- Американские препараты
- Российское лекарство
- Финские лекарства
- Индийское лекарство
- Китайские лекарства
- Видео — Лекарство от рака
- Когда найдут лекарство от онкологических заболеваний?
Показания к применению
Показания к каждому лекарству от рака утверждаются клиническими протоколами химиотерапии для каждого проявления онкологии – учитывается стадия рака, наличие метастазов, индивидуальные особенности пациента.
Основные лекарства от рака
Невозможно перечислить все препараты, используемые в настоящий момент при лечении рака: только для того, чтобы вылечить онкологию молочной железы, можно воспользоваться десятками различных препаратов. В большинстве случаев лекарство (противоопухолевое средство) выпускается либо в ампулах в виде готового раствора для перорального использования, либо во флаконах для инфузионного раствора.
Ведущие клиники в Израиле



Протоколы химиотерапии предусматривают применять:
- Лекарство от рака желудка: Бортезомиб (Велкейд), Этопозид (Эпиподофиллотоксин), Фторафур (Фторурацил, Синофлурол, Тегафур), Метотрексат (Эветрекс);
- Лекарство от рака легких: Ифосфамид, Циклофосфан (Цитоксан, Циклофосфамид, Эндоскан), Гемцитабин (Цитогем, Гемзар), Гидроксикарбамид;
- Лекарства от рака поджелудочной железы: Ифосфамид, Стрептозоцин, Иматиниб (Гливек), Гемцитабин, Фторафур;
- Лекарства от рака печени: Доксорубицин (Синдроксоцин, Растоцин), Цисплатин (Платинотин), Эверолимус (Афинитор), Сорафениб (Нескавар), Фторафур;
- Лекарство от рака пищевода: Доксорубицин, Винкристин, Паклитаксел, Фторурацил, Иматиниб;
- Лекарство от рака почки: Фторурацил, Дакарбазин, Цисплатин, Сунитиниб, Иматиниб, Гемцитабин;
- Лекарство от рака кишки: Капецитабин, Лейковорин, Оксалиплатин (Медакса, Карбоплатин, Цитоплатин), Бевацизумаб, Иринотекан, Цетуксимаб (Эрбитукс);
- Лекарство от рака горла: Циклофосфамид, Каброплатин, Дакарбазин, Цетуксимаб;
- Лекарство от плоскоклеточного рака: Этопозид, Цисплатин, Ифосфамид, Дакарбазин, Доксорубицин;
- Лекарства от рака молочной железы: Паклитаксел, Пертузумаб (Пьеретта), Гозерелин, Тамоксифен, Тиотепа, Летромара, Метотрексат, Трастузумаб, Эпирубицин;
- Лекарство от рака матки: Циклофосфамид (Эндоксан), Хлорамбуцил, Метотрексат, Дакарбазин;
- Лекарства от рака шейки матки: Ифосфамид, Циклофосфан, Кселода, Пертузумаб (Пьеретта);
- Лекарства от карциномы (рака яичника): Мелфалан, Цисплатин, Цитофорсфан, Фторурацил, Хлорамбуцил;
- Лекарство от острого лейкоза (рака крови): Цитарабин, Доксорубицин, Ибрутиниб, Флударабин, Идарубицин (Заведокс);
- Лекарства от остеогенной саркомы (рака костей): Каброплатин, Ифосфамид, Циклофосфамид;
- Лекарства от лимфом (рака лимфатической системы): Доксорубицин, Блеомицин, Циклофосфамид, Алемтузумаб, Этопозид, Ритуксимаб (Ритуксан, Реддитукс);
- Лекарства от рака мозга (глиомы, менингиомы, глиобластомы и т.д.): Бевацизумаб, Прокарбазин, Темозоломид (Темодал), Циклофосфан, Винкристин;
- Лекарство от рака кожи: Демекольцин, Глиозомид, Фторурацил, Мелфалан;
- Лекарство от рака мочевого пузыря: Цисплатин, Циклофосфамид, Гемцитабин, Метотрексат, Карбоплатин;
- Лекарства от аденокарциномы простаты (рака предстательной железы): Фторурацил, Бикалутамид (Касодекс), Лейпрорелин, Трипторелин (Диферелин), Флутамид, Дегареликс (Фирмагон).




Выпуском противораковых лекарств (Алкеран, Гемзар, Кризотиниб, Оксалиплатин, Холоксан и т.д.) в Германии занимается множество фармацевтических компаний (самые известные – Merck и Bayer AG).
Препарат Nexavar от компании Bayer используется в лечении почечнно-клеточной ли гепатоцеллюлярной карциномы (неоперабельной), опухоли щитовидной железы.
Также компания производит Stivagra (Регорафениб) – ингибитор протеинкиназ – для лечения опухоли кишечника и радиофармацевтическый препарат Xofigo для лечения онкологии костных тканей с метастазами.
Компания Merck создала экспериментальный препарат Zolinza или Vorinostat (Вориностат), который используется при прогрессирующей кожной Т-клеточной лимфоме, не поддающейся воздействию химиотерапии. Действующее вещество – субероиланилид-гидроксамовая кислота, ингибирующая гистондезацетилазы. Клинические испытания показали активность лекарства против немелкоклеточной карциномы легкого и мультиформной рецидивирующей глиобластомы (опухоли головного мозга).
Многочисленные онкоцентры могут предоставить весь спектр имеющихся лекарств.
Препарат Ниволумаб (Nivolumab) или Опдиво (Opdivo) – один из самых современных препаратов, используемых в таргетной терапии при прогрессировании меланомы, карциномы почек и немелкоклеточного рака легкого. Препарат разработан японской биофармацевтической компанией Ono Pharmaceutical и Medarex (США), выпускается американской Bristol-Myers Squibb.
Более десятилетие назад в американской компании Bristol-Myers Squibb стартовала разработка экспериментального препарата Танеспимицин (Tanespimycin) – производного антибиотика Гелданамицина, чье применение изучалось против лейкемии, опухолей почек и множественной миеломы.
Когда компания отказалась от производства Танеспимицина, компания Co-D Therapeutics начала выпускать Triolimus – новое лекарство против онкологии карциномы легких, молочной железы и ангиосаркомы. Этот препарат содержит полимерные мицеллы, созданные с помощью нанотехнологий и позволяющие одновременно доставлять несколько агентов, таких как Паклитаксел, Танеспимицин и Рапамицин.
Кстати, в 2006 году компания Bristol-Myers Squibb также начала выпуск нано препарата Спрайсел (Дазатиниб), предназначенного для борьбы с метастазирующим раком кожи и лимфобластным лейкозом.
Наномолярные концентрации лекарства действуют целенаправленно, подавляя рост исключительно опухолевых клеток.
В комплексной терапии онкологических заболеваний молочной железы применяется российское лекарство Рефнот.
Копания BIOCAD выпускает моноклональные противораковые антитела BCD-100, Бевацизумаб и Ацеллбия (Ритуксимаб), а также ингибитор протеасом Бортезомиб и антиметаболит Гемцитабин (Гемцитар).
Бортезомиб производится предприятием Ф-Синтез под названиями Борамилан-ФС и Амилан-ФС; Борамилан – от компании Натива; под названием Бортезол производится компаний Фармасинтез. Также Бортезомиб выпускается с названием Милатиб.
Весной 2017 появились новости о том, что изобретено и было испытано на крысах новейшее российское лекарство против любого вида рака. В его основе лежит белок теплового шока, оказывающий противоопухолевое воздействие.
Финляндия официально была признана лучшей страной в Европе в лечении онкологии области шеи и головы, молочной железы, третьей – рака простаты, четвертой – рака кишечника.
Орион Фарма выпускает антиэстрогенное лекарство Фарестон против онкозаболеваний молочной железы. Также она производит антигормональный препарат Флутамид против онкологических заболеваний предстательной железы.
Читайте также:


