Какие лихорадки были в россии
В последнее время появляется все больше и больше различных разговоров и слухов, касающихся смертоносной геморрагической лихорадки Эбола, от осложнений которой по состоянию на конец 2014 г. в мире умерло уже 5.177 человек из 14.413 зараженных. Вирус геморрагической лихорадки Эбола наиболее широко распространен в странах юго-западной Африки – в Гвинее, Сьерра-Леоне и Либерии. Врачи инфекционисты, вирусологи, эпидемиологи и эксперты ВОЗ (Всемирной организации здравоохранения) с недавних пор в один голос заявляют о глобальной угрозе лихорадки Эбола для населения всей планеты ввиду того, что ни эффективная вакцина, ни эффективные лекарственные препараты, которые способны были бы вылечить больного этой потенциально смертельной болезнью к настоящему времени, к сожалению, еще не разработаны.
Население многих европейских стран с недавнего времени находится в тревожном ожидании возможной страшной эпидемии. Имевшие место единичные случаи подозрения на заражение вирусом лихорадки Эбола нескольких жителей Великобритании в Лондоне и Бирмингеме к счастью не подтвердились. Однако жители Великобритании были сильно обеспокоены случившимся, пограничные службы приведены в режим тотального эпидемиологического контроля. Власти страны в кратчайшие сроки приняли все необходимые меры для обеспечения безопасности и защиты населения.
Жители Италии не менее встревожены опасностью распространения лихорадки Эбола. Ежедневно эта южно-европейская страна на своих берегах принимает сотни людей, которые на кораблях прибывают с далекого Африканского континента. Однако итальянские врачи-специалисты настроены весьма оптимистично и с высокой вероятностью исключают факт проникновения больных, инфицированных смертельным вирусом, на территорию полуострова. По утверждению врачей инфекционистов и врачей эпидемиологов, начальные признаки заболевания появляются у абсолютного большинства больных к концу третьей недели после момента заражения вирусом – инкубационный период лихорадки Эбола составляет 21 день. Именно столько времени в среднем и занимает плавание на корабле из центральных и юго-западных областей Африканского континента в Европу.

10 интересных фактов о геморрагической лихорадке Эбола
Вирус получил свое название в честь африканской реки Эбола, в устье которой он был впервые обнаружен и выделен вирусологами ВОЗ. Река Эбола протекает в Демократической Республике Конго. Место обнаружения вируса, кстати, находится в непосредственной близости от населенного пункта Ямбуку, в котором был зафиксирован первый случай заражения и заболевания человека.
К настоящему времени вирус довольно широко распространился на большой территории центральных и западных областей Африканского континента. В этих географических зонах представлена естественная природная среда обитания животных (приматов и парнокопытных), которые являются переносчиками вируса-возбудителя инфекции. Более широкого распространения возбудителя лихорадки Эбола за пределы этих районов пока не происходит, однако в любой момент вирус может начать перемещаться на соседние территории. По состоянию на сегодняшний день было зафиксировано всего лишь два случая инфицирования и заболевания пациентов вне Африканского континента – заразились и заболели двое врачей из США, которые принимали непосредственное участие в оказании специализированной медицинской помощи больным лихорадкой Эбола в Либерии. Американцы были доставлены в США и прошли полный курс лечения в одной из клиник города Атланта. Сейчас они полностью выздоровели.
В течение последних месяцев ученые вирусологи и микробиологи многих стран проводят углубленное изучение вируса, пытаясь создать эффективную специфическую вакцину против возбудителя лихорадки Эбола. Директор отдела вирусологии и вакцинации Всемирной организации здравоохранения недавно заявил, что эффективную вакцину можно будет получить только в первой половине 2015 года.
На сегодняшний день с определенной долей уверенности можно говорить о том, что фактором переноса и распространения вируса в Африке являются дикие животные – приматы и парнокопытные. В восприимчивый человеческий организм вирус также может проникнуть и при употреблении человеком в пищу недостаточно термически обработанного мяса крыланов. По истечении инкубационного периода, который составляет 21 день от момента инфицирования, у заразившегося человека появляются первые клинические признаки заболевания и он становится источником инфекции.
Уровень смертности при геморрагической лихорадке Эбола очень высок, достигает 90%. То есть погибают практически все из числа заразившихся пациентов. Добиться выздоровления большинства больных от этого заболевания можно только в том случае, если начинать лечение на самой ранней стадии болезни – если инфицирование произошло недавно, то высокий шанс на быстрое выздоровление действительно есть.
Возможность передачи вируса лихорадки Эбола от больного человека здоровому через кровь и другие биологические жидкости или патологические выделения сделала инфицированных вирусом больных очень опасными с эпидемиологической точки зрения для здоровых людей. Полное исчезновение всех симптомов болезни на фоне лечения в большинстве случаев свидетельствует об освобождении организма от вируса-возбудителя. Однако в некоторых редких случаях вирус лихорадки способен сохраняться в мужском организме даже после выздоровления на протяжении примерно 60 дней.
Вспышка геморрагической лихорадки Эбола в этом году стала самой крупной и смертоносной в истории человечества. Количество зараженных и умерших все время растет, об ослаблении эпидемии речь пока не идет.
Основными и самыми частыми симптомами лихорадки Эбола являются сильные головные и мышечные боли, высокая лихорадка, ангина и боли в животе, кашель, одышка и кровоточивость. Клиническая симптоматика ранней, или первой стадии заболевания во многом напоминает симптомы ОРЗ, гриппа или обычной простуды. На поздних стадиях болезни практически у всех пациентов появляются тяжелая геморрагическая диарея (кровавый понос), постоянная тошнота и рвота, отек легких, острая почечная недостаточность, анурия, тяжелые внутренние и наружные кровотечения, геморрагический шок.
Многие развитые страны пытаются как можно быстрее придумать и разработать противовирусный лекарственный препарат, но пока все попытки остаются безуспешными. Решение непростой задачи создания эффективного препарата скорее всего потребует еще какого-то времени. Именно по этой причине пока нет убедительных оснований надеяться на скорый перелом в ситуации, и большинство зараженных, к сожалению, будут продолжать умирать.
Лихорадка Эбола в России
Никаких объективных и убедительных причин для паники по поводу вспышки лихорадки Эбола в России нет и не предвидится. Тому есть несколько объяснений. Вот они:
Запись к врачу инфекционисту
Если у Вас появились вопросы, которые касаются геморрагической лихорадки Эбола, или если Вы вдруг заподозрили у себя, своих родственников или близких людей появление симптомов, напоминающих симптомы этой болезни, рекомендуем обратиться в клинику ЭКСКЛЮЗИВ и получить квалифицированную консультацию врача инфекциониста. Записаться на прием к опытному специалисту можно по телефону (812) 570-80-80 ежедневно с 09.00 до 21.00 или на странице запись на прием к врачу.
По данным Минздрава Демократической Республики Конго, на начало декабря этого года в стране зарегистрировано 3201 подтвержденных случаев заболевания лихорадкой Эбола, 2209 заболевших умерли.
Сергей Нетёсов, доктор биологических наук, профессор, заведующий лабораторией биотехнологии и вирусологии факультета естественных наук Новосибирского государственного университета, член-корреспондент РАН
Африканский вирус оказался более актуальным, чем российские
Возбудитель лихорадки — вирус Эбола — впервые был обнаружен в 1976 году во время вспышки болезни в районе реки Эбола, протекающей между тогдашним Заиром (ныне Демократическая Республика Конго) и Суданом.
Если рассмотреть хронику создания вакцины против вируса Эбола и современное состояние дел в этой области в мире и в России, то становится понятным, как это поможет всем нам.
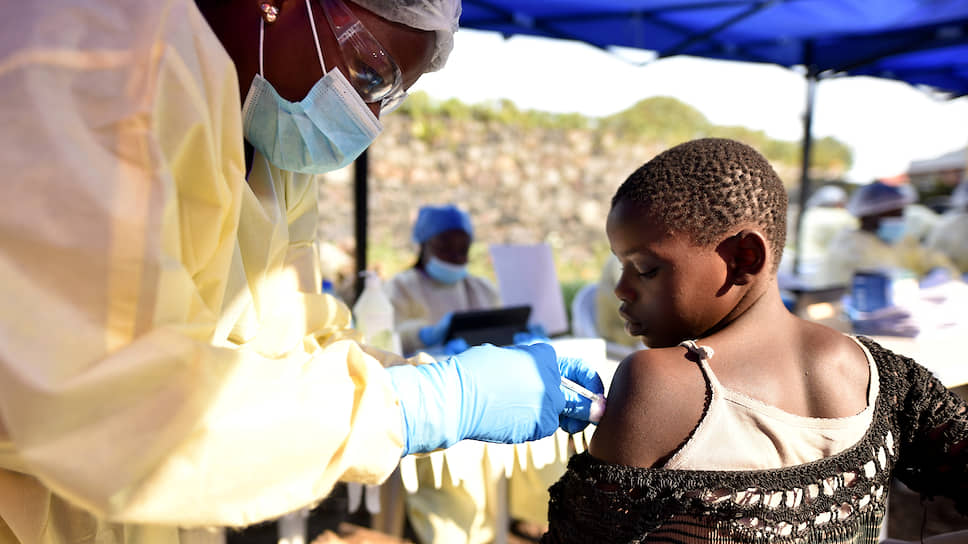
Вирус Эбола был впервые идентифицирован в 1976 году во время крупной вспышки вызванного им заболевания в Судане и тогдашнем Заире (теперь Демократическая Республика Конго; ДРК). Поскольку такие вспышки позднее случались не каждый год и их охват в несколько последующих лет был намного меньше, то ученые ограничились в те времена лишь разработкой иммуноферментных диагностикумов на ее маркеры.
Правда, основные фундаментальные исследования были проведены, в том числе секвенирование генома этого возбудителя, причем российские ученые здесь были одними из первых, включая вашего покорного слугу.
В 1990-е, а особенно в 2000-е годы масштаб и число вспышек заметно увеличились, и некоторые лаборатории в США и Канаде начали разработки и вакцинных препаратов, и средств лечения, а также диагностикумов нового типа на основе полимеразной цепной реакции. Однако для проведения полного цикла доклинических испытаний вакцинных препаратов необходимы весьма значительные средства, а с учетом особой опасности этой инфекции значительную часть таких работ необходимо проводить в лабораториях высшего, четвертого уровня биобезопасности. Ввиду этих причин полного цикла доклинических исследований перспективных, кандидатных, как говорят специалисты, вакцин против Эбола-вирусной инфекции до 2014 года так и не было завершено ни в одной из лабораторий мира.
По самым последним данным, природным резервуаром вируса Эбола вернее всего являются фруктоядные летучие мыши. Три вида таких мышей (Hypsignathus monstrosus, Epomops franqueti и Myonycteris torquata) могут быть носителями вируса без признаков заболевания. Из 24 видов растений и 19 видов позвоночных, экспериментально зараженных вирусом Эбола, удалось заразить только летучих мышей. Причем они не заболели, а просто несли в себе вирус в течение долгого времени. В обследовании в 2002–2003 годах 1030 животных, включая 679 летучих мышей из Габона и Республики Конго, только 13 фруктоядных мышей несли этот вирус. Кроме того, фрагменты вируса Эбола выделяли из тканей некоторых умерших западноафриканских равнинных горилл и центральноафриканских шимпанзе, которые иногда питаются фруктоядными летучими мышами. Что еще более важно, фрагменты РНК вируса Эбола были выявлены у клинически здоровых летучих мышей разных видов. Это означало, что летучие мыши могут быть носителями вируса без признаков заболевания, то есть хроническими носителями. А это и есть главное условие поддержания циркуляции вируса Эбола в природе.
Неожиданная по размаху, месту возникновения и продолжительности вспышка этого заболевания 2014 года в Гвинее, Сьерра-Леоне и Либерии сдвинула ситуацию с места. И уже в конце 2015 года несколько лабораторий и научно-исследовательских институтов в США, Канаде и некоторых других странах объявили о завершении доклинических испытаний нескольких кандидатных, вакцинных препаратов.
О создании прототипной вакцины объявили и у нас в России. Первыми были публикации группы ученых из НИИ эпидемиологии и микробиологии им. Н. Ф. Гамалеи Министерства здравоохранения России о разработке живой вакцины на основе рекомбинантного аденовируса. Однако к этому времени и сама вспышка закончилась, так что испытывать эти вакцины в полевых условиях реальной эпидемии стало негде.
В том же 2018 году, и опять неожиданно, началась вспышка Эбола-вирусной инфекции в ДРК. Как оказалось, один из вакцинных препаратов, разработанный на основе рекомбинантного живого вируса везикулярного стоматита, прошел к этому времени ограниченные клинические испытания в США.
От человека к человеку вирус передается при попадании вируссодержащих жидкостей от больных людей или инфицированных животных на слизистые оболочки или на микротравмы на коже. У больных и умерших концентрация этого вируса в крови и на слизистых оболочках необычайно велика и достигает 10 млн вирусных частиц на 1 мл. Поэтому близкое общение с больным с большой вероятностью приводит к заражению. Наконец, уже выздоровевший человек может нести в себе вирус (в семени мужчин, в грудном молоке женщин) до одного года после выздоровления.
Фото: Артем Геодакян / ТАСС
Производит сейчас этот препарат под названием Ervebo всемирно известный фармгигант MSD (Merck, Sharp and Dohme). Вследствие этого Всемирная организация здравоохранения совместно с правительством ДРК приняли решение о начале клинических испытаний данной вакцины прямо в очаге инфекции.
В настоящее время выявлено пять таксономических видов вируса Эбола, которые отличаются друг от друга процентом летальности. Штаммы вида Заир, которые и циркулируют сейчас в Демократической Республике Конго, самые опасные — со смертностью до 80%.
К настоящему времени, по данным сайта promedmail.org, этой вакциной привито уже более 250 тыс. человек из числа контактных лиц. По имеющимся данным, ни один из вакцинированных не заболел. Однако вспышку пока остановить не удалось, поскольку она развивается в зоне военного межплеменного конфликта, и даже просто находиться там опасно: были случаи убийств местных и иностранных врачей, да и противодействие вакцинации части населения тоже имеет место.
Между тем американская же компания Johnson & Johnson довела до клинических испытаний другую, двухкомпонентную вакцину на основе рекомбинантных аденовируса и вируса осповакцины, производящих при инъекции в организм антигенно значимые белки вируса Эбола. И в середине ноября эта вакцина также была разрешена ВОЗ для проведения полевых испытаний в ДРК, которые в ноябре же и начались.
В России за последнее десятилетие не было ни одного больного эболавирусной инфекцией. В то же время за эти же годы у нас в стране были десятки тысяч больных другими, домашними вирусными инфекциями (ветряная оспа, ротавирус, респираторно-синцитиальный вирус, метапневмовирус, вирусы парагриппа и другие) и сотни умерших от них.
Может, пора вспомнить про эти патогены и начать, наконец, разработки и производство вакцин против них, гораздо более актуальных для России инфекций?

ТАСС-ДОСЬЕ. По данным на 24 января 2020 года, число подтвержденных случаев пневмонии в Китае, вызванной новым типом коронавируса 2019-nCoV, достигло 900. Случаи заражения зафиксированы также во Вьетнаме, в Таиланде, Республике Корея, США, Сингапуре и Японии.
Информация о наиболее опасных инфекционных заболеваниях - в материале ТАСС.
Чума (или чумная болезнь) - инфекционное заболевание, возбудителем которой является бактерия чумной палочки (лат. Yersinia Pestis; открыта в 1894 году), встречающаяся на мелких животных (грызунах) и на обитающих на них паразитах - блохах. К человеку передается через укус зараженной блохи, при прямом контакте с инфицированными материалами или воздушно-капельным путем от заболевшего. Инкубационный период - 3-7 дней, затем развиваются типичные для гриппа симптомы: внезапное повышение температуры, озноб, головная боль и ломота в теле, а также слабость, тошнота и рвота. Существует три формы чумы. При бубонной - наиболее распространенной форме - бацилла чумы поражает лимфосистему. В результате лимфоузел становится твердым, на теле возникает бубон. В поздней стадии заболевания воспаленные лимфоузлы превращаются в гноящиеся раны. При септической форме инфекция проникает через трещины в кожном покрове и попадает сразу в кровь. Легочная - наиболее тяжелая и наименее распространенная форма чумы - сопровождается поражением органов дыхания. При отсутствии лечения болезнь может привести к тяжелым осложнениям и смерти (смертность - 30%-60%). В борьбе против чумы эффективно лечение антибиотиками, а также поддерживающая терапия. При отсутствии лечения болезнь может в короткий срок привести к летальному исходу.
Первые сведения о заболевании со сходными симптомами относятся к временам Древнего Рима. Однако считается, что оно имело распространение и в более ранний период на территории современных Ливии, Сирии и Египта. В прошлом чума вызывала широкомасштабные пандемии. В XIV в. одна из форм чумы, более известная как "черная смерть", по некоторым данным, унесла жизни 50 млн человек. По сведениям Всемирной организации здравоохранения (ВОЗ), в 2010-2015 годах было зарегистрировано 3 тыс. 248 случаев заболевания чумой разных форм, от болезни умерли 584 человека.
Натуральная оспа вызывается вирусом вариола (лат. Variola). Передается воздушно-капельным путем, а также через предметы, с которыми контактировал инфицированный. Инкубационный период - 7-17 дней. Заболевание начинается с резкого повышения температуры, головной боли, нередко тошноты и рвоты. Через 2-3 дня температура спадает, на коже и слизистых появляется узелково-пузырьчатая сыпь, оставляющая после себя рубцы (оспины). В 30% случаев наблюдается летальный исход, при редких формах (сливная, геморрагическая, пурпурная) смертность достигает 70% и выше.
До недавнего времени считалось, что оспа появилась к Африке или Азии в IV-м тысячетелетии до н. э. Однако сегодня ученые высказывают предположение, что вирус человека близок вирусу верблюжьей оспы и перешел к человеку в ближневосточном регионе в начале нашей эры. Эпидемия оспы впервые прокатилась по Китаю в IV в., в VI в. поразила Корею. В VIII в. болезнь была завезена в Европу (в XVII-XVIII вв. эпидемиями было охвачено практически все население Европы, ежегодно от этой болезни умирали более 1,5 млн человек; в России наивысшего распространения это заболевание достигло в XVIII в.). К началу XVI в. относятся первые упоминания об оспе в Америке, куда ее могли завезти испанские завоеватели. В конце XVIII в. оспа была завезена в Австралию.
Справиться с болезнью удалось благодаря реализуемой со второй половины 1960-х годов глобальной программе ВОЗ по вакцинации. Последний случай заболевания человека натуральной оспой был зафиксирован 26 октября 1977 года в Сомали. Официально о победе над болезнью было объявлено в 1980 году. Право на хранение вируса и проведения исследований имеют только две лаборатории - российский Государственный научный центр вирусологии и биотехнологии "Вектор" (пос. Кольцово, Новосибирская обл.) и американский Центр по контролю и профилактике заболеваний (г. Атланта, шт. Джорджия).
Холера
Холера - острая кишечная инфекция, вызываемая бактериями вида Vibrio cholerae, характеризующаяся поражением желудочно-кишечного тракта, нарушением водно-солевого обмена и обезвоживанием организма. Распространяется через загрязненную воду и продукты питания, тесно связана с плохими санитарными условиями и нехваткой чистой питьевой воды. Холера известна еще с античных времен и до середины XX в. оставалась одной из наиболее опасных эпидемических болезней. В XIX в. холера распространилась из своего первоначального резервуара в дельте реки Ганг в Индии по всему миру. Шесть последовательных пандемий унесли жизни нескольких миллионов людей по всему миру. Седьмая эпидемия началась в 1961 году в Южной Азии и распространилась в 1971 году на Африку, в 1991 году - на Америку. В настоящее время отдельные случаи и вспышки заболевания возникают в развивающихся и бедных странах, особенно при массовых стихийных бедствиях. Так, после разрушительного землетрясения на Гаити в январе 2010 года, число жертв вспышки холеры превысило 7,5 тыс. В январе 2011 года холера из Гаити была перенесена в Венесуэлу, Доминиканскую Республику, Испанию, США и Мексику, в 2012 году - на Кубу.
По данным ВОЗ, ежегодно происходит от 3 млн до 5 млн случаев заболевания холерой, из них более 100 тыс. - с летальным исходом. Для предупреждения этого заболевания используется два вида вакцин. Они обеспечивают устойчивую защиту на уровне более 50% в течение двух лет.
"Свиной грипп"
"Свиной грипп" (англ. Swine Influenza) - условное название вирусной инфекционной болезни человека, первоначально распространившейся среди домашних свиней (в 2009 году в Мексике и США). Вирус передается бытовым и воздушно-капельным путем и вызывает типичные для гриппа и ОРВИ симптомы - кашель, головную боль, повышение температуры, рвоту, диарею, насморк. Наиболее опасны осложнения, в первую очередь - пневмония. "Свиной грипп" относится к наиболее часто встречающемуся гриппу типа А и объединяет подтипы H1N1 (самый распространенный), H1N2, H3N1, H3N2 и H2N3. Наиболее надежным способом избежать заражения "свиным гриппом" является сезонная прививка.
В 1957-1958 годах к пандемии привел вирус H2N2, тогда переболело от 20% до 50% населения Земли и погибли от 1 млн до 4 млн человек, при этом чаще всего грипп поражал детей. Другой возбудитель - вирус H3N2 - вызвал эпидемию 1968-1969 годов, первые случаи которой были зафиксированы в Гонконге. Распространившаяся по всему миру болезнь унесла жизни до 4 млн человек. Значительная вспышка вируса H1N1 произошла в 2009-2010 годах. По данным ВОЗ, тогда пандемия охватила 30% населения Земли в 214 странах, умерли более 18 тыс. человек.
Считается, что одним из видов "свиного гриппа" была т. н. испанка - эпидемия 1918-1919 годов, распространившаяся по миру из Испании. Тогда заболели более 500 млн человек, погибли от 20 млн до 50 млн. Это самая массовая по количеству летальных исходов пандемия в истории человечества.
Эбола
Болезнь, вызванная вирусом Эбола (БВВЭ), поражает человека и некоторые виды животных. Впервые вирус был зафиксирован в 1976 году в Заире (ныне Демократическая Республика Конго, ДР Конго), в селении на берегу реки Эбола, в связи с чем и получил название. Считается, что носителями вируса изначально были летучие мыши. Он передается людям от диких животных и распространяется от человека человеку при тесном контакте через слизистую оболочку или повреждения на кожном покрове. Болезнь проявляется лихорадкой, желтухой, геморрагическим синдромом и почечной недостаточностью. Инкубационный период варьируется от 2 до 21 дня. В ходе вспышек заболевания смертность достигает 90%. Специалисты выделяют пять разновидностей вируса: Бундибуджио (BDBV), Заир (EBOV), Судан (SUDV), Таи Форест (TAFV), Рестон (RESTV; поражает только животных).
Вспышки лихорадки были зафиксированы в ДР Конго в 1976, 1995 и 2007 годы, в Судане в 1976 году, в Уганде в 2000 году и в Республике Конго в 2003 году. Наибольшее количество жизней унесла эпидемия в 2013-2016 годах, охватившая Гвинею, Сьерра-Леоне и Либерию. Случаи заболевания были зафиксированы также в Мали, Нигерии, Сенегале, Испании, Великобритании, Италии и США. По данным ВОЗ, с начала этой эпидемии заразились около 30 тыс. человек, умерли 11,3 тыс. человек. В 2018-2019 годах вспышки эпидемии с перерывами проходили в ДР Конго (3,4 тыс. заболевших, 2,3 тыс. умерших).
Синдром приобретенного иммунодефицита (СПИД) - заболевание, развивающееся при инфицировании вирусом иммунодефицита человека (ВИЧ). Вирус поражает иммунную систему и ослабляет защиту организма от инфекций и болезней. ВИЧ может передаваться при сексуальном контакте, переливании зараженной крови, использовании зараженных игл или острых инструментов, а также от матери ребенку во время беременности, родов и грудного вскармливания. СПИД может развиться через 2-15 лет после инфицирования. Лекарства, излечивающего от ВИЧ-инфекции, нет. Однако благодаря лечению антиретровирусными препаратами вирус можно контролировать, предотвращать его передачу и ослаблять разрушительное действие на организм.
Некоторые ученые считают, что ВИЧ передался от обезьян к человеку еще в 1920-х годах. Первой жертвой этого заболевания, предположительно, был мужчина, умерший в Конго в 1959 году (к такому выводу медики пришли, проанализировав позднее его историю болезни). Впервые симптомы заболевания, характерные для ВИЧ-инфекции, были описаны в июне 1981 года в США. В 1983 году исследователи из США и Франции описали вирус, который способен вызывать ВИЧ/СПИД.
Согласно данным Объединенной программы ООН по проблемам ВИЧ/СПИД, в 2018 году в мире насчитывалось около 37,9 млн ВИЧ-инфицированных, из них 1,7 млн - дети в возрасте до 15 лет. Наиболее неблагоприятным регионом являются страны Восточной и Южной Африки, где проживают порядка 20,6 млн зараженных. Число новых случаев заражения ВИЧ сократилось на 40% по сравнению с 1997 годом, когда этот показатель достиг пикового значения, - с 2,9 млн до 1,7 млн. В России с 1987 года, когда был выявлен первый случай заболевания, по 30 июня 2019 года было зарегистрировано 1,38 млн ВИЧ-инфекции среди граждан РФ, из них умерли 335 тыс. 867 человек.
Коронавирусы
Коронавирусы - это разновидности вирусов, принадлежащие к подсемейству Coronavirinae семейства Coronaviridae (порядок Nidovirales). Впервые они были открыты в 1960-х годах, являются причиной желудочно-кишечных и респираторных инфекций как у человека, так и у животных. Насчитывается 39 коронавирусов, в том числе вирусы Тяжелого острого респираторного синдрома и Ближневосточного респираторного синдрома.
Тяжелый острый респираторный синдром (ТОРС), также известный как атипичная пневмония - острое инфекционное респираторное заболевание, которое характеризуется скоротечным развитием и вероятностью летального исхода около 10%. Инкубационный период (интервал между инфицированием и появлением симптомов) обычно составляет до 10 дней. Болезнь начинается с повышения температуры (более 38 градусов Цельсия), появления лихорадки, озноба, головной боли и боли в мышцах. По истечении 3-7 дней начинается фаза ухудшения состояния дыхательной системы. Заболевание распространяется воздушно-капельным и контактно-бытовым путем.
Впервые вспышка ТОРС была зарегистрирована в ноябре 2002 года в южно-китайской провинции Гуандун. В дальнейшем многочисленные случаи заболевания фиксировались в Китае, во Вьетнаме, в Новой Зеландии, Индонезии, Таиланде и на Филиппинах. Помимо азиатских стран, атипичная пневмония была зарегистрирована в Северной Америке и в Европе. В России был зафиксирован только один случай заболевания (пациент излечился). По данным ВОЗ, за время эпидемии в 2002-2003 годах общее число заболевших в 37 странах мира достигло 8 тыс. 437 человек, из них умерли более 800.
Ближневосточный респираторный синдром (БВРС) был выявлен в 2012 году в Саудовской Аравии, откуда он перекинулся на другие страны Ближнего Востока. По одной из версий ВОЗ, носителями вируса выступали верблюды. Проявления БВРС похожи на обычный грипп: повышенная температура, кашель, затрудненное дыхание, общее недомогание, диарея. Инкубационный период составляет 7-14 дней. Редко передается детям (по статистике, дети до 14 лет составляют 3% всех заболевших). Смертность - 35%-40%. В 2012-2015 годах случаи заболевания были зафиксированы более чем в 20 странах, включая Великобританию, Германию, Китай и США. Всего в мире с сентября 2012 года, по данным ВОЗ, было зафиксировано более 1,3 тыс. лабораторно подтвержденных случаев инфицирования, в том числе более 460 со смертельным исходом. Применяется лечение с использованием плазмы крови пациентов, которые успешно перенесли заражение коронавирусом.


В разгар веселья вас укусил комар: ну невидаль, почешется и перестанет. А через два дня свалились с температурой 40, судорогами в мышцах, безудержной рвотой, менингитом, и бригаде врачей пришлось вытаскивать вас с того света. Именно такая страшная лихорадка Западного Нила сейчас атаковала Краснодар.
Региональным управлением Роспотребнадзора в городе уже зафиксированы семь случаев этого опасного заболевания.

Самое удивительное, что переносчиками вируса являются самые обыкновенные комары, которых можно встретить повсюду. На данный момент специалистами Краснодарского управления Роспотребнадзора установлено, что лихорадка Западного Нила в столице Кубани наступала именно после укуса этих кровососущих членистоногих. Но опасность заболевания состоит в том, что в пяти процентах случаев она заканчивается летальным исходом (в основном у людей пожилого возраста). И даже когда его удается избежать, лечение затягивается на несколько недель. Все это время больного преследуют высокая температура, озноб, судороги и тошнота. Ведь по медицинской классификации лихорадка Западного Нила относится ко второй группе патогенности наряду с такими опасными заболеваниями, как холера, бешенство, сибирская язва, вирус гепатита С, крысиный сыпной тиф и другими.


Cейчас управлением Роспотребнадзора мэрии Краснодара предписано принять меры по недопущению распространения вируса. В основном мероприятия касаются ликвидации заболачиваемых водоемов и свалок, где могут плодиться насекомые, а также оповещения населения, обеспечения больниц необходимыми лекарственными средствами и разных других действий по улучшению общего эпидемиологического фона в регионе. Но совершенно очевидно, что все эти инициативы не обеспечат стопроцентной защиты от распространения вируса. Ведь каким способом можно ликвидировать всех комаров в стране?
"В природе основными хозяевами вируса являются птицы и в меньшей степени млекопитающие, - говорится в сообщении Росприроднадзора. - Сам вирус встречается на территории почти всей современной России. В Краснодарском крае основным переносчиком этого опасного вируса являются комары родов Aеdes, Anopheles, Culex - это наиболее распространенные кровососущие членистоногие. При этом сам заболевший человек не представляет опасности для окружающих".
Для людей главные рекомендации, как избежать заражения, сводятся к тому, чтобы не допустить укуса комара. Для этого хорошо подходят всевозможные спреи и распылители, отпугивающие насекомых, различные дезинфицирующие вещества (кстати, они гарантированно уничтожают вирус), а также одежда, закрывающая открытые части тела.

Если человек все же заразился лихорадкой, то главной рекомендацией по лечению является немедленная госпитализация. Дело в том, что какого-то специфического метода борьбы с лихорадкой Западного Нила не существует. Все зависит от индивидуальных особенностей больного, его состояния и результатов медицинских исследований. Как правило, лечение проходит в палате интенсивной терапии или реанимации. В некоторых случаях хорошо зарекомендовало себя применение препаратов альфа-интерферона, вируснейтрализующих моноклональных антител.
Признаками заражения лихорадкой Западного Нила является внезапное повышение у человека температуры до 38-40 C, что одновременно сопровождается ознобом. Заболевание протекает с резко выраженными проявлениями общей интоксикации организма: сильной головной болью преимущественно в области лба и глаз, мышечных болях во всем теле, а также в суставах конечностей. Возникает многократная тошнота, отсутствие аппетита, боль в области сердца и другие тяжелые симптомы. У почти половины больных на фоне заболевания обнаруживается синдром серозного менингита.


Какой бы экзотичной и в то же время ужасной ни казалась нам лихорадка Западного Нила, для России она не нова. Специалисты знают, что вспышки заболевания фиксировались в 1999, 2010 и 2011 годах в разных регионах по всему Югу России. А впервые сам вирус лихорадки был обнаружен еще в 1937 году, в государстве Уганда, расположенном в экваториальной Африке как раз у истоков Нила, на его Западном берегу. Оттуда заболевание и получило свое название. В течение XX века вирус распространился почти по всему миру. Его вспышки были зафиксированы во Франции, США, Индонезии, Греции, Украине, Израиле, Индии, Казахстане, Египте и многих других странах.
По данным Роспотребнадзора, из семи человек, заболевших сейчас на Кубани лихорадкой Западного Нила, двое предположительно прибыли из соседних областей. Это позволяет предположить, что вирус может заявить о себе не только в Краснодарском крае, но и почти в любом регионе России.
Где в России фиксировались вспышки вируса


Последний раз эпидемия лихорадки на территории страны произошла в 2011 году в Волгоградской области. Там было зарегистрировано 39 случаев заболевания. Обошлось без жертв - никто из заразившихся не умер. У большинства пациентов заболевание проходило со средней и легкой степенью тяжести. Но у двух человек наблюдалась тяжелая степень с поражением центральной нервной системы. Среди заболевших 14 человек были в возрасте старше 60 лет. Позже вирус распространился на Воронежскую область, где был зафиксирован еще 31 случай заболевания лихорадкой Западного Нила. Случаи заражения отмечались также в Астраханской и Ростовской областях.
А годом ранее - в 2010-м - лихорадка из Африки также обрушилась на Волгоградскую область. Тогда заболели 226 человек, из которых шестеро скончались. Все летальные исходы наблюдались у пожилых людей. Среди всех заболевших наибольшую долю составляли пенсионеры в возрасте старше 60 лет, которые подверглись нападению комаров во время работ на своих дачных участках.

В зоне риска - Краснодар
По данным Роспотребнадзора, единичные случаи заболевания лихорадкой фиксируются в Краснодарском крае каждый год, но раньше они не приобретали массовый характер. При этом отделением особо опасных инфекций микробиологической лаборатории АИЛЦ ФБУЗ "Центр гигиены и эпидемиологии в Краснодарском крае" и ФКУЗ "Причерноморская противочумная станция" проводятся регулярные исследования на лихорадку Западного Нила кровососущих комаров и клещей. По результатам исследования, сейчас вируса ЛЗН в изученных переносчиках не обнаружено. Несмотря на это, в Краснодаре зафиксировано уже семь случаев заболевания смертельно опасным заболеванием.
Читайте также:


