Какие пути передачи не характерны для гемоконтактных инфекций
186. Укажите возможный фактор передачи вируса гепатита С
2) кровь и ее продукты;
187. Укажите возможные факторы передачи вируса гепатита Д
2) медицинские инструменты
188. Передача вируса гепатита В в быту
189. Переход в хроническую форму характерен при вирусных гепатитах
190. Наиболее тяжело протекает у беременных вирусный гепатит
191. Последовательность действий врача, который при вскрытии абсцесса в ротовой полости у больного ВИЧ-инфекцией в стадии III B проколол резиновую перчатку и поранил палец с выделением крови
1) снять перчатки
2) вымыть руки в перчатках с мылом и снять перчатки
3) обработать перчатки дезинфицирующим раствором, снять их и выдавить кровь из ранки
4) обработать руки 70% спиртом и смазать ранку 5% раствором йода
5) вымыть руки проточной водой с мылом
192. Механизмы передачи ВИЧ-инфекции
1) оппортунистическая инфекция
2) синоним ВИЧ-инфекции
3) стадия болезни
4) самостоятельное заболевание
194. Меры защиты персонала лабораторий при исследовании сыворотки крови на наличие маркеров ВИЧ
1) защитные очки обязательны
2) очки необязательны
3) маска обязательна
4) маска желательна
5) резиновые перчатки одинарные
6) резиновые перчатки двойные
7) обязательно использование резиновых груш для пипеток или автоматических микропипеток
195. Кровь больного, сероположительного к ВИЧ, при температуре 56—58°С в водяной бане попала на руки медицинской сестры. Заражение
196. При попадании крови больного ВИЧ-инфекцией на слизистую оболочку полости рта медицинского работника во время проведения реанимационных мер для полоскания рта следует необходимо
1) 0,005% раствор перманганата калия
2) 70% этиловый спирт
3) 2% раствор натрия (сода углекислая)
4) 1% раствор борной кислоты
197. При случайном уколе иглой руки врача, проводившего местную анестезию пациенту, необходимо
1) тщательно вымыть руки проточной водой с мылом и заклеить ранку пластырем
2) выдавить каплю крови из ранки и заклеить пластырем
3) обработать ранку 5% раствором йода
4) выдавить каплю крови из ранки, вымыть руки проточной водой с мылом, обработать место укола 70% спиртом, а затем 5%раствором йода
5) тщательно вымыть руки проточной водой с мылом и обработать место укола 70% спиртом, а затем 5% раствором йода
198. Группы риска заражения вирусным гепатитом В
1) участковый педиатр
2) оперирующий хирург
3) персонал станции скорой помощи
4) персонал станции переливания крови
5) лаборанты бактериологической лаборатории
6) лаборанты клинической лаборатории
7) лаборанты вирусологической лаборатории
199. Максимальный инкубационный период вирусного гепатита В составляет
200. С эпидемиологических позиций наиболее целесообразна и обоснована следующая продолжительность медицинского наблюдения за соприкасавшимися с больными гепатита С
201. Укажите возможный путь передачи вируса гепатита Д
202. Эпидемический процесс гепатита В характеризуется
1) неравномерным территориальным проявлениями заболеваемости
2) нарастанием числа заболевших в зимне-весеннее время года
3) взрывообразным началом сезонных подъемов заболеваемости
4) равномерным распределением заболеваемости во всех возрастных группах
5) широким распространением HBsAg-носительства
203. Эпидемический процесс гепатита С характеризуется
1) равномерным территориальным распространением заболеваемости
2) нарастанием числа заболевших среди инъекционных наркоманов
3) появлением эпидемических очагов с множественными случаями заболеваний
4) увеличением числа заболевших в летне-осенние месяцы года
5) широким распространением хронических форм инфекции
204. Для заражения гепатитом В наиболее значимые биологические субстраты
3) сперма, вагинальное содержимое
7) молоко грудное
205. Факторами передачи вируса гепатита В могут быть предметы личной гигиены
2) бритвенный прибор
3) маникюрные принадлежности
7) столовая посуда
206. Источники инфекции гепатита С
1) человек, больной острой формой гепатита С
2) человек, больной хронической формой гепатита С
3) сыворотка крови человека, инфицированного вирусом гепатита С
4) носитель вируса гепатита С
207. Больной острой формой гепатита В опасен как источник инфекции
1) в течение всего инкубационного периода
2) в последние 2-8 недель инкубационного периода
3) в продромальном периоде
4) в желтушном периоде (разгар болезни)
5) в период реконвалесценции
208. ВИЧ-инфицированные лица имеют право
1) на доступное медицинское освидетельствование
2) на получение квалифицированной медицинской помощи всех видов
4) на добровольное обследование
5) на анонимное обследование
209. Наибольшее количество ВИЧ присутствует в биологических жидкостях
3) грудном молоке
5) влагалищном содержимом
210. Заражение ВИЧ-инфекцией может произойти при
1) сексуальном контакте
2) переливании инфицированной крови
3) грудном вскармливании
4) пользовании общим туалетом
5) приеме родов у ВИЧ-инфицированной женщины
211. Входят в группу риска заражения ВИЧ-инфекцией
1) лица, получавшие человеческий иммуноглобулин
2) реципиенты крови
5) лица с нетрадиционной сексуальной ориентацией
6) медицинские работники, имеющие постоянный контакт с кровью
8) больные венерическими болезнями
9) больные туберкулезом
10) длительно болеющие соматическими болезнями
212. Инфицирование медицинского персонала ВИЧ возможно при
1) проведении парентеральных процедур
2) оперативных вмешательствах
3) проведении физиотерапевтических процедур
4) удалении зубного камня
5) подготовке полости рта к протезированию
213. Диагноз ВИЧ-инфекции подтверждают следующими методами
214. Обследование медицинских работников, имеющих контакт с кровью и ее компонентами, на HBsAg проводят
1) при поступлении на работу
3) 1 раз в 2 года
5) при увольнении с работы
215. Сроки обследования беременных на HBsAg
1) на 1—2-й неделе беременности
2) при взятии на учет (8 нед беременности)
3) на 16-й неделе беременности
4) при уходе в декретный отпуск (32 нед беременности)
216. Комплекс мер профилактики вирусного гепатита В
1) использование одноразовых шприцев
2) контроль соблюдения стерилизационного режима обработки медицинского инструментария многоразового использования в ЛПУ
3) вакцинация лиц из групп риска
4) санитарный контроль за водоснабжением населения
5) санитарный надзор за пищеблоками
6) обследование на наличие HBsAg групп риска
217. Восприимчивые к дельта - инфекции (гепатит D)
1) здоровые люди, не являющиеся носителями HBsAg
2) больные гепатитом А
3) больные гепатитом В
4) носители HBsAg
5) все перечисленные контингенты
218. Минимальный объем вируссодержащей крови для заражения вирусом гепатита В
219. Длительность сохранения на предметах быта (столы, стекло, металл и др.) при 18 0 С вируса гепатита В
220. ВИЧ-инфекция — это
221. Пути передачи ВИЧ
222. Используют при скрининговом обследовании групп риска с целью выявления ВИЧ-инфицированных
4) иммунный блоттинг
223. Для экстренной профилактики вирусного гепатита В могут быть использованы
1) нормальный иммуноглобулин человека
2) вакцина против вирусного гепатита В
3) иммуноглобулин против вирусного гепатита В
224. Фактором передачи возбудителя вирусного гепатита С является
3) кровь и ее продукты
5) пищевые продукты
225. Укажите наиболее возможный путь передачи вируса гепатита С
226. ВИЧ-инфицированный человек является источником инфекции
1) в периодах, выраженных клинически проявлений
2) в терминальной стадии
3) в стадии бессимптомной инфекции (II Б)
4) в стадии острой инфекции (II А)
227. Механизмы передачи ВИЧ-инфекции
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Предотвращение распространения этих инфекций основано на выполнении соответствующих мероприятий ИК, направленных на исключение контактов с кровью как пациентов, так и медицинского персонала. Основное внимание уделяется таким мерам предосторожности, как мытье рук, предотвращение контактов с кровью и контаминированными кровью выделениями пациента, а также обращению с кровью от любых пациентов как с потенциально инфицированным материалом. Рекомендуется проводить образовательные программы, посвященные инфекциям, передающимся через кровь, не только для инфицированных лиц, но и для всего медицинского персонала.
Гепатит В. Одним из наиболее важных мероприятий, направленных на предотвращение распространение гепатита В среди медицинского персонала, является вакцинация. В каждом стационаре должна разрабатываться стратегия вакцинации против гепатита В. Медицинские работники с активной формой геатита В, также как и носители ВГВ, относятся к группе риска передачи инфекции. По результатам расследования 38 вспышек гепатита В, зарегистрированных в течение последних лет и связанных с передачей инфекции от медицинского персонала к пациентам, установлено, что риск передачи гепатита В выше, по сравнению с гепатитом С или ВИЧ.
Считается, что риск случайного повреждения кожи иглой во время этих операций значительно выше, по сравнению с другими хирургическими вмешательствами. До широкого внедрения мероприятий ИК, стоматологические манипуляции также ассоциировались с высоким риском инфицирования гепатитом В. По результатам исследований, наличие НВеAg в крови у медицинского работника, связанного с распространением инфекции, практически во всех случаях сопровождалось передачей вируса гепатита В. Медицинский работник, у которого в крови обнаруживается HВsAg, имеющий проявления дерматита, локализующегося на открытых участках тела, которые могут контактировать с пациентом, также является источником инфекции.
Согласно рекомендациям SHEA, все HвeAg-положительные медицинские работники должны быть отстранены от выполнения гинекологических, кардиохирургических операций и стоматологических манипуляций. Считается, что несмотря на адекватное выполнение мероприятий ИК, риск инфицирования пациентов во время этих вмешательств остается очень высоким. Медицинский персонал, инфицированный ВГВ, при выполнении процедур с высокой вероятностью контакта пациентов с их кровью или другими биологическими жидкостями, должен использовать двойные перчатки.
При контакте пациента с кровью или биологическими жидкостями самого медицинского работника, последний должен быть обследован на наличие инфекций, передающихся через кровь.
ВИЧ и вирус гепатита С.
Риск передачи ВИЧ от медицинского персонала к пациентам в 100 раз ниже, чем риск передачи ВГВ. Более высокий, по сравнению с ВИЧ, риск передачи инфекции характерен для ВГС.
Медицинские работники с подтвержденной ВИЧ-инфекцией или гепатитом С должны строго соблюдать универсальные меры предосторожности для того, чтобы свести к минимуму риск передачи инфекции пациентам.
Профессиональные риски при ВИЧ, ВГВ, ВГС.
Качество программы инфекционного контроля (ИК) в стационаре или другом медицинском учреждении является отражением в целом качества оказания медицинской помощи в данном учреждении. Качественные программы ИК позволяют снизить частоту инфекций, связанных с оказанием медицинской помощи (ИСМП), длительность пребывания в стационаре и экономические расходы, связанные с госпитализацией.
Исторически, варианты ИК в той или иной форме существовали с того времени, когда хирурги (например, Листер) осознали роль бактерий в развитии послеоперационных раневых инфекций. В начале 70-х гг. XX века в Великобритании впервые была введена должность медицинской сестры по ИК. Это событие стало началом новой эпохи - эпохи признания ИК как самостоятельной специальности.
ВИЧ. Риски заражения ВИЧ на рабочем месте в лечебных учреждениях включают травмы кожных покровов, контакт со слизистыми оболочками или контакт неповрежденной кожи с потенциально инфицированными биологическими жидкостями. По данным ВОЗ на 2000 год среди медперсонала почти 4.4% случаев инфицирования ВИЧ и 39% случаев заболевания ВГВ и ВГС были связаны с производственными травмами. Имеющиеся данные свидетельствуют, что средний риск при накожном контакте с ВИЧ составляет 0,3% (95% ДИ: 0,2-0,5%), при попадании на слизистые – 0,09% (95% ДИ: 0,006-0,5%). Риск контакта с неповрежденной кожей не оценивался, но считается меньшим, чем при контакте со слизистыми оболочками.
В США исследование, проведенное среди 1373 медработников, подвергшихся риску заражения с нарушением целостности кожи (ранение иглой или режущим инструментом), показало уровень риска в 0,29%.
ВГВ.ВГВ передается через контакт с контаминированной кровью или биологическими жидкостями, через кожу или слизистые оболочки. Инфекция может передаваться и в случае незаметного риска – при попадании возбудителя в царапины на коже, раны или на слизистые оболочки. ВГВ имеет самую высокую концентрацию в сыворотке крови, меньшую – в сперме и слюне. Вирус устойчив, живет в окружающей среде более 7 суток. Среди уязвимой группы медработников риск инфекции ВГВ после травмы от укола иглой колеблется в диапазоне 23-62%. Мерой эффективной профилактики является вакцинация против гепатита В медработников и других лиц из уязвимых групп населения.
ВГС.ВГС в основном передается через контакты с инфицированной кровью, однако не так эффективна как при ВГВ. ВГС нестоек и живет в окружающей среде 16-23 часа. Заражение редко происходит при контактах со слизистыми оболочками и неповрежденным кожным покровом. В среднем показатель сероконверсии составляет 1,8% (диапазон 0-7%). В настоящее время не существует вакцины (как при ВГВ) или эффективной ПКП (как при ВИЧ) при ВГС.
Факторы, от которых зависит степень риска:
▪ тип и размер иглы (хирургическая, инъекционная)
▪ объем занесенной крови в рану
▪ оснащение рабочего места и наличие индивидуальных средств защиты (ИСЗ)
▪ правильность использования ИСЗ медперсоналом
▪ состояние пациента по ВИЧ-инфекции (стадия заболевания, вирусная нагрузка в крови, получает ли лечение)
▪ адекватность (правильность) действий медработника при возникновении аварийной ситуации
▪ проведение постконтактной профилактики (ПКП при ВИЧ)
При глубоких травмах, попадании большего объема крови в рану, полые иглы с большим просветом степень риска увеличивается. Однако, при использовании перчаток, при прохождении иглы через перчатку, объем попадающей в рану крови и риск инфицирования снижается.
Пути снижения риска передачи ВИЧ. Общие положения по мерам предосторожности медицинского персонала
1При работе с любыми пациентами, медицинские работники должны соблюдать стандартные меры предосторожности, независимо от того, известен статус пациента или нет.
2 Необходимо знать, что кровь и другие биологические жидкости, содержащие примесь крови, рассматриваются как потенциально инфицированные патогенными агентами и представляютриск инфицирования.
3 Большинство потенциальных источников ВИЧ, ВГВ, ВГС и других возбудителей гемоконтактных инфекций, могут находиться в асимптоматической стадии, т.е. стадии носительства
4 Следует помнить, что обследование на ВИЧ-инфекцию необходимо проводить после проведения консультирования и получения информированного согласия пациента.
5 В случае необходимости, медицинские учреждения, где оказывается хирургическая, травматологическая и ургентная помощь, должны иметь в наличии экспресс-тесты на ВИЧ и комплект АРВ препаратов, которые необходимы при возникновении аварийной ситуации для экстренной диагностики и АРВ профилактики.
Таким образом, знание медицинскими работниками стандартных мер предосторожности и их соблюдение, является единственным критерием, обеспечивающим исключение или максимальное снижение риска профессионального инфицирования ВИЧ.
Гигиена рук медицинского персонала. Общие рекомендации для всех медработников.
В рамках инфекционного контроля, гигиена рук медицинского персонала является одним из важных и ключевых моментов по защите пациента, медицинского работника и внешней среды от распространения потенциально патогенных микроорганизмов и тем самым приводящим к сокращению инфекций, связанных с оказанием медицинской помощи (ИСМП).
Гигиена рук – это любой вид санитарной обработки рук и относится либо к процедуре мытья рук, мытью рук с антисептиком, обработке рук с антисептиком, или хирургической обработке рук с антисептиком.
Гигиену рук следует проводить ДО:
▪ начала подготовки к инъекции (манипуляции)
▪ прямого контакта с пациентом для выполнения медицинских процедур
Гигиену рук следует проводить ПОСЛЕ:
▪ выполнения инъекции (процедуры)
▪ всех прямых контактов с пациентами
1 – перед контактом с пациентом
2 – перед чистой/асептической процедурой
3 – после ситуации, связанной с риском контакта с биологическими жидкостями
4 – после контакта с пациентом
5 – после контакта с объектами внешней среды в окружении пациента.
Ниже перечислены мероприятия, известные как стандартные меры предосторожности, которые являются модифицированным вариантом универсальных мер предосторожности и правил изоляции:
Последнее изменение этой страницы: 2016-07-14; Нарушение авторского права страницы
[youtube.player]1. Меры профилактики профессионального заражения парентеральными вирусными инфекциями у медицинского персонала. Нормативные документы.
Любой пациент рассматривается как потенциальный источник инфекции, представляющий эпидемиологическую опасность для медицинского персонала. Поэтому необходимо строго соблюдать меры профилактики профессионального заражения парентеральными вирусными инфекциями:
- соблюдение санитарно-эпидемического режима;
- соблюдение правил обработки рук медицинского персонала;
- осторожное обращение с острым медицинским инструментарием;
- не надевать колпачок на иглу после использования;
- организация сбора медицинских отходов класса Б;
- использование средств индивидуальной защиты;
- специфическая профилактика (вакцинация).
- проведение комплекса мер экстренной личной профилактики в случае медицинской аварии.
Перчатки необходимо использовать во всех случаях, когда возможен контакт с кровью или другими биологическими субстратами, потенциально или явно контаминированными микроорганизмами, слизистыми оболочками, поврежденной кожей.
Использование средств защиты глаз и маски для предотвращения возможного попадания брызг крови и жидких выделений в лицо.
Использование влагонепроницаемой спецодежды для защиты участков тела от возможного попадания брызг крови и жидких выделений.
Персонал отделений хирургического профиля, работники лабораторий, лица занятые сбором отходов класса Б и т.д. подлежат обязательной вакцинации против гепатита В.
2. Тактика медицинской сестры при аварийной ситуации с биологическими жидкостями пациента.
1. Выполнить меры экстренной профилактики заражения (удалить биоматериал, выполнить обработку пострадавшего участка, соответствующую уровню аварии).
2. Немедленно поставить в известность старшую медицинскую сестру отделения, заведующего отделением, а в ночное время и в выходные дни – дежурного врача.
3. Заполнить учетную документацию:
- журнал регистрации медицинских аварий;
- акт служебного расследования при возникновении аварийной ситуации;
- написать собственноручно объяснительную в свободной форме, подробно изложив обстоятельства и причины произошедшего.
4. Сдать кровь на ВИЧ и маркеры гепатитов В и С сразу же после аварии.
5. В случае если пациент ВИЧ-инфицированный, прибыть в течение 72 часов в Центр СПИД, для назначения АРТ-терапии.
6. Диспансерное наблюдение, со сдачей крови на ВИЧ и маркеры гепатитов В и С через 3, 6 и 12 месяцев с момента аварии.
- 70% этиловый спирт -100мл.;
- 5% спиртовой раствор йода-10мл.;
- стерильные марлевые салфетки;
- бактерицидный пластырь 3-4 шт.;
- запасная пара перчаток.
При повреждении кожи (порез, укол) - немедленно снять перчатки, вымыть руки с мылом под проточной водой, обработать руки 70%-м спиртом, смазать ранку 5%-м спиртовым раствором йода.
При попадании на кожу капель крови и других биологических жидкостей это место обрабатывают 70%-м спиртом, обмывают водой с мылом и повторно обрабатывают 70%-м спиртом.
При попадании инфицированного материала на слизистые оболочки глаз - немедленно промыть их большим количеством воды. Не тереть!
При попадании инфицированного материала на слизистую ротоглотки - рот и горло немедленно промыть большим количеством воды и прополоскать 70% спиртом.
Немедленно поставить в известность о получении травмы заведующего отделением, старшую сестру отделения (в ночное время - дежурного врача).
При попадании инфицированного материала на одежду, обувь; снять рабочую одежду и погрузить в дезинфицирующий раствор или в бикс (бак) для автоклавирования.
Кожу рук и других участков тела под загрязненной одеждой обработать 70% спиртом.
Обувь обработать двукратным протиранием ветошью, смоченной в растворе одного из дезинфицирующих средств.
При попадании биологических жидкостей на пол, стены, мебель, оборудование, загрязненное место залить дезинфицирующим раствором (выдержать время экспозиции), затем протереть ветошью, смоченной в дезинфицирующем растворе. Использованную ветошь сбросить в емкость с дезинфицирующим раствором.
4. ВИЧ-инфекция. Определение, источники, механизм и пути передачи.
ВИЧ-инфекция - болезнь, развивающаяся в результате многолетнего персистирования в лимфоцитах, макрофагах и клетках нервной ткани вируса иммунодефицита человека (ВИЧ) и характеризующаяся медленно прогрессирующим дефектом иммунной системы, который приводит к гибели больного от вторичных поражений, описанных как синдром приобретенного иммунодефицита (СПИД).
Возбудитель-вирус иммунодефицита человека (относится к семейству РНК-содержащих ретровирусов, то есть вирусов медленных инфекций)
ВИЧ не стоек во внешней среде
Источник инфекции – больной человек и вирусоноситель.
Инкубационный период - от 2 недель до 1 года
5. Контингенты, подлежащие обследованию на маркеры вирусных гепатитов В и С.
- Реципиенты крови и ее компонентов.
- Персонал организаций, осуществляющих заготовку, переработку, хранение и обеспечение безопасности донорской крови и её компонентов.
- Персонал отделений гемодиализа, пересадки почки, сердечно-сосудистой и легочной хирургии, гематологии.
- Персонал клинико-диагностических и биохимических лабораторий.
- Персонал хирургических, урологических, акушерско-гинекологических, офтальмологических, отоларингологических, анестезиологических, реаниматологических, стоматологических, инфекционных, гастроэнтерологических стационаров, отделений и кабинетов поликлиник (в том числе процедурных, прививочных), персонал станций и отделений скорой помощи.
- Пациенты центров и отделений гемодиализа, пересадки почки, сердечно-сосудистой и легочной хирургии, гематологии.
- Больные с хроническими заболеваниями, в том числе с поражением печени.
- Пациенты наркологических и кожно-венерологических диспансеров, кабинетов, стационаров, исключая дерматомикозы и чесотку.
- Пациенты, поступающие в стационары для плановых оперативных вмешательств
- Опекаемые и персонал закрытых закрытых детских учреждений ( дома ребенка, детских домов, специнтернатов, школ-интернатов и др.).
6. Правила транспортировки биологического материала в лабораторию.
Доставка в лабораторию материала для исследования осуществляется в контейнерах, биксах или в сумках-холодильниках. Доставляемые емкости с жидкими материалами должны быть закрыты пробками, исключающими выливание содержимого во время транспортирования. Дно контейнеров, содержащих емкости с ПБА, должно быть покрыто адсорбирующим материалом (марлевая салфетка, ткань, вата и пр.), контейнеры, боксы или сумки-холодильники должны быть промаркированы и иметь международный знак "Биологическая опасность". Не допускается доставка материала в хозяйственных сумках, чемоданах, портфелях и других предметах личного пользования.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
[youtube.player]
Для развития и распространения инфекции необходимо выполнение 3-х основных звеньев эпидемиологической цепочки:
- источник инфекции;
- механизм передачи инфекции;
- восприимчивый организм.
Для предотвращения распространения инфекций необходимо знать условия, способствующие реализации механизма передачи инфекции, а именно пути передачи инфекции.
Механизм передачи инфекции представляет собой передачу возбудителя от источника инфекции к восприимчивому организму. Реализуется посредством пути передачи и объектов внешней среды – факторы передачи инфекции (вода, воздух, насекомые и др.). Механизмы передачи инфекции:
- алиментарный (фекально-оральный);
- воздушно-капельный;
- контактный;
- гемоконтактный (кровяной).
Алиментарный механизм передачи
Алиментарный (фекально-оральный – устаревшее название) механизм передачи инфекции подразумевает заражение посредством инфицирования через органы системы пищеварения. Соответственно и выделение микроорганизмов происходит из кишечника. В зависимости от того, при помощи каких объектов внешней среды происходит заражение, выделяют такие пути передачи инфекции:
- Пищевой путь – заражение происходит при употреблении пищи, обсемененной возбудителем (все кишечные инфекции, сальмонеллез, дизентерия). Попадание микроорганизмов в пищу происходит посредством немытых рук, переносчиков (мухи), нарушения технологии приготовления пищи. Пищевой путь передачи инфекции также характерен и для такого процесса, как пищевая токсикоинфекция, но при этом происходит размножение микроорганизмов в продуктах и выделение токсинов. После употребления в пищу таких продуктов развивается пищевое отравление.
- Водный путь – выделение возбудителя происходит из кишечника, фактором передачи является вода, в которую попал возбудитель. Имеет важное эпидемиологическое значение, так как попадание микроорганизмов в систему централизованного водоснабжения может привести к инфицированию большого количества людей. Типичным примером инфекции с водным путем передачи является холера, которая относится к особо-опасным инфекциям.
Воздушно-капельный механизм
Инфицирование происходит при вдыхании воздуха вместе с возбудителем. Такой механизм возможен при выделении микроорганизмов в окружающую среду с выдыхаемым воздухом (инфекции органов дыхательной системы). Основные пути передачи инфекции:
Контактный механизм передачи
Реализуется при контакте восприимчивого организма с источником инфекции. Контакт может быть прямым и опосредованным, в зависимости от этого есть такие пути передачи инфекции:
Гемоконтактный (кровяной) механизм передачи
Возможен такой механизм передачи при попадании зараженной возбудителем крови в кровь здорового человека. Есть 3 пути передачи инфекции:
- Гемотрансфузионный путь – связан с переливанием крови и ее компонентов, медицинскими манипуляциями, сопровождающимися повреждением кожи и слизистых при недостаточной стерилизации инструментария. Также встречаются случаи заражения при недоброкачественной обработке инструментов в парикмахерских, салонах татуировок (вирусные гепатиты В, С, ВИЧ СПИД).
- Вертикальный путь – заражение плода от крови матери через плаценту (трансплацентарный путь), или во время родов (ВИЧ СПИД, вирусные гепатиты).
- Трансмиссивный путь – реализуется через укусы кровососущих насекомых (малярия при укусах комаров, клещевой боррелиоз – укусы клещей, лейшманиоз – москиты, возвратный тиф - вши).
Особенностью некоторых инфекций является наличие нескольких путей передачи, так ВИЧ СПИД, вирусные гепатиты В и С могут передаваться половым, гемотрансфузионным и вертикальным путями передачи.
Знание механизмов и путей передачи инфекции и воздействие на них являются очень важным фактором для профилактики инфекционных заболеваний.
Меню раздела "Инфекционные болезни":
[youtube.player]В окружающем мире обитает огромное количество микроорганизмов, невидимых человеческому глазу. Одни из них не представляют никакой опасности, другие же способны вызывать различные заболевания. Какие пути и способы передачи инфекции существуют — вопрос, заслуживающий внимания.
Инфекция: механизм и путь передачи. Расшифровки терминов
Специалисты выделяют 4 механизма передачи инфекции:
- фекально-оральный;
- аэрозольно-аэрогенный;
- трансмиссивный;
- гемоконтактный.
Каждый механизм реализуется различными путями (способами). Под этим термином понимаются факторы, которые обеспечивают проникновение инфекции в восприимчивый организм в определенных условиях.
Пути передачи, характерные для фекально-орального механизма
Инфекции, характерные для этого механизма передачи, называются кишечными. Возбудитель обитает в пищеварительной системе хозяина. В окружающую среду микроорганизмы попадают вместе с фекалиями. В новый организм возбудители проникают различными путями. Вот способы передачи кишечной инфекции:
- водный (при употреблении зараженной воды);
- пищевой (через яйца, мясо, рыбу, молоко, загрязненные овощи, фрукты и ягоды);
- контактно-бытовой (через различные предметы домашнего обихода).
В воде микроорганизмы оказываются из-за прямого попадания в нее фекалий или зараженной почвы. При пищевом и контактно-бытовом путях передачи продукты питания и предметы обихода часто заражаются после того как больной человек, служащий источником инфекции, прикасается к ним. Немаловажную роль в передаче возбудителей играют мухи. Патогенные микроорганизмы попадают на лапки насекомых с фекалий.

Пример инфекции с фекально-оральным механизмом передачи
Одно из известных заболеваний человека — дизентерия. Это недуг, для которого характерны синдромы поражения ЖКТ и общей инфекционной интоксикации. Болезнь возникает из-за дизентерийных палочек, относящихся к роду шигелл. Способы передачи инфекции — водный, пищевой и контактно-бытовой.
В настоящее время дизентерия диагностируется в единичных случаях. Заражение происходит:
- из-за употребления воды из реки, колодцев, колонок, находящихся в неудовлетворительном санитарно-техническом состоянии;
- употребления недостаточно обработанной пищи (грязной, сырой).
Возможны также вспышки — групповые заболевания. Водные эпидемии бывают обусловлены нарушениями децентрализованного и централизованного водоснабжения. Контактно-бытовые вспышки зачастую происходят в дошкольных учреждениях из-за нарушения противоэпидемического режима (например, из-за некачественно выполняемых дезинфекционных мероприятий).
Пути передачи инфекции при аэрозольно-аэрогенном механизме
Этот механизм передачи имеет несколько названий. В специализированной литературе можно встретить такие наименования, как аспирационный, аэрозольный, капельный. Проанализировав их, можно понять, что аэрозольно-аэрогенному механизму передачи свойственна локализация возбудителя в органах дыхательной системы.
Микроорганизмы могут передаваться следующими способами (путями):
- Воздушно-капельным. Возбудитель выделяется при кашле, чихании, разговоре. Капельки инфицированной слизи попадают в окружающую среду, а затем с воздухом проникают в организмы здоровых людей.
- Воздушно-пылевым. При этом способе передачи здоровый человек заражается после попадания в организм частиц взвешенной пыли, содержащих инфекцию.
Примеры заболеваний с аэрозольно-аэрогенным механизмом передачи
Грипп является распространенным заболеванием вирусной природы. Основной способ передачи инфекции — воздушно-капельный. При недуге поражаются верхние дыхательные пути. Когда вирус проникает в организмздорового человека, появляются такие симптомы, как слабость, головные, мышечные и суставные боли. Поднимается температура тела. Через некоторое время больные начинают жаловаться на заложенность носа, боли в горле, сухой кашель.
Воздушно-пылевой способ передачи свойственен скарлатине — стрептококковой инфекции, характеризующейся мелкоточечной сыпью, ангиной и признаками общей интоксикации. При заболевании возбудители выделяются из организма больного человека с мокротой, гноем. Они очень устойчивы к воздействию факторов окружающей среды. Именно этим объясняется возможность заражения через воздух и пыль.
Пути передачи инфекции при трансмиссивном механизме
Для трансмиссивного механизма передачи характерно обитание возбудителей в крови хозяина. В здоровый организм инфекция попадает благодаря членистоногим (блохам, вшам, комарам, клещам, мухам). Переносчики подразделяются на специфических и неспецифических. В первую группу входят такие членистоногие, которые переносят определенные заболевания. Например, специфическими переносчиками малярии выступают комары, сыпного тифа — вши. Ко второй группе можно отнести мух, переносящих острые кишечные инфекции, брюшной тиф, гепатит А.
Трансмиссивным механизмом могут передаваться:
- антропонозы (резервуаром и источником инфекции служит только человек);
- зоонозы (резервуаром и источником инфекции выступают животные);
- антропозоонозы (источником инфекции могут быть как животные, так и люди).
Примеры болезней с трансмиссивным механизмом передачи
Одна из трансмиссивных инфекций — малярия. Это анропонозное заболевание, возбудителями которого являются простейшие из рода Plasmodium. Патогенные микроорганизмы передаются от больных людей к здоровым через комаров, относящихся к роду Anopheles. Новый хозяин становится заразным только тогда, когда в крови появляются половые формы возбудителя — гаметоциты. К примеру, при тропической малярии это происходит примерно через неделю после начала паразитемии и продолжается на протяжении года.
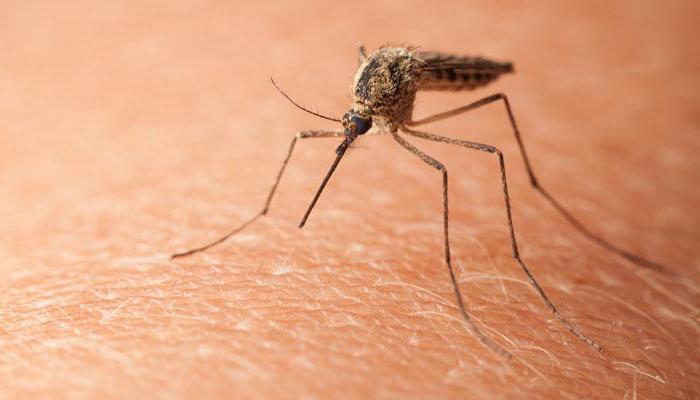
Еще один пример заболевания с трансмиссивным механизмом передачи — чума. Возбудителем является Yersinia pestis (неподвижная бактерия, имеющая форму палочки). Источником инфекции в природе выступают грызуны, а переносчиком — блохи. У этих кровососущих насекомых после употребления зараженной крови в пищеварительной системе начинает размножаться чумной микроб. Возбудители накапливаются и заполняют просвет пищеварительной трубки. При последующих укусах животных или людей блохи срыгивают возбудителей и обеспечивают тем самым заражение.
Пути передачи, присущие гемоконтактному механизму
Гемоконтактный механизм передачи характерен для многих инфекций: бактериальных, грибковых, вирусных, протозойных, паразитарных. Возбудители попадают в организм разными способами. По этой причине выделяют следующие способы передачи инфекции:
- вертикальный;
- парентеральный;
- трансплантационный;
- половой.
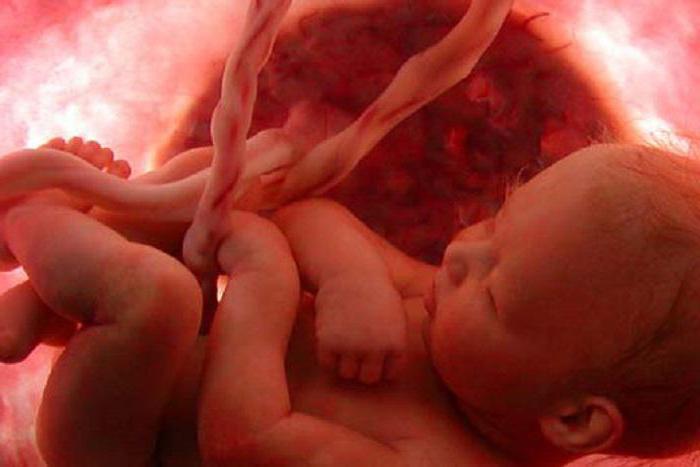
Вертикальный способ передачи инфекции объясняется проникновением возбудителя в тело плода из организма беременной женщины через плаценту. Для парентерального способа характерно проведение медицинских манипуляций. Например, в некоторых случаях люди заражаются в стоматологическом кабинете, когда врач использует нестерильные инструменты. Трансплантационный способ передачи инфекции реализуется при пересадке внутренних органов. Последний путь присущ заболеваниям, передающимся при половом сношении.
Помимо того, можно выделить контактный способ передачи инфекции. При нем заражение происходит при непосредственном соприкосновении с источником возбудителей и внесении на поверхность слизистых оболочек и кожи (например, при чесотке)
Пример болезни с гемоконтактным механизмом передачи
Актуальная медицинская и социальная проблема заключается в том, что многие люди не знают или игнорируют способы передачи половых инфекций, не предохраняются во время случайных связей. Именно поэтому ЗППП очень часто диагностируются врачами.
Примером инфекции с гемоконтактным механизмом передачи является ВИЧ. При этом заболевании поражается иммунная система. Она постепенно разрушается до формирования СПИДа (синдрома приобретенного иммунодефицита). Возбудитель — вирус из семейства ретровирусов. Источником заражения выступает больной человек.
Половой и вертикальный способы передачи инфекции являются основными (естественными) при этом заболевании. Также активно реализуется искусственный путь передачи (парентеральный и трансплантационный). При нем вирус проникает через поврежденную кожу и слизистые оболочки при лечебно-диагностических процедурах, введении наркотиков, выполнении татуировок в нестерильных условиях.
Внутрибольничные инфекции
Особого внимания заслуживают внутрибольничные инфекции (ВБИ). Это очень серьезная проблема. При ВБИ люди заражаются при поступлении в больницу или обращении за медицинской помощью. Внутрибольничные инфекции наносят значительный ущерб здоровью. Кроме того, они увеличивают продолжительность лечения и время пребывания в медицинском учреждении, вызывают осложнения, а иногда даже приводят к летальному исходу.

Способы передачи инфекции в медицинском учреждении разнообразны. Возбудители попадают в организмы людей как естественными (фекально-оральным, аэрозольно-аэрогенным), так и искусственными (при проведении инвазивных лечебных и диагностических процедур) путями. Внутрибольничные инфекции возникают не только из-за несоблюдения санитарно-гигиенического и противоэпидемического режима, но и из-за появления микроорганизмов, устойчивых к химиопрепаратам, антибиотикам и неблагоприятным факторам окружающей среды.
В заключение стоит отметить, что для каждого заболевания свойственны определенные пути (способы) передачи инфекций. Зная о том, как происходит заражение, можно предупредить возникновение у себя некоторых недугов (например, не употреблять грязные продукты, избегать случайных половых контактов, вести здоровый образ жизни и отказаться от наркотиков).
[youtube.player]Читайте также:


