Кальций при ревматоидном артрите обострение
Микроэлемент кальций (Calcium) необходим для прочности костей, суставов, связок и сухожилий. Его дефицит может спровоцировать развитие некоторых суставных заболеваний. Своевременно восполненный в организме микроэлемент может остановить прогрессирование артроза или артрита, а его недостаток — ускорить прогрессирование этих болезней. Но переизбыток вещества также вреден для человека. Поэтому врачи рекомендуют восполнять дефицит микроэлемента с помощью таблеток, а не порошков. Объяснение простое: в таблетированной форме содержится чётко установленная доза микроэлемента, а при использовании порошкообразных средств возможна передозировка.

Препараты кальция для суставов и связок
В аптеках можно приобрести препараты отечественных и зарубежных производителей. В настоящее время существует довольно широкий выбор доступных по цене и качественных средств, содержащих минерал. Минимальная стоимость препаратов на июнь 2017 года варьируется в рамках 5–130 рублей за блистер.
Таблетки для суставов и связок, содержащие микроэлемент:
Это наиболее популярные препараты. Производители также предлагают комбинированные средства с несколькими действующими веществами для восполнения не только дефицита кальция, но и других элементов и витаминов в организме.
Важно! Для каждого возраста существует своя суточная норма потребления различных микроэлементов. Дозировка также корректируется в зависимости от пола человека, условий труда, жизненных циклов (беременность, лактация, половое созревание).
Перед применением таблеток рекомендуется проконсультироваться со специалистом, чтобы не спровоцировать гиперкальциемию (переизбыток вещества в крови). Доктор поможет правильно подобрать индивидуальную суточную дозу и определит длительность приёма препарата исходя из результатов лабораторного обследования.
Роль микроэлемента в лечении гонартроза заключается в укреплении костной, хрящевой, соединительной ткани сочленений. Вещество также участвует в местных обменных процессах, что значительно ускоряет восстановление хрящей и связок, повреждённых болезнью.
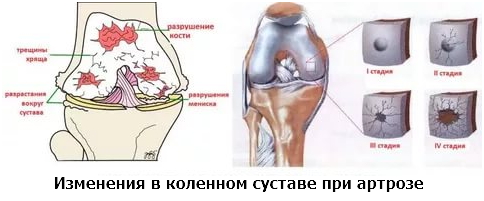
При артрозе коленей в суставах происходит истончение костной и хрящевой тканей, деформация костей, сужение суставной щели, образование костных наростов — остеофитов. Из-за таких трансформаций сочленение может потерять подвижность, при этом человеку угрожает ограничение свободы передвижения и работоспособности, вплоть до инвалидности. Одной из причин гонартроза является недостаток кальция в тканях организма. Поэтому врач рекомендует приём препаратов, содержащих этот микроэлемент.
При артрозе коленных суставов чаще употребляют следующие лекарственные препараты:
- Остеомед;
- Остеогенон;
- Остеомед Форте;
- Витрум Остеомаг;
- Calcium Magnesium Chelate;
- Биологически активные добавки, в составе которых есть этот микроэлемент, витамин D 3, коллагеновые волокна.
Когда течение болезни осложнено гиперкальциемией, то препараты, содержащие Ca, заменяют витаминными комплексами для костей и связок — Остеовит или Дигидрокверцитин Плюс.
При наличии артроза рекомендуется отдавать предпочтение комплексным препаратам. Дополнительные минералы и витамины в составе лекарства помогают организму усваивать Calcium, способствуют нормализации обмена веществ.
Если артроз разрушает хрящи и суставные поверхности костей, то артрит вызывает воспаление соединительнотканных суставных структур. Помимо этого, снижается плотность костей, возникает деформация сустава, постепенно развивается тугоподвижность сочленений, атрофия близлежащих мышц. На запущенных стадиях болезни суставы теряют свою функциональность, что может привести к инвалидности.

Ревматоидный артрит относится к прогрессирующим и часто рецидивирующим заболеваниям. Поэтому пациенты вынуждены длительно принимать кортикостероидные гормоны и часто повторять курсы нестероидных противовоспалительных средств. Такая интенсивная медикаментозная терапия способствует развитию остеопороза, поскольку кости теряют кальций. Поэтому в дополнение к основным лекарствам врачи рекомендуют принимать препараты, содержащие этот микроэлемент.
Таблетки для костей и суставов, содержащие ионы кальция:
- Кальция Лактат;
- Calcium Carbonate 1000 mg;
- Кальцимин Адванс;
- Vitrum Calcium + vitamin D3;
- Кальцепан;
- Нутримакс-Vision;
- Calcium – D3 Nycomed Forte;
- Компливит Актив.
При ревматоидном артрите лучше употреблять комплексные препараты, содержащие также экстракты лекарственных трав, витамины, дополнительные минералы — фосфор, калий, железо, цинк. Они повышают прочность костей и соединительной ткани, снимают воспаление, уменьшают боль. Кальций в комплексе с витаминами D, E, С, B, K лучше усваивается организмом. Их сочетание помогает быстрее восстановить хрящи и прочность связок, сухожилий, фиброзных оболочек, повышает эластичность соединительной ткани.
Пациентом с ревматоидным артритом нередко требуется немного завышать возрастную суточную норму кальция, так как большинство лекарств увеличивают потерю этого микроэлемента. Но подбирать дозировку можно только после лабораторного обследования и консультации специалиста, чтобы избежать избытка вещества в организме.
И артроз, и ревматоидный артрит лечат с помощью хондропротекторов, противовоспалительных средств и гормонов. В алгоритм терапии суставных заболеваний не включены лекарства, содержащие ионы кальция. Однако дефицит этого микроэлемента значительно ускоряет прогрессирование суставных болезней. Результаты обследований доказывают, что развитие артроза или артрита значительно замедляется у людей, которые дополнительно употребляют кальцийсодержащие препараты. Но определить дозировку, кратность приема и длительность курса лечения при суставных болезнях может только лечащий специалист.
Видеоролик о последствиях недостатка кальция и способах восполнения его дефицита в организме :
Видео о том, почему кальций может навредить:
Ревматоидный артрит представляет собой системное иммуновоспалительное заболевание соединительной ткани, проявляющееся хроническим эрозивно-деструктивным полиартритом с преимущественно симметричным поражением суставов кистей и стоп и сопровождающееся у бо
Ревматоидный артрит представляет собой системное иммуновоспалительное заболевание соединительной ткани, проявляющееся хроническим эрозивно-деструктивным полиартритом с преимущественно симметричным поражением суставов кистей и стоп и сопровождающееся у большинства больных образованием особого вида аутоантител (ревматоидный фактор). Женщины болеют в 3–4 раза чаще мужчин, причем заболевание у них начинается обычно в возрасте 35–45 лет.
Болезненные, тугоподвижные суставы не только мешают выполнять самые простые повседневные движения, но и значительно нарушают ритм нормальной жизни.
Ревматоидный полиартрит — тяжелое системное заболевание, которое проявляется прогрессирующим воспалительным синовитом, симметрично поражающим периферические суставы конечностей.
В соответствии с рекомендациями Американской ревматологической ассоциации (1987) при диагностике ревматоидного артрита целесообразно придерживаться следующих критериев:
- утренняя скованность суставов или вблизи суставов длительностью не менее 1 ч до ее полного исчезновения;
- опухание мягких тканей (артрит) трех суставов или более, наблюдаемое врачом (т. е. в период осмотра или в анамнезе под наблюдением врача);
- опухание (артрит) проксимальных межфаланговых, пястно-фаланговых или запястных суставов;
- симметричное опухание (артрит) как минимум в одной паре суставов;
- ревматоидные узелки;
- наличие ревматоидного фактора;
- обнаружение при рентгенологическом исследовании эрозий и (или) периартикулярного остеопороза в суставах кистей и стоп.
При длительно текущем заболевании деформируются пораженные суставы. Помимо суставов, при ревматоидном полиартрите нарушаются околосуставные структуры (связки, сухожилия и др.), развиваются ревматоидный васкулит (поражение мелких сосудов), остеопороз, происходит поражение внутренних органов.
В пользу иммунопатологического/аутоиммунного характера воспалительного процесса при ревматоидном артрите свидетельствует обнаружение у большинства больных в сыворотке крови и синовиальном выпоте из пораженных суставов аутоантител — ревматоидного фактора.
Большое значение в развитии ревматоидного артрита имеет генетическая предрасположенность. Это подтверждается выраженной семейной агрегацией заболевания, наличием у части больных ревматоидным артритом антигенов II класса главного комплекса гистосовместимости HLA DR4 и Dw4 (с носительством которых связывают тяжелое течение артрита и быстрое прогрессирование эрозивных изменений суставов). Рассматривается роль наследственных или приобретенных нарушений Т-супрессорной регуляции иммунных реакций, недостаточной функции моноцитарно-макрофагальной системы. Пусковую роль в развитии ревматоидного артрита могут играть: хронические очаги инфекции, гормональная перестройка организма, пищевая аллергия, предшествующие травмы суставов, длительное воздействие влажного холода и физическое перенапряжение.
При хроническом воспалении у края суставного хряща в месте прикрепления к эпифизам суставной капсулы происходит разрушение и замещение паннусом участков субхондральной костной ткани с образованием эрозий. Иногда разрастающиеся грануляции проникают через субхондральную замыкательную пластинку в костную ткань. Продукты костно-хрящевой деструкции, в свою очередь, оказывают раздражающее воздействие на синовиальную оболочку, что способствует поддержанию в ней воспалительного процесса. Одновременно возникают воспалительные изменения в капсуле сустава, связках, синовиальной выстилке сухожилий и синовиальных сумках с последующим их склерозированием, приводящему к стойкому ограничению подвижности пораженных суставов, подвывихам и контрактурам. Иногда наблюдается некроз и разрыв сухожилий, синовиальных сумок. Нередко отмечается развитие вторичного остеоартроза.
Воспалительный процесс при ревматоидном артрите характеризуется неуклонным прогрессированием, темпы которого зависят от активности воспалительного процесса. Даже в периоды клинической ремиссии в синовиальной оболочке сохраняются признаки воспаления. Постепенно паннус разрушает хрящ на значительной поверхности эпифиза, а замещающая его грануляционная ткань соединяет между собой противоположные суставные поверхности и в последующем трансформируется вначале в фиброзную, а затем в костную ткань, что приводит к образованию соответственно фиброзного и костного анкилоза, обусловливающего полную неподвижность пораженных суставов.
При рентгенологическом исследовании суставов отмечается асимметричность эрозивных изменений с частым и ранним анкилозированием суставов запястий.
Течение серонегативного ревматоидного артрита менее тяжелое, в прогностическом плане более благоприятное, чем при серопозитивной форме заболевания: слабее выражены деструктивные (эрозивные) изменения и функциональные нарушения суставов, реже наблюдаются ульнарная девиация пальцев кистей, контрактуры и анкилоз (за исключением анкилоза суставов запястья). Вместе с тем серонегативный ревматоидный артрит хуже, чем серопозитивный, поддается терапии базисными и иммуносупрессивными препаратами. Чаще развивается вторичный амилоидоз.
При лечении ревматоидного артрита используются НПВП, в тяжелых случаях применяются глюкокортикостероиды, иммуносупрессоры, с целью профилактики остеопороза обычно назначают комбинацию препаратов кальция и витамина D.
Несмотря на все успехи фармакологии, ревматоидный артрит до настоящего времени остается тяжелым заболеванием с неблагоприятным прогнозом.
Приведем пример из личного опыта ведения больной с ревматоидным артритом, представляющим, по мнению автора, научный интерес.
Больная В., возраст — 71 год, обратилась к неврологу в августе 2006 г. с жалобами на боли в суставах кистей, коленных суставах, в пояснице. Боль в суставах беспокоила днем и ночью, обычно была выраженной, нередко мигрирующей, обусловливала ограничение всех активных и пассивных движений в пораженных суставах. Артралгия зачастую сочеталась с выраженной миалгией, оссалгией, болями в сухожилиях. Из анамнеза: проявления полиостеоартроза в течение 15 лет, дебют суставного синдрома воспалительного характера в июне 2002 г. (отек и воспаление в области суставов, фебрильная лихорадка, подтвержденная лабораторно активность воспалительного процесса). Амбулаторно (сначала периодически, в последние 3 года постоянно) получала НПВП (ибупрофен, индометацин, диклофенак, ацеклофенак). С 2004 г. регулярно принимала кальций D3 (1 г кальция в сутки).
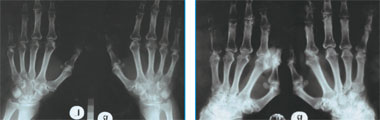 |
| Рис. 1. Рентгенограмма кистей больной В. 2003 г.: проявления полиостеоартроза, явных эрозий нет. Рис. 2. Рентгенограмма кистей больной В. 2006 г.: множественные кисты и эрозии, отрицательная динамика с 2003 г. |
Стационарно проходила лечение в городском ревматологическом центре г. Санкт-Петербурга (апрель 2003 г., июнь–июль 2006 г.) с диагнозом: ревматоидный артрит, серопозитивный, с системными проявлениями (субфебрилитет, амиотрофия, миалгии), активность 2-й степени, функциональная недостаточность суставов 1–2-й степени. Сопутствующая патология: ишемическая болезнь сердца, стенокардия II ФК. Гипертоническая болезнь 3-й степени, ОНМК (декабрь 2002 г.). Хронический бронхит вне обострения. Диффузный зоб второй стадии. Эутиреоз. Полиостеоартроз. Желчно-каменная болезнь.
С 2003 г. постоянно получает метотрексат в дозировке 2,5 мг 2 раза в неделю. Несмотря на проводимое лечение, суставной болевой синдром нарастал, учащались обострения, ухудшалось состояние костей (остеопороз, эрозии). Показательна рентгенография кистей (рис. 1–2).
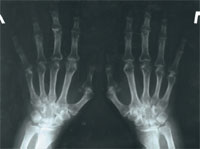 |
| Рис. 3. Рентгенограмма кистей больной В. 2007 г.: проявления полиостеоартроза, положительная динамика с 2006 г. |
С августа 2006 г. на фоне лечения метотрексатом неврологом был дополнительно назначен Структум в дозировке 500 мг 2 раза в день. Больная ориентирована врачом на длительный, до полугода, прием препарата. Некоторое уменьшение интенсивности (непрекращающегося в течение 2 последних месяцев) болевого синдрома наступило через 3 нед. Эпизоды обострений ревматоидного артрита были в течение 4 мес. К концу 5-го месяца комбинированной терапии (метотрексат + Структум) болевой синдром значительно снизился, уменьшилась утренняя скованность, спала отечность лучезапястных и коленных суставов.
В феврале 2007 г. была сделана рентгенография кистей (рис. 3). Результат сравнения с предыдущими рентгенографиями оказался более чем положительным (уменьшились эрозии костей). Прием структума продлен на 3 мес. По состоянию на май 2007 г. обострений суставного синдрома не наблюдалось в течение 4 мес, сохранялась небольшая отечность на лучезапястных (больше слева) и коленных суставах. С целью коррекции противоревматической терапии (снижение дозы метотрексата) больной рекомендована консультация в городском ревмоцентре.
И. Н. Бабурин
СПбНИПНИ им. В. М. Бехтерева, Санкт-Петербург
Ревматоидный артрит – это достаточно серьезное хроническое заболевание, представляющее собой генерализованное аутоиммунное поражение тканей суставов рук или ног. Лечение данной патологии является достаточно длительным и обязательно комплексным. Оно состоит из применения нестероидных лекарств, направленных на устранение воспаления, цитостатиков и гормональных средств. Обязательно назначается специализированная диета при ревматоидном артрите.
Лекарственные средства назначаются опытным ревматологом. По его схеме и по указанной им дозировке применяются назначенные препараты. Наряду с лекарственными средствами должна соблюдаться назначенная тем же специалистом диета при ревматоидном артрите. Она не заменяет прописанные препараты, но эффективно дополняет его и серьезно улучшает общее состояние больного.
Грамотно выстроенное питание значительно увеличит период ремиссии, сведет к минимуму вероятность возникновения опасных для человека осложнений.
Проявления артрита
Данное заболевание не имеет выявленных причин и оснований возникновения. Проблема провоцируется большим количеством факторов. Описывая особенности данного заболевания, стоит отметить ряд характерных симптомов, выраженность которых напрямую зависит от уровня развития патологии и степени поражения сустава.

Меры по оздоровлению нужно предпринимать при таких симптомах, как:
- Болевые ощущения в суставах, как в покое, так и при нагрузке;
- Отечность суставов, локальное повышение температуры, гиперемия кожи;
- Ослабленное состояние, повышенная потливость;
- Скованность движения по утрам;
- Увеличение лимфоузлов.
Если не предпринимать определенных мер по лечению патологии, есть риск столкнуться с такими осложнениями, как серьезная деформация суставов.
Главные правила питания
Чтобы полностью избавиться от заболевания и свести к минимуму все характерные для данной проблемы неприятные симптомы, важно знать, как выстроить питание при артрите суставов, что можно есть и что нельзя употреблять.
Если не поменять общий рацион питания, можно столкнуться со стремительным развитием болезни, к значительному усилению боли и воспалительных процессов. Правильное питание позволит добиться следующих положительных результатов:
- Предупреждение появления аллергии;
- Общая нормализация обмена веществ;
- Снижение частоты обострений;
- Отсутствие рецидивов;
- Увеличение ремиссии.

Выстраивая диету при ревматоидном артрите суставов, требуется соблюдать определенные правила. Вот самые основные из них.
Исключение вероятного аллергена
На основании исследований можно сделать вывод, что артрит приобретает острый вид при наличии той или иной аллергической активной реакции. Выстраивая диету при артрите суставов, каждый должен определить, какой продукт является причиной аллергии.
Для этой цели нужно подержать специальную элиминационную диету. Это периодическое исключение из рациона определенного продукта, а затем введение его обратно. Например, нужно на пару недель исключить все молочные продукты и во всех его вариантах приготовления. Через какое-то время данные продукты вводятся в рацион снова и наблюдается за тем, проявится ли обострение заболевания.
Данная процедура должна быть проведена со всеми потенциально аллергенными продуктами. Как только такая пища определяется, ее нужно обязательно исключить из рациона. Среди основных продуктов, которые способны вызвать аллергию и привести к обострению, можно выделить следующие:
- Все виды цитрусовых;
- Высокой жирности молоко;
- Кукурузная, пшеничная, а также ржаная и овсяная крупы;
- Овощи – не все, только баклажаны, помидоры и картофель;
- Какао и шоколад;
- Свинина.






Именно с ними нужно в первую очередь проводить элиминационную диету.
Допустимые блюда
Питание при артрите автоматически предполагает значительное увеличение общего количества продуктов растительного натурального происхождения. Если было определено, что молоко не является причиной аллергической реакции, можно придерживаться молочно-растительного питания. Такая схема при артрите суставов отлично улучшает общее самочувствие и состояние здоровья пациентов. Не менее эффективной является средиземноморская диета, наполненная такими продуктами, как:
- Рыба красная и белая, а также морепродукты;
- Фрукты;
- Все возможные овощи;
- Обычное растительное масло;
- Разные виды орех.
Разнообразные фрукты и овощи обязаны занимать серьезный объем в ежедневном меню. Питание при ревматоидном артрите строится на том, чтобы присутствовало 300-500 грамм свежих или отваренных овощей, а также 200-250 грамм разных фруктов.
Причина данной необходимости основана на том, что в подобных продуктах присутствует большое количество полезных для человека фитохимических нутриентов с высоким анальгетическим и эффективным противовоспалительным действием. В них присутствует разнообразные полезные витамины и минералы.
Запрещенные продукты
Заболевание устраняется достаточно долговременным курсовым приемом лекарственных препаратов. Они оказывают влияние на слизистую, одновременно с этим могут вызвать серьезную дисфункцию почечной и печеночной системы. Диета при артрите коленного сустава должна выстраиваться так, чтобы были исключены блюда и разнообразные продукты, способные серьезно нагрузить печень и почки. Итак, что запрещено готовить и кушать при артрите:
- Копчености, жареные, острые блюда и повышенной жирности;
- Крепкий чай, кофе, спиртное;
- Разные консервы;
- Все возможные сладости и шоколад;
- Тяжелые для печени животные жиры;
- Большое количество соли.
Людям, страдающим от артрита, все блюда нужно готовить на пару, разрешается запекать их и тушить.
Кальций – особое внимание

Диета при реактивном артрите автоматически предполагает включение в рацион разных продуктов, наполненных кальцием. Причина в том, что принимаемые препараты в состоянии вымыть из организма и из костей данный элемент.
Чтобы предотвратить это и избежать развития распространенного для взрослых людей остеопороза, являющегося прямым основанием для получения травм костей и суставов, нужно наполнить рацион продуктами, богатыми кальцием. Среди них можно отметить:
- Кисломолочные продукты с относительно низкой жирностью;
- Разные соевые блюда;
- Листовая зелень.
Снижение веса
Ревматологи советуют своим пациентам снизить вес, избавиться от лишних килограмм. Это поможет снизить нагрузку на суставы, которые и так воспалены. Это достаточно распространенная проблема, так как патологии с суставами влекут к некоторому ограничению подвижности и соответственно к повышению веса. Чтобы привести себя в норму, нужно исключить такие продукты, как:
- Быстрые простые углеводы и сахара, что в большом объеме содержатся в сладкой выпечке;
- Вредные избыточные жиры – натуральное сливочное масло и сдоба;
- Алкоголь.

Также стоит ввести в режим дня легкие физические нагрузки. Если проблемы проявляются очень ярко, вполне достаточно будет ввести ежедневные пешие прогулки.
Диета Донга
В процессе лечения данного заболевания стоит прибегнуть к схеме питания, которая известна, как диета Донга при ревматоидном артрите. Меню здесь строится с исключением красного мяса. Строгое соблюдение правил питания позволяет быстро снизить вес.
Выдерживается диета Донга при ревматоидном артрите на протяжении 10 полных недель. Одновременно с красным мясом потребуется исключить:
- Шоколад;
- Молочка;
- Острые специи и консерванты;
- Столовый уксус;
- Яичный желток;
- Спиртное.






Красное мясо необходимо заменить мясом птицы, но в относительно небольшом объеме. Предпочтение нужно отдавать кусочкам с минимальным количеством жира.
Многие задаются вопросом, можно ли кушать помидоры при артрите. Здесь установлен категорический запрет. Обусловлен он присутствующими в составе алкалоидами соланина, которые могут спровоцировать обострение. Данное вещество, но в меньшем объеме, присутствует в картофеле и в баклажанах.
Белковая диета
При наличии такой патологии, как ревматоидный артрит, не нужно соблюдать безбелковую диету. Это может вызвать не очень хорошие изменения в тканях, снизить аппетит, нарушить состав крови, а также ухудшить общее состояние организма.
Чтобы этого не произошло, больному рекомендуется усиленное питание с оптимальным соотношением жира, снижением углеводов и повышенным объемом белка. Если требуется вернуть аппетит, изредка можно проводить специальную обработку блюд, способную повысить аппетит.
После снижения выраженности острых симптомов, можно употреблять белок. Получить его можно, употребляя мясные, разные овощные, а также рыбные супы. Разрешаются разные напитки – натуральные соки, не очень крепкий чай и кофе. В относительно небольшом количестве можно употреблять рис, борщ, а также сгущенку.
Необходимо питаться маленькими порциями четыре-пять раза. Благодаря этому организм будет намного лучше усваивать присутствующие в продуктах полезные вещества без перезагрузки всей системы пищеварения.
Диета №10
Чтобы по максимуму сбалансировать питание, врачи часто назначают диету №10. Это оптимальный вариант быстро побороть все негативные симптомы заболевания. Чтобы понять суть данной схемы, стоит изучить примерный рацион на сутки:
- Первый завтрак – в духовке печеное яблоко, но без сахара и меда;
- Обед – омлет или гречка, чай с молоком;
- Дополнительный завтрак – снова печеное яблоко;
- Обед – суп на овощном бульоне, вареное мясо с вермишелью, диетическое желе из фруктов;
- Перекус – шиповниковый отвар;
- Ужин – печеная рыба, вареный картофель, чай;
- Непосредственно перед сном кефир.
В течении суток необходимо съедать 100 г хлеба, не больше. Если соблюдать правила питания, характерные для этой схемы, можно достаточно быстро получить положительный эффект. Все неприятные симптомы уходят, опухоль суставная полностью устраняется, восстанавливается подвижность. Одновременно с этим снижается вес больного и значительно улучшается общее самочувствие.
Питание в период ремиссии и при обострении
Здесь все элементарно — во время обострения заболевания правила питания должны быть как можно более строже. По мере улучшения состояния можно постепенно включать разрешенные блюда.
В обострении артрита важно соблюдать строгую схему питания. Нужно исключить такие провоцирующие воспаление блюда, которые характеризуются, как жирные, излишне соленые и жареные. В это время снижается общий объем белков в употребляемых блюдах.
Чтобы гарантированно избежать серьезных проблем со здоровьем по причине отсутствия белков, стоит уделить им особое внимание. Выстраивая рацион питания при артрите, нужно уделять внимание протеинам исключительно животного происхождения:
- Молоко;
- Все виды рыбы;
- Яйца.

Иногда можно немного обжаривать предварительно сваренные продукты.
Объем потребляемых жиров не больше нормы, то есть не больше одного грамма на один килограмм веса. При этом не менее 15% от всех жиров нужно отводить растительным маслам.
При обострении желательно ограничить углеводы. Крайне недопустимо вносить в рацион такие продукты, как:
- Мед;
- Все виды варенья;
- Сахар;
- Разнообразные сиропы.

Несколько ограничивается количество потребляемой соли. Ее не должно быть больше трех грамм за сутки. Важным правилом здесь является разрешение подсаливать пищу только после готовки, а не в период приготовления.
При появлении рецидива нужно получать много калия. Он содержится во фруктах, разных овощах и в зелени. Желательно употреблять много кисломолочных продуктов, в них присутствует кальций. Схема питания больного должна включать отруби, гречневую крупу и зелень. Из них можно получить такие важные витамины, как РР, В, В6, В2, В1, Р, С.
По мере того, как будет наблюдаться стихание воспаления, можно постепенно включать кисломолочные блюда, нежирное мясо и рыбу. Все это должно быть запеченным или вареным. Среди разрешенных продуктов при ревматоидном артрите можно выделить:
- Белое мясо птицы и телятина;
- Молочные кашки и сыры;
- Овсяная и гречка;
- Ржаная выпечка в количестве 200 грамм в день;
- Овощные блюда, ягоды и многочисленные фрукты;
- Кофе с молоком, сладкий некрепкий чай, компоты и соки.
В процессе выздоровления или при наступлении ремиссии разрешены такие блюда, как борщ и щи, супы на субпродуктах, простая рисовая каша, икра, разные пудинги.
Подводя итоги
Вне зависимости от того, какая схема питания была выбрана, она ни в коем разе не должна угнетать пациента. Желательно найти разные способы разнообразить схему питания, а также менять вариант подачи приготовленных блюд. Нужно всеми возможными способами стимулировать свой аппетит. Подобного результата можно добиться, осуществляя прогулки на природе, нужно как можно чаще проветривать помещение, а также внести в свой ежедневный режим хотя бы минимальные физические нагрузки. Соблюдение данных правил, а также поддержание хорошего настроения помогут быстро восстановить здоровье суставов.
Тщательное соблюдение диеты в при данном заболевании позволит снизить дозировку принимаемых препаратов, а также общее время их приема. Если следовать рекомендациям врача, состояние больного автоматически улучшится, болевые ощущения исчезнут, а суставы приобретут прежнюю подвижность и гибкость.
Читайте также:


