Камни в почках при ревматизме
Ревматоидный артрит является системным заболеванием. По мере прогрессирования патологии, воспалительный процесс может распространяться на внутренние органы, вызывая серьезные нарушения в их работе. Наиболее опасно поражение почек при ревматоидном артрите, так как это уменьшает длительность жизни пациента. При первых подозрениях на ухудшение работы почек следует обратиться к лечащему врачу и пройти комплексное обследование.
Почему возникают проблемы с почками?

Заболевания почек могут быть обусловлены самим артритом
Ревматоидный артрит не лечится, часто обостряется и дает осложнения на внутренние органы. В подавляющем большинстве случае первыми под удар попадают почки. Причем заболевания почек могут быть обусловлены самим артритом, либо действием препаратов, применяющихся для купирования симптоматики заболевания.
Оба случая одинаково опасны и требуют своевременного лечения почек, так как могут привести к опасным последствиям, вплоть до летального исхода.
Риски поражений почек при ревматоидном артрите возрастают при злокачественном заболевании, которое сложно поддается медикаментозному лечению и быстро прогрессирует.
Виды патологий и их симптомы

Женщины сталкиваются с осложнением чаще, чем мужчины
Вероятные осложнения на почки можно поделить на две группы – первичные поражения, вызванные непосредственно изменениями, происходящими в организме на фоне артрита, и вторичные патологии, развивающиеся на фоне приема медикаментов.
По статистике, с заболеваниями почек сталкиваются около 10% пациентов с ревматоидным артритом. Риск такого осложнения возрастает пропорционально возрасту. Как правило, первые симптомы ухудшения работы органа диагностируются в возрасте старше 50 лет. Женщины сталкиваются с осложнением чаще, чем мужчины. Во многом это обусловлено тем, что 2/3 пациентов с артритом – это женщины. К тому же, у представительниц прекрасного пола есть один отягощающий фактор, повышающий риск развития осложнений – это наступление менопаузы. По статистике, во время климакса артрит чаще обостряется и быстрее прогрессирует.
Лекарственный нефрит относится к вторичным поражениям почек на фоне артрита. Это заболевание может быть следствием длительной терапии антибиотиками, кортикостероидами или нестероидными противовоспалительными средствами. Патология характеризуется развитием асептического воспалительного процесса в органе.
- быстрая утомляемость;
- боль в пояснице;
- мигрень;
- отеки;
- уменьшение объема мочи.
При нефритах возможно изменение цвета мочи. Она становится мутной, могут появляться вкрапления крови.
Данная патология относится к прямым следствиям ревматоидного артрита. Болезнь характеризуется отложением иммунных комплексов вдоль стенок клубочковых капилляров. Это приводит к развитию ряда специфических симптомов:
- отек лица;
- отеки рук и ног;
- протеинурия;
- помутнение мочи.
При этом изменения в объеме мочи или частоте мочеиспускания не наблюдаются.
Амилоидоз почек – наиболее распространенное осложнение при ревматоидном артрите. С ним сталкивается каждый десятый пациент с ревматоидным артритом. Болезнь развивается как на фоне медикаментозной терапии, так и в результате быстрого прогрессирования артрита. Стоит отметить, что амилоидоз может проявляться как в начале развития артрита, так и при многолетнем течении заболевания.
При амилоидозе происходит нарушение белкового обмена. Это негативно сказывается на работе почек, печени, селезенки. Прогрессирующий амилоидоз опасен нарушениями работы сердечно-сосудистой системы и развитием почечной недостаточности. Острая почечная недостаточность потенциально опасна летальным исходом.
- протеинурия;
- отеки лица и нижних конечностей;
- почечная недостаточность;
- внезапное повышение уровня холестерина;
- увеличение объема печени;
- набухание лимфатических узлов.
Амилоидоз диагностируется по наличию белка в моче. Для выявления этого заболевания необходимо сдать соответствующие анализы.
Гранулематоз – это системное аутоиммунное нарушение, поражающее почки, миокард, легкие и другие внутренние органы. Болезнь является прямым следствием ревматоидного артрита и опасна развитие осложнений, несовместимых с жизнью.
Патология характеризуется поражение почечных клубочков. Симптомы заболевания:
- кровь в моче;
- артериальная гипертензия;
- протеинурия;
- острая почечная недостаточность.
Если патология своевременно не выявлена, она переходит в хроническую форму и поражает все большее количество органов и систем. Гранулематоз опасен риском развития тяжелой формы хронической почечной недостаточности.
Васкулит почек является редким осложнением ревматоидного артрита, однако очень опасен, и требует своевременного выявления. Патология характеризуется воспаление кровеносных сосудов по всему телу. В патологический процесс вовлекаются сосуды кожи, почек, печени, головного мозга. Васкулит носит системный характер и быстро прогрессирует. При поражении почек наблюдается нарушение мочевыделения, болевой синдром в пояснице, в тяжелых случаях возможно внутреннее кровотечение и некроз.
Диагностика

При первых же симптомах нужно обратиться к врачу
Обратиться к врачу необходимо при появлении отеков лица и конечностей, изменениях уродинамики и повышении артериального давления. Эти симптомы являются общими для различных нарушений работы почек.
Необходимые обследования для выявления патологии:
- анализ мочи;
- анализ крови;
- УЗИ почек;
- УЗИ лимфатических узлов.
Обычно этих обследований достаточно для постановки диагноза и назначения схемы терапии.
Принцип лечения

Лечение почек при артрите необходимо начинать сразу же
Лечение амилоидоза почек при ревматоидном артрите и других патологий почек должно быть комплексным. Терапия включает:
- устранение инфекционных агентов;
- диетотерапию;
- почечно-заместительную терапию;
- симптоматическое лечение.
При воспалении почек применяют специальные препараты. Так как осложнения на этот орган связан с аутоиммунным процессом, назначают специальную корректирующую терапию для уменьшения иммунопатологического ответа организма при ревматоидном артрите.
Симптоматическое лечение патологий почек включает прием диуретиков и препаратов железа. При повышении артериального давления вследствие отеков на фоне почечной недостаточности необходимо принимать препараты гипотензивного действия.
Почечно-заместительная терапия зависит от тяжести нарушения функции органа. Для этого применяется гемодиализ, позволяющий скорректировать химический состав крови, тем самым уменьшив нагрузку на почки.
Лечение осложнений ревматоидного артрита народными средствами нецелесообразно и может навредить здоровью. При патологиях почек народные средства можно принимать лишь после медикаментозной терапии. Рекомендовать народные средства нельзя, так как при почечной недостаточности и амилоидозе они могут навредить здоровью.
Диетотерапия необходима как для продления ремиссии при артрите, так и для уменьшения нагрузки на почки. Рекомендуется минимизировать потребление мяса, увеличив количество субпродуктов, в первую очередь печени, в рационе. Нужно отказаться от полуфабрикатов, копченостей, большого количества соли. Основной упор делается на фрукты и овощи, каши, рыбу и птицу.
Что будет без лечения?

Почечная недостаточность становится причиной летального исхода
По статистике, почечные нарушения встречаются у каждого третьего пациента с ревматоидным артритом. Примерно в 10% случаев диагностируются опасные для жизни нарушения работы почек. При этом патологии почек своевременно устанавливаются лишь в 53% случаев, у остальных пациентов почечная недостаточность становится причиной летального исхода и выявляется посмертно.
По последним данным, примерно в 38% случаев ранней смертности у пациентов с ревматоидным артритом, летальный исход провоцирует острая почечная недостаточность, развивающаяся как вторичное осложнение аутоиммунного заболевания соединительной ткани. В связи с этим каждый пациент должен как минимум дважды в год проходить комплексное обследование для своевременного выявления патологии почек.
Как сохранить ремиссию?
Продлить ремиссию при артрите и минимизировать риски развития опасных осложнений поможет только бережное отношение к собственным суставам. Пациент должен выполнять рекомендации врача, избегать травм и переохлаждений, своевременно лечить любые инфекционные заболевания и соблюдать гипоаллергенную диету.
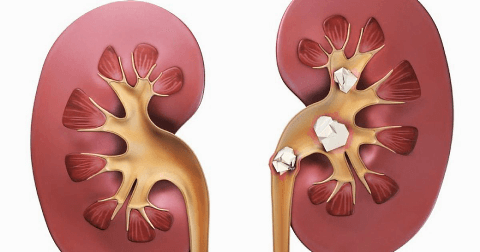
Камни в почках – твердые кристаллообразные отложения, которые состоят из нерастворимых солей, образующихся в человеческом организме при нарушении обмена веществ. Камни могут быть разной величины – одни размером с песчинку, другие от нескольких сантиметров в диаметре. Обычно пациент даже не подозревает об их наличии, пока они не начинают продвигаться к выходу из почки, чем способны причинить сильную боль.
Как правило, камни образуются в одной почке. Но в 15-30% случаев патология способна поражать сразу обе почки. Могут образовываться как одиночные камни, так и множественные – иногда их количество доходит до нескольких тысяч.
Виды камней в почках
Камни в почках различаются по форме и составу. По форме они могут быть:
- плоскими;
- округлыми;
- угловатыми;
- коралловидными (имеют размеры почечной лоханки и имитируют ее внутреннюю форму – это наиболее сложная и редкая разновидность заболевания).
В зависимости от состава, встречаются следующие камни:
- Фосфатные. Образуются из солей фосфорной кислоты. Такие камни имеют сероватый цвет и мягкую консистенцию, за счет чего легко крошатся. Могут быть как гладкими, так и шершавыми.
- Цистиновые. Возникают из соединений цистина (серосодержащей аминокислоты). Камни округлой формы, гладкие, мягкие, желтоватого цвета.
- Оксалатные. Образуются из солей щавелевой кислоты. Камни плотные, с сильно шероховатой неровной поверхностью.
- Уратные. Образуются из солей мочевой кислоты. Камни гладкие или слегка шероховатые, плотные.
- Карбонатные. Возникают из солей карбонатной кислоты. С гладкой поверхностью, мягкой консистенцией, бывают разной формы.
- Холестериновые. Возникают на основе холестерина. Имеют черную окраску, мягкую консистенцию, легко крошатся.
- Белковые. Образуются из белка фибрина и солей. Это плоские и мягкие камни, окрашенные в белый цвет.
Карбонатные, холестериновые и белковые образования в чистом виде встречаются редко. Существует еще одна разновидность камней – смешанные. Это значит, что они имеют неоднородную структуру и разный состав на отдельных участках. Чаще всего смешанными являются коралловидные камни.
Причины образования камней в почках
Факторы, провоцирующие образование камней, бывают внутренними и внешними. Внутренними причинами являются:
- генетическая предрасположенность;
- пиелонефрит, уретрит, цистит и другие воспалительные заболевания мочевыделительной системы, имеющие инфекционное происхождение;
- нарушения обмена веществ: гиперпаратиреоз (гиперфункция околощитовидных желез), подагра;
- инфекционные заболевания, не связанные с мочевыводящим трактом (ангина, остеомиелит, фурункулез, сальпингоофорит и т.д.);
- избыток, нехватка или повышенная активность некоторых ферментов в организме;
- заболевания печени и желчевыводящих путей;
- врожденные аномалии почек, мочеточников;
- заболевания ЖКТ (гастрит, панкреатит и т.д.);
- недостаток двигательной активности, обусловленный постельным режимом (вследствие травм, болезней).
К внешним причинам относятся:
- неблагоприятное воздействие окружающей среды;
- особенности почвы, климата, химического состава употребляемой в местности проживания воды (наличие некоторых солей в составе);
- малоподвижный образ жизни;
- вредные условия труда (тяжелая физическая работа, высокие температуры, химические испарения и т.д.);
- злоупотребление пищей, богатой пуринами (азотистыми соединениями, которые преобразуются в человеческом организме в мочевую кислоту): к таким продуктам относятся мясо и субпродукты, рыба (особенно речная), спаржа, цветная капуста, брокколи;
- употребление слишком малого количества жидкости.
Симптомы
О наличии в почках камней сообщают следующие признаки:
- Боли в области поясницы, в боку или внизу живота (также могут отдавать в паховую область). Неприятные ощущения обычно усиливаются при физических нагрузках, движении, езде по неровным дорогами, а также после употребления жидкости в большом количестве или спиртного. Боли могут быть периодическими или постоянными (в этом случае они периодами усиливаются, затем стихают, но не проходят полностью). Часто встречающаяся разновидность боли при камнях – почечная колика. Приступ длится от нескольких часов до нескольких дней. Схваткообразные боли то нарастают, то спадают, и временами способны быть настолько сильными, что пациент не может сдержать крика.
- Кровь в моче. Урина может быть интенсивно красной или розоватой. А у некоторых пациентов кровь в моче обнаруживается лишь по результатам анализов.
- Задержка мочеиспускания при наличии позывов. Это опасное состояние, при котором необходимо немедленно обратиться к врачу. Оно обусловлено закупоркой мочевых путей камнями. Самостоятельно опорожнить мочевой пузырь пациент неспособен – требуется установка катетера. Задержка мочеиспускания может сопровождаться рвотой, кожным зудом, диареей, судорогами, головной болью, выделением холодного пота, ознобом, лихорадкой.
- Песок в моче.
- Частые позывы к мочеиспусканию.
- Тошнота и/или рвота.
- Помутнение мочи.
- Боли при мочеиспускании.
- Повышение температуры и артериального давления.
Признаки обычно проявляются при запущенном заболевании. На ранних стадиях патология может длительное время протекать бессимптомно. Поэтому важно ежегодно проходить профилактические осмотры у уролога.
Возможные осложнения
При отсутствии лечения при наличии камней в почках могут возникнуть следующие осложнения:
- нарушение оттока мочи вследствие закупорки мочевыводящих путей камнями;
- инфекции органов мочевыделительной системы;
- хронические воспалительные заболевания почек;
- боли, не проходящие при применении консервативных методов лечения;
- острая почечная недостаточность;
- анемия (развивается при регулярном присутствии крови в моче).
Диагностика
Диагностика заболевания осуществляется урологом, который при необходимости направляет пациента к хирургу. Сначала проводятся сбор анамнеза и осмотр пациента. Затем назначаются следующие обязательные исследования:
- общие и биохимические анализы мочи и крови;
- урография (рентгенологическое обследование мочевыводящих путей);
- УЗИ органов мочевыделительной системы.
Дополнительно могут быть назначены:
- компьютерная томография почек (для оценки размеров и плотности камня и состояния окружающих тканей);
- радионуклидное сканирование почек (для оценки функции почек);
- посев мочи на микрофлору (для выявления инфекции в органах мочевыделительной системы).
Лечение

Хирургическое лечение назначается в следующих случаях:
- при неэффективности консервативной терапии;
- при наличии осложнений.
Перед операцией пациенту назначают антибиотики, антиоксиданты и препараты, улучшающие микроциркуляцию крови.
Хирургическое вмешательство может быть:
- малоинвазивным (малотравматичным, операция производится через небольшие проколы или естественные отверстия);
- традиционным (открытое хирургическое вмешательство осуществляется через разрезы).
К малоинвазивным методам относятся:
- Лапароскопические операции. В области поясницы делают маленький надрез (1-2 см), через который в почку вводят специальный инструмент троакар (представляет собой трубку) и зонд. Если камень небольших размеров, его извлекают сразу, если крупный – предварительно дробят.
- Эндоскопические операции. Такое хирургическое лечение проводится через естественные пути или через небольшие проколы с помощью прибора эндоскопа.
К традиционным хирургическим методам относятся:
- Нефролитомия – операция, при которой камень устраняют из лоханки или чашечек почки;
- Уретеролитотомия – хирургическое удаление камня из мочеточника;
- Пиелолитотомия – устранение образования из почечной лоханки.
К традиционным хирургическим методам прибегают, если камень имеет внушительные размеры или у пациента наблюдается почечная недостаточность.
Профилактика
После операции важно принимать профилактические меры. В противном случае камни могут возникнуть повторно. Профилактика включает в себя:
- Употребление достаточного количества воды (1,5-2 л в день). А в жаркую погоду или при активных физических нагрузках рекомендуется пить раз-два в час (по 100-150 мл воды).
- Соблюдение диеты. Разработку рациона должен осуществлять доктор, учитывая состав камней, а также особенности организма и анамнез пациента.
- Ежедневная физическая активность – для улучшения кровотока. Пеших прогулок будет вполне достаточно. Однако они должны быть регулярными и включать в себя не менее 10 000 шагов в день (необязательно проходить такое количество за один раз).
- Ограничение количества употребляемого спиртного (а лучше вообще от него отказаться).
- Сокращение количества употребляемой соли – для уменьшения нагрузки на почки.
- Избегание переохлаждения.
- Отказ от употребления слишком холодных напитков (особенно тех, что содержат дрожжи: квас, пиво).
- Своевременное лечение заболеваний, особенно инфекционных.
- Ежегодная сдача общего анализа мочи.
- Санаторно-курортное лечение. Пациенту, перенесшему операцию по удалению камней из почек, рекомендуется по возможности ежегодно (1-2 раза) посещать курорты с минеральными водами.
Также доктор может назначить лекарственную терапию, направленную на предупреждение повторного образования камней.
Ревматоидный артрит является системным заболеванием. По мере прогрессирования патологии, воспалительный процесс может распространяться на внутренние органы, вызывая серьезные нарушения в их работе. Наиболее опасно поражение почек при ревматоидном артрите, так как это уменьшает длительность жизни пациента. При первых подозрениях на ухудшение работы почек следует обратиться к лечащему врачу и пройти комплексное обследование.
Почему возникают проблемы с почками?
Заболевания почек могут быть обусловлены самим артритом
Ревматоидный артрит не лечится, часто обостряется и дает осложнения на внутренние органы. В подавляющем большинстве случае первыми под удар попадают почки. Причем заболевания почек могут быть обусловлены самим артритом, либо действием препаратов, применяющихся для купирования симптоматики заболевания.
Оба случая одинаково опасны и требуют своевременного лечения почек, так как могут привести к опасным последствиям, вплоть до летального исхода.
В группу риска развития осложнений на почки входят пациенты с длительным течением ревматоидного артрита, терапия которого осуществлялась бессистемно либо неправильно. Как правило, осложнения на почки часто выступает следствием неумелых попыток самолечения сильнодействующими препаратами.
Риски поражений почек при ревматоидном артрите возрастают при злокачественном заболевании, которое сложно поддается медикаментозному лечению и быстро прогрессирует.
Виды патологий и их симптомы
Женщины сталкиваются с осложнением чаще, чем мужчины
Вероятные осложнения на почки можно поделить на две группы – первичные поражения, вызванные непосредственно изменениями, происходящими в организме на фоне артрита, и вторичные патологии, развивающиеся на фоне приема медикаментов.
По статистике, с заболеваниями почек сталкиваются около 10% пациентов с ревматоидным артритом. Риск такого осложнения возрастает пропорционально возрасту. Как правило, первые симптомы ухудшения работы органа диагностируются в возрасте старше 50 лет. Женщины сталкиваются с осложнением чаще, чем мужчины. Во многом это обусловлено тем, что 2/3 пациентов с артритом – это женщины. К тому же, у представительниц прекрасного пола есть один отягощающий фактор, повышающий риск развития осложнений – это наступление менопаузы. По статистике, во время климакса артрит чаще обостряется и быстрее прогрессирует.
Лекарственный нефрит относится к вторичным поражениям почек на фоне артрита. Это заболевание может быть следствием длительной терапии антибиотиками, кортикостероидами или нестероидными противовоспалительными средствами. Патология характеризуется развитием асептического воспалительного процесса в органе.
- быстрая утомляемость;
- боль в пояснице;
- мигрень;
- отеки;
- уменьшение объема мочи.
При нефритах возможно изменение цвета мочи. Она становится мутной, могут появляться вкрапления крови.
Данная патология относится к прямым следствиям ревматоидного артрита. Болезнь характеризуется отложением иммунных комплексов вдоль стенок клубочковых капилляров. Это приводит к развитию ряда специфических симптомов:
- отек лица;
- отеки рук и ног;
- протеинурия;
- помутнение мочи.
При этом изменения в объеме мочи или частоте мочеиспускания не наблюдаются.
Специфическим симптомом, который должен насторожить пациента, является внезапная отечность лица и конечностей. При появлении такого признака следует проконсультироваться с врачом.
Амилоидоз почек – наиболее распространенное осложнение при ревматоидном артрите. С ним сталкивается каждый десятый пациент с ревматоидным артритом. Болезнь развивается как на фоне медикаментозной терапии, так и в результате быстрого прогрессирования артрита. Стоит отметить, что амилоидоз может проявляться как в начале развития артрита, так и при многолетнем течении заболевания.
При амилоидозе происходит нарушение белкового обмена. Это негативно сказывается на работе почек, печени, селезенки. Прогрессирующий амилоидоз опасен нарушениями работы сердечно-сосудистой системы и развитием почечной недостаточности. Острая почечная недостаточность потенциально опасна летальным исходом.
- протеинурия;
- отеки лица и нижних конечностей;
- почечная недостаточность;
- внезапное повышение уровня холестерина;
- увеличение объема печени;
- набухание лимфатических узлов.
Амилоидоз диагностируется по наличию белка в моче. Для выявления этого заболевания необходимо сдать соответствующие анализы.
Гранулематоз – это системное аутоиммунное нарушение, поражающее почки, миокард, легкие и другие внутренние органы. Болезнь является прямым следствием ревматоидного артрита и опасна развитие осложнений, несовместимых с жизнью.
Патология характеризуется поражение почечных клубочков. Симптомы заболевания:
- кровь в моче;
- артериальная гипертензия;
- протеинурия;
- острая почечная недостаточность.
Если патология своевременно не выявлена, она переходит в хроническую форму и поражает все большее количество органов и систем. Гранулематоз опасен риском развития тяжелой формы хронической почечной недостаточности.
Васкулит почек является редким осложнением ревматоидного артрита, однако очень опасен, и требует своевременного выявления. Патология характеризуется воспаление кровеносных сосудов по всему телу. В патологический процесс вовлекаются сосуды кожи, почек, печени, головного мозга. Васкулит носит системный характер и быстро прогрессирует. При поражении почек наблюдается нарушение мочевыделения, болевой синдром в пояснице, в тяжелых случаях возможно внутреннее кровотечение и некроз.
Патология требует срочной диагностики. Васкулит может долгое время никак не проявляться, поэтому пациентам с ревматоидным артритом рекомендовано дважды в год проходить полное обследование.
Диагностика
При первых же симптомах нужно обратиться к врачу
Обратиться к врачу необходимо при появлении отеков лица и конечностей, изменениях уродинамики и повышении артериального давления. Эти симптомы являются общими для различных нарушений работы почек.
Необходимые обследования для выявления патологии:
- анализ мочи;
- анализ крови;
- УЗИ почек;
- УЗИ лимфатических узлов.
Обычно этих обследований достаточно для постановки диагноза и назначения схемы терапии.
Принцип лечения
Лечение почек при артрите необходимо начинать сразу же
Лечение амилоидоза почек при ревматоидном артрите и других патологий почек должно быть комплексным. Терапия включает:
- устранение инфекционных агентов;
- диетотерапию;
- почечно-заместительную терапию;
- симптоматическое лечение.
При воспалении почек применяют специальные препараты. Так как осложнения на этот орган связан с аутоиммунным процессом, назначают специальную корректирующую терапию для уменьшения иммунопатологического ответа организма при ревматоидном артрите.
Симптоматическое лечение патологий почек включает прием диуретиков и препаратов железа. При повышении артериального давления вследствие отеков на фоне почечной недостаточности необходимо принимать препараты гипотензивного действия.
Почечно-заместительная терапия зависит от тяжести нарушения функции органа. Для этого применяется гемодиализ, позволяющий скорректировать химический состав крови, тем самым уменьшив нагрузку на почки.
Лечение осложнений ревматоидного артрита народными средствами нецелесообразно и может навредить здоровью. При патологиях почек народные средства можно принимать лишь после медикаментозной терапии. Рекомендовать народные средства нельзя, так как при почечной недостаточности и амилоидозе они могут навредить здоровью.
В некоторых случаях можно применять народные средства с мочегонным эффектом – почечные сборы, отвар плодов шиповника, настой семян петрушки. Пить такие лекарства можно только после консультации с врачом.
Диетотерапия необходима как для продления ремиссии при артрите, так и для уменьшения нагрузки на почки. Рекомендуется минимизировать потребление мяса, увеличив количество субпродуктов, в первую очередь печени, в рационе. Нужно отказаться от полуфабрикатов, копченостей, большого количества соли. Основной упор делается на фрукты и овощи, каши, рыбу и птицу.
Что будет без лечения?
Почечная недостаточность становится причиной летального исхода
По статистике, почечные нарушения встречаются у каждого третьего пациента с ревматоидным артритом. Примерно в 10% случаев диагностируются опасные для жизни нарушения работы почек. При этом патологии почек своевременно устанавливаются лишь в 53% случаев, у остальных пациентов почечная недостаточность становится причиной летального исхода и выявляется посмертно.
По последним данным, примерно в 38% случаев ранней смертности у пациентов с ревматоидным артритом, летальный исход провоцирует острая почечная недостаточность, развивающаяся как вторичное осложнение аутоиммунного заболевания соединительной ткани. В связи с этим каждый пациент должен как минимум дважды в год проходить комплексное обследование для своевременного выявления патологии почек.
Как сохранить ремиссию?
Продлить ремиссию при артрите и минимизировать риски развития опасных осложнений поможет только бережное отношение к собственным суставам. Пациент должен выполнять рекомендации врача, избегать травм и переохлаждений, своевременно лечить любые инфекционные заболевания и соблюдать гипоаллергенную диету.
Симптомы поражения почек чаще возникают при повторных атаках ревматизма; в очень редких случаях они являются первыми или одними из первых проявлений ревматизма.
Наиболее часто встречающийся очаговый нефрит, как правило, характеризуется отсутствием жалоб и проявляется умеренным, но стойким мочевым синдромом. Отмечаются небольшая, но упорная протеинурия, интермиттирующая микрогематурия.
Диффузный нефрит, хотя и встречается значительно реже, но имеет в клинике ревматизма большее значение; при этом наблюдается латентный, гипертонический, нефротический или смешанный его тип. Ведущими клиническими признаками диффузного ревматического нефрита являются мочевой синдром и снижение концентрационной функции почек. Такой важный симптом, как отеки, представляет большие трудности для трактовки, особенно у больных с сформировавшимся пороком сердца, поскольку у них он чаще обусловлен наличием сердечной недостаточности. НС развивается очень редко, как правило, при тяжелом течении ревматизма и выявляется на высоте одного из обострений болезни. Клинически этот синдром характеризуется признаками, свойственными вообще НС, хотя гиперхолестеринемия может отсутствовать.
В нашей клинике из 39 больных ревматическим диффузным нефритом у 7 мы диагностировали НС, причем у 6 он был подтвержден на вскрытии.
Почечный синдром, развившись у больных ревматизмом, в ряде случаев, особенно при появлении азотемии, может привести к исчезновению некоторых признаков ревматической активности. В очень редких случаях поражение почек может прогрессировать и явиться причиной летального исхода. Приводим пример.
Больной Ч., 22 лет, поступил в клинику 29.08.74 г. с жалобами на слабость, одышку, отеки ног, кожный зуд. В 1965 г. в возрасте 15 лет перенес хорею. В 1966 г. во время ревматической атаки диагностирован митральный порок сердца. В 1969 г. во время очередной атаки выявлены протеинурия, гематурия. В 1973 г. после охлаждения вновь возник рецидив ревматизма, отмечено формирование недостаточности клапанов аорты; в этот же период появились признаки почечной недостаточности. Проведенная терапия противовоспалительными средствами, сердечными гликозидами привела к некоторому улучшению. Летом 1974 г. вновь наступило ухудшение, в связи с чем госпитализирован в нашу клинику.
При поступлении состояние тяжелое. Анасарка. АД 200/100 мм рт. ст. Клинико-рентгенологические данные свидетельствовали о наличии митрально-аортального порока сердца в стадии декомпенсации. Температура оставалась стойко нормальной. Анализ крови: Нb 77 г/л, л. 3800, СОЭ 60 мм/ч. Анализ мочи: относительная плотность 1,010, белок 6‰, л. 2—4 в поле зрения, эр. 40—50 в поле зрения. Биохимический анализ крови: общий белок 5— 4 г/л, альбумины 2,8 г/л, глобулины 18 отн.%, холестерин 90 ммоль/л, креатинин 0,7 ммоль/л, КФ 7,8 мл/мим. Осадочные пробы не изменены. Посев крови стерилен. На основании лейкопении, анемии, почечного синдрома у больного заподозрен постравматический затяжной септический эндокардит. Проводимая терапия антибиотиками, сердечными гликозидами, мочегонными не привела к улучшению и 30.09.74 г. наступила смерть при явлениях нарастающей почечной недостаточности.
На вскрытии диагноз затяжного септического эндокардита подтвержден не был. Диагностированы ревматический митрально-аортальный порок сердца, диффузный ГН с исходом в сморщивание почки, фибринозный перикардит, плеврит.
Таким образом, патологический процесс в почках, начавшийся исподволь у больного с ревматическим пороком сердца, продолжал прогрессировать, стал ведущим в клинической картине заболевания и привел к летальному исходу. Обращает на себя внимание развитие у данного больного наиболее редкого варианта НС и крайне неблагоприятного в прогностическом отношении терминального НС.
При ревматизме, особенно наличии порока сердца, относительно часто наблюдаются инфаркты почек. На вскрытии они обнаруживаются более чем в 1/3 случаев [Грицюк А. И., 1973], что касается патогенеза инфарктов почек при ревматизме, то, по мнению многих авторов, помимо эмболий, у больных с пороками сердца (особенно при эндокардитах, мерцательной аритмии) ведущая роль в их развитии принадлежит тромбангитам ревматической этиологии. Развитию тромбозов сосудов могут способствовать нарастающая недостаточность кровообращения, уменьшение количества гепарина в циркулирующей крови и весьма высокая толерантность больных ревматизмом к гепарину [Залесский Г. Д., 1965].
Амилоидоз почек при ревматизме встречается крайне редко. Е. М. Тареев, признавая еще в 1936 г., что развитие амилоидоза возможно и при отсутствии нагноительных процессов в организме, среди 17 больных с НС установил, что у одного этиологическим фактором амилоидоза почек явился ревматизм. Серов В. В. и Шамов И. А. (1977) на 232 наблюдения амилоидоза диагностировали ревматизм лишь у 1 больного. Во всех случаях, описанных разными авторами, амилоидоз был выявлен у больных с непрерывно рецидивирующим течением ревматизма. Данные вскрытия подтверждали активность ревматического процесса. Интерес представляет следующее наше наблюдение.
Больная И., 26 лет, находилась под наблюдением клиники с 1968 г. В 1961 г. диагностирован ревматический митральный порок сердца, в 1968 г. — недостаточность клапанов аорты. В 1971 г. выявлены изменения в моче (белок 15‰, относительная плотность 1,012).
При поступлении в клинику в августе 1972 г. жалобы на одышку в покое, отеки лица, ног, слабость. Клиническое обследование, помимо комбинированного митрально-аортального порока сердца с признаками нарушения кровообращения по малому и большому кругу, выявило классический НС (протеинурия 9,5‰, гипопротеинемия 60 г/л, гиперхолестеринемия 133 ммоль/л). Отмечено снижение КФ до 50 мл/мин, относительной плотности мочи до 1011. Диагностирован хронический ГН нефротического типа у больной с ревматическим пороком сердца. Однако на вскрытии обнаружены амилоид в почках, селезенке, надпочечниках и ревмокардит.
Таким образом, у больной с рецидивирующим течением ревматизма развился распространенный амилоидоз внутренних органов, в том числе и почек, что клинически проявлялось НС.
Читайте также:


