Кавернозная гемангиома мягких тканей на узи
Сосудистые опухоли являются частой причиной обращения пациентов на УЗИ по поводу образований, особенно у молодых людей, и могут быть спутаны с другими клиническими проявлениями опухоли мягких тканей, особенно если нет каких-либо проявлений на коже. Визуализация при ультразвуковом обследовании опухоли часто демонстрирует характерные особенности.
Гемангиомы на УЗИ с подозрением на опухоль
Доброкачественные гемангиомы (сосудистые мальформации) на ультразвуковом исследовании составляют 7% от всех опухолей мягких тканей. Присутствие кроме сосудистых элементов, таких компонентов как жир, гладких мышц и фиброзной ткани, можно сделать подклассификацией трудно. Поэтому гемангиомы обычно классифицируются по преобладанию сосудистого русла (капиллярная, кавернозная, артериовенозная или венозная), хотя степень пересечения выраженности сосудов может быть существенно разнообразным. Капиллярная гемангиома наиболее распространена у младенцев и детей, как правило, связаны с характерными изменениями на коже и часто проходит спонтанно.
Кавернозные гемангиомы имеют расширенные сосуды, наполненные кровью и выстланные эпителием. Они обычно присутствуют у подростков и молодых взрослых с образованием на УЗИ глубокой внутримышечной опухоли, которая может колебаться в размерах и болезненна, особенно после физической нагрузки. Поверхностные повреждения могут продемонстрировать посинение кожи.
Артериовенозные гемангиомы или артериовенозные мальформации (АВМ), бывают поверхностными или глубокими. Глубокая АВМ на УЗИ с цветным допплером показывает высоко скоростной поток в месте поражения с артериовенозным шунтированием. При этом могут периодически присутствовать сердечно-сосудистые симптомы и очаговые отеки конечностей.
Внешность гемангиом на ультразвуковом исследовании частично зависит от различных гистологических составляющих. Поражения с большим жировым компонентом гиперэхогенные. Сжимаемые сосудистые пространства могут содержать низкоскоростные потоки крови. Допплеровское исследование при УЗИ опухоли сильно варьируется от высокоскоростного потока до едва заметного допплеровского сигнала в зависимости от преобладающего типа сосуда. Обычно сосудистый кровоток во время систолы и диастолы имеет низкое сопротивление, что может быть видно на допплерографии. Но нет допплеровской модели, которая надежно могла отличать гемангиомы от других сосудистых опухолей.
Флеболиты могут вызвать акустические тени в 20-67% случаях при кавернозных гемангиомах. Другие модели включают криволинейные или аморфные кальцификации. Гемангиомы расположенные близко к кости, могут вызывать периостальную реакцию, которая обычно зрелая и неагрессивная. Кортикальное утолщение или эрозия на УЗИ опухоли встречается реже. Рентгенограммы могут показать участки кальцификации мягких тканей.
Ангиоматоз является диффузной инфильтрацией мягких тканей по типу поражения, которые встречаются при гемангиоме или лимфангиоме, а также могут включать изменения костей и внутренних органов. Особенности УЗИ схожи с теми, что характерны для очаговой гемангиомы, но поражения имеют более широкое распространение.
Ангиоматоз может быть связан с синдром Маффуччи, Ослера–Вебера-Рандю и Клиппеля–Треноне. Ультразвуковое исследование может потребоваться в случае возникновения осложнений, например, злокачественная трансформация эндондромы или гемангиомы при синдроме Маффуччи. МРТ обычно является методом выбора. Промежуточные сосудистые опухоли гемангиоэпителиома и гемангиоперицитома сосудистые опухоли проявляют агрессивность и имеет несколько гистологических подтипов. Как правило, страдают взрослые, а вероятность рецидивирования бывает переменной. Показатели смертности низкие, но при этом метастазы могут быть обнаружены.
Данные УЗИ сосудистой опухоли и особенности МРТ часто неспецифичны. Образования обычно состоят из сплошной массы с компонентом высоко скоростного сосудистого потока. Прогноз хороший после широких локальных иссечений, но есть риск местных рецидивов.
Ангиосаркома включает поражение кожи и более глубокие мягкие ткани, чаще возникает у пожилых пациентов. Висцеральное поражение также может возникнуть. Лимфатический отек, как правило, возникает после хирургии, является признанным предрасполагающим фактором и происходит в 10% случаев. Клинический диагноз может быть очевиден. Особенности визуализации неспецифичны, хотя поражения кожи с основой твердой сосудистой опухоли на УЗИ и диффузный подкожный отек наводит на размышления. Саркома Капоши - злокачественная сосудистая опухоль кожи и встречается в ассоциации с ВИЧ-инфекцией. Диагноз клинический и подтверждается биопсией.
Многие опухоли, возникающие в мышечной и не мышечной ткани имеют различное происхождение, например, внутримышечные гемангиомы и липомы. Наоборот, опухоли мышечного происхождения, либо гладкие мышцы (лейомиомы) или скелетных мышц (рабдомиомы), могут возникнуть вне мышцы.
Лейомиомы
Поверхностные лейомиомы и ангиолейомиомы происходят в коже и подкожных мягких тканях. Они не являются редкостью, как правило, имеют яйцевидную форму и неоднородную эхо картину и могут продемонстрировать внутренние участки обызвествления и васкуляризации. Лейомиомы в глубоких мягких тканях могут быть интра - или межмышечными, и часто большими и склонными к обызвествлению. Рабдомиомы редко на УЗИ встречаются в конечностях.
Миксома
Внутримышечные миксомы - опухоли, состоящие из желатиновой миксоидной стромы. Они наиболее распространены у пациентов в пятой-седьмом десятилетии жизни и чаще в области бедра (>50%). На УЗИ они четко определены в границах и значительно гипоэхогенны, часто с небольшими анэхогеннымих кистами и акустическим усилением. Существует слабое или полное отсутствие кровоснабжения на допплерографии. Дифференциация от саркомы мягких тканей может быть затруднено и это требует проведения МРТ и биопсии. Миксом связаны с фиброзной дисплазией при синдроме Mazabraud по. Другие разновидности миксома включают околосуставные, подкожные и глубокие агрессивные ангиомиксомы.
Злокачественные опухоли мышц
На злокачественные лейомиосаркомы приходится почти 10% всех сарком мягких тканей у взрослых. Они находятся внутри или снаружи мышцы, и на УЗИ опухоли могут сопровождаться большим и центральным некрозом. Кровоснабжение образования является изменчивым. Минерализация происходит в 12% случаев. Рабдомиосаркома является наиболее распространенной саркомы мягких тканей у детей и 15% случаев приходится на конечности. Ультразвуковое исследование показывает неспецифические внутримышечные образования. Рабдомиосаркома встречается очень редко и имеет особенно неблагоприятный прогноз у взрослых. Локальная инвазия в кость и отдаленные метастазы часто встречаются как грозное осложнение.
Кавернозная гемангиома – вид инфантильной гемангиомы. Встречается в подавляющем числе случаев у детей и носит врождённый, но не наследственный характер. Представляет собой патологическое разрастание сосудов, образующих полости (каверны), наполненные кровью. Под микроскопом видны разросшиеся, хаотично сплетённые в узлы сосуды.
Заболевание носит доброкачественный характер, хоть и отличается быстрым ростом и прорастает в окружающие ткани. Встречается редко – составляет 7% сосудистых опухолей по наблюдениям ВОЗ. Код по МКБ-10 – D18.0.
Точные причины заболевания неизвестны. Предполагается, что в первом триместре беременности происходит нарушение формирования сосудистой системы плода. Предрасполагающие факторы: недоношенность, патология беременности, многоплодная беременность, вирусные заболевания, вредные привычки и другие факторы, негативно отражающиеся на состоянии будущего ребёнка.
Этот тип опухоли встречается и у взрослых, крайне редко. Причины: нарушение работы сосудов при заболеваниях внутренних органов, токсическое действие некоторых лекарств, радиация, чрезмерное воздействие УФ лучей, плохая экология.
Классификация кавернозных опухолей
- Поверхность кожи и подкожный слой. Излюбленное место – на голове, лице и шее.
- Слизистые оболочки.
- Внутренние органы с обильным кровоснабжением – печень, почки, селезёнка, мозг. Они ничем себя не проявляют и трудно обнаруживаются. Гемангиома паренхиматозных органов представляет опасность из-за угрозы кровотечения. Учитывая, что этот вид разрастаний обычно образован артериями, опасность таких осложнений велика.
- Опорно-двигательная система – позвоночник и суставы. Растущее образование мешает правильному формированию скелета и приводит к дефектам.
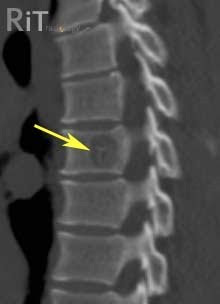
- Капиллярная. Образована мелкими сосудами, имеет небольшие размеры и склонность к самопроизвольному рассасыванию.
- Артериальная. Обычно большой величины, расположена в глубине кожи. Ярко-красного цвета артериальной крови.
- Венозная. Образована мелкими и крупными венами. Цвет – синюшный.
- Смешанная. Может состоять из разных видов сосудов. Большие каверны наполнены кровью, в них часто бывают тромбы.
Симптомы
Проявляется в первые дни, недели после рождения, протекает в три стадии.
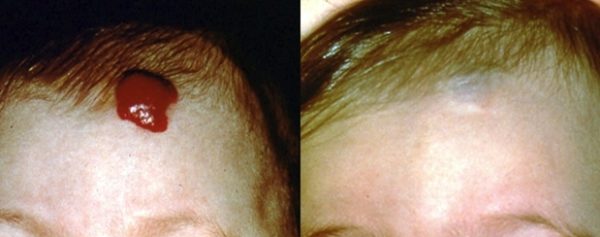
Первичные проявления кожной и подкожной каверномы зависят от того, насколько глубоко она расположена, и типа сосудов, её образующих. На коже у ребёнка появляется округлое возвышение с небольшим пятнышком в центре ярко-красного, багрового, синюшного или фиолетового цвета. Окраска зависит от глубины залегания каверны. Чем ближе к поверхности кожи – тем ярче цвет. Если опухоль находится глубоко под кожей, то окраска кожи не меняется, видна только припухлость. Цвет пятна зависит и от вида поражённого кровеносного сосуда. Артерии дают яркий цвет, вены – тёмный, похожий на синяк.
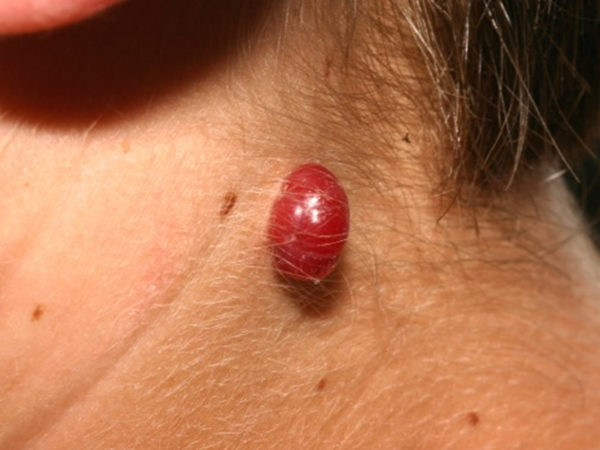
Продолжается до 6-9 месяцев, иногда дольше. Гемангиома растет вширь и вглубь. При диффузном росте образование становится бесформенным, разрастаясь во все стороны и вглубь, прорастая кожу и подкожную клетчатку. Если ограничена капсулой, то на вид остаётся прежней, увеличиваясь в размерах. Процесс безболезненный. Скорость различна. Невозможно предугадать ни интенсивность роста, ни величину, которых достигнет образование, ни возраст, до которого будет продолжаться увеличение каверномы. Возможные осложнения – кровотечение, язвы на поверхности, инфицирование, тромбозы.
Рост завершается, и образование приобретает окончательный вид и размер. Происходит это к 5-7 годам. Локальная кавернома похожа на ягоду либо узел – выпуклая, чётко очерченная и шероховатая. Диффузная представляет собой большое пятно с неопределёнными границами. Иногда занимает значительную площадь, к примеру, половину лица или ноги.
Происходит обратное развитие – опухоль бледнеет, становится мягче, постепенно уменьшаясь в размерах. Обычно это происходит к 12 годам. На месте большой кавернозной гемангиомы могут образовываться рубцы, атрофия кожи, гиперпигментация.
Сосудистая опухоль внутренних органов протекает обычно без клинических проявлений.
Диагностика
Как правило, не вызывает затруднений. У кавернозной гемангиомы характерный внешний вид и признаки. Для определения точного размера, типа и структуры новообразования используют УЗИ, ангиографию. Окончательный диагноз ставит гистолог, исследуя микропрепарат ткани. Под микроскопом видны большие полости в дерме и гиподерме. Но биопсию назначают редко, в спорных случаях из-за опасности кровопотери при заборе ткани на анализ.
Если на теле более трёх поверхностных образований, то вероятность того, что они есть и внутри велика. Таким пациентам проводят МРТ и КТ, исключая опухоль печени, головного мозга, костей, а также системное заболевание, симптомом которого бывает кавернома.
Дифференциальный диагноз с лимфангиомой, невусом, родимым пятном.
Ребёнок нуждается в постоянном наблюдении педиатра, дерматолога, хирурга.
При опасной локализации новообразования – глаз, нос, ухо, шея, область промежности необходима консультация и наблюдение узких специалистов.
Прогноз благоприятный – не озлокачествляется, способна к инволюции, неплохо поддаётся лечению и редко даёт рецидивы.
Лечение
Подбор метода происходит в зависимости от вида, расположения и степени агрессивности каверномы. Причём угрозу несёт не опухоль, как таковая, а осложнения – кровотечения, изъязвления, инфицирование, нарушение работы соседних органов.
Если кавернозная гемангиома растет на туловище или конечностях, не подвергается повреждениям из-за трения одежды, травмированием самим ребёнком, не нарушает функции организма, нет необходимости в срочном начале лечения. Предписывается пристальное наблюдение под контролем врачей.
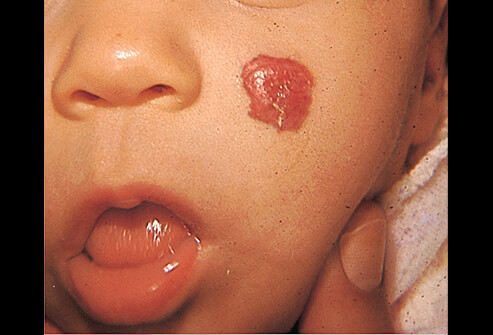
Немедленное лечение требуется при:
- Кровотечении или его угрозе из наружной или внутренней гемангиомы; изъязвлении; инфицировании.
- Локализации на критических участках – в области глаз, губ, носа, ушей. Реальная угроза снижения или потери зрения, слуха, деформации носа нуждается в срочных мерах. Образования на губах подвергаются постоянной опасности травм и самостоятельно не проходят либо это происходит очень медленно. Каверномы в области заднего прохода и половых органов также требуют безотлагательных мер. При локализации на шее возможны нарушения дыхания.
- Расположении на слизистых.
- Быстром росте опухоли любой локализации.
- Большой площади – 5% и более от общей площади поверхности тела, и рост продолжается.
- Косметическом дефекте. Пятно, расположенное на лице – в области лба, на щеке может не представлять собой угрозу важным функциям, но уродовать ребёнка, нанося вред его психике.
- Каверноме вблизи позвоночника и суставов.
- Гемангиоме внутренних органов.
Чем быстрее начато лечение в этих случаях, тем лучше прогноз.
Цель лечения: замедлить рост новообразования, избежать осложнений либо устранить возникшие.
Опухоль в фазе инволюции нуждается в наблюдении. При возникновении осложнений лечение проводят и в этом периоде.
Методы лечения
Рассмотрим подробно методики избавления от недуга.
Лечение бета-адреноблокаторами. Пропранолол – препарат первого ряда в терапии сосудистых образований всех типов, в том числе и кавернозных. Первый опыт применения пропранолола описан в 2008 году. За 10 лет научные исследования подтвердили его высокую эффективность и безопасность. 98% сосудистых опухолей поддаются лечению этим средством.

Показания – обширные поверхностные опухоли и гемангиомы сложной локализации – область глаз и орбиты, дыхательные пути, печень. Каверномы с изъязвлениями.
Препарат принимается внутрь в индивидуальной дозировке под контролем кардиолога детям любого возраста. Малыши до 2 месяцев в начале курса пропранолола госпитализируются на короткий срок для наблюдения. Остальные лечатся амбулаторно.
Действие лекарства видно очень быстро – через несколько часов. Уменьшается кровенаполнение опухоли, она становится бледнее и более мягкой консистенции. Препарат сужает патологические сосуды и запускает процесс их отмирания. Побочные действия слабые.
Пропранолол произвел революцию в лечении сосудистых опухолей. Его эффективность намного выше любого, ранее применяемого средства.
Тимолол. Ещё один бета-адреноблокатор. Применяется в виде геля при небольших поверхностных образованиях. Простой в применении и действенный препарат.
Лекарства, не являющиеся препаратами выбора. Назначаются, когда применение препаратов первого ряда невозможно по каким-либо причинам. Преднизолон – стероидный гормон, имеет много серьёзных побочных действий при низкой результативности – полное излечение при обширных и неоперабельных процессах наступает в 2% случаев.
Противоопухолевые средства – Винкристин, Сиролимус, Интерферон (иммунотерапия).
Под воздействием импульсного лазера расширенные сосуды склеиваются. Лазер не затрагивает здоровую ткань, не оставляет рубцов, безопасен. Применяется при небольших, плоских, локализованных гемангиомах.
Прижигание жидким азотом. Безболезненная процедура, хорошо переносится. На месте прижигания остаётся пузырек. Применяется при поверхностных образованиях размером до 1 см.
Прижигание электрическим током с помощью специальных аппаратов. Метод действенный, но применим только на участках до 0,5 см в диаметре.
Это введение склерозирующих веществ в кровеносный сосуд, образующий опухоль. Чаще всего используется 70% этиловый спирт. Процедура очень болезненна, оставляет шрамы. Применяется редко.
Применяют в труднодоступных местах (позвоночник) при отсутствии других способов повлиять на заболевание. Проводят лучевое лечение курсами. Показывает массу осложнений, небезопасно.
Его не применяют в первую очередь. Хирургия показана при безуспешности консервативных способов или при угрозе косметического дефекта при рассасывании образования. К примеру, при расположении на волосистой части головы высок риск, что останутся участки с лысиной. В этом случае лучше сделать операцию.
Также хирургическим путём проводят удаление остатков опухолевых тканей в период регрессии. К оперативным методам прибегают и в экстренных ситуациях, когда есть угроза кровотечения из поражённых органов, либо оно началось.
Для достижения наилучшего результата сочетают несколько методов.
Кавернозная гемангиома – доброкачественное, но далеко не безопасное заболевание, которое требует систематического и тщательного наблюдения и своевременного лечения.
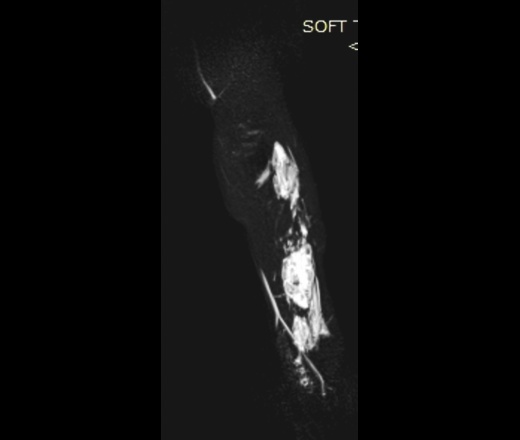
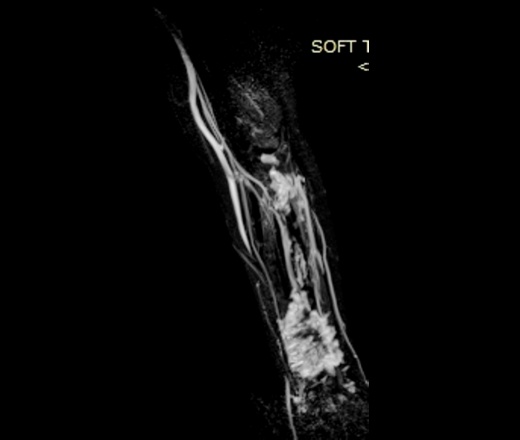
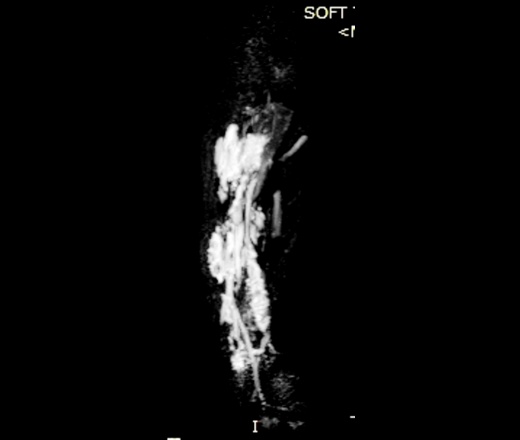
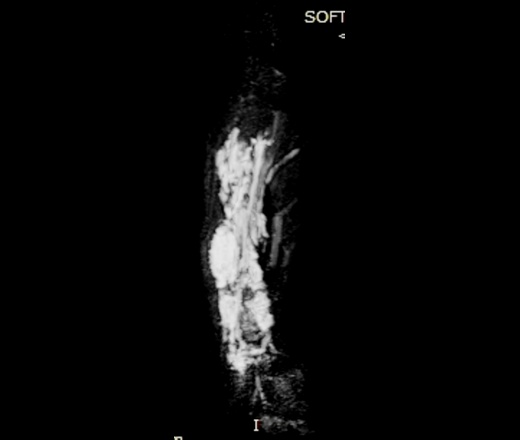
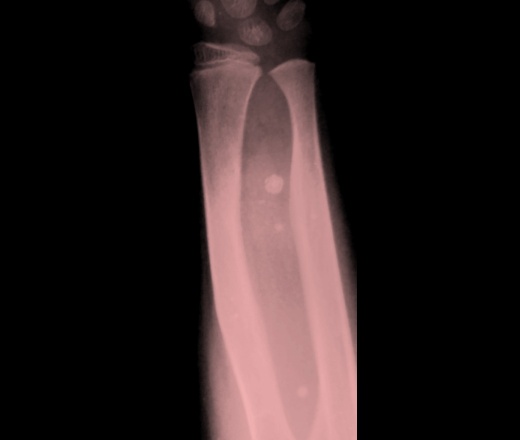
При контролях в динамике - мягкотканный компонент с наличием округлых теней.
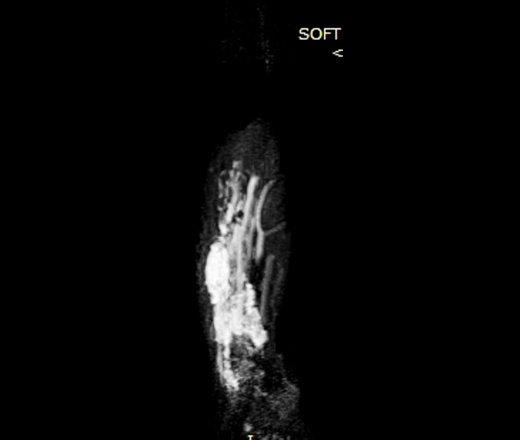
УЗИ - мягкотканный компонент с наличием кровотока.
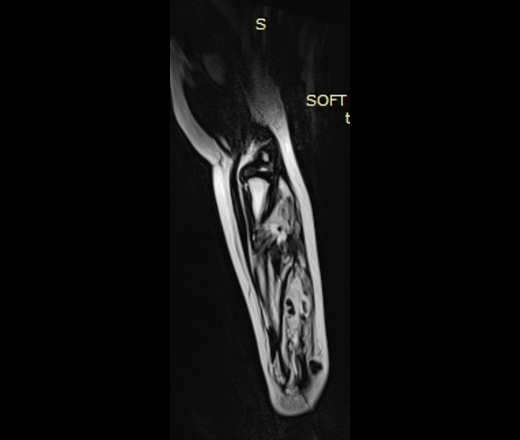
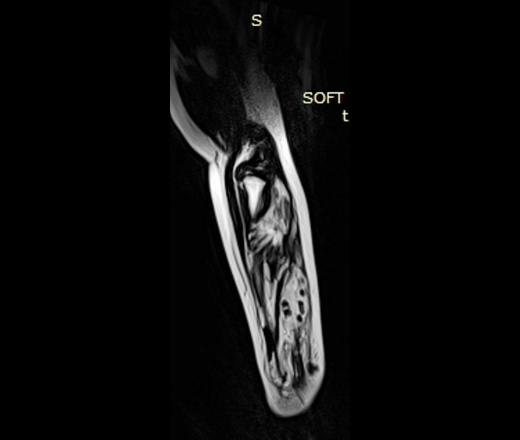
МРТ - гемангиома мягких тканей.
Округлые плотные тени - флеболиты.
Гемангиомы мягких тканей
- Гемангиома (доброкачественная сосудистая опухоль) наиболее частая опухоль мягких тканей
- Гемангиома мягких тканей у новорожденных и детей наиболее частая опухоль, в целом составляет (12%) в популяции
- Гемангиома у взрослых составляет 7% от всех доброкачественных опухолей мягких тканей
- Женщины поражаются более часто.
Классифицируется по преимущественному типу сосудов, определяемых при гистологическом исследовании:
- Капиллярная гемангиома:
- доброкачественная опухоль из кровеносных сосудов мелкого калибра - капилляров
- Распространенная форма гемангиомы лица
- Часто обнаруживается в коже и подкожной жировой клетчатке
- Возможна спонтанная регрессия.
- Кавернозная гемангиома:
- резкое расширение капилляров
- Расположение в глубоких мягких тканях
- Встречается менее часто
- Отсутствие спонтанной регрессии
- Часто - образование кальцинатов (до 50% случаев), что приводит к образованию флеболитов.
- Венозная гемангиома:
- выраженная стенка сосуда с гладкой мускулатурой
- Часто наблюдается у детей
- Преимущественно в верхней половине тела
- Медленный кровоток
- Возможны флеболиты.
- Артериовенозная гемангиома (артериовенозная мальформация):
- патологическое сообщение между артериями и венами
- Артериовенозный шунт и вследствие этого возможна высокая скорость кровотока.
Гемангиома – это часто встречающаяся опухоль печени, имеющая доброкачественный характер и состоящая из сосудистого сплетения. Гемангиома чаще встречается у женщин возраста от 30 до 50 лет – это обусловлено женским гормоном эстрогеном, который способствует развитию и росту данного новообразования. Гемангиома может быть, как множественной, так и одиночной, в диаметре может достигать до 25 см.
Что это такое и почему возникает?
Гемангиома является незаметным заболеванием, проявляющим симптомы лишь после достижения опухолью 10 и более сантиметров. Как правило, эту опухоль очень часто обнаруживают случайно, во время профилактического осмотра с помощью УЗИ. Данное заболевание присуще людям зрелого или пожилого возраста, или маленьким детям. Гемангиомы в основном состоят из кавернозных и капиллярных полостей, наполненных кровью, поэтому различают три вида данного новообразования:
- кавернозная гемангиома – это опухоль, состоящая из крупного сосудистого или венозного сплетения, способная прорастать внутрь органа. Может вырасти до 25 см в диаметре и посредством механического сдавливания повреждать соседние внутренние органы;
- капиллярная гемангиома – небольшая опухоль (в среднем – до 5 см), состоящая из мелких сосудов – капилляров, локализирующаяся внутри органа, наполненная венозной и капиллярной кровью. Питание новообразования в этом случае происходит от одного сосуда;
- атипичная гемангиома печени. На КТ явно виднеется ее нестандартная структура, обусловленная возникновением на сосудистом слое опухоли ороговевшего слоя мягких тканей.
На данный момент точно не выяснены причины появления гемангиомы – некоторые специалисты считают, что в маленьких размерах она совершенно безвредна для человеческого организма и не требует лечения, поскольку является скорее индивидуальной особенностью строения печени, чем болезнью. Однако существует ряд факторов, провоцирующих ее рост:
- гормональный дисбаланс. Половые женские гормоны эстрогены оказывают положительное влияние на рост и развитие гемангиомы, поэтому риск возникновения данного новообразования выше у когда-либо беременевших женщин, либо у тех, кто принимает гормональные контрацептивы или проходит гормонозамещающую терапию;
- наследственная предрасположенность. Бывали случаи, когда гемангиома начинала развиваться у ребенка еще в утробе матери. В этом случае гемангиома считается генетическим нарушением;
- вторая группа крови. Доказано, что люди со второй группой кровью более подвержены развитию данного сосудистого новообразования;
- механическое повреждение печени. Нередко гемангиомы появлялись вследствие сильного удара брюшной полости, а также вследствие неудачного оперативного вмешательства на печень.
Юсуповская клиника в Москве предоставляет услуги лучших специалистов, которые могут точно определить характер заболевания и назначить адекватное лечение, основанное на индивидуальных показателях пациента.
Симптомы
Гемангиома печени является заболеванием, не проявляющимся на первых порах. Дискомфортные или болевые ощущения могут появиться лишь в случае большого размера новообразования (более 10 см). К симптомам гемангиомы печени относятся:
- острая боль в районе правого подреберья;
- тошнота, рвота;
- чувство тяжести в животе после приема пищи;
- снижение аппетита, анорексия;
- бледность кожных покров;
- анемия (при больших гемангиомах);
- общее недомогание, повышенная утомляемость;
- боль во время пальпации печени;
- головокружения.
Однако данные симптомы не являются специфичными для данного заболевания и могут свидетельствовать о наличии других, более серьезных опухолей. Поэтому важно при обнаружении схожей симптоматики сразу обратиться к врачу для детального исследования причин болезненных или дискомфортных ощущений.
Техническое оснащение Юсуповской больницы соответствует европейским требованиям и гарантирует максимально точный результат. Расшифровкой результатов обследований в нашей клинике занимаются квалифицированные врачи, которые детально объяснят диагноз и сразу назначат корректное лечение.
Результаты МРТ, УЗИ и компьютерной томографии
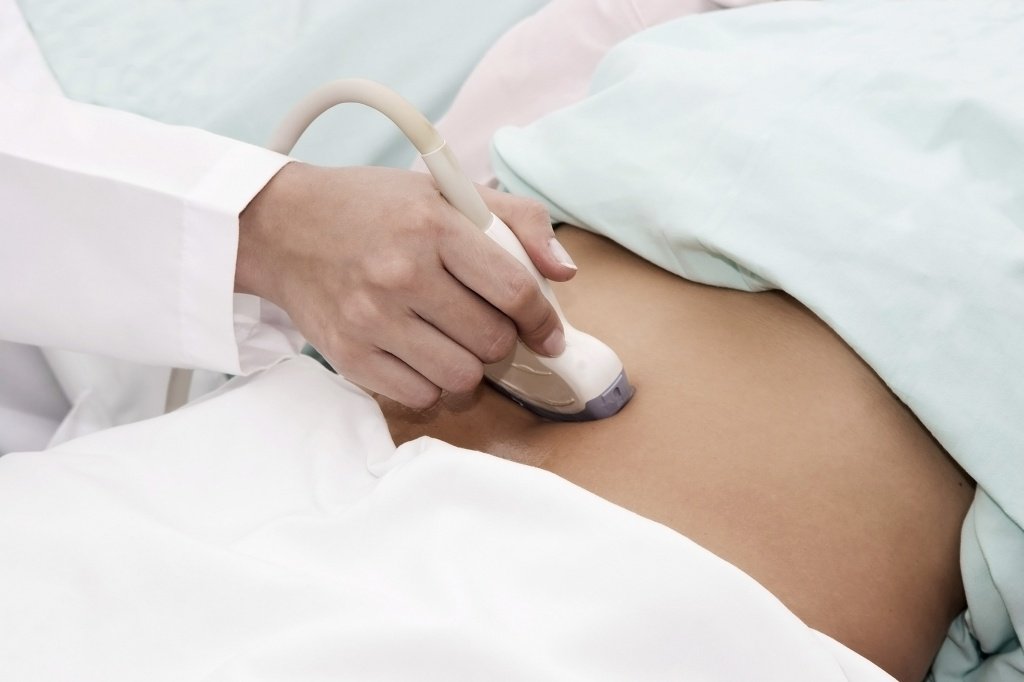
В данном случае консультация гастроэнтеролога без предварительной диагностики является малорезультативной, поскольку в большинстве случаев гемангиома не имеет видимых признаков и может быть выявлена лишь во время различного рода диагностических мероприятий. Обследованиями, позволяющими увидеть гемангиому и определить ее диаметр, являются:
- ультразвуковое исследование. Гемангиома печени на УЗИ зачастую заметна в паренхиме печени в виде округлого образования с неоднородным содержимым и четкими контурами;
- МСКТ брюшной полости;
- гепатосцинтиграфия – это метод, позволяющий исследовать мягкие ткани на предмет злокачественности. Биопсия при данном диагнозе запрещена, поскольку повреждение опухоли может вызвать массивное внутреннее кровотечение, так как само новообразование состоит из сосудов;
- МРТ и КТ печени и желчевыводящих путей. Данные исследования позволяют увидеть новообразование более точно с разных сторон. Перед этими обследованиями пациенту обязательно вводят в вену специальный препарат - контраст, поскольку гемангиома печени на КТ с контрастом очерчивается заметнее, и шанс спутать ее с иным новообразованием существенно уменьшается.
Доктора Юсуповской клиники постоянно занимаются повышением своей квалификации, что позволяет им оставаться в курсе самых современных методов исследования заболеваний печени. Наши врачи грамотно и внимательно относятся к составлению плана лечения каждого пациента, ведь только индивидуальный подход к выздоровлению дает ожидаемые результаты.
Накапливает ли гемангиома печени контраст при КТ?
Сложность компьютерной томографии в данном случае состоит в том, что небольшую гемангиому на обследовании легко спутать с такими патологиями, как:
- метастазы в печени. При условии выявления множественных опухолей в печени, врач может предположить, что они могут являться как гемангиомами, так и вторичными опухолевыми узлами (метастазами). Для более четкой картинки вводится контрастирующее вещество. Гемангиома печени контраст накапливает глыбками, в итоге получается изображение, характерное для гемангиомы, или напротив, подтверждающее теорию о метастазах в печени. Также в случае подозрения на метастазы рекомендуется проводить трехфазную КТ;
- печеночноклеточный рак. Большие сосудистые опухоли по структуре характеризуются неоднородной структурой, что может обозначать фиброз, наличие кальцинатов, а также некроз. Контрастирование происходит по признакам раковой опухоли. Доброкачественная опухоль констатируется по периферии к центру, что в некоторых случаях помогает рентгенологу определить характер опухоли.
Лечение гемангиомы в Юсуповской больнице осуществляется лучшими врачами с многолетним опытом работы. Наша клиника предоставляет возможность избавиться от гемангиомы печени как оперативным, так и консервативным методами лечения. Основываясь на последних достижениях медицины, доктора Юсуповской больницы составляют максимально эффективный план лечения, предварительно назначая обследования, которые можно пройти в стенах нашей клиники по доступным ценам. Послеоперационная реабилитация в нашей клинике проходит под чутким контролем медицинского персонала, готовым оказать помощь в любое время суток.
Читайте также: