Каждый пациент потенциально инфицированных
Возможные пути инфицирования медицинских работников
· нанесение травм иглами и другими острыми инструментами; загрязнённые кровью или жидкими средами организма инфицированного человека;
· контакт открытых ран с кровью или другими жидкими средами организма человека;
· попадание брызг инфицированной крови или жидких сред на слизистые оболочки и в глаза.
· артифициальный (инструментально-шприцевой) через зараженные инструменты (иглы, шприцы, скальпели и другие инструменты для инвазивных процедур);
·гемотрансфузионный - в результате переливания инфицированной крови и препаратов крови;
·трансплатационный - в результате пересадки кожи, донорства спермы и трансплантации органов от инфицированного человека ВИЧ-инфекцией и вирусными гепатитами;
·вертикальный (трансплацентарный, лактационный) от матери ВИЧ-инфицированной её ребёнку во время беременности, родов или вскоре после родов
Вирусы парентеральных гепатитов устойчивы во внешней среде. Существуют следующие виды парентеральных гепатитов: В, С, Д. Заболевание имеет длительный инкубационный период и при этом возможно длительное, а иногда и пожизненное носительство вируса гепатита. При высушивании вирус гепатита сохраняется 25 лет.
Каждый пациент должен рассматриваться как потенциально инфицированный ВИЧ-инфекцией, вирусными гепатитами и туберкулёзом.
Передача вирусных гепатитов и ВИЧ-инфекции в ЛПУ может быть связана с медицинскими мероприятиями:
· несоблюдение медицинскими работниками универсальных мер предосторожности при работе с биологическими жидкостями пациента;
· нарушение целостности кожных покровов и слизистых;
· несоблюдение условий обеззараживания медицинского инструментария, материала и дезрежима сотрудниками ЛПУ.
Группы риска среди пациентов и мед. персонала по заражению парентеральными гепатитами и ВИЧ-инфекцией:
Вирусные гепатиты— группа инфекционных заболеваний с различными механизмами передачи, характеризующиеся преимущественно поражением печени. Относятся к самым распространенным заболеваниям в мире. Они обозначены буквами латинского алфавита: А, В, С, Д, Е.
* Гепатиты А и Е объединяет фекально-оральный механизм передачи, т.е. возбудители проникают в организм человека через слизистую желудочно-кишечного тракта и током крови заносятся в печень Основные пути передачи: водный, пищевой и контактно-бытовой. Гепатит А встречается повсеместно, болеют преимущественно дети; гепатит Е - в основном в тропических регионах, странах Средней Азии, болеют преимущественно взрослые (особенно опасно заражение для беременных женщин, приводящее в большинстве случаев к их гибели).
Гепатиты В, С, Д передаются парентерально,относятся к кровяным инфекциям. Гепатит В - глобальная проблема мирового и отечественного здравоохранения. На нашей планете ВГВ инфицированно более 2-х млрд. человек (1/3 населения мира) и около 350 млн. человек являются хроническими носителями ВГВ. Ежегодно в мире от заболеваний, связанных с ГВ, погибает 2 млн. человек, из них: 100 тыс. - от молниеносных форм; 500 тыс. - от острой инфекции; 700 тыс. - от цирроза; 300 тыс. - от первичного рака печени. В мире по меньшей мере 200 млн. человек страдают ВГС. Это одна из причин развития хронических заболеваний печени и первичного рака.
Вирус гепатита Вотличается исключительно высокой устойчивостьюк различным физическим и химическим факторам, чрезвычайно агрессивен:обладает высокой инфекционностью - в 1 мл содержится 10 12 инфекционных доз. Для заражения человека требуется крайне низкое количество - 0, 0000001 мл сыворотки крови, содержащей вирус. Такие качества вируса обуславливают его широчайшее распространение в природе. Вирус не гибнет под воздействием различных дезинфицирующих средств и консервантов крови, устойчив к низким и высоким температурам, сохраняется при комнатной температуре 3 мес, в холодильнике - до полугода, в высушенной плазме - 25 лет. Уничтожение возбудителя происходит только при автоклавировании (30 мин), стерилизации сухим паром.
Не нашли то, что искали? Воспользуйтесь поиском:
Даже в высокоразвитых странах более чем у 5% пациентов больницы возникают ВБИ.
Присоединение ВБИ к основному заболеванию:
ü сводит на нет результаты операций на жизненно важных органах;
ü усилия, затраченные на выхаживание новорожденных;
ü увеличивает послеоперационную летальность;
ü влияет на детскую смертность;
ü увеличивает длительность пребывания в стационаре.
Понятие внутрибольничных инфекций
Ежегодно в РФ регистрируются 50-60 тысяч случаев внутрибольничных инфекций, реальные же показатели составляют 2 - 2,5 млн. человек.
Ежегодный экономический ущерб составляет более 10 млрд. рублей.
ЗАБОЛЕВАНИЯ, ОНОСЯЩИЕСЯ К ВБИ
ü гнойно-септические инфекции новорожденных (бактериальный менингит, сепсис, омфалит, пиодермия, конъюнктивит);
ü гнойно-септические инфекции родильниц (сепсис, мастит, послеродовые инфекции);
ü постинъекционные осложнения;
ü инфекции мочевыделительных путей;
ü вирусный гепатит B, С, D; ВИЧ; грипп, ОРВИ;
ü острые кишечные инфекции (колиты, энтероколиты, энтериты, гастроэнтероколиты);
ü сальмонелезные инфекции;
ü ООИ (сибирская язва, чума, брюшной тиф)
Причины, способствующие возникновению внутрибольничных инфекций:
ü создание крупных больничных комплексов с увеличением лечебно-диагностических процедур;
ü формирование мощного искусственного механизма передачи возбудителей инфекции, обусловленного инвазивными лечебными и диагностическими процедурами;
ü использование сложной техники для диагностики и лечения, требующих особых методов стерилизации;
ü активизация естественных механизмов передачи (воздушно-капельного, контактно-бытового, в условиях тесного общения больных и медицинского персонала);
ü широкое, иногда бесконтрольное применение антибактериальных препаратов, способствующее появлению лекарственно-устойчивых форм микроорганизмов;
ü формирование госпитальных штаммов микроорганизмов, устойчивых к действию дезинфицирующих средств;
ü увеличение количества больных со сниженным иммунитетом;
ü нарушение санитарно-гигиенического и противоэпидемиологического режима;
ü несвоевременная изоляция источников инфекции;
ü ухудшение социально-экономических показателей жизни, рост заболеваемости вирусными гепатитами, ВИЧ- инфекциями, туберкулезом, ЗППП;
ü низкий уровень знаний по внутрибольничным инфекциям и низкий контроль.
Процесс распространения инфекционных заболеваний среди людей. Сложный процесс взаимодействия возбудителя и макроорганизма в определенных условиях внешней и внутренней среды, включающий развивающиеся патологические защитно-приспособительные и компенсаторные реакции.
Для его развития необходимо три звена:
– больной человек или носитель
ü Механизм передачи, пути передачи, факторы передачи
Стафилококки, стрептококки, синегнойная палочка, энтеробактерии: клебсиелла, протей, кишечная палочка; эшерихии, сальмонеллы,шигеллы и др.
Гепатита В, С, D, ВИЧ-инфекции, гриппа, острых респираторных вирусных инфекций (ОРВИ), ротавирус , энтеровирус, герпеса.
Чесоточный зудень, вши
ВОСПРИИМЧИВЫЙ ОРГАНИЗМ - это организм, способный ответить на внедрение возбудителя развитием инфекционного заболевания.
Это комплекс мероприятий, направленный на предупреждение возникновения ВБИ:
1. Соблюдение санитарно-гигиенического режима
2. Соблюдение санитарных норм и правил
3. Профилактическая дезинфекция
4. Профилактическая иммунизация населения (вакцинопрофилактика)
Это комплекс мероприятий, направленных на предупреждение дальнейшего распространения ВБИ:
Первое звено эпидпроцесса
Выявить источника инфекции
Второе звено эпидпроцесса:
Очаговая дезинфекция (текущая на период карантина и заключительная)
Третье звено эпидпроцесса:
Наблюдение за контактными
Прививки по экстренным показаниям
ГРУППЫ РИСКА РАЗВИТИЯ ВБИ
ü Гематологических отделений
ü Процедурных кабинетов, лабораторий
ü Работники производства по заготовке крови, ее компонентов и препаратов
ü Отделений гемодиализа
ü Вспомогательных служб (прачки, дезинфекторы, уборщицы)
ü Патологоанатомических отделений
ИНФЕКЦИОННЫЙ КОНТРОЛЬ В ЛПУ
ü СЭС (санитарно – противоэпидемическая служба) – контроль за соблюдением СЭР (смывы, посевы на питательные среды)
ü ежедневный контроль – старшая м/с (СЭР палат, процедурного кабинета, буфета), зав. отделением
ü ежедневный контроль за дезинфекцией, стерилизацией – медсестры постовые, процедурные, перевязочные
ОСНОВНОЙ ПУТЬ ПРОФИЛАКТИКИ ВБИ – РАЗРУШЕНИЕ ЦЕПОЧКИ ИНФЕКЦИИ
Способы разрушения цепочки инфекции:
ü осуществление эффективного контроля за ВБИ
ü устранение возбудителей инфекции
ü прерывание путей передачи
ü повышение устойчивости организма (иммунитета) человека.
МЕРЫ ПРОФИЛАКТИКИ ВБИ
ВСЕХ ПАЦИЕНТОВ НЕОБХОДИМО РАССМАТРИВАТЬ КАК ПОТЕНЦИАЛЬНО ИНФИЦИРОВАННЫХ ВИЧ И ДРУГИМИ ПЕРЕДАВАЕМЫЕ С КРОВЬЮ ИНФЕКЦИЯМИ
Универсальные меры безопасности:
1. Мыть рукидо и после любого контакта с пациентами.
2. Рассматривать кровь и жидкие выделения всех пациентовкак потенциально инфицированные и работать с ними только в перчатках.
3. Сразу после применения помещать использованные шприцы и катетерыв специальные контейнеры для утилизации острых предметов, никогда не снимать со шприцев иглодержатели с иглами и не производить никаких манипуляций с использованными иглами(необходимо избегать надевания колпачков на использованные иглы, их отсоединения от шприцев, сгибания и разламывания вручную).
4. 4. Пользоваться средствами для защитыглаз и масками для предотвращения возможного попадания брызг крови или жидких выделений в лицо (во время хирургических операций, манипуляций, катетеризации и лечебных процедур).
5. . Использовать специальную влагонепроницаемую одеждудля защиты тела от возможного попадания брызг крови или жидких выделений.
6. 6. Рассматривать все белье, запачканное кровью или жидкими выделениями,как потенциально инфицированное.
7. 7. Рассматривать все образцылабораторных анализов как потенциально инфицированные.
В целях предупреждения различных заболеваний, связанных с медицинскими манипуляциями, персонал обязан:
ü использованный медицинский инструментарий сразу после окончания манипуляции или процедуры погружать в емкость с дезинфицирующим раствором;
ü при загрязнении рук кровью, сывороткой, выделениями тщательно протирать их тампоном, смоченным кожным антисептиком, после чего мыть проточной водой с мылом. Перчатки обрабатывать салфеткой, смоченной дезинфектантом, затем мыть проточной водой, снимать их и руки мыть и обрабатывать кожным антисептиком;
ü при попадании биологической жидкости на слизистые ротоглотки немедленно рот и горло прополоскать 70% спиртом или 0,05% раствором марганцовокислого калия; при попадании биологических жидкостей в глаза промыть их раствором марганцовокислого калия в воде в соотношении 1:10 000;
ü при уколах и порезах вымыть руки, не снимая перчаток, проточной водой с мылом, снять перчатки, выдавить из ранки кровь, обработать 70% спиртом, вымыть руки с мылом, обработать 70% спиртом, затем 5% спиртовой настойкой йода;
ü при наличии на руках микротравм, царапин, ссадин заклеивать поврежденные места лейкопластырем;
ü для ухода за кожей рук использовать смягчающие и защитные кремы, обеспечивающие эластичность и прочность кожи.
В целях профилактики профессионального заражения медицинских работников опасными инфекционными заболеваниями администрация учреждений здравоохранения обязана организовать обучение персонала методам предосторожности в работе, правилам пользования средствами индивидуальной защиты и мерам оказания первой помощи при аварийных ситуациях.
Поэтому в каждом учреждении должна быть разработана инструкция по охране труда при выполнении работ с кровью и другими биологическими жидкостями пациентов для проведения инструктажа на рабочем месте с работниками группы риска.
В качестве практического пособия Департамент здравоохранения направляет примерную инструкцию по охране труда, включающую основные требования безопасности при проведении работ с кровью и другими биологическими жидкостями.
к письму Департамента
здравоохранения города Москвы
от 26 октября 2006 г. N 44-18-3461
ПО ОХРАНЕ ТРУДА ПРИ ВЫПОЛНЕНИИ РАБОТ С КРОВЬЮ
И ДРУГИМИ БИОЛОГИЧЕСКИМИ ЖИДКОСТЯМИ ПАЦИЕНТОВ
1. Общие требования охраны труда
1.1. К самостоятельной работе, при которой возможен контакт с кровью и другими биологическими жидкостями, допускаются лица не моложе 18 лет, не имеющие медицинских противопоказаний, обученные безопасным методам работы и прошедшие инструктаж в объеме данной инструкции.
1.2. При работе персоналу следует руководствоваться принципом, что все пациенты потенциально инфицированы.
1.3. При выполнении работ с кровью и другими биологическими жидкостями пациентов возможны механические повреждения кожи:
1.3.1. Колотые раны при неосторожном обращении со шприцами и другими колющими инструментами (предметами).
1.3.2. Порезы кистей рук:
- при открывании бутылок, флаконов, пробирок с кровью или сывороткой;
- при работе с контаминированными ВИЧ-инструментами.
1.3.3. Укусы психических больных при нападении на персонал.
1.4. Персонал должен выполнять работу в средствах индивидуальной защиты, предусмотренных отраслевыми нормами: халат х/б, медицинская шапочка, медицинские перчатки, надетые поверх рукавов медицинского халата.
Для проведения инвазивных процедур рекомендуется надевать две пары перчаток, водонепроницаемый халат и фартук.
При угрозе разбрызгивания крови и других биологических жидкостей работы следует выполнять в масках, защитных очках, при необходимости использовать защитные экраны, клеенчатые фартуки.
1.5. При работе в морге персонал должен иметь костюм 1 типа:
- халат, нарукавники, водонепроницаемый фартук;
- 2 пары резиновых перчаток;
- 4-слойную марлевую маску, бахилы;
- защитные очки;
- сапоги или галоши.
1.6. В кабинете подразделения, где возможен контакт персонала с биологическими жидкостями пациентов, должна быть аварийная аптечка "Анти-СПИД", в состав которой входят:
- 70% этиловый спирт, ватно-марлевые тампоны;
- 0,05% раствор марганцово-кислого калия или навеска препарата в сухом виде с необходимым количеством дистиллированной воды для приготовления раствора;
- 5% спиртовой раствор йода;
- бактерицидный пластырь;
- глазные пипетки, одноразовый шприц;
- перевязочный материал.
1.7. Медперсонал обязан выполнять требования данной инструкции.
2. Требования охраны труда перед началом работы
2.1. Надеть и привести в порядок рабочую одежду: халат х/б: застегнуть манжеты и полы халата, надеть шапочку и подобрать под нее волосы. На ноги надеть сменную обувь.
2.2. Подготовить и проверить средства индивидуальной защиты.
2.3. Повреждения кожи на руках, если таковые имеются, заклеить пластырем или надеть напальчники.
2.4. Убедиться в укомплектованности аптечки "Анти-СПИД".
2.5. К проведению инвазивных процедур не допускается персонал в случае:
- обширных повреждений кожного покрова;
- экссудативных повреждений кожи;
- мокнущего дерматита.
3. Требования охраны труда во время работы
3.1. Медперсонал должен неукоснительно соблюдать меры индивидуальной защиты, особенно при проведении инвазивных процедур, сопровождающихся загрязнением рук кровью и другими биологическими жидкостями:
- работать в резиновых перчатках, при повышенной опасности заражения - в двух парах перчаток;
- использовать маски, очки, экраны;
использовать маски и перчатки при обработке использованной одежды и инструментов;
- осторожно обращаться с острым медицинским инструментарием;
- не надевать колпачок на использованную иглу;
после дезинфекции использованные одноразовые острые инструменты утилизировать в твердых контейнерах;
- собирать упавшие на пол иглы магнитом, щеткой и совком;
- микротравмы на руках закрывать лейкопластырем, лифузолем или напальчником. До и во время работы следует проверять, не пропускают ли перчатки влагу, нет ли в них повреждений;
- поврежденные перчатки немедленно заменять. Обработанные после использования перчатки менее прочны, чем новые, и повреждаются значительно чаще. Применение кремов на жировой основе, жировых смазок разрушает перчатки;
- взятие крови у пациентов или проведение других процедур, когда медработник может случайно пораниться использованной иглой, необходимо производить в латексных перчатках, т.к. они уменьшают количество инокулята крови, который передается при уколе;
- после снятия перчаток замочить их в дезрастворе на 1 час, руки вымыть с мылом и вытереть индивидуальным полотенцем;
- снимать перчатки осторожно, чтобы не загрязнить руки;
- резиновые перчатки, снятые единожды, повторно не использовать из-за возможности загрязнения рук.
3.2. Для предохранения себя от инфицирования через кожу и слизистые оболочки медперсонал должен соблюдать следующие правила:
- избегать притирающих движений при пользовании бумажным полотенцем, т.к. при этом повреждается поверхностный эпителий;
- применять спиртовые дезинфекционные растворы для рук; дезинфекцию рук никогда не следует предпочитать использованию одноразовых перчаток; руки необходимо мыть водой с мылом каждый раз после снятия защитных перчаток;
- после любой процедуры необходимо двукратно тщательно мыть руки в проточной воде с мылом;
- руки следует вытирать только индивидуальным полотенцем, сменяемым ежедневно, или салфетками одноразового использования;
- избегать частой обработки рук раздражающими кожу дезинфектантами, не пользоваться жесткими щетками;
- никогда не принимать пищу на рабочем месте, где может оказаться кровь или отделяемое пациента;
- сделать прививку против гепатита B;
- для защиты слизистых оболочек ротовой полости и носа применять 4-слойную марлевую маску. Маска должна плотно прилегать к лицу;
- надевать халат или фартук либо и халат, и фартук, чтобы обеспечить надежную защиту от попадания на участки тела биологических жидкостей. Защитная одежда должна закрывать кожу и одежду медперсонала, не пропускать жидкость, поддерживать кожу и одежду в сухом состоянии.
Передать большую заразную дозу через одежду практически невозможно.
3.3. Использовать барьерные средства защиты необходимо не только при работе с инфицированными пациентами, каждый пациент считается потенциально опасным в отношении инфекционных заболеваний.
3.4. При оказании медицинской помощи ВИЧ-инфицированным и больным СПИДом в медицинских документах и направлениях на манипуляции с парентеральными вмешательствами указывается на хроническое носительство Hbs Ag с соответствующей маркировкой.
3.5. Все диагностические исследования, лечебные процедуры, оперативные вмешательства ВИЧ-инфицированным пациентам необходимо проводить в последнюю очередь, весь биологический материал дезинфицируется и уничтожается, о чем делаются отметки в истории болезни.
Медицинский инструментарий подвергается 3-этапной обработке в соответствии с ОСТ 42-21-2-85.
3.6. Выполнять манипуляции ВИЧ-позитивному пациенту следует в присутствии второго специалиста, который в случае разрыва перчаток или пореза может продолжить их выполнение.
3.7. При операционных вмешательствах следует использовать двойные перчатки, если это возможно; передавать все острые инструменты в ходе операции через промежуточный лоток, а не из рук в руки, исключить использование пальцев для направления иглы, желательно применять иглодержатель.
3.8. В клинико-диагностической лаборатории при работе с кровью, сывороткой или другими биологическими жидкостями запрещается:
- пипетировать ртом, следует пользоваться резиновой грушей;
- переливать кровь, сыворотку через край пробирки;
- использовать для маркировки пробирок этикетки из лейкопластыря. Пробирки следует маркировать карандашом по стеклу.
3.9. При центрифугировании исследуемого материала центрифуга обязательно должна быть закрыта крышкой до полной остановки ротора.
3.10. При транспортировке крови и других биологических жидкостей нужно соблюдать следующие правила:
- емкости с кровью, другими биологическими жидкостями сразу на месте взятия плотно закрывать резиновыми или пластиковыми пробками;
- запрещается вкладывать бланки направлений или другую документацию в пробирки;
- для обеспечения обеззараживания при случайном истечении жидкости кровь и др. биологические жидкости транспортировать в штативах, поставленных в контейнеры, биксы или пеналы, на дно которых укладывать четырехслойную сухую салфетку;
- если существует вероятность разбрызгивания крови или биологических жидкостей, надевать защитную одежду (халаты, фартуки) и средства защиты слизистых оболочек лица (маски, закрывающие рот и нос, защитные очки или щитки для защиты глаз);
- если халат и фартук загрязнены биологическими жидкостями, следует переодеться как можно быстрее; смену одежды проводить в перчатках и снимать их в последнюю очередь.
3.11. Разборку, мойку и прополаскивание медицинского инструментария, соприкасавшегося с кровью или сывороткой, нужно проводить после предварительной дезинфекции. Работу осуществлять в резиновых перчатках.
3.12. Предметы одноразового пользования: шприцы, перевязочный материал, перчатки, маски после использования должны подвергаться дезинфекции с последующей утилизацией.
4. Требования охраны труда в аварийных ситуациях
4.1. К аварийным ситуациям относятся:
- разрыв перчаток;
- проколы и порезы колющими и режущими инструментами;
- попадание крови и других биологических жидкостей на слизистые оболочки и кожные покровы;
- разбрызгивание крови во время центрифугирования и др.
4.2. К манипуляциям, которые могут привести к аварийной ситуации, в частности, относятся:
соприкосновение со слизистыми оболочками (целыми и поврежденными);
- соприкосновение с поврежденной кожей пациентов;
контакт с поверхностями, загрязненными кровью или другими биологическими жидкостями.
4.3. При загрязнении рук кровью и другими биологическими жидкостями следует тщательно протереть их тампоном, смоченным кожным антисептиком, после чего вымыть проточной водой с мылом.
При загрязнении рук, защищенных перчатками, перчатки обработать салфеткой, затем вымыть проточной водой, снять перчатки рабочей поверхностью внутрь, вымыть руки и обработать их кожным антисептиком.
4.4. При загрязнении рук кровью, биологическими жидкостями следует немедленно обработать их в течение не менее 30 секунд тампоном, смоченным кожным антисептиком, вымыть их двукратно водой с мылом и насухо вытереть чистым полотенцем (салфеткой).
4.5. Если контакт с кровью, другими биологическими жидкостями или биоматериалами сопровождается нарушением целостности кожи (уколом, порезом), то необходимо предпринять следующие меры:
- вымыть руки не снимая перчаток проточной водой с мылом;
- снять перчатки рабочей поверхностью внутрь и сбросить их в дезраствор;
- выдавить кровь из раны;
- вымыть руки с мылом;
- обработать рану 70% спиртом, затем кожу вокруг раны 5% спиртовым раствором йода;
- на рану наложить бактерицидный пластырь, надеть напальчник, а при необходимости продолжать работу надеть новые резиновые перчатки.
4.6. При попадании крови или жидкостей на слизистую носа закапать 0,05% раствор марганцово-кислого калия, рот и горло немедленно прополоскать 70% спиртом или 0,05% раствором марганцово-кислого калия.
4.7. При попадании биологических жидкостей в глаза следует немедленно промыть их проточной водой, затем промыть их раствором марганцово-кислого калия при помощи одноразового шприца в соотношении 1:10000.
Раствор приготовляют из навески 0,01 г марганцово-кислого калия и 100 мл дистиллированной воды до полного растворения кристаллов (3 мин.).
4.8. При попадании биологического материала на халат, одежду предпринять следующее:
- одежду снять и замочить в одном из дезрастворов;
- кожу рук и других участков тела при их загрязнении через одежду после снятия одежды протереть 70% раствором этилового спирта;
- поверхность промыть водой с мылом и повторно протереть спиртом;
- загрязненную обувь двукратно протереть тампоном, смоченным в растворе одного из дезинфекционных средств.
4.9. При аварии во время работы на центрифуге дезинфекционные мероприятия начинают проводить не ранее чем через 40 мин. после остановки ротора, т.е. после осаждения аэрозоля. По истечении 40 мин. открыть крышку центрифуги и погрузить все центрифужные стаканы и разбитое стекло в дезраствор.
4.10. При попадании инфицированного материала на поверхности стен, пола, оборудования протереть их 6% перекисью водорода, 3% хлорамином или др. рекомендованными дезсредствами двукратно с интервалом в 15 минут.
4.11. После обработки слизистых и кожных покровов пострадавшего необходимо:
1) внести запись в журнал учета микротравм учреждения (отделения);
2) оповестить об аварии старшую медсестру и заведующего отделением (кабинетом). Старшая медсестра ставит в известность о случившемся заместителя главного врача по эпидемиологии (или помощника эпидемиолога), главную медсестру, диспансерного врача;
3) внести записи в медицинскую карту пострадавшего о полученной микротравме с указанием проведенных профилактических мероприятий.
4.12. При подозрении на заражение медработника инфекционным заболеванием проводится расследование в соответствии с Положением о расследовании и учете профессиональных заболеваний (утв. постановлением Правительства РФ от 15.12.2000 N 967).
5. Требования охраны труда по окончании работы
5.1. Разовые шприцы и инструменты после использования поместить в непротекаемый контейнер.
5.2. Острые предметы, подлежащие повторному использованию, поместить в прочную емкость для обработки.
5.3. Использованные иглы не ломать вручную, не сгибать, не одевать повторно колпачки.
5.4. Загрязненные кровью перчатки обработать тампоном с дезраствором, снять и погрузить их в емкость с дезраствором на 60 минут (3% раствор хлорамина или 6% раствор перекиси водорода с 0,06% НГК) или кипятить в дистиллированной воде 30 минут.
5.5. Поверхности рабочих столов обработать в конце рабочего дня дезинфицирующими средствами, обладающими вирулоцидным действием.
Для составления данной инструкции использованы инструкции по охране труда при выполнении работ с кровью и другими биологическими жидкостями Городской клинической больницы N 23 (инженер по охране труда Грекова Г.С.) и Психиатрической больницы N 5 (инженер по охране труда Крайнева Н.В.).
Я вхожу в больницу через посты охраны. Прохожу в шлюз, где мне измеряют температуру, выдают резиновые тапочки, новую пару носков, нательное белье.
На шею вешаю ключ от шкафчика. Сверху надеваю обмундирование: защитный комбинезон, бахилы, респиратор, очки, две пары перчаток.

Здесь зеленая зона заканчивается. Дальше — красная, из которой ничего выносить нельзя. И мои очередные 12 часов дежурства.
Когда тебя пускают в эту красную зону, каждый раз провожают как на войну: ну, удачи вам! Как будто можем не вернуться… Как из самолета в бесконечность: первый пошел, второй пошел… Главное – не забыть парашют.
Мне коллега на прошлом дежурстве на капюшоне комбинезона написала имя. А я про это забыла. Подходят консультанты и обращаются безошибочно. Я не знаю их. Удивилась. Пошла в КТ. Там ко мне снова — по имени. Удивилась опять, потому что одинаковые у всех скафандры — у санитарки, медсестры, хирурга, травматолога, кардиолога… Подхожу к зеркалу: в буквальном смысле на лбу красным маркером печатными буквами написано, кто я. Смешно…
Другому доктору зайца на спине нарисовали. Наша маленькая свобода, которую пока у нас никто не отнимал. Есть, конечно, и термобейджи, с фамилией, инициалами и указанием функционала, но они написаны мелким шрифтом, присматриваться надо. А так — понятно и местами даже забавно.
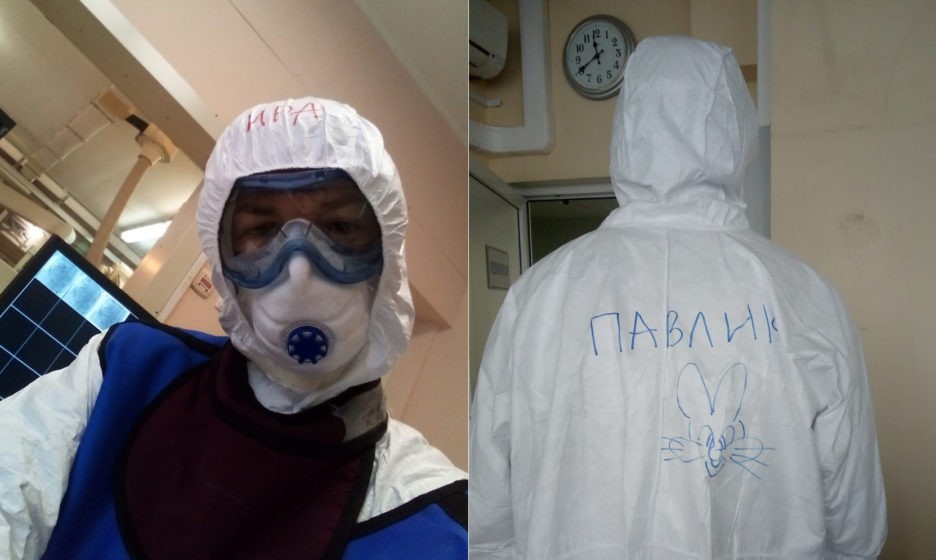
Надписи на защитных костюмах
На выходе из красной зоны форму надо снимать, ничего касаться нельзя. Выкидываешь носки, бахилы, перчатки, скафандр, респиратор. Тебе выдают полотенце, и ты идешь в душ. Не выбрасываются только тапки и маски — резина, пластик — то, что потом в замочку идет и проходит санобработку. Нижнее белье, которое считается условно чистым, тоже потом стирается.
В сети сегодня обсуждали возможность работы в одноразовых халатах. Я для себя это исключила сразу. Работать в реанимации считаю возможным только в средствах защиты. К счастью, их пока хватает.
К новой форме я за несколько дежурств приспособилась, хотя ее наличие требует коррекции всего. Дышать в респираторах тяжело, они давят на нос, скулы, маска плотно прижата к лицу, натирает, потом в этих местах кожа слезает, покрывается коркой-болячкой. Что-то надо придумать, может патчи подкладывать, смазывать кремом — тестируем, думаем, но пока решения не нашли.

С пациентами в таких костюмах надо говорить четче и громче, определенный уровень понимания проявлять, потому что многие напуганы, мне кажется, даже больше, чем врачи.
Представь, ты, больной, лежишь на кровати. Раньше к тебе подходили люди в халатах и с открытыми лицами, а теперь — такие космонавты в скафандрах.
Да, мы вежливы, по имени-отчеству обращаемся, но перед незащищенным человеком стоим в таких средствах защиты, что ему просто не по себе! Все вокруг брызгается, моется, дезинфицируется. И вроде все понимают про COVID, но психологически очень непросто. Люди разные по психическому складу. И срывы нервные случаются. Родственников к больным — нельзя. По телефону звонить — можно, но большинству пациентов в реанимации уже даже не до телефонов.
12 часов без еды, воды и туалета
Когда встал выбор, сколько будет длиться смена — 12 часов или 24, мы выбрали 12. Кто-то, правда, работает сутками. Как это возможно — не представляю. Решение работать в новых условиях все принимали, естественно, добровольно. Но о том, как именно это будет, изначально можно было только догадываться.
Нас предупредили, что один перерыв возможен — попить, перекусить, в туалет сходить, а три или пять — нет, просто потому, что это будет занимать лишнее время и лишний расход защитной формы, и просили к мере такой отнестись с пониманием. Эта же история всех курящих касается.
И потом, это лишние контакты. В небольших комнатах отдыха, которые в конце смен и на перерывах набиваются под завязку, дистанцию в два метра, естественно, не соблюдает никто. Только здесь все уже без защиты. Предполагается, что мы еще здоровы.

Тестирование медперсонала на Covid-19 только собираются ввести, а в контакте с инфицированными пациентами мы побывали все, и как дела обстоят по факту, одному Богу известно. Респиратор, например, обеспечивает только 95% защиты…
И каждый раз уходя с работы, я не знаю, может, я уже потенциальный пациент своей же реанимации, и это вопрос всего лишь нескольких дней.
В комнату отдыха я лично заходила уже после работы и фактически имею опыт 12-часового голодания, без воды и посещения туалета. Когда не пьешь, терпеть проще. Но у меня под пижамой — памперс. На тот случай, когда совсем уж приспичит. На позапрошлом дежурстве случай представился, и подгузник я протестировала. Ощущение льющейся по ногам мочи, мокрая пижама — так себе удовольствие, благо это был почти конец смены. Буду думать, как укрепить позиции и здесь. Хотя, кажется, организм научился терпеть и это и может обходиться без впитывающей поддержки.
Руководство больницы в тех условиях, которые есть сейчас, старается, как может, сделать так, чтобы всем было максимально комфортно. Я это чувствую, вижу. Но пока открытых вопросов много… Работаем мы всего вторую неделю.

Без рации на смене не обойтись
Рации — отдельная тема. Их выдали всем отделениям, у каждого — свой канал, и мы все время на связи. Находясь в красной зоне, мы не должны ее оставлять ни при каких обстоятельствах, обязаны реагировать быстро. Мы слышим все переговоры по корпусу, и нас по рации тоже слышат все:
— Шестнадцатый, ответьте восьмому!
— У нас код зеленый…
Каждая смена — это вызов. Вызов твоему опыту и профессионализму, потому что то, с чем мы сталкиваемся сегодня, в практике ни у кого из нас не было, это вызов твоему эго, вызов твоей психике, твоей выносливости, жизнеспособности и еще, наверное, человечности. Всякий раз мысленно благодарю всех, кто ее в теперешних обстоятельствах как-то умудряется еще проявлять. И не говорите мне, пожалуйста, как людям плохо сидеть дома и смотреть в окно, как они на самоизоляции перед телевизором устают. После таких смен мне трудно это понять.
Пациент с тобой разговаривает, а легких у него уже нет
Больные поступают тяжелые. В разы тяжелее тех, с которыми я работала раньше. Умирают ли люди? Да, умирают. Это больница. И здесь смерть есть всегда. Сейчас половина в моем отделении уже на искусственной вентиляции легких, вторая — потенциальные кандидаты на нее. Младше 40 лет нет никого. Небольшое количество до 60 и основная часть — после 60 лет. Людей привозят на скорых из дома, из других стационаров — могут 100 человек в сутки привезти, могут 200. Кого-то — уже подключенными к аппарату искусственной вентиляции.
Показаний для искусственной вентиляции нет. Но буквально на глазах показания эти меняются, а пациентка вроде как так же, особо не жалуется. Везем ее на КТ.
Смотрим результаты томографии — а там легких нет! В труху!
И я теперь понимаю, почему ковидные, у кого пневмония, умирают один за другим! Они с тобой разговаривают, а легких у них уже нет! И они все такие! И это так страшно! Женщину перевели тут же на ИВЛ, не знаю, выживет ли.
Прочитаны и выучены десятки метров инструкций, новые продолжают писаться.
Я более 20 лет в реанимации работаю, но что происходит сегодня — такого не видела никогда. Офтальмологи, гинекологи, травматологи — все в один день стали просто врачами, которые принимают пациентов с Covid-19. Сейчас мы понимаем хотя бы, что и как надо делать…

И тогда будет, как на войне: среди тех, кто вот-вот умрет, и тех, у кого есть шанс выжить, я как врач выберу последних и подойду к ним, потому что спасать надо будет того, кого еще можно спасти. И такое развитие событий вполне возможно. Надеюсь, до этого не дойдет.
Ловила себя на мысли, что отмечаю, как проявляют себя мои коллеги, попадая в сложные обстоятельства. У всех разная стрессоустойчивость, и самое интересное, ты никогда не знаешь, где у каждого человека тот самый его предел. Невольно стало вспоминаться пресловутое советское: с ним/ней я пошла бы в разведку! А вот с ним или ней — не пошла бы.
Сейчас я стала понимать тех, кто написал или напишет заявления об уходе.
Мое поколение родилось и выросло в мирное время. Война была где-то, но всегда в стороне, и как женщина, я не имела к ней отношения. Но теперь, мне кажется, я понимаю, что значит война. Это не печально, но и не весело. Это просто очень серьезно.
Читайте также:


