Кишечная инфекция у всех членистоногих
- 14 Августа, 2019
- Инфекционные болезни
- Светлана Павлова
Кишечные инфекции – это опасные заболевания, которые нередко поражают людей всех возрастных категорий. Их вызывают бактерии, вирусы и токсины. В организме развивается патологический процесс, который провоцирует нарушение функционирования желудочно-кишечного тракта (ЖКТ). Заражение возникает при использовании в пищу продуктов и воды, содержащих инфицированные микроорганизмы. В статье рассмотрим, какие бывают кишечные инфекции, как их определить и почему они возникают.
Классификация инфекций в зависимости от возбудителя
Инфекция ЖКТ – одна из самых распространенных заразных патологий в мире. В этой значительной группе заболеваний насчитывается более 30 видов, которые ежегодно поражают более миллиарда человек. По медицинской статистике они занимают третье место среди всех инфекционных недугов. В зависимости от типа возбудителя, который вызвал хворь, существуют следующие виды кишечных инфекций:
- Бактериальные – их вызывают болезнетворные бактерии: кишечная палочка, шигелла, сальмонелла. Они передаются через воду, продукты питания, грязные руки и предметы.
- Вирусные – виновниками болезни являются ротавирусы, аденовирусы, энтеровирусы. Заражение происходит воздушно-капельным путем, через еду, грязные руки и предметы.
- Грибковые – при снижении иммунитета нередко происходит размножение в кишечнике грибков Candida.
- Протозойные – провоцируют простейшие болезнетворные микроорганизмы. Распространяются насекомыми, иногда передаются половым путем.
Откуда берутся возбудители заразных болезней?
Источниками кишечных инфекций является человек или животное, в организме которого содержатся патогенные бактерии. Выделяются они из зараженного организма с фекалиями, рвотной массой, выдыхаемым воздухом при чихании и кашле. Вне организма человека и животного болезнетворные организмы размножаются редко. Чаще всего, попадая в неблагоприятные условия внешней среды, они погибают. Однако возбудители сибирской язвы сохраняются в почве в течение многих лет. Опасность источников кишечных инфекций зависит от:
- длительности и массивности выделений;
- профессии зараженного (учитель, воспитатель, повар, продавец продуктов).

Кроме того, для окружающих опасность больных зависит от:
- особенностей течения болезни – тяжелое, легкое, бессимптомное, носительство;
- периода болезни – скрытый, разгар болезни или выздоровление.
Очень опасны пациенты с тяжелым течением в период разгара болезни, но их можно изолировать, так как они легко выявляются. Больных с легким и бессимптомным течением недуга, а также носителей определить сложно, поэтому они считаются более опасными.
Зараженные животные тем опаснее для человека, чем больше он с ними контактирует. Это может быть крупный и мелкий рогатый скот при сибирской язве и бруцеллезе, кошки, болеющие токсоплазмозом, собаки с бешенством. От диких животных заражаются на охоте при разделке туш и обработке шкур. Предотвратить заражение помогают проводимые эпидемиологические обследования.
Пути передачи заразных болезней
Для желудочно-кишечных инфекций (ЖКИ) характерны следующие пути передачи:
- Алиментарный – употребление некачественной пищи, плохо вымытых овощей и фруктов.
- Водный – использование воды для питья и приготовления еды из сомнительных источников.
- Контактно-бытовой – через предметы обихода, некачественное мытье рук, не соблюдение личной гигиены.
- Воздушно-капельный – патологические микроорганизмы, которые больной выделил с мокротой при разговоре, чихании и кашле, попадают в организм здорового человека с воздухом.
Следует отметить, что аэрозольный путь передачи ЖКИ встречается редко. Чаще всего люди заражаются из-за несоблюдения личной гигиены.
Клиническая картина
Независимо от причины возникновения болезни и вида кишечной инфекции у больных возникают общие симптомы, которые проявляются:
- Болевым синдромом – болезненные ощущения возникают в верхней или нижней части живота.
- Диареей – для многих кишечных инфекций характерна учащенная дефекация с ложными позывами.
- Запорами – возникают в тяжелых случаях и сохраняются несколько суток.
- Изменением стула – структура его становится жидкой, водянистой, происходит изменение цвета. В составе каловых масс появляются вкрапления крови, слизи и непереваренных остатков пищи.
- Тошнотой и рвотой – эти признаки зависят от тяжести недуга. Рвота появляется один раз или несколько, после нее пациенту становится лучше или, наоборот, состояние ухудшается.
- Общей интоксикацией организма – ухудшается состояние: возникает лихорадка, появляются головные боли, снижается аппетит и наступает сильная слабость.

При обнаружении симптомов кишечной инфекций лечение проводят обязательно под наблюдением врача, чтобы не возникло серьезных осложнений.
Последствия
При несвоевременной или неполноценной медицинской помощи инфекционное заболевание кишечника может вызвать:
- Обезвоживание – потеря большого количества жидкости в результате поноса и рвоты. Нарушается водно-солевой обмен, снижается давление, учащается сердцебиение.
- Дегидратационный шок – стремительное обезвоживание с угрозой смерти.
- Токсический шок – быстрое наступление интоксикации с падением артериального давления.
- Острая почечная недостаточность.
- Воспалительный процесс в легких – пневмония.
Диагностика
В случае появления подозрений на кишечную инфекцию пациенту необходимо обратиться к терапевту. Поставить конкретный диагноз после беседы и проведенного осмотра больного невозможно. Поэтому обязательно назначаются для определения вида кишечной инфекции исследования:
- Копрограмма – выявляются физические, химические и микроскопические характеристики каловых масс.
- Бактериологическое – определяется возбудитель болезни при посеве биоматериала на питательную среду и его чувствительность к антибиотикам.
- Серологическое – проверяется кровь пациента на антитела. Анализ берется на пятый день заболевания и позволяет точно выявить разновидность микроорганизма.
После получения результатов проведенных исследований устанавливается точный диагноз и назначается соответствующая терапия.
Вирусные инфекции
Какие бывают кишечные инфекции вирусного характера? Рассмотрим специфические симптомы основных из них:
- Ротавирусная – повышенная температура тела, возможен насморк, боль в горле, тошнота и рвота, после которой наступает облегчение, диарея – пенистые водянистые испражнения желтоватого оттенка, потеря аппетита, ухудшение общего состояния.
- Аденовирусная – высокая температура, сильная интоксикация, частый обильный стул, рвота, увеличенные лимфоузлы, воспаление слизистых рта, возможен конъюнктивит.
- Энтеровирусная – температура может подняться до 40 градусов, появляется боль в мышцах и суставах, возможны судороги, воспаляется носоглотка, возможны болезненные ощущения в области сердца, понос и рвота.
Вирусные кишечные инфекции передаются через грязные руки, плохо вымытые овощи и фрукты, некачественную воду, а также воздушно-капельным путем при разговоре, чихании и кашле больного человека. Недуги чаще всего начинаются с острого течения. Нередко бывает их сложно диагностировать, потому что симптомы в зависимости от вируса очень разнообразны.
Терапия
Лечение симптомов кишечной инфекции состоит в следующем:
Кроме лекарственных средств, которые надо принимать под наблюдением врача, необходимо обязательно соблюдать диету.
Бактериальные кишечные инфекции
Эти заболевания нередко возникают из-за несоблюдения личной гигиены, неправильной термической обработки продуктов, употребления пищи с истекшим сроком годности или хранящейся в ненадлежащих условиях. Вызывают недуг различные бактерии:
- кишечная палочка;
- стафилококки;
- сальмонелла;
- шигелла.
Признаки кишечной инфекции, вызванной вирусами и бактериями, схожи между собой. Но следует учесть, что бактериальная кишечная инфекция протекает более тяжело. Инкубационный период имеет широкий диапазон и занимает от нескольких часов до нескольких дней. У детей, болеющих вирусной инфекцией, нередко после улучшения самочувствия наблюдается резкое ухудшение состояния. Это свидетельствует о бактериальном осложнении. Оно характеризуется подъемом высокой температуры, тошнотой, рвотой, белым налетом на языке и миндалинах, а также сильной интоксикацией. Наиболее часто звучат следующие названия кишечных инфекций, вызванные бактериями:
Точный диагноз могут поставить только в инфекционном отделении больницы после исследования каловых масс и крови. При тяжелом состоянии пациенту назначаются антибиотики. В остальном терапия проводится так же, как и при вирусной инфекции. Врач выписывает солевые растворы, сорбенты, а для восстановления слизистой кишечника – ферменты. При сильном обезвоживании солевой раствор вводят внутривенно, используя капельницу. Для снижения температуры используют жаропонижающие средства. Все лечение проводится строго под наблюдением врача.
Дизентерия
Одной из основных кишечных инфекций бактериального происхождения является дизентерия. Ее возбудитель – бактерия шигелла, которая активно размножается в благоприятной питательной среде и моментально погибает при кипячении. Заразиться можно от носителя болезни или больного человека. Особую опасность представляют люди, переносящие этот недуг в легкой форме и работающие в сфере общественного питания. Скрытый период болезни в среднем продолжается 2–3 дня. К главным симптомам дизентерии (кишечной инфекции) относится:
- общая слабость, быстрая утомляемость;
- потеря аппетита;
- головная боль;
- повышенная температура тела;
- понос с содержанием слизи и крови;
- тошнота и рвота;
- ложные позывы к дефекации.
Начало болезни протекает остро. У пациента появляется озноб, пропадает аппетит, появляются тупые боли в животе, возникает рвота. Недуг может проявляться в легкой форме с возникновением незначительных судорог или вызывать тяжелое состояние, сопровождающееся неврологическими расстройствами. Часто возникает обезвоживание организма. Особое место при лечении дизентерии имеет диета. Пищу готовят в протертом виде, полностью исключая растительную клетчатку. Сразу после начала болезни начинают приводить в порядок водно-солевой баланс. При средних и тяжелых формах применяют антибиотики. Восстанавливают микрофлору кишечника и поддерживают иммунитет. Все назначения делает только врач.
Сальмонеллез
Какие бывают кишечные инфекции? Одной из острых инфекций, вызванных бактериями, является сальмонеллез. Основным источником заражения являются животные, носители сальмонелл. Главный путь передачи происходит через продукты питания – мясо животных и птиц, рыбу, молоко и яйца. Возможно получить инфекцию и после употребления некачественной воды из открытых водоемов. Сальмонеллы очень устойчивы к условиям внешней среды: хорошо переносят сушку, заморозку, устойчивы к копчению, сохраняются в солениях, но погибают при кипячении. Попадая из желудка в слизистые оболочки кишки, бактерии начинают выделять токсины, которые способствуют развитию болезни. Инкубационный период при сальмонеллезе (кишечной инфекции) в среднем составляет от 12 часов до суток. Заболевание нередко начинается остро, и отмечаются следующие симптомы:
- повышенная температура до 39 градусов;
- состояние озноба;
- боль в голове;
- недомогание и слабость;
- схваткообразные приступы боли в животе;
- тошнота и рвота;
- жидкий стул с неприятным запахом, пенистый до 10 раз в день, возможно содержание слизи, иногда примеси крови.
Для лечения используют препараты, восстанавливающие водно-солевой баланс, проводят обезвреживание и вывод токсинов, для уничтожения сальмонелл применяют антибиотики, поддерживают организм витаминными комплексами, восстанавливают полезные бактерии биопрепаратами. Все лечение проводится строго под наблюдением врача. В средних и тяжелых случаях – в отделениях стационара.
Профилактика
Летний период является благоприятным для распространения кишечных инфекций. В это время люди массово выезжают на природу, купаются в открытых водоемах, едят свежие фрукты и овощи, готовят мясные продукты на улице. Поэтому с целью профилактики острых кишечных инфекций необходимо:
- строго соблюдать гигиену – часто и тщательно мыть руки;
- пить только бутилированную воду и пастеризованное молоко или подвергать их кипячению;
- мыть тщательно фрукты, ягоды и овощи проточной водой;
- соблюдать тепловой режим при приготовлении мяса и рыбы;
- не хранить вместе сырые и готовые продукты;
- для хранения скоропортящихся продуктов использовать холодильник и соблюдать сроки хранения;
- соблюдать чистоту в местах приготовления пищи, своевременно выносить мусор.

Придерживаясь этих простых правил, можно избежать заражения кишечными инфекциями и сохранить здоровье. Но если вы заметили симптомы заболевания, лечиться самостоятельно нельзя, обратитесь к врачу.
Заключение
Теперь вы знаете, какие бывают кишечные инфекции. Болезни локализуются в ЖКТ и сопровождаются рядом общих симптомов, но каждое из них имеет и свои индивидуальные признаки. Возбудителями недугов служат патогенные бактерии и вирусы, которые передаются чаще всего из-за несоблюдения гигиены и неправильной обработки продуктов. Тяжелее всего их переносят дети и люди пожилого возраста. В результате ослабленного иммунитета у них нередко возникают тяжелые осложнения. Поэтому очень важно своевременно проводить профилактику острых кишечных инфекций.
Внимательно прочитайте статью!
Чтобы правильно определить, подходит ли ваш случай под эту статью Расписания болезней, надо четко понимать термины и определения в статье. А также надо правильно их сопоставить с вашими медицинскими документами.
Если у вас возникли сложности, то вы можете бесплатно проконсультироваться с врачом, для этого кликните по ССЫЛКЕ
| Статья расписания болезней | Наименование болезней, степень нарушения функции | Категория годности к военной службе | ||||||||
| Статья 1. |
| Бактериальные инфекции | Вирусные инфекции | Протозойные инфекции |
|
|
|
Симптомы
- Болевой синдром. В зависимости от уровня поражения кишечника боли могут локализоваться в области верхних или нижних отделов живота.
- Диарейный синдром. Для большинства кишечных инфекций характерно учащение дефекации, которое часто сопровождается появлением ложных позывов – тенезмов.
- Запоры. В тяжелых случаях заболевания возможно развитие пареза кишечника, который внешне характеризуется стойким запором, сохраняющимся на протяжении нескольких суток.
- Изменение характера стула. В большинстве случаев стул становится жидким, водянистым, меняется его цвет. В составе кала могут обнаруживаться остатки непереваренной пищи, слизь или кровь.
- Общая интоксикация организма. Кишечная инфекция обязательно сопровождается ухудшением общего состояния пациента, которое проявляется возникновением лихорадки, общей слабости, головных болей, снижения массы тела, отсутствием аппетита.
- Тошнота и рвота. В зависимости от тяжести течения заболевания рвота может быть однократной или многократной, приносить пациенту облегчение или, наоборот, ухудшать его состояние.

Пути передачи кишечных инфекций

Алиментарный путь. Заражение происходит через употребляемую пищу. Такой механизм передачи наиболее характерен для кишечных инфекций.- Водный путь. Попадание микроорганизмов в тело человека осуществляется при употреблении воды из непроверенных источников.
- Контактно-бытовой путь. Распространение бактерий происходит через предметы обихода.
- Воздушно-капельный путь. Наиболее редко микроорганизмы проникают в тело человека после вдыхания воздуха, в который попали частички мокроты инфицированного пациента. Для кишечных инфекций практически не характерен аэрозольный путь передачи, однако в исключительных случаев возможно и такое заражение.
Диагностика
При подозрении на кишечную инфекцию пациент должен обратиться к своему терапевту. После обследования врач сможет предположить конкретный диагноз и назначит лечение. При тяжелом течении заболевания или при подозрении на специфическую инфекцию (например, дизентерию) больной направляется в специализированный инфекционный стационар для проведения профильной терапии и обеспечения необходимой изоляции.
Для подтверждения диагноза кишечной инфекции используются следующие методики диагностики:

Исследование кала. Копрограмма дает возможность исследовать кал, обнаружить возможные примеси крови, иммунных клеток, выделить бактерии и отправить их на посев.- Бактериологическое исследование кала. Посев полученного от пациента биоматериала – основной способ определения возбудителя заболевания. Бактерии культивируются на специальных питательных средах и тщательно исследуются, что позволяет установить вид патогенной бактерии. Кроме того, после определения возбудителя проводится его тестирование на чувствительность к антибиотикам, что позволяет точно подобрать эффективную терапию для пациента.
- Серологические исследования. Дополнительным способом диагностики являются исследование на антитела в крови пациента. Они выделяются в ответ на воздействие бактерий через 4-5 дней. Антитела имеют высокую специфичность по отношению к определенной бактерии, благодаря чему можно установить разновидность микроорганизма.
Лечение
Лечение кишечной инфекции зависит от того, каким возбудителем она вызвана, однако можно выделить ряд общих правил, которые относятся ко всем поражениям пищеварительной системы.

При легкой форме патологии пациенту назначается щадящая диета. Уменьшается общий объем пищи, исключаются вредные для кишечника продукты, назначается максимально щадящее питание. При среднетяжелом и тяжелом течении заболевания общий суточный калораж сокращается примерно на 40-50%. Рекомендуется увеличить частоту приемов пищи до 6-8 раз в день. В период восстановления, когда диарейный синдром исчезает, рекомендуется назначить пациенту пребиотики как в виде пищевых продуктов, так и отдельно, в таблетках.
| Рекомендуемые продукты | Нерекомендуемые продукты |
|
|
Для лечения тяжелых бактериальных инфекций применяются антибиотики. Средства подбираются в зависимости от возбудителя.
Определение схемы терапии и дозировки лекарства проводится только лечащим врачом пациента.
При более легких формах заболевания антибактериальные препараты обычно не назначаются, проводится симптоматическая терапия. В нее входят:
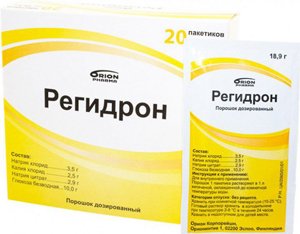
Введение солевых растворов (Трисоль, Регидрон). При легких формах заболевания жидкость назначается внутрь, при тяжелом течении – вводится парентерально.- Жаропонижающие средства. Для снижения температуры и интоксикации назначаются нестероидные противовоспалительные средства (Ибупрофен, Нимесулид), а также Парацетамол.
- Сорбенты (Энтеросгель, Полисорб, Смекта). Препараты из данной группы обезвреживают токсические вещества, которые содержатся в пораженном кишечнике, и выводят их из организма. Благодаря этому снижается выраженности интоксикации организма.
- Пробиотики и пребиотики. Кишечные инфекции обычно сопровождаются симптомами дисбактериоза, поэтому пациентам назначаются средства для восстановления нормальной микрофлоры пищеварительной системы. Лекарства применяются исключительно в реабилитационном периоде, когда исчезает диарейный синдром, так как до этого их использование практически неэффективно.
При подозрении на кишечную инфекцию пациент должен оценить свое состояние и принять решение о тактике лечения. Если это легкое пищевое отравление, которое не сопровождается выраженным подъемом температуры и внекишечными симптомами, то заболевание можно лечить дома. Для этого рекомендуется голод и покой, обильное питье, использование сорбентов. При тяжелом состоянии больного, выраженной лихорадке, присоединении внекишечных проявлений обязательно нужно обратиться к врачу. Возможно, пациенту потребуется госпитализация в гастроэнтерологическое отделение или инфекционную больницу.
Прогноз для пациента будет зависеть от возбудителя кишечной инфекции. В большинстве случаев болезнь легко устраняется, однако при некоторых специфических заболеваниях болезнь сопровождается осложнениями и может даже привести к летальному исходу. Залогом благоприятного разрешения заболевания является раннее обращение к врачу и соблюдение его инструкций.
Возможные осложнения
- инфекционно-токсический шок;
- вторичное распространение очагов инфекции, поражение других органов;
- острая почечная недостаточность;
- дисбактериоз.
Профилактика
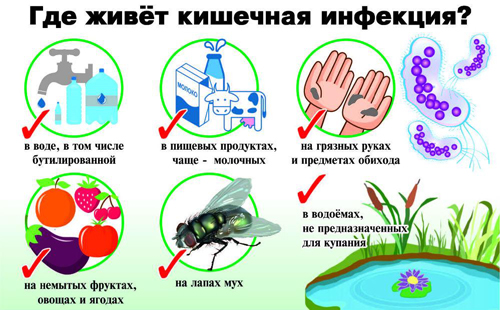
- регулярно мыть руки перед приемом пищи;
- употреблять мясные и молочные продукты из проверенных источников;
- не пить воду из природных водоемов, не купаться на неофициальных пляжах;
- тщательно мыть фрукты и овощи, даже перед термической обработкой;
- соблюдать правила личной гигиены, не пользоваться чужими личными вещами (например, полотенцами);
- по возможности ограничить контакты с людьми, имеющими признаки кишечных инфекций.
Читайте также:
- Лихорадка при раке предстательной железы
- Что такое лихорадка ласса
- Сколько дней держится температура при инфекционном мононуклеозе у детей
- Как вылечить альвеококкоз в домашних условиях
- От чего может быть инфекция у человека в органах