Клацид при инфекционном мононуклеозе
Антибиотики не применяют для лечения вирусных заболеваний. Это знает уже практически каждый. Однако достаточно часто можно столкнуться с тем, что назначают антибиотики при мононуклеозе. Почему же при этой болезни, вызванной герпесвирусом, назначают данный тип препаратов?
В каких случаях при лечении мононуклеоза необходимы антибиотики
Мононуклеоз – инфекционное заболевание, вызванное вирусом. При лечении вирусных заболеваний применяют противовирусные препараты и симптоматическое лечение.
Основное лечение инфекционного мононуклеоза также должно быть направлено на устранение характерных симптомов:
- жаропонижающие препараты (не на основе ацетилсалициловой кислоты);
- антисептики (для облегчения ангины);
- антигистаминные препараты (для снятия отёка горла и других аллергических проявлений);
- препараты для укрепления иммунитета и витамины.
Антибиотики при мононуклеозе у взрослых и детей необходимы для лечения бактериальной инфекции, которая развивается на фоне основного заболевания и возникает при сниженном иммунитете.
Определить присутствие вторичного бактериального заражения может только квалифицированный врач. Иногда для этого достаточно визуального осмотра. Но может потребоваться сделать мазок из горла и другие анализы на выявление атипичных мононуклеаров.
Сам по себе инфекционный мононуклеоз не является показанием к применению антибиотиков. Не следует после постановки диагноза начинать принимать эти препараты.
Бесконтрольное лечение антибиотиками противопоказано по таким причинам:
Инфекционный мононуклеоз: инкубационный период, симптоматика (сыпь, лимфоузлы, ангина)
Как узнать о присоединении вторичной инфекции
Попадание в организм возбудителя болезни (вируса Эпштейна-Барр) и начало развития инфекционного мононуклеоза негативно сказывается на общем состоянии иммунной системы. Он становится неспособен бороться с другими инфекциями. Поэтому очень часто начинает развиваться вторичная инфекция.
Чаще всего вторичная инфекция представлена:
- стафилококками;
- стрептококками;
- пневмококками;
- синегнойной палочкой;
- грибковыми инфекциями.
Вторичная инфекция приводит к таким осложнениям:
- Воспаление глоточных миндалин (приводит к развитию аденоидита и воспалению среднего уха).
- Воспаление нёбных миндалин (приводит к развитию тонзиллита в катаральной, лакунарной или фолликулярной форме).
- Воспалительный процесс в носовой полости (приводит к развитию гнойного риносинусита).
- Пневмония.
Вторичная инфекция даёт о себе знать на 3-4 день течения основного заболевания. Распознать её может быть нелегко. Для этого важно отслеживать любые изменения в состоянии ребёнка. Миндалины покрываются характерным налётом, и их размер значительно увеличивается. Дыхание становится затруднённым. Налёт может распространяться на всю ротовую полость.
Один из характерных признаков присоединения дополнительной инфекции – гнойные выделения. Особенно это заметно при гнойном риносинусите, так как гной начинает выделяться вместе с обычной слизью.
Лечение вируса Эпштейна-Барр (ВЭБ) у детей и взрослых, длительность и схема лечения при ВЭБ
Какие антибиотики применяют при мононуклеозе
Антибиотики – это не какой-то один универсальный тип препаратов. Их подразделяют на несколько групп, в зависимости от того, с каким типом бактерии они способны бороться. Существуют также антибактериальные средства широкого спектра действия. Их назначают в том случае, если возбудитель инфекции ещё не установлен, но лечение нужно начинать срочно.
При лечении мононуклеоза у детей и взрослых могут назначить такие антибактериальные средства:
Сумамед и Цефазолин
Какие антибиотики нельзя использовать
Реакция на ампициллин при мононуклеозе
Помимо сыпи может возникнуть более острая аллергическая реакция. Поэтому при появлении симптомов аллергии следует немедленно обратиться к врачу.
В инструкции к препаратам на основе амоксициллина и ампициллина указано, что инфекционный мононуклеоз является противопоказанием к применению. Опытный врач не назначит этот препарат. Однако бывают случаи, когда диагноз поставлен неверно. Поэтому при посещении врача важно назвать весь список симптомов и попросить проверить наличие именно этого заболевания.
Если после антибиотика появилась сыпь — это может быть мононуклеоз? — Доктор Комаровский
Встреча с возбудителем
Конец июля. Всей семьёй мы были на даче. По соседству отдыхали мама с дочкой 4-х лет. После общения с девочкой, у которой на тот момент наблюдался сухой кашель, на следующий день заболел наш ребёнок. Утром температура больше 38 о С, раздирающий горло кашель и сильная заложенность носа. Без промедления мы вернулись в город. Обратившись в поликлинику, получили стандартное назначение.
Главное лекарство из того, что нам назначил врач — свечи виферон в малой дозировке. В основном, конечно, были прописаны симптоматические средства (лазолван сироп от кашля, тантум верде спрей в горло, називин капли в нос, ромашка внутрь в виде настоя).
Мы продолжали делать всё так, как говорили врачи. Единственное, что мы добавили, это противоаллергические капли Зодак для внутреннего применения (кстати, впоследствии оказалось, что многим детям они не помогают, и нам в том числе).
Анализы
Время шло
Но буквально через день после похода в поликлинику у ребёнка с утра снова температура 38,9 о С. Мы вызвали скорую помощь. Нам предложили ехать в инфекционную клиническую больницу, предупреждая нас при этом, что в этой больнице с высокой вероятностью возможно наложение одной инфекции на другую.
Муж был за госпитализацию, я против. Дальше мы действовали по моей схеме: сбиваем температуру, едем в поликлинику, показываем горло педиатру и ЛОРу, советуемся с ними по поводу стационарного лечения. Что мы и сделали. ЛОР ничего у нас не нашла, кроме красного горла, а педиатр направила в больницу, ехать в которую мы были готовы сразу после поликлиники.
Мы думали, что теряем дочь
В общем, на своём автомобиле мы так и не доехали до больницы из-за невероятной паники, которая охватила нас уже при подъезде к ней. Местность нам незнакомая, а то, что при температуре 39,3 о С это состояние для ребёнка вполне естественно, мы не подумали, да и, честно говоря, думать тогда было в принципе сложно.
Нашёлся молодой мужчина (дай Бог ему здоровья), который довёз нас до больницы на своей машине. Так, после двух недель бессмысленного лечения, мы оказались в стационаре.
Если бы всё было иначе…
Очень жаль, что врачи, которые приходили на дом постоянно менялись и, зачастую это были исключительно молодые специалисты. Не удивительно, что конкретного диагноза так и не было поставлено.
Очень много времени из-за этого было упущено, и здоровье ребёнка потеряно. Помимо этого, не были назначены более глубокие анализы. С их помощью можно было бы точно определить: вирусная это инфекция или бактериальная. Тогда, возможно, не пришлось бы давать дочери антибиотики, которые в той или иной степени подрывают иммунитет. Хотя, вполне вероятно, что на даче у нашего ребёнка дала о себе знать именно бактериальная инфекция.
А вот вирус мог проникнуть в организм уже позже (например, в поликлинике) и на фоне ослабленного иммунитета вызвать развитие мононуклеоза. Но это лишь один из множества возможных вариантов развития событий.
Выяснить наверняка, откуда взялся вирус не представляется возможными и сейчас. Рассуждать на эту тему можно много, но, к сожалению, практически бессмысленно.
Могу добавить только, что после переписки с мамой той больной девочки, с которой мы контактировали на даче, стало понятно, что болела она довольно долго, температура отсутствовала, но при этом был насморк, кашель, а также конъюнктивит. ОРЗ это было или ОРВИ или что-то ещё – непонятно. Кровь они сдавали по моей просьбе уже тогда, когда мы с дочкой лежали в больнице. Результат ничего сомнительного не показал, т.е. девочка абсолютно здорова. Более глубоких анализов сделано не было. Вполне возможно, что девочка переболела тем же мононуклеозом, только в стёртой форме. Но, как я уже сказала, гадать бесполезно, можно только предполагать.
Стационар
В конце концов, мы с дочкой всё же оказались в инфекционной больнице. При поступлении в стационар, ребёнку, первым делом, ввели литическую смесь (анальгин, папаверин и димедрол) внутримышечно. Применяется она для быстрого снижения высокой температуры.
Точный диагноз был установлен не сразу, а спустя неделю после госпитализации. Пока мы сдали все анализы, пока стали известны их результаты и т.п. При поступлении по итогам первого анализа крови было обнаружено атипичных мононуклеаров – 3% (это норма), моноцитов – 9% и СОЭ – 50мм/ч. По итогам второго анализа (спустя 3 дня) мононуклеаров – уже 8%, моноцитов – 13%, СОЭ – 30мм/ч. Остальные показатели, в том числе лейкоциты, по результатам обоих исследований оставались в норме.
Так как с самого начала, мы находились на поддерживающем лечении (анаферон, антигриппин, но-шпа совместно с супрастином в инъекциях), состояние, конечно, улучшилось. Температура сначала держалась на уровне не выше 38 о С, затем и вовсе нормализовалась.
Чуть позже снова возник конъюнктивит, который длился около 10 дней (вылечить его нам удалось только с помощью глазных капель офтальмоферон). Были увеличены подчелюстные и шейные лимфоузлы. Также было сделано УЗИ брюшной полости, по результатам которого выяснилось, что у ребёнка увеличена печень, наблюдаются диффузные изменения паренхимы печени (изменена вся её ткань), увеличены лимфоузлы в воротах печени.
Остался только вирус герпеса (ВГ) VI типа, ДНК которого была обнаружена с помощью иммуноферментного анализа (ИФА). ВГ VI типа мог спровоцировать розеолу или лихорадку без сыпи. Слава Богу, этого не произошло.
Таким образом, ВГ IV типа был причиной мононуклеоза, но на тот момент времени в крови его обнаружено не было. Нередко в анализах устанавливается также наличие цитомегаловирусной инфекции (ЦМВ, ВГ V типа), которая протекает идентично инфекционному мононуклеозу. Иного лекарства назначено не было, т.е. ВГ VI типа должен был быть подавлен изопринозином. Необходимо было завершить первый курс и через 10 дней, уже после выписки, начать второй 10-дневный курс в такой же дозировке. Но на этом наше пребывание в больнице не закончилось.
Но затем начался конъюнктивит. Протекал точно так же, как у дочки. Довольно быстро убрали проблему при помощи того же альбуцида. Но, позднее, находясь с ребёнком в больнице, снова и снова давало о себе знать именно горло, болело по 3-4 дня стабильно (волнообразно, я бы сказала). Что только я не использовала, чтобы погасить эту боль: тантум, мирамистин, биопарокс, граммидин нео. Дошло даже до свечей виферона во взрослой дозировке.
Действительно, после такого комплексного лечения боль исчезала, но проблема в том, что, как я уже упоминала, она появлялась вновь. Лечащий врач наблюдала и за моим состоянием, регулярно осматривала горло, но так как не было больше никаких признаков, характерных для мононуклеоза, делать все необходимые анализы посчитала нецелесообразным.
Также врач добавила, что у взрослых клинические проявления болезни намного ярче (например, обязательно должна быть лихорадка и т.д.). Кстати, конъюнктивит в больнице у меня ещё раз повторился. Видимо, вирус путешествовал, переходя с одной слизистой на другую. Врач затем сказала мне, что именно по этой причине можно даже не обнаружить вирус в крови при сдаче анализов на определённом этапе лечения.
Подходило время выписывать дочь, но симптомы интоксикации начались и у меня. Три дня держалась температура под 39 о С, сильно болело горло, воспалились глаза. Доктор назначила мне уколы цефтриаксона (антибиотик, т.к. по видимому была смешанная инфекция) и тот же изопринозин.
Возбудителей мононуклеоза в моём случае не было обнаружено, но все признаки указывали, что это именно он. Началось лечение такое же длительное и объёмное по количеству препаратов лечение, как у дочери…
Папу мононуклеоз не обошёл стороной
После 3-х недель изнурительного пребывания в больничных стенах, мы с дочкой наконец-то оказались дома. Но муж на тот момент находился на лечении в инфекционной клинической больнице.
Почти за неделю до того, как выписали нас, мужа пришлось госпитализировать в инфекционную больницу на скорой помощи в связи с лихорадкой. Недомогание, слабость, головную боль, заложенность носа и боль в горле муж почувствовал немного ранее и перенёс это состояние, посещая работу.
Папу выписали, а мы снова отправились в больницу
На следующий день после его выписки мы с ребёнком снова попали в больницу. Это спустя 2 недели после нашего возвращения в родные стены. Произошло это либо вследствие общего пребывания с другими детьми на детской площадке, либо из-за возможного переохлаждения ребёнка. Получается, что я снова как бы не уследила за дочерью.
Анализ крови показал полное отсутствие атипичных мононуклеаров, моноцитов – 9%, а также нормальные значения всех показателей, кроме СОЭ – 36мм/ч. На этот раз обошлось без антибиотиков. Основное лечение – противовирусное и иммуностимулирующее. Выписали нас спустя 6 дней после поступления.
Наконец-то все были дома
Как только вся семья оказалась в сборе и окончательно пришла в себя, каждый из нас встал на учёт к инфекционисту. Разумеется, ребёнок наблюдается в детской поликлинике, а мы с мужем у одного и того же врача во взрослой. В настоящее время все мы находимся на поддерживающем лечении, так как иммунитет ослаблен и нуждается в определённой стимуляции.
За это время возникали попытки вирусов (а в наших организмах их, как выяснилось, целый комплекс) напоминать о себе симптомами ОРЗ при малейших переохлаждениях. Всем нам были назначены длительные курсы иммуностимуляторов и противовирусных средств. Впереди долгий путь работы над иммунитетом всех членов нашей семьи….
Последствия мононуклеоза
На данный момент нас с мужем также очень беспокоит дыхание ребёнка, проблемы с которым начались ещё на начальной стадии болезни. Так как дочка очень сильно храпит во время сна, мы решили показать её по договорённости ЛОР-врачу. Основной диагноз по результатам осмотра: аденоидит II степени на фоне перенесённого инфекционного мононуклеоза, сопутствующий: аллергический ринит.
Полученные рекомендации: домашний режим, супрастин внутрь в течение 10 дней, аминокапроновая кислота в нос капельно на протяжении 5 – 7 дней, ингаляции с физиологическим раствором, УФО-тубус носа и зева №5, гипоаллергенная диета.
Надо сказать, что на второй день лечения супрастином и аминокапроновой кислотой ребёнок дышит намного легче и практически перестал храпеть во время сна. С каждым днём состояние всё лучше и лучше. Одновременно с этими лекарствами мы начали давать изопринозин. Инфекционист сказала нам, что на фоне приёма противовирусного аденоиды, так же как миндалины и лимфоузлы должны со временем уменьшиться в размерах. Это логично. Только вот происходит это всё очень медленно, постепенно.
Что касается, общения с другими детьми, пока оно у ребёнка отсутствует. Гостей в доме не бывает. Сами мы можем выбраться только к бабушке, иногда даже оставить дочь у неё на пару дней. Конечно, внешне жизнь наша почти ничем не отличается от той, которая была до болезни, разве что теперь больше времени уделяется теплу в доме, одежде ребёнка и, конечно, питанию. Пища должна быть низкоаллергенной и щадящей для печени.
Не навреди!
В заключение хотелось бы сказать вот о чём: не секрет, что в стране огромная нехватка кадров в сфере здравоохранения. Об этом действительно сейчас очень много разговоров. Опытные врачи уходят, на их место приходят новые специалисты, которым также нужно нарабатывать опыт. Это естественно.
Молодым специалистам, наверное, следует постоянно развиваться, опираться на знания и опыт своих старших коллег. Ещё очень важно, чтобы врачи не менялись так часто, как происходило у нас, так как желательно всё-таки придерживаться какого-то одного подхода к лечению. Из-за неверно поставленных диагнозов страдают взрослые и дети.
В нашем случае довольно серьёзно пострадал именно ребёнок. Из-за поведения некоторых медицинских работников, которые внесли определённый вклад в лечение нашей дочери, у нас с мужем остался неприятный отпечаток на сердце.
Родители особенно зависимы от мнения врачей, работающих в педиатрии, так как дело касается их детей. Они доверяют врачам и боятся отходить от любых назначений. Пациентов всегда много, но история болезни каждого заслуживает определённого внимания и индивидуального подхода, особенно, если эти пациенты – дети.
Всем добрый день! Очень нужна информация по этой болезни и осложнениям после нее. Дочь (почти 7 лет) во вторник 15 января начала немного сопливить, темп. не было. Капали виброцил и прочищали нос, в среду то же-не помогло. в четверг были у врача педиатра и лор (правда у взрослого, т.к. поликлиника ведомственная, наблюдаемся там, а дет.лор не принимал в тот день). да, ночью начала храпеть, нос не дышал, в четверг утром темп. была уже 37, врачи сказали, что это гнойный аденоидит и есть небольшой налет на миндалинах непонятного характера, назначили, антибиотик аугментин, ринофлуимуцил, аквалор, изофру, для горла-мирамистин, полоскание ромашкой и шалфеем, чтобы очистить гланды. на мой вопрос: чем облегчить ребенку дыхадние ночью и сбивать ли темп, мне сказали, что уже к вечеру ей будет лучше и сбивать темп.не надо. лучше нам не стало, в пятницу темп. выросла до 38, позвонила им объяснила ситуацию, вызвала врача, но мне сказали, что много вызовов и кнам не приедут, что надо пролоджать и что АБ еще не начал действовать. в субботу утром темп. сохранилась, нос.дыхание отстутствовало вообще,позвонила им, сказали везите ребенка с температурой. приехали-посмотрели горло и сказали, что началась ангина и отит на левое ухо. что аугментин не помог, новое лечение назначили (это был уже другой педиатр, т.к. они работаю там посменно): супракс, тизин, аквалор, изофра в нос, горло-хлорофиллипт, фурацилин..про жаропонижающее не сказали.
со словами: в понедельник утром бущешь здорова и приходите сдавать кровь они нас отпустили. лучше не стало..в воскресенье темп. была 38-39.3, все также даже хуже. хотя мы с мужем и свекровью лечили ее по схеме. в понед.я позвонила объяснила и вызвала врача, они сказали что супракс начнет действовать только сегодня. должен был приехать врач, котр. смотрел нас в четверг, но он позвонил и сказал, что не приедет, т.к. много вызовов погода плохая. в итоге: попытались покормить дочь кашей-она не смогла, мы позвонили спросили, что делать, они ответили срочно вызывать скорую,т.к. это может быть абсцесс. и что врач к нам скоро приедет. сволочи, перепугались, упустили мне ребенка. скорая приехала, сказали латеральная ангина и что супракс еще не начал действовать, т.к. у нас тольк 3й день, а он только на 3й день работает. потом приехала врачиха: диагноз-инфекционный мононуклеоз (увеличены лимфоузлы, печень, селезенка), выписала изопринозин, виферон, сказал, чтоб лечились дома, потом пришла врач из районной: сразу поставила ИМ. решили ложиться.
у меня сейчас 31 неделя беременности, болезнь мне сказали заразная. я в шоке. они же видели что ребенку хуже, я беременна, что налет странный, но не назначили анализ крови. а потом меня еще и спросили, почему мы не сдали. я же не врач. поэтому и обращалась к ним, чтобы помогли. вот вам и ведомственная больница. ненавижу их. за их халатность, неграмотность и некомпетентность. в субботу мы притащили ребенка с темп. попросила принять их без очереди, т.к. дочь была никакая. так она вышла и говорит: сейчас я вас быстренько посмотрю, т.к. у меня пациенты.
что со мной было-словами не передать, это был ад все эти дни. делаешь все как они говорят, лечишь, ночами не спишь (я спала по 2-4 часа) в выходные с мужем вообще вдвоем вокруг дочери и все напрасно. т.к. неправильно поставили диагноз 4. врача (2 лора и 2 педиатра)
у меня есть вопросы к тем, кто сталкивался с этой болезнью:
1. чем вас лечили?? в больнице лежит с дочкой муж, ему предложили гормон преднизолон (быстрое лечение) и другой вариант- виферон, постоянные полоскания и лечение носа..(но это 2-3 недели)
я боюсь гормнальных, прочитала про осоложнения-ожирение и пр.
2. если выберем 2й вариант лечения. то какие осоложнения на органы после этого. слышала про нарушение работы печени, сердца, селезенки. очень этого боюсь..
3. как ребенка потом кормить? от сада видимо придется отказаться совсем, тк. надо ведь восстановить ей иммунитет. а мне еще в марте рожать.
4. какова вероятность мне заболеть ИМ. сегодня была у инфекциониста, она сказала, что симптомов нет, что это детская болезнь, но лучше сдать кровь через неделю-10 дней.
5. у кого лучше проконсультироватьчя в дальнейшем. педиатр, иммунолог, инфекционист, лор. какие еще анализы сдавать, узи. может, кто посоветует хороших и грамотных спецов, которым не наплевать на детей..
6. можно ли восстановить ребенка после этой болезни. читала, что многие болеют повторно, что цепляют разные болячки. как этого избежать.
Спасибо всем, кто прочитал до конца, очень надеюсь на вашу помощь
arta10 (26.05.2012 - 15:41) писал:
Буду мамой (26.05.2012 - 19:59) писал:
я вот с этим очень даже согласна.
Натс (26.05.2012 - 21:55) писал:
не подскажете где? а то я не нашла
скажите, а у вас есть какое то мнение по поводу того, от чего заболевают детки?
arta10 (28.05.2012 - 10:39) писал:
Буду мамой (26.05.2012 - 19:59) писал:
я вот с этим очень даже согласна.
Натс (26.05.2012 - 21:55) писал:
не подскажете где? а то я не нашла
скажите, а у вас есть какое то мнение по поводу того, от чего заболевают детки?
Могу сказать только про своего ребенка, он заболел на фоне сниженного иммунитета после розеолы (т.е. переболел 2-мя видами герпеса с разницей в 3 недели), есть подозрение, что подцепил в школе развития, когда преподаватель музыки выдавала всем общие дудочки.
Но. у меня есть как минимум 3 знакомых детей, у которых была типичная клиника мононуклеоза, но или врачам или мамам было без разницы, их вполне устраивал диагноз "орви" или "ангина", поэтому есть подозрение, что достаточно много детей этим болеют как и ветрянкой, как и гриппом как и любыми другими вирусными болезнями. Среди моих знакомых только 1 случай (не считая нас), когда этот диагноз точно поставлен, причем как и у нас диагноз был поставлен изначально мамой, а подтвержден врачом и анализами позднее.

- хочу в лето





Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:

- рядовой пользователь


Буду мамой (28.05.2012 - 15:55) писал:
Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:
отлежали две недели в инфекционном отделении с подозрением на ИМ 3 дня держалась температура 40 сбить ничем не могли даже в стационаре, но он не подтвердился (тут я тоже сомневаюсь очень сильно, т.к. у соседа по палате он подтвердился), скоро будем пересдавать анализы, посмотрим. По словам врача этой болезни чаще подвержены мальчики, особенно голубоглазые и светловолосые. Почему так, не знаю, что услышала, то и передаю.
А хорошие условия подцепить эту инфекцию, ослабленный иммунитет в первую очередь.
ytro (30.05.2012 - 15:42) писал:
Буду мамой (28.05.2012 - 15:55) писал:
Натс (28.05.2012 - 11:00) писал:
Натс (28.05.2012 - 11:00) писал:
отлежали две недели в инфекционном отделении с подозрением на ИМ 3 дня держалась температура 40 сбить ничем не могли даже в стационаре, но он не подтвердился (тут я тоже сомневаюсь очень сильно, т.к. у соседа по палате он подтвердился), скоро будем пересдавать анализы, посмотрим. По словам врача этой болезни чаще подвержены мальчики, особенно голубоглазые и светловолосые. Почему так, не знаю, что услышала, то и передаю.
А хорошие условия подцепить эту инфекцию, ослабленный иммунитет в первую очередь.
У нас при ИМ температура легко и надолго сбивалась парацетомолом, а нурофеном плохо и ненадолго почему-то.
Натс (26.05.2012 - 21:55) писал:
Ставили такой диагноз, я болела ИМ как раз лет 25 назад. И в инфекционке нас таких 8 человек в палате лежало, как сейчас помню.

- форумчанин со стажем



Буду мамой (28.05.2012 - 15:55) писал:
У нас тоже по анализам нашли. Вообще был отит и насморк соответсвенно. Никакого храпа по ночам, никакого кашля, никаких жалоб на боли в горле, никакой температуры или ещё чего подобного. Чуть говорил в нос. Всё, больше ничего. Лор из платной клиники отправила сдать кровь на общий анализ. И оттуда уже поехало. Оказалось, что мы вот недавно переболели и осталось только вот анализы и немного увеличены лимфоузлы. Инфекционист в карту диагноз написала. Правда лечить уже что-либо было поздно, сейчас только к иммунологу ходим.
Так что не знаю на счёт генетической предрасположенности, потому как вполне возможно, что и мы с мужем когда-то болели, если в такой форме, но диагностировать его, на мой взгляд, действительно бывает проблемно. И потому собрать хоть какую-то статистику, а тем более просто опросом на форуме анреал
PS: да, ещё нас отправили к реабилитологу с рекомендацией бесплатного санаторно-курортного лечения. Но мы решили, что лучше сами с ребёнком съездим куда-нибудь.
Обзор
Инфекционный мононуклеоз — вирусное заболевание, чаще всего поражающее детей и подростков. Возбудителем инфекционного мононуклеоза является вирус Эпштейна-Барр.
Более редкими синонимами инфекционного мононуклеоза являются: болезнь Филатова, железистая лихорадка, моноцитарная ангина.
Инфекционный мононуклеоз может поразить человека в любом возрасте, но в большинстве случаев им болеют дети, подростки и молодые люди. У маленьких детей болезнь протекает бессимптомно или с легким недомоганием. У взрослых мононуклеоз вызывает более тяжелые симптомы.
Основными признаками инфекционного мононуклеоза могут быть температура до 38-40°С, боль в горле, увеличение лимфатических узлов на голове и шее, слабость, а также увеличение печени и селезенки. Иногда болезнь протекает с сыпью и желтухой. После себя болезнь оставляет стойкий пожизненный иммунитет.
Инфекционный мононуклеоз не всегда легко отличить от других инфекций по внешним признакам, поэтому для диагностики обязательно берут анализ крови. В большинстве случаев этого оказывается достаточным, чтобы подтвердить диагноз. Реже требуются дополнительные исследования.
В большинстве случаев, с инфекционным мононуклеозом удаётся справиться в течение нескольких недель дома, соблюдая лечебный режим и принимая симптоматические средства. При развитии осложнений возможна госпитализация в инфекционную больницу.
Симптомы инфекционного мононуклеоза
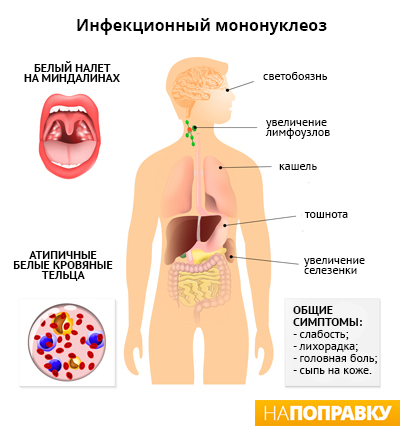
Первые симптомы мононуклеоза проявляются примерно через 1-2 месяца после заражения вирусом Эпштейна — Барр. Основные из них:
- высокая температура (жар);
- боль в горле — как правило, гораздо сильнее, чем при простуде или гриппе;
- увеличение лимфоузлов в шее и, возможно, в других местах, например, под мышками;
- быстрая утомляемость, слабость.
Инфекционный мононуклеоз также может вызывать следующие симптомы:
- общее недомогание;
- мышечная боль;
- повышенное потоотделение;
- отсутствие аппетита;
- боль в области глаз;
- опухание небных миндалин (гланд) и аденоидов (небольших узелков в глубине носа), что может затруднять дыхание;
- покраснение горла;
- небольшие красно-пурпурные пятнышки на небе;
- сыпь на коже;
- припухлость под глазами;
- болезненность или вздутие живота;
- пожелтение кожи и белков глаз (желтуха).
Большинство симптомов мононуклеоза проходят в течение 2-3 недель. Боль в горле обычно беспокоит на протяжении 3-5 дней, а затем постепенно стихает. Температура чаще держится около 2 недель. Усталость — самый стойкий симптом, зачастую она не проходит несколько недель, а некоторые люди испытывают постоянную усталость в течение нескольких месяцев после того, как остальные признаки болезни пройдут.
Причины инфекционного мононуклеоза
Возбудителем инфекционного мононуклеоза является вирус Эпштейна — Барр. В большинстве случаев вирус Эпштейна — Барр передается через слюну зараженного человека. Например, заражение может произойти следующим образом:
Источником инфекции может быть больной человек или носитель вируса, у которого нет симптомов болезни, но в слюне содержатся вирусные частицы. Попав в организм, вирус начинает размножаться в ротоглотке, проникает в лимфоциты — белые кровяные тельца и распространяется по всему телу.
Заражение вирусом обычно происходит в детстве. Если это случается до 3 лет, то инфекция протекает скрыто, иногда под видом ОРЗ. У 45% заразившихся старше 3 лет развиваются симптомы мононуклеоза. К 35 годам человек обычно уже инфицирован вирусом Эпштейна-Барр. Поэтому крайне редко заболевание разворачивается у людей старше 40 лет
После выздоровления иммунитет к вирусу вырабатывается на всю жизнь, и человек никогда больше не заболеет инфекционным мононуклеозом. Однако вирус остается в организме в дремлющем состоянии. Поэтому каждый инфицированный человек может в определенные моменты жизни становиться источником заражения окружающих.
Лечение инфекционного мононуклеоза
Специфического лечения инфекционного мононуклеоза не существует. Признаки инфекции обычно стихают в течение нескольких дней. С помощью лечебного режима и симптоматических средств можно облегчить течение мононуклеоза и ускорить выздоровление.
Для предотвращения обезвоживания старайтесь пить больше жидкости (лучше воду или фруктовые соки без сахара). Не употребляйте алкоголь, так как это может навредить печени, которая и так ослаблена болезнью.
Чтобы снять боль, общую ломоту и сбить температуру можно воспользоваться нестероидными противовоспалительными средствами, которые продаются без рецепта, например, ибупрофен, парацетамол и др. Детям до 16 лет не следует давать аспирин, так как есть риск развития у них редкого, но тяжелого заболевания под названием синдром Рейе. Регулярно полощите рот теплой подсоленной водой, это поможет облегчить боль в горле.
При мононуклеозе необходимо больше отдыхать, однако строгий постельный режим не рекомендуется. Длительное малоподвижное пребывание в кровати может усугубить и продлить слабость и чувство утомления. Постепенно увеличивайте уровень активности по мере возвращения сил, но не делайте ничего, что дается вам с трудом.
В течение месяца с начала заболевания воздерживайтесь от контактных видов спорта и любых занятий, во время которых вы можете упасть, так как мононуклеоз нередко сопровождается увеличением селезенки и резкий удар или падение могут спровоцировать ее разрыв.
Карантинных мер при мононуклеозе не принимают, так как большинство людей имеют иммунитет к вирусу Эпштейна — Барр. Поэтому вы можете вернуться на работу, в институт или школу, как только будете себя достаточно хорошо чувствовать. Риск распространения инфекции невелик, если во время болезни вы будете следовать простым правилам предосторожности, например, никого не целовать и не пользоваться общими столовыми приборами. Кроме того, необходимо тщательно мыть посуду и другие личные принадлежности, которые могут содержать частички слюны.
Антибиотики не помогают при мононуклеозе, так как они не лечат инфекционные заболевания, вызванные вирусами. Однако врач может назначить антибиотик в случае, если заметит признаки бактериальных осложнений, например, гнойной ангины или пневмонии (воспаления легких).
При тяжелом течении инфекционного мононуклеоза в лечении используются короткие курсы кортикостероидов. Например, если:
- очень сильно увеличились небные миндалины, что мешает дыханию;
- развилась тяжелая анемия (нехватка красных кровяных телец, переносящих кислород);
- появились признаки перикардита — воспаления сердечной сумки;
- наблюдаются нарушения работы головного мозга или нервов, например, энцефалит.
В тяжелых случаях мононуклеоза рекомендуется стационарное лечение, то есть госпитализация в больницу. Показаниями к госпитализации может быть:
- свистящее дыхание (стридор) или трудности при дыхании;
- нарушение проглатывания жидкостей;
- сильная боль в животе.
В больнице проводят лечение, в зависимости от тяжести состояния и выраженности симптомов. Это может быть введение лекарственных растворов, антибиотиков, кортикостероидов внутривенно или внутримышечно. В редких случаях требуется операция по удалению селезенки (спленэктомия), если произойдет ее разрыв.
Осложнения инфекционного мононуклеоза
Большинство людей с инфекционным мононуклеозом выздоравливают в течение 2-3 недель и не испытывают каких-либо дальнейших проблем со здоровьем. Тем не менее, в некоторых случаях могут развиться осложнения. Некоторые из основных осложнений при мононуклеозе описаны ниже.
Продолжительная усталость наблюдается более чем в 10% случаев мононуклеоза. Упадок сил может длиться более 6 месяцев после заражения. Некоторые специалисты считают, что это может быть формой синдрома хронической усталости. Это плохо изученное заболевание, вызывающее постоянную усталость и ряд других симптомов, таких как головная боль и боль в суставах.
Сокращение количества клеток крови. В редких случаях мононуклеоз может привести изменениям в крови, а именно к сокращению количества:
- эритроцитов — красных кровяных телец (анемия) — может вызвать усталость и одышку;
- нейтрофилов — белых кровяных телец (нейтропения) — может повысить риск вторичного заражения;
- тромбоцитов — из-за этого легче появляются синяки и дольше не останавливается кровотечение.
В большинстве случаев нарушения формулы крови носят временный характер и проходит в течение нескольких месяцев, не вызывая серьезных симптомов.
Разрыв селезенки — редкое и опасное осложнение мононуклеоза. Риск разрыва селезенки очень мал, это случается лишь в 1 случае мононуклеоза из 500–1000, но разрыв селезенки может приводить к смерти в результате сильного внутреннего кровотечения. Основной симптом разрыва селезенки — острая боль в животе слева. В этом случае нужно вызвать скорую помощь, позвонив со стационарного телефона по номеру 03, с мобильного 911 или 112. В некоторых случаях может потребоваться экстренная операция по удалению увеличенной или разорванной селезенки (спленэктомия).
Разрыв селезенки, как правило, происходит при повреждении, вызванном интенсивной физической активностью, например, занятиями контактными видами спорта. Поэтому необходимо воздерживаться от такой активности не менее месяца после проявления симптомов инфекционного мононуклеоза. Будьте особенно осторожны в течение второй и третьей недели болезни, так как в этот период селезенка наиболее уязвима.
Примерно у половины людей с мононуклеозом увеличивается селезенка. Само по себе это не представляет угрозы здоровью.
Неврологические осложнения. Менее чем в 1% случаев вирус Эпштейна — Барр может поразить нервную систему и спровоцировать развитие ряда неврологических заболеваний:
- Синдром Гийена-Барре — повреждение периферических нервов, что вызывает онемение и слабость в конечностях, вялый паралич.
- Паралич лицевого нерва (паралич Белла) — временный паралич одной половины лица.
- Вирусный менингит — инфекционное заболевание, поражающее защитную оболочку головного и спинного мозга. Вирусный менингит обычно протекает легче, чем бактериальный менингит, который может привести к смерти.
- Энцефалит — инфекционное заболевание головного мозга.
Эти осложнения зачастую требуют специального лечения, но более чем в 80% случаев люди полностью выздоравливают.
Вторичная инфекция. Вторичное бактериальное заражение обычно возникает у людей со слабым иммунитетом, например, у больных СПИДом или людей, проходящих химиотерапию. У них мононуклеоз настолько ослабляет организм, что он становится уязвим для бактерий. При инфекционном мононуклеозе могут возникнуть такие тяжелые вторичные инфекционные заболевания как пневмония (инфекционное заболевание легких) и перикардит (инфекционное заболевание сердечной сумки).
Если у вас ослабленный иммунитет и вы заразились мононуклеозом, в качестве меры предосторожности вас могут положить в больницу, чтобы вы проходили лечение под наблюдением специалистов. Таким образом, врачи смогут тщательно следить за состоянием вашего здоровья и лечить вторичные инфекционные заболевания, если они появятся.
Когда обращаться к врачу при инфекционном мононуклеозе
Если вы думаете, что у вас или вашего ребенка мононуклеоз, обратитесь к врачу широкого профиля: терапевту или педиатру. С помощью сервиса НаПоправку вы также можете найти хорошего инфекциониста — узкого специалиста, который тоже занимается диагностикой и лечением мононуклеоза.
Если вам предложат госпитализацию, вы можете выбрать надежную инфекционную больницу для полноценного лечения мононуклеоза.
Читайте также:




