Классный час на тему инфекционные заболевания и их профилактика

Классный час по профилактике инфекционых заболеваний
Скачать:
| Вложение | Размер |
|---|---|
| profilaktika_infektsionnyh_zabolevaniy.ppt | 1.09 МБ |
| konspekt.docx | 29.12 КБ |
Подписи к слайдам:
Профилактика инфекционных заболеваний
Инфекционные заболевания − это те заболевания, которые вызываются в организме микроорганизмами.
Выделяют 5 групп инфекционных болезней: Кишечные инфекции (фекально-оральный путь распространения, заражение через рот). Инфекции дыхательных путей (воздушно-капельный - аэрозольный путь распространения, заражение через дыхательные пути). Кровяные инфекции трансмиссивные (передача возбудителя через переносчиков - комары, блохи, клещи и др.). Кровяные инфекции нетрансмиссивные (заражение при инъекциях, переливании крови, плазмы и т.п.). Инфекции наружных покровов (контактный путь распространения, заражение через кожу или слизистые оболочки).
Луи Пастер (1822 – 1895, Франция) Основоположник современной микробиологии и иммунологии.
ЧУМА Чума − острое природно-очаговое инфекционное заболевание, характеризующееся тяжелейшей интоксикацией, лихорадкой, поражением лимфатических узлов и легких. Является особо опасной инфекцией. Причина. Возбудитель чумы − чумная палочка. Источник инфекции − грызуны (сурки, песчанки, суслики, полевки и др.), зайцеобразные (зайцы, пищухи) и живущие на них блохи, которые передают возбудителя городским грызунам − крысам и мышам. Переносчик инфекции − блохи.
ХОЛЕРА Холера (лат. cholera ) — острая кишечная антропонозная инфекция, вызываемая представителями рода Vibrio. Характеризуется фекально-оральным механизмом заражения, поражением тонкого кишечника, водянистой диареей, рвотой, быстрейшей потерей организмом жидкости и электролитов с развитием различной степени обезвоживания вплоть до гиповолемического шока и смерти. Распространяется, как правило, в форме эпидемий. Эндемические очаги располагаются в Африке, Латинской Америке, Индии (Юго-Восточной Азии). Пути передачи холеры − водный, пищевой, контактно-бытовой.
ТУБЕРКУЛЕЗ Возбудитель заболевания – Микобактерия туберкулеза − была открыта Робертом Кохом в 1882 году, ее назвали "палочкой Коха", сейчас можно встретить сокращенное название: МБТ или БК. Он является “капельной” инфекцией, распространяющейся с капельками мокроты и бронхиальной слизи при кашле, чихании и даже громкой речи
Роберт Кох (1843 – 1910, Германия) Немецкий микробиолог, открывший возбудителей туберкулеза (1882) и холеры (1883). Нобелевская премия по физиологии и и медицине (1905 г.)
Легкие больного туберкулезом ТУБЕРКУЛЕЗ Палочка Коха – возбудитель туберкулеза. Больной туберкулезом
Грипп Грипп – это тяжелая вирусная инфекция, которая поражает мужчин, женщин и детей всех возрастов и национальностей. Заболевание гриппом сопровождает высокая смертность, особенно у маленьких детей и пожилых людей.
Гепатиты В мире: число инфицированных вирусом гепатита В − более 300 миллионов; число инфицированных вирусом гепатита С − более 200 миллионов; более 2 миллионов смертей ежегодно напрямую связаны с гепатитом; ежегодно 1 миллион человек умирает от рака печени, который является следствием перенесенного хронического вирусного гепатита; Гепатит А Гепатит В
СПИД – чума XXI века ВИЧ и СПИД В − вирус И − иммунодефицита Ч − человека ВИЧ-инфекция − заболевание, развивающееся у человека, заразившегося (инфицированного) ВИЧ. Конечной стадией ВИЧ-инфекции является СПИД. С индром − ряд признаков, характерных для заболевания П риобретенного − полученного в процессе жизни И ммуно Д ефицита − ослабления и утраты функций иммунной (защитной) системы организма
СПИД – чума XXI века СПИД и Западной Африке. К такому сенсационному выводу пришли американские и британские ученые, в течение 20 лет проводившие исследования в Алабамском университете (США). Появлением СПИДа человечество "обязано" вирусу которому на протяжении тысячи лет были подвержены шимпанзе, обитающие в Центральной
СПИД – чума XXI века Только в 1983 году французскому ученому Люку Монтанье удается открыть вирус иммунодефицита человека.
СПИД – чума XXI века Проблема разрастается За прошедшее после открытия время СПИД превратился из экзотической болезни наркоманов и проституток в одну из главных причин смерти на Земле: по данным Всемирной организации здравоохранения, в 2006 году он стал причиной смерти 2,9 миллионов человек, 39,5 миллионов жителей Земли инфицированы, из них 4,3 миллиона человек заразились в 2007 году.
Социальный статус ВИЧ-инфицированных (в мире, 2006 год) 73% − неработающее население 9% − работающее население 1% − учащиеся техникумов (колледжей) 2% − школьники 1% − студенты 1% − учащиеся ПТУ 2% − военные 1% − 15 – 17 − летние (не обучающиеся) 8% − другое СПИД – чума XXI века
Возрастной статус ВИЧ-инфицированных (в мире, 2006 год) СПИД – чума XXI века Развитие эпидемии ВИЧ / СПИДа 15 – 17 лет – 8% 18 – 20 лет – 21% 21 – 25 лет – 38% 26 – 30 лет – 20% 31 – 35 лет – 7% Старше 36 лет – 6% Число людей, живущих с ВИЧ / СПИДом: Всего – 39, 5 млн. Взрослое население – 37, 2 млн. Женщины – 17,7 млн. Дети до 15 лет – 2, 3 млн.
Как убить возбудителя СПИДа? СПИД – чума XXI века 50 ° − 70 ° спирт (несколько секунд) Попадание в желудочно-кишечный тракт (разрушается пищеварительными ферментами и соляной кислотой) Быстро погибает на воздухе и при нагревании 56 ° С в течение 30 минут Дезинфицирующие вещества − хлорамин, хлорная известь (мгновенно) Кипячение (мгновенно) При попадании на кожу (через 20 мин. уничтожается ферментами бактерий, паразитирующих на коже)
КАК ПРЕДУПРЕДИТЬ ИНФЕКЦИОННОЕ ЗАБОЛЕВАНИЕ ограничение контактов; иммунизация; химиопрофилактика инфекций: применение лекарственных препаратов для предотвращения заражения и размножения возбудителя; повышение сопротивляемости человека к инфекционному заболеванию. СПИД – чума XXI века
[youtube.player]Классный час, 4 класс
Тема: Инфекционные заболевания и польза прививок.
1.Вступительное слово учителя.
Вот вам телеграмма
В Африку скорей
И спасите, доктор,
«Что такое? Неужели
«Да, да, да! У них ангина,
Малярия и бронхит!
Приходите же скорее,
- Что случилось в Африке?
А что такое инфекция?
Что нужно делать, если вы почувствовали недомогание?
От чего можно заболеть?
Инфекционные болезни вызываются болезнетворными микробами, которые представляют собой мельчайшие существа, видимые лишь при очень большом увеличении.
В отличии от полезных или безвредных микроорганизмов существуют болезнетворные микробы – возбудители инфекционных болезней человека, животных. Попав в организм человека, эти микробы, выделяя вредные вещества, вызывают различные заболевания, такие, как, например, грипп.
Грипп вызывают особые вирусы. Эта болезнь так заразна, что одновременно могу заболеть очень многие люди. Такие случаи называют эпидемией гриппа. Вот некоторые признаки этой болезни:
· Сильные боли в мышцах (особенно болят спина и ноги)
· Сильная головная боль, иногда – подташнивание.
(Выбери правильно признаки здорового человека).
Если вы заболели гриппом, выполняйте такие правила:
- Не вставайте с постели, пока у вас хотя бы три дня не продержится нормальная температура.
- Принимайте лекарства, назначенные врачом.
- Пейте побольше воды, фруктовых соков и другой жидкости: это поможет вывести из организма вирусы гриппа и снизить температуру до нормальной.
- Что может быть щитом от болезней? (Мыло, лекарство, прививки, витамины и т. п.)
Заражению может подвергаться любой человек, но заболевают лишь те, кто не восприимчив к данной инфекции, так как не обладает иммунитетом против неё.
Иммунитет – невосприимчивость к инфекционным заболеваниям. Его можно создать искусственным путём, для чего проводят профилактические прививки.
При прививке в организм вводятся или убитые, или ослабевшие микробы, в результате чего в организме происходит процесс образования защитных антител, подобный тому, который протекает во время болезни. От прививки не заболеешь, хотя и бывают иногда неприятные ощущения. Зато польза большая – организм приобретает иммунитет, и ему уже не страшна встреча с настоящей инфекцией.
Вот почему так необходимо делать прививки и посещать кабинет врача.
Вы уже знаете, что вредные, болезнетворные микробы, попадая в организм, размножаются, выделяют яды. От них возникают разные болезни. Болезни бывают инфекционные и неинфекционные.
— Как же защитить себя от этих болезней? (Закаляться, вести здоровый образ жизни.)
Бывает, что этого недостаточно. И ученые-медики придумали еще одну защиту от таких болезней.
3. Оздоровительная минутка. Учитель (говорит текст, все выполняют действия
Но, чтобы было все в порядке,
Начнем, конечно, мы с зарядки.
Мы умеем топать, топать
И в ладоши хлопать, хлопать.
Мы умеем потянуться,
Друг на друга оглянуться.
И кругом все повернуться,
И друг другу улыбнуться.
Мы, как зайцы, прыг да скок.
Мы, как мишки, топ, топ, топ.
А потом - шагать, шагать,
Никому не отставать.
Бодрым шагом и с любовью
Мы идем в Страну здоровья.
4. А теперь давайте отгадаем загадки.
Учитель: Отгадайте загадки:
Ты на ветку посмотри –
С твёрдой косточкой внутри
Не знал пелёнок.
Сто пелёнок на нём. Капуста.
Вырастал в жару и в слякоть
Этот горький корнеплод.
Хоть заставит нас поплакать,
Но от гриппа он спасёт. Зелёный лук.
Вертится на ножке.
Где солнце стоит, туда он и глядит. Подсолнух
Не просто варят, а в мундире.
Без света, без окошка
В земле растёт … Картошка.
От дождя я не размокла,
В зелёном садочке
Из жёлтых цветочков
Родились сын и дочка –
Сорвала я стручок,
Надавила на бочок.
Он раскрылся. Ах! ох!
Этот терпкий острый зубчик
Бабушка добавит в супчик.
Разложи его повсюду,
Чтобы справиться с простудой. Чеснок.
А на крайней грядке
В этой грядке Дед Мороз
Прячет летом красный нос. Морковка.
Круглый бок, жёлтый бок,
Сидит на грядке колобок.
Врос в землю крепко.
Учитель: Молодцы! Если вы будете употребляет эти продукты, то никакая инфекция вам не страшна.
- Мы часто говорим о заразных болезнях, В медицине такие болезни называют инфекционными. В переводе с латинского слово инфекция означает заражать, портить. Заразиться можно от больного человека или животного (собаки, кошки). В распространении целого ряда заразных болезней принимают участие кровососущие насекомые: вши, блохи, комары, москиты, слепни, клещи и др.
- Источником заражения может быть кровь больного человека.
- Это может произойти при переливании крови или использовании медицинских инструментов многоразового использования, например одного и того же шприца несколькими людьми или при лечении зубов.
- Замечено, если человек перенес какую-нибудь инфекционную болезнь, он уже ею больше не заболеет. У организма появляется невосприимчивость к такой болезни — иммунитет.
Учитель: Что является щитом для многих инфекционных заболеваний?
- Как вы думаете, нужно делать прививки?
Использованные материалы и интернет - ресурсы:
[youtube.player]Профилактика ОРЗ и ОРВИ среди школьников.
Цель проекта: понять, как может школьник противостоять простудным заболеваниям.

Профилактика ОРЗ и ОРВИ

Понять, как может школьник противостоять простудным заболеваниям.

- Понять, что такое ОРЗ и ОРВИ
- Понять, как происходит заражение
- Определить признаки заболевания
- Понять, что нужно делать для защиты от заболевания
ЧТО ТАКОЕ ОРЗ И ОРВИ?
Острые респираторные заболевания (ОРЗ) - общее название инфекционных заболеваний.
Возбудителями этих заболеваний являются вирусы и
бактерии, проникающие в организм человека через дыхательные пути.

КОГДА ВОЗМОЖНО ЗАБОЛЕТЬ ОРЗ И ОРВИ?
Возбудители острых респираторных вирусных инфекций живут вокруг нас круглый год.

Главной причиной заболеваний является наличие возбудителей заболевания рядом с человеком.

Другой причинной является ослабление иммунитета организма человека.

ПРИЧИНЫ СНИЖЕНИЯ ИММУНИТЕТА
- переохлаждение организма;
- неправильное питание;
- высокие психологические нагрузки;
- обострение других заболеваний.
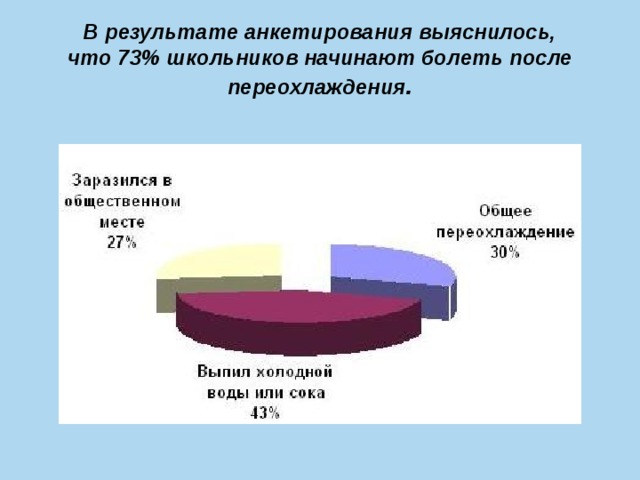
В результате анкетирования выяснилось,
что 73% школьников начинают болеть после переохлаждения .

В результате анкетирования выяснилось,
что 83% школьников понимают, что причиной
болезни является неправильный образ жизни.
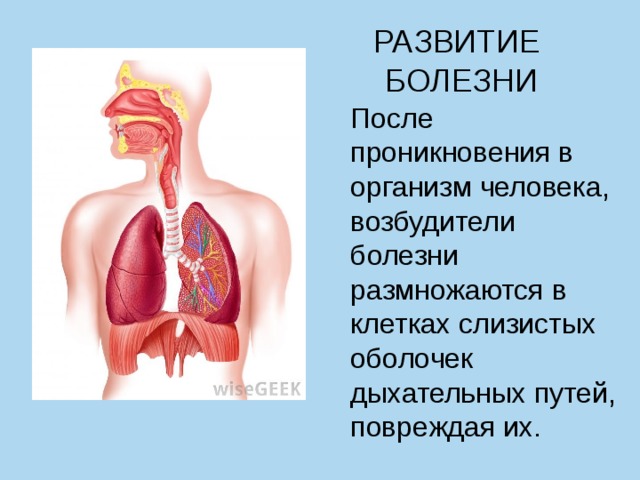
После проникновения в организм человека, возбудители болезни размножаются в клетках слизистых оболочек дыхательных путей, повреждая их.
- лихорадка (высокая температура);
- общее отравление организма;
- повреждение дыхательных путей.

- Первые три дня болезни соблюдать постельный режим.
- Пить маленькими глотками горячие жидкости, например куриный бульон, чай, компот.
- Оставаться, по возможности, активным: если нет температуры, то легкая прогулка будет полезна.
- Чаще мыть руки, избегать контактов с людьми и особенно рукопожатий.
- Уничтожать носовые платки после использования.

При профилактике необходимо уделять внимание двум вещам:
- Защите от контакта с вирусами.
- Укреплению иммунитета.

Для защиты от контакта с вирусами необходимо:
- Использовать марлевые повязки;
- Чаще мыть руки;
- Промывать нос;
- Полоскать горло.

Для укрепления иммунитета рекомендуется:
- Хороший сон. Нужно ложиться спать в одно и то же время. Это способствует быстрому засыпанию и полноценному отдыху.
- Обильное питье воды. Нужно выпивать 8 стаканов жидкости в день: чистую воду, компот из сухофруктов, морсы из замороженных ягод.
- Фрукты – овощи. Овощи и фрукты в любом виде в количестве не менее 1-1,5 кг в день. А также травы: петрушка, укроп, базилик и другие.
- Прогулки на свежем воздухе.
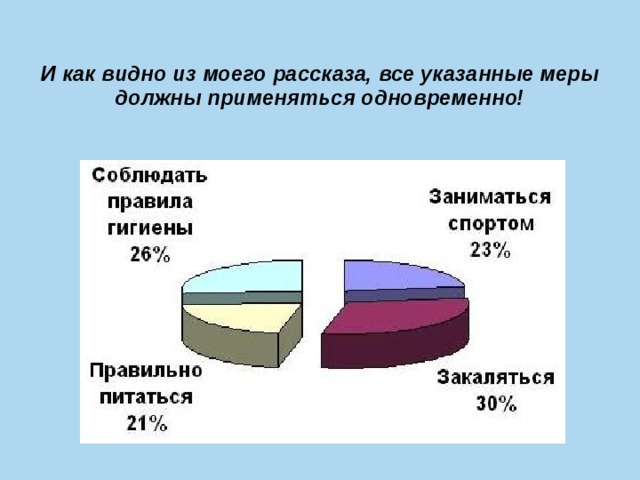
И как видно из моего рассказа, все указанные меры должны применяться одновременно!
[youtube.player]Форма проведения: конференция в форме информационных сообщений.
Цель:
• оградить учащихся от беспечного отношения к правилам гигиены (акцентировать их внимание на предметах личного пользования);
• предупредить ребят об опасности гепатита С;
• рассказать о гриппе и его профилактике.
Подготовка
• Найти интересный материал об инфекционных заболеваниях.
• Пригласить для беседы по этим вопросам специалистов: учителя биологии, школьного врача, районного эпидемиолога.
Здоровье всего дороже. Здоровье выходит пудами, а входит золотниками.
• Что делать, чтобы не заразиться вирусом? Избегать контактов с кровью и другими инфицирующими материалами; избегать пользования общими средствами гигиены (зубными щетками, бритвами), а также такими предметами, как серьги и др. Всегда следовать правилам безопасных сексуальных контактов, включая использование презервативов.
• Как узнать, не заражены ли вы вирусом гепатита С?
Как правило, на начальной стадии заболевание протекает очень мягко, поэтому выявить его можно только с помощью биохимического анализа сыворотки крови. Затем проводят вирусологическое исследование. При необходимости может быть проведено исследование ткани печени, полученной при помощи биопсии.
• Как передается вирус гепатита С?
Поскольку вирус содержится в крови зараженных людей, основным путем передачи вируса является контакт с кровью и ее продуктами (это возможно не только при переливании крови, но и при использовании нестерильных инъекционных игл и других медицинских инструментов). Вирус может также передаваться половым путем, внутриутробно или во время родов от инфицированной матери к ребенку (редко). Возможна передача вируса при использовании общих предметов личного туалета — зубной щетки, бритвы, ножниц.
• Как быстро может развиться цирроз печени вследствие заражения вирусом гепатита С?
У 25—30% больных в течение 15—20 лет развивается цирроз печени, который влечет за собой и высокий риск развития рака печени. У 65—75% больных острый гепатит С переходит в хроническую стадию.
• Чем отличается вирус гепатита С от других вирусов?
В отличие от вирусов В и D, острый гепатит С может протекать с менее тяжелыми поражениями печени, а зачастую вообще без всяких симптомов. Некоторых пациентов лихорадит, они могут испытывать чувство тошноты, дискомфорта в животе. У некоторых появляется желтуха. Исчезновение вируса из крови в течение 6 месяцев случается лишь в 20% случаев. Далее речь уже надо вести о хронической стадии заболевания, которая в большинстве случаев также протекает бессимптомно вплоть до поздних стадий, когда развивается цирроз печени и его осложнения.
• Существует ли вакцина прейте вируса гепатита С?
Нет, вакцины на сегодняшний день не существует, однако современные и эффективные методы борьбы есть и заключаются они в противовирусной терапии, которая должна проводиться под строгим контролем врача.
Тем, кто подолгу пользуется телефоном, плейером, наушниками, фонендоскопом, нужно запомнить, что эти аппараты должны быть индивидуального пользования.
Занести инфекцию в ухо можно, разговаривая из телефона-автомата, особенно если у вас в ухе есть ссадины или раздражения. Ждать беды можно и при ослабленном иммунитете, анемии, подагре, но чаще всего при сахарном диабете.
Болеть ушным дерматитом, кроме того, могут и люди, для которых наушники, телефонная трубка — рабочий инструмент. Это телефонистки и секретари. Пострадать могут даже врачи из-за частого пользования фонендоскопом, и те, кто подолгу носит слуховой аппарат или плейер.
Симптомом заболевания являются выделения из слухового прохода и болезненность при надавливании на ушную раковину.
При ушном дерматите можно закапывать пипеткой или чайной ложкой в ухо 1% -ное ментоловое масло по 4—5 капель 2—3 раза в день. Ухо при этом наклоните так, чтобы закапанный раствор из него не вытекал.
Болезнь поддается лечению и борным спиртом. Смочите в нем неплотный ватный фитилек и аккуратно введите в ухо. Держать его надо 1 или 2 дня и не трогать. Вата сама расправится по всей коже слухового прохода. Чтобы вата не была сухой, можно на нее дополнительно капнуть борным спиртом. Потом нужно ввести новый фитилек. Первые 2—3 раза процедуру лучше провести под врачебным присмотром.
Лечение борным спиртом заключается в том, что он уничтожает поверхностный слой кожи, которая высыхает и чешуйками отходит. Так исчезают больные клетки.
Если вы страдаете аллергией, то слуховой проход лучше всего смазывать гормональными мазями, например, преднизолоновой или гидрокортизоновой. Вводить ее надо с помощью ватного фильтрика. Под влиянием тепла мазь в ухе сама растечется. В тяжелых случаях заболевание лечат антибиотиками.
Во время болезни нужно принимать поливитамины и витамины группы В. Больным сахарным диабетом во время обострения дерматита необходимы консультация эндокринолога и строжайшее соблюдение диеты.
Ушной дерматит можно предупредить, если соблюдать элементарные гигиенические правила. Чтобы не повредить кожу слухового прохода, никогда не извлекайте серу иголкой или булавкой. К развитию болезни может привести и промывание уха грязной водой. Делать это нужно только у врача, который назначит специальные капли для размягчения серы и удалит ее в стерильных условиях.
Тем, кто подолгу пользуется телефоном, наушниками, фонендоскопом, нужно запомнить, что эти аппараты должны быть индивидуального пользования. Если по вашему телефону разговаривал незнакомый человек, то протрите трубку спиртом или одеколоном.
Заболевание вызывается бактериями рода хламидий. В природе существуют два вида хламидий: первый вид поражает животных и птиц и может вызвать у людей инфекционное заболевание — орнитоз; второй вид хламидий носит название Chlamidia trachomatis. Известно около 15 ее разновидностей, некоторые из них вызывают трахому, венерический лимфогранулематоз. Две из 15 разновидностей хламидий поражают мочеполовую систему человека, вызывая урогенитальный хламидиоз.
По своим свойствам хламидии занимают промежуточное положение между вирусами и бактериями. Поэтому до сих пор хламидиоз диагностируется и лечится с большим трудом, нежели обычные бактериальные инфекции. Урогенитальный хламидиоз относится к заболеваниям, передающимся половым путем. Часто отмечается сочетание хламидиоза с другими мочеполовыми инфекциями — трихомониазом, гарднелезом, уреаплазмозом.
• Как проявляется хламидиоз?
Инкубационный период при хламидиозе составляет
примерно 1—3 недели. Заболевший хламидиозом замечает характерные стекловидные выделения из мочеиспускательного канала по утрам. Могут отмечаться зуд или неприятные ощущения при мочеиспускании, слипание губок наружного отверстия уретры. Иногда ухудшается общее состояние —- отмечается слабость, незначительно повышается температура тела. Следует отметить, что хламидиоз часто протекает без выраженных признаков или вообще без них.
• Какие осложнения может вызвать хламидиоз?
Хламидии также могут попасть на стенку мочевого пузыря и вызвать геморрагический цистит. Хроническое воспаление мочеиспускательного канала, вызванное хламидиями, приводит к развитию его сужения (стриктуры). У женщин хламидийная инфекция часто вызывает непроходимость фаллопиевых труб, внематочную беременность, послеродовой или послеабортный эндометрит. Беременность у больной хламидиозом часто протекает с осложнениями.
Помимо различных осложнений, касающихся половых органов, хламадиоз может вызывать поражение других органов. Тогда это заболевание уже будет называться болезнью или синдромом Рейтера. При синдроме Рейтера могут поражаться глаза (хламидийный конъюнктивит), суставы (чаще голеностопные, коленные и позвоночник), кожа, внутренние органы (чаще гепатит, но могут поражаться практически любые органы).
• Какова диагностика хламидиоза?
Диагностика хламидиоза более сложна, чем бактериальной инфекции. Самые простые методы имеют точность не более 40%. Наиболее точным и доступным методом определения хламидий в отделяемом из уретры на сегодняшний день является реакция иммунофлюоресценции (РИФ) с использованием антител, меченных особым веществом — ФИТЦ.
• Насколько сложно лечение хламидиоза?
В силу особенностей хламидий антибактериальные препараты против них не так эффективны, как против обычных бактерий, поэтому лечение хламидиоза более сложное и трудоемкое. Кроме курса антибактериальной терапии, оно обязательно включает в себя иммуномодулирующую терапию, поливитаминотерапию, нормализацию образа жизни, диету, отказ от половой жизни на время лечения. Лечение обязательно должно проводиться обоими партнерами. По окончании курса проводятся контрольные анализы. Если хламидии не обнаруживаются, то анализы проводятся еще 2 раза через 1 месяц (у женщин — перед менструацией). Только после этот можно будет говорить об эффективности проведенной терапии.
• Каковы профилактические меры по хламидиозу?
Хламидиоза проще избежать, чем вылечить. Поэтому еще раз приведем правила гигиены половой жизни, которые обезопасят вас от различных венерических заболеваний:
• постоянный партнер, которому вы доверяете;
• отказ от случайных половых связей или использование презерватива. Однако помните, что презерватив — эффективное, но не 100%-ное средство защиты от венерических инфекций;
• при малейших подозрениях на инфицирование обратитесь к урологу;
• помните: застарелую болезнь лечить труднее.
Грипп — острое инфекционное заболевание с воздушно-капельным механизмом передачи, с эпидемическим и пандемическим (глобальным) распространением. Относится к группе острых респираторных вирусных инфекционных заболеваний (ОРВИ), вызывается РНК-содержащим вирусом и проявляется высокой, но кратковременной лихорадкой, выраженной интоксикацией, поражением органов дыхания.
Вирус — возбудитель болезни
Вирусная природа гриппа была установлена в 1918 г. Вирусы гриппа относятся к семейству ортомиксовирусов. Генетическая информация находится в ядре вируса и состоит из восьми цепей рибонуклеиновой кислоты (РНК), кодирующей состав восьми структурных белков.
В настоящее время выделяют три рода ортомиксовирусов, вызывающих грипп: А, который впервые был культивирован в 1939 г.; В — в 1940 г. и С — в 1947 г. К белкам вируса (антигенам) клетки иммунной системы образуют антитела, инактивирующие вирус и предохраняющие от повторного возникновения заболевания. Поверхностных антигенов, наиболее важных для выработки антител, два: гемагглютинин, обозначаемый буквой Н, и нейраминидаза—N. Структура антигенов вируса вариабельна: в зависимости от их состава внутри типа А выделяют серотипы, или штаммы.
Эпидемии и пандемии
Приблизительно каждые 20—70 лет за счет мутации вируса А появляется новый пандемический штамм (т.е. штамм, вызывающий глобальную эпидемию), характеризующийся своим набором гемагглютинина и нейраминидазы. Вирус А поражает также некоторых животных, например, водоплавающих птиц и свиней, которые, как считают, и являются источником нового пандемического штамма, появляющегося обычно в сельских районах Китая. Эпизоотии гриппа (эпидемии у животных) в специальной литературе не описаны.
Последняя пандемия гриппа A (H3N2) проходила в 1968—1969 гг., при этой пандемии в США погибло 34 тыс. человек. Место рождения штамма — Гонконг. Другой подтип вируса А, распространенный в наше время, A (H1N1), периодически вызывал большие эпидемии, но уже не такого масштаба, как в 1918— 1919 гг. Когда в 1957 г. появился азиатский грипп А (H2N2), то вирус A (Н1N1) исчез. Также исчез вирус A (H2N2), когда в 1968 г. был выявлен гонконгский вирус. В 1977 г. вирус A (H1N1) появился снова и с тех пор распространяется вместе с вирусом A (H3N2).
Ежегодно в мире заболевают гриппом от 5 до 15% людей. Во время эпидемий поражается до 20—40% населения.
Источник инфекции. Больной гриппом, особенно до 4—5-го дня болезни, выздоравливающий (до 2— 3 недель), здоровый вирусоноситель (у него вирус находится в дефектной форме) содержит семь фрагментов РНК.
Механизм передачи воздушно-капельный. Капельки слизи при кашле и чихании распространяются на расстояние до 3—3,5 м. Вирус может передаваться через предметы домашнего обихода (посуда, полотенца, дверная ручка и др.). Однако он неустойчив во внешней среде и разрушается при комнатной температуре за несколько часов, быстро гибнет под воздействием ультрафиолетовых лучей и при высыхании.
Поражаемый контингент — лица с отсутствием иммунитета к данному варианту вируса. Заболеваемость среди детей и подростков в 4,6 раза выше, чем среди взрослых.
Механизмы развития болезни. Вирус проникает в клетки эпителия слизистой верхних дыхательных путей: носа, затем гортани, трахеи и бронхов. Токсические вещества (компоненты вируса, продукты распада клеток, комплексы бактерий с вирусами, биологически активные вещества — кинины и биогенные амины) попадают в кровь. Развиваются выраженная интоксикация, лихорадка; вирус проникает в центральную нервную систему, легкие, сердце и скелетные мышцы, где резко нарушает циркуляцию крови в микрососудах: расширяются капилляры, повышается проницаемость и ломкость их стенок, замедляется кровоток, возникают кровоизлияния и отек. Эти изменения обусловливают появление мышечных болей, иногда развитие воспаления мышцы сердца. Могут обостриться ишемическая болезнь сердца, язвенная болезнь и другие хронические заболевания. При развитии диссеминированного внутрисосудистого свертывания крови (гиперактивации свертывающей системы крови с последующим ее истощением и развитием кровотечений) возрастает опасность поражения надпочечников с симптомами инфекционно-токсического шока. Выздоровление неосложненного гриппа вне зависимости от лечения происходит в среднем в течение 7—12 дней.
Иммунитет, т.е. невосприимчивость к инфекции, появляется после перенесенной болезни. Выработка противовирусных антител (главным образом к гемагглютинину и нейраминидазе) обеспечивает создание специфического иммунитета к данному типу и штамму вируса. В ряде случаев наблюдаются две волны болезни: сначала человек болеет гриппом в легкой форме (что связано с наличием антител от предыдущего заболевания), затем более тяжелой (из-за отсутствия иммунитета к новому штамму). У лиц, перенесших грипп А, иммунитет сохраняется в среднем около 2—3 лет, грипп В — 3—5 лет, грипп С — пожизненно. Иммунитет может передаваться от матери плоду и сохраняться у новорожденного до возраста б мес.
Поствакцинальный иммунитет вырабатывается через 7—15 дней и держится около 4 мес. (максимально до 2 лет).
Клиническая картина болезни. Инкубационный период длится от 3—4 ч до 3 дней. Клинические проявления при разных типах гриппа одинаковые, за исключением таковых при гриппе С, который характеризуется преимущественно легким течением:
• 1-е сутки: острое начало у 90—92% — озноб, общая слабость, жар, покраснение лица, температура быстро растет и за 6—12 ч достигает высоких цифр (38,5—40°С), появляются боли в мышцах и суставах, головная боль (за глазами, в висках и теменной области), больные отмечают саднение и сухость в носоглотке, чихают. В легких у 60% больных выслушиваются рассеянные сухие хрипы, выявляется притупление перкуторного звука и тимпанит вследствие местного полнокровия и отека, набухания вещества интерстициальной ткани легких, развития эмфиземы. На рентгенограмме может быть усиление легочного рисунка, уплотнение бронхов. Тоны сердца могут быть приглушены, частота сердечных сокращений может не соответствовать высоте лихорадки (относительная брадикардия);
• 4—7-е сутки: период выздоровления. Происходит нормализация температуры (чаще к концу 4 суток), постепенно снижается интоксикация (к 5— 6-му дню), сохраняются катаральные явления до 10—12-го дня, появляются постгриппозная астения, общая слабость, повышенная утомляемость.
Дифференциальная диагностика гриппа. Проводится врачом при неясном диагнозе — с острыми респираторными заболеваниями иной этиологии (парагрипп, респираторно-синцитиальная инфекция, риновирусная инфекция, аденовирусные инфекции, ОРЗ микоплазменной этиологии), ангиной, орнитозом; корью, энтеровирусными инфекциями, брюшным тифом, пневмонией. С этой целью могут быть назначены специальные обследования.
Ранние критерии тяжести гриппа. Обязательно обратитесь к врачу при возникновении следующих симптомов, свидетельствующих о тяжелом течении гриппа:
• необычный цвет лица (бледность при высокой температуре, цианоз, багровая окраска кожи);
• резкая неподвижность, заторможенность, редко — возбуждение;
• сильная диффузная головная боль, выраженные головокружения, обморочные состояния, бессонница;
• одышка, аритмия дыхания, удушье;
• рвота в сочетании с какими-либо вышеперечисленными признаками;
• температура тела выше 40°С.
Осложнения гриппа. В большинстве случаев заболевание самоликвидируется за 7—12 дней, но иногда наблюдают развитие осложнений, которые могут представлять угрозу для жизни больного. Осложнения подразделяют на две группы: связанные непосредственно с течением гриппа и с присоединением второй бактериальной инфекции.
• I группа (1—2-е сутки болезни): геморрагический отек легких, менингоэнцефалит (серозный), инфекционнно-токсический шок. У детей при высокой лихорадке могут возникать фебрильные судороги;
• II группа осложнений: пневмония (наиболее часто), отит, гломерулонефрит, гнойный менингит и септические состояния. Бактериальные осложнения после того, как больной почувствует себя лучше: снова может подняться высокая температура, появиться кашель с мокротой, боли в груди и др. Они могут быть отсроченными до 1—2 недель.
Рекомендуемое самостоятельное лечение неосложненного гриппа.
• Постельный режим не менее 5 дней.
• Обильное горячее питье, легкая молочно-растительная пища.
• Антигистаминные препараты (димедрол по 0,05 г 2—3 раза в день).
• Аскорбиновая кислота до 1,5—3 г/сутки.
У детей при гриппе аспирин не назначают, так как возможно развитие редко встречающегося специфического поражение центральной нервной системы — синдрома Рея, проявляющегося вначале неукротимой рвотой и ухудшением общего состояния, со смертностью в 20—40% случаях. В 1984 г. в США было описано 204 случая этого заболевания при гриппе и ветряной оспе.
Для лечения детей средняя разовая доза парацетамола (независимо от лекарственной формы — таблетки или ректальные свечи) составляет 5—10 мг/кг веса (суточная — примерно 65 мг/кг) каждые 4—6 ч. Детям до 12 лет не следует принимать парацетамол чаще 5 раз в день. Парацетамол в целом более безопасный препарат, чем аспирин, но при применении высоких доз возможно лекарственное поражение печени и почек.
Заключение
Учитель: Из нашей беседы о различных инфекционных заболеваниях вы получили квалифицированные ответы на многие вопросы. Обсуждение этих проблем показало, что любая болезнь сопровождается страданиями, мучительными стрессовыми, общефизиологическими недомоганиями и представляет большую опасность, особенно для детей. Главный вывод, который вы должны сделать для себя, — это не заболеть! А это значит — внимательно относиться к профилактическим мерам, поддерживать защитные функции своего организма, т.е. свой иммунитет.
[youtube.player]Читайте также:


