Клебсиелла и анкилозирующий спондилит
Анкилозирующий спондилит или болезнь Бехтерева сложно диагностировать. Некоторые заболевания могут проявляться аналогично Болезни Бехтерева, что может привести к постановке ошибочного диагноза.
Основные симптомы болезни Бехтерева
Анкилозирующий спондилит (АС), или болезнь Бехтерева (ББ), является типом воспалительного артрита, при котором поражаются позвоночник и крестцово-подвздошные суставы, вызывая сильную хроническую боль и дискомфорт. Участки, где связки и сухожилия прикрепляются к костям (так называемые энтезы), также часто вовлечены в этот процесс. Боль от энтезита может проявляться в таких местах как:
- пятка,
- нижняя часть стопы;
- локоть.
Симптомы обычно появляются в позднем подростковом или раннем взрослом возрасте, хотя они могут возникать даже раньше или намного позже. По мере прогрессирования заболевания формируется новая кость, что является частью попытки организма излечиться, что может привести к срастанию участков позвоночника и скованности.
Существует два основных фактора, которые усложняют диагностику АС.
- Первый фактор - это распространенность болей в спине. Согласно одной из оценок, до 90 процентов людей обращаются к врачу по поводу болей в пояснице в течение жизни. Поэтому когда молодой активный человек жалуется на боль в спине, его жалобам не уделяют достаточно внимания и не проводят дополнительных методов обследования.
- Второй фактор: между появлением симптомов и тестами, подтверждающими диагноз или даже предполагающими заболевание по рентгеновскому снимку, проходит достаточно много времени. Рентген крестцово-подвздошных суставов часто показывает изменения, называемые сакроилиит. Исследования показывают, что в среднем на 7–10 лет откладывается постановка диагноза с момента появления симптомов.
Кроме того, начальные симптомы могут быть нетипичными у некоторых людей, особенно у женщин , что может затруднить диагностику. Например, люди могут сообщать о других симптомах, кроме боли в пояснице, в качестве основной жалобы.
Нет ни одного лабораторного теста, который бы точно определил, что у человека Анкилозирующий спондилит . Определенные анализы крови могут показать воспаление, но оно может быть вызвано разными проблемами со здоровьем.
Кровь также может быть проверена на определенный генетический маркер под названием HLA-B27 , который связан с анкилозирующим спондилитом. Но не у каждого с таким геном есть или будет развиваться заболевание. Около 80 процентов детей, которые наследуют HLA-B27 от родителей с этим заболеванием, им не заболевают. И не у всех, кто имеет болезнь Бехтерева, есть HLA-B27.
Хотя течение и симптомы варьируются у разных людей, чаще всего при заболевании наблюдаются такие симптомы:
- Боль в нижней части спины или ягодицах.
- Боль, которая постепенно нарастает и длится более трех месяцев.
- Боль и скованность, которые обычно усиливаются утром или после периодов бездействия; и имеет тенденцию облегчаться с помощью упражнений.
- Усталость.
- На ранних стадиях АС может наблюдаться субфебрилитет, потеря аппетита и общий дискомфорт.
- Со временем жесткость и боль могут распространяться по позвоночнику в шею, а также в ребра, плечи, бедра и пятки.
- Некоторые позвонки в позвоночнике могут слиться воедино, делая его менее гибким.
- Воспаление глаз, которое вызывает боли в глазах, чувствительность к свету и ухудшение зрения.
Заболевания, которые могут имитировать болезнь Бехтерева
Анкилозирующий спондилит - наиболее распространенная форма спондилоартрита. На ранних стадиях он может иметь симптомы, схожие с другими формами спондилоартрита, таких как реактивный или энтеропатический артрит.
Некоторые из симптомов или заболеваний, которые имитируют анкилозирующий спондилит:
Хроническая боль в пояснице
Чем отличаются воспалительные и механические боли
Воспалительные боли в спине уменьшаются при физической нагрузке и усиливаются после отдыха. С механическими болями в спине все наоборот: отдых заставляет чувствовать себя лучше, а активность - хуже.
Фибромиалгии
Одно из исследований показывает, что 21 процент женщин и 7 процентов мужчин, у которых был диагностирован АС, изначально считали, что у них фибромиалгия. Ошибка в диагностике может объясняться частичным совпадением некоторых симптомов, таких как:
- боль в пояснице,
- усталость,
- проблемы со сном.
Реактивный артрит
Реактивный артрит – это форма спондилоартрита, сопровождается болью и оттеком в суставах. Причиной является бактериальная инфекция в других органах, чаще всего кишечника, половых органах или мочевых путей. Ряд бактерий может вызвать реактивный артрит. Некоторые из них передаются через пищу, такие как сальмонелла и кампилобактер, другие передаются половым путем, например, хламидиоз.
Реактивный артрит обычно нацелен на колени, суставы лодыжек и ступней, но - как и в случае с болезнью Бехтерева, могут быть боли в пятках, пояснице или ягодицах. У многих людей с реактивным артритом также развивается воспаление глаз. Врачи обычно диагностируют реактивный артрит, используя историю инфекции, поражения суставов и мышц.
Псориатический артрит
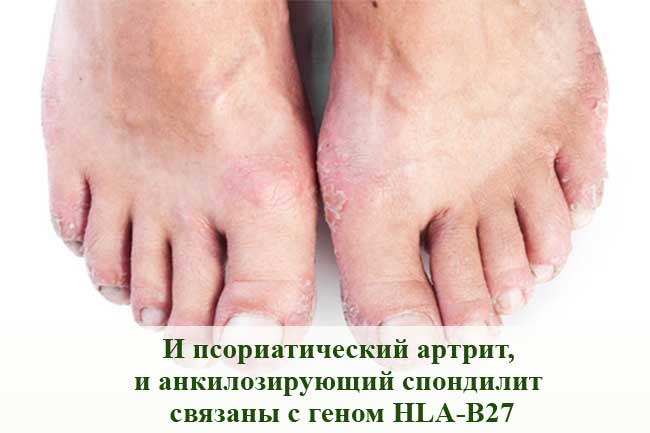
Этот воспалительный артрит поражает некоторых людей, страдающих псориазом - другим аутоиммунным заболеванием, которое часто вызывает красные пятна на коже, покрытые чешуйками. У большинства людей сначала развивается псориаз, а затем развивается псориатический артрит, но проблемы с суставами могут иногда начинаться до появления пятен на коже, или они могут появляться одновременно. При псориатическом артрите наблюдается воспаление суставов между позвонками позвоночника и крестцово-подвздошных суставов, как при AС. И псориатический артрит, и AС связаны с геном HLA-B27.
Но, есть характерные признаки псориатического артрита (кроме бляшек от псориаза), которые включают изменения ногтей и припухлость в пальцах рук и ног, называемую дактилитом.
Энтеропатический артрит
При воспалительном заболевании кишечника (ВЗК), также может быть энтеропатический артрит. Наиболее распространенными формами ВЗК являются язвенный колит и болезнь Крона. При этом страдают суставы на руках и ногах, чаще всего на голенях, но могут вызвать воспаление в нижней части позвоночника и крестцово-подвздошных суставах или повлиять на весь позвоночник - аналогично AС. Боль в пояснице и скованность от энтеропатического артрита могут возникнуть до того, как станут заметны такие симптомы как боль в животе и диарея.
Диффузный идиопатический гиперостоз скелета (DISH)
Если говорить о диффузном идиопатическом гиперостозе скелета или болезни Форестье, то это заболевание является типом артрита, который вызывает затвердение связок и сухожилий, обычно вокруг позвоночника. Эти окостеневшие области могут образовывать наросты (так называемые костные шпоры), которые могут вызывать боль, скованность и снижение диапазона движений. Согласно исследованиям, болезнь Форестье чаще встречается у пожилых людей и может быть спутана с болезнью Бехтерева в этой возрастной группе. Это связано с тем, что оба состояния могут вызывать сходные ограничения в подвижности позвоночника и нарушение осанки. Тем не менее, рентгенографические изображения будут отличаться. DISH вызывает вертикальный рост костей по сравнению с горизонтальным ростом костей при AС.

Клебсиелла: причина ревматоидного артрита и анкилозирующего спондилоартрита (ЧАСТЬ 3)
Что делать, если клебсиелла становится причиной синдрома избыточного бактериального роста в тонкой кишке (СИБР) или в толстой кишке?
Клебсиелла обычно обитает в толстой кишке нашего пищеварительного тракта. Колонии этих бактерий иногда приносит нам пользу, они разрушают и ферментируют лактозу в кишечном тракте. Клебсиелла может быстро разрушать при помощи ферментов неперевариваемый крахмал второго и третьего типа (кукурузный крахмал, картофельный крахмал, рисовый крахмал). Играя роль пробиотической флоры, эти бактерии могут помогать нам в расщеплении неперевариваемого крахмала, способствуя питанию наших микробиомов. Эти бактерии также способны разрушать и ферментировать пребиотические ФОС (инулин), фруктозу и маннозу. Часть углеводов эти бактерии используют как энергию, а другая часть углеводов разрушается ими, и тем самым они помогают нам и другим микроорганизмам использовать их.

Есть несколько вещей, которые вы можете сделать, чтобы улучшить свое здоровье, если вы страдаете от чрезмерного роста клебсиеллы, независимо от того, какую форму иммунного доминирования он вызывает.
Правильное пребывание на солнце также важно, чтобы помочь уменьшить воспаление и успокоить иммунную систему. Полуденное воздействие солнечного света увеличивает выработку эндогенного витамина D и снижает сверхактивные иммунные реакции Th, успокаивая иммунную систему и снижая нагрузку патогенами.

ПРОТОКОЛ ПЕРВЫЙ: Разрастание клебсиелл при Th1 доминанте.
Антибактериальные средства для уменьшения разрастания клебсиелл:
● Масло цейлонской корицы – добавьте 1 каплю в 1 чайную ложку натурального оливкового масла, два раза в день. Используйте с осторожностью, если у вас гипогликемия.
● Аллицин (300 мг) – от 2 до 8 капсул в день раздельными дозами с едой.
● Экстракт листьев оливы (500 мг) – 1–2 капсулы, два раза в день во время еды.
● Масло черного тмина – по 1 чайной ложке во время завтрака и ужина.
Добавки для уменьшения воспаления при Th1:
● Правильный прием Омега-3.
● Куркумин (400 мг) – по 1 капсуле во время завтрака и ужина.
● Босвеллия (400 мг) – по 1 капсуле во время завтрака и ужина.
Что вы можете сделать, чтобы поддержать свой микробиом.
Включить в ежедневное питание ферментированные овощи, такие как квашеная капуста и кимчи.
Общие советы по улучшению состояния при разрастании клебсиелл с Th1 доминированием:
● Следуйте этим рекомендациям, если вы имеете дело с диареей или запором.
● Акупунктура и масло Cannabidiol могут помочь снять воспаление Th1.
● Дополнительно принимайте магний или B12, если у вас дефицит.
● Исправьте гипотиреоз, если вы страдаете от него.
Исследования доказали, что корица, аллицин, экстракт листьев оливы и масло черного тмина эффективны против клебсиеллы. Добавки омега-3, куркумин, масло Cannabidiol, иглоукалывание и босвеллия помогут уменьшить воспаление, вызванное эндотоксинами клебсиеллы. Galactomune (смесь пребиотиков) и ферментированные овощи помогут вырастить и снова заселить ваш пробиотический микробиом. Многие люди с Th1 доминированием и разрастанием бактерий в кишечнике страдают от гипотиреоза, и поддержка щитовидной железы улучшит ваше выздоровление.

ПРОТОКОЛ ВТОРОЙ: Разрастание клебсиелл при Th2/Th17 доминанте.
Антибактериальные средства для уменьшения разрастания клебсиелл:
● Гвоздичное масло – добавьте 1 каплю в 1 чайную ложку натурального оливкового масла (если у вас проблемы с салицилатами, смешайте его с топленым маслом), два раза в день.
● Аллицин (300 мг) – от 2 до 8 капсул в день раздельными дозами с едой.
● Масло черного тмина – по 1 чайной ложке во время завтрака и ужина.
Если необходимо, добавьте масло душицы (орегано) – 2 капли в 1 чайную ложку оливкового масла (если у вас есть проблемы с салицилатами, смешайте его с топленым маслом), два раза в день. Но я бы не стал использовать его в первоначальном протоколе, потому что оно действует в очень широком спектре и может уменьшить ваш пробиотический микробиом по всему телу.
Что вы можете сделать, чтобы уменьшить непереносимость гистамина.
● Аскорбат натрия – принимать по 3000 мг 2–3 раза в день.
● Кверцетин (используйте с осторожностью, если у вас есть мутация СОМТ) – 1 капсула натощак, два раза в день.
● Принимайте свежемолотый имбирь или употребляйте имбирный чай один раз в день.
● При необходимости обратитесь к врачу за назначением стабилизатора тучных клеток – кромоглициевой кислоты (cromoglicic acid).
● Глицирризинат солодки может также помочь уменьшить проблемы с гистамином.
Что вы можете сделать, чтобы поддержать свой микробиом.
● Молозиво (липосомное) – 1 столовая ложка, смешанная с фильтрованной водой, принимать на завтрак.
● Капсулы с пробиотиком GutPro (отсутствуют штаммы бактерий, вызывающие гистамин) – 1–2 капсулы перед сном. При приеме внутрь используйте фильтрованную или бутилированную воду.
Выберите арабиногалактан или ГОС (GOS, галактоолигосахариды), чтобы помочь восстановить ваш микробиом:
● Арабиногалактан – 1 мерный ковшик, смешанный с фильтрованной водой, принимать на завтрак с молозивом.
● Galactomune (торговая марка с галактоолигосахаридами) – 1 мерный ковшик, тщательно смешанный с фильтрованной водой на завтрак.
Общие советы по улучшению состояния при разрастании клебсиелл с Th2/Th17 доминированием:
● Возьмите добавку с глутатионом, чтобы проверить, помогает ли он справиться с проблемами, связанными с гистамином (при условии, что у вас нет ртутных амальгам в зубах и у вас не было недавно положительного результата на повышенное содержание ртути).
● Придерживайтесь диеты с низким содержанием крахмала и гистамина, как указано выше.
● Дополнительно принимайте магний или B12, если у вас дефицит.
● Избегайте диеты с высоким содержанием триглицеридов со средней длиной цепи (кокосовое масло, масло СЦТ [MCT, среднецепочечные триглицериды] или Brain Octane oil). Если вы страдаете от Th2/Th17, эти масла могут повышать чувствительность кишечника к гистамину, вызывая дальнейшие проблемы с непереносимостью и плохое пищеварение.
Исследования показали, что гвоздика, аллицин, масло душицы (орегано) и масло черного тмина эффективны против клебсиеллы и не влияют на гистамин. Витамин С является природным антигистаминным средством. Кверцетин является естественным стабилизатором тучных клеток. Имбирь и солодка снижают иммунные реакции Th2. Молозиво (с липосомами), арабиногалактан и пробиотик GutPro помогут вырастить и снова заселить ваш пробиотический микробиом.
Избыточный рост клебсиелл тяжело урегулировать, но я считаю, что привел здравые советы и рекомендации, которые могут помочь людям справиться с ним. Клебсиелла – это нормальная флора в кишечнике, вы не можете от нее избавиться, но вы можете уменьшить ее чрезмерный рост. Вы можете поддержать свою иммунную систему, чтобы она могла контролировать клебсиеллы и не вызывать таких изнурительных состояний, как рематиодный артрит (РА) и анкилозирующий спондилоартрит (АС). Никто не должен страдать от серьезного воспаления или гистамина, вызываемых клебсиеллами. Протоколы, приведен

Клебсиелла: причина ревматоидного артрита и анкилозирующего спондилоартрита (ЧАСТЬ 1)
Бактерии по своей природе повсеместны. Некоторые из них приносят нашему здоровью больше пользы, чем вреда. Некоторые взаимно сосуществуют у нас внутри. Некоторые живут в организме нейтрально. А некоторые являются оппортунистическими (т.е. вредят только при удобной возможности). Клебсиеллу можно отнести именно к оппортунистическим бактериям, т.к. она не приносит вреда, пока наша иммунная система и микробиом находятся в порядке. Однако если возникают условия, она может нанести буквально удар по спине, вызвать пневмонию или запустить воспалительный процесс в наших суставах.
Все о бактерии клебсиелла.
Множество бактерий образуют нормальную флору нашего организма, и они присутствуют практически везде в нашем теле. И до тех пор пока эти грамотрицательные, палочковидные бактерии (имеются в виду клебсиеллы) находятся под контролем нашей иммунной системы, они живут вполне нейтрально. Клебсиеллы колонизируют многие участки человеческого тела, начиная от слизистых поверхностей носа и рта и заканчивая нашим пищеварительным трактом. С одной стороны эти колонии бактерий приносят нам пользу, они разрушают и ферментируют лактозу в кишечном тракте. Клебсиеллы могут с помощью своих ферментов разрушать неперевариваемый крахмал типа два и три (кукурузный крахмал, картофельный крахмал, рисовый крахмал). Играя роль пробиотической флоры, эти бактерии могут помогать нам в расщеплении неперевариваемого крахмала, способствуя питанию наших микробиомов. Эти бактерии также способны разрушать и ферментировать пребиотические ФОС (инулин), фруктозу и маннозу. Часть углеводов эти бактерии используют как энергию, а другая часть углеводов разрушается ими, и тем самым они помогают нам и другим микроорганизмам использовать их.
Список видов бактерий клебсиелл:
● Klebsiella oxytoca – колонизирует организм человека.
● Klebsiella pneumoniae – колонизирует организм человека.
● Klebsiella quasipneumoniae – колонизирует организм человека.
Какие заболевания вызывает оппортунистическая клебсиелла?
Я считаю, что нельзя ругать клебсиеллы, когда они пускаются во все тяжкие, поскольку большая часть микроорганизмов, если им давать возможность, становятся оппортунистическими. Какие части тела обычно заражают эти бактерии?
Считается, что острые инфекции бывают в таких зонах:
● Кровь – причина сепсиса.
● Мозг – причина менингита.
● Легкие – причина пневмонии.
● Рот – причина зубного кариеса.
● Тонкая кишка – причина СИБР (SIBO, синдром избыточного бактериального роста в тонком кишечнике).
● Мочевой тракт – причина инфекций.

Клебсиелла: причина ревматоидного артрита и анкилозирующего спондилоартрита (ЧАСТЬ 2)
Что такое анкилозирующий спондилит?
Анкилозирующий спондилит (АС) – это хроническая инфекция, вызванная клебсиеллами, либо воспаление осевого скелета и иногда суставов, возникающее из-за эндотоксинов. Анкилозирующий спондилит обычно развивается из-за хронического разрастания клебсиеллы еще в годы молодости человека, и постепенно симптомы болезни ухудшаются. Ранние симптомы АС включают боль в пояснице, повышенную кривизну нижней части позвоночника, боль в суставах, скованность в пояснице, потерю веса, лихорадку и усталость. В дальнейшем развитие заболевания может привести к утрате подвижности позвоночника, проблемам с дыханием и расправлением грудной клетки, артриту бедер и плеч, сильной боли и отечности.
Диагноз АС устанавливают по рентгеновским снимкам, показывающим состояние уплотнения и эрозии позвоночника и суставов. Маркеры воспаления, такие как C-реактивный белок, ФНО (TNF) и гамма-интерферон, могут усиливаться во время острых фаз чрезмерного роста или активной инфекции клебсиелл, могут быть выявлены гены HLA-B27, HLA-DR4. Гены человеческих лейкоцитарных антигенов играют важную роль в регуляции нашей иммунной системы, действующей в ответ на окружающий мир, включая патогены. Обнаружено, что мутации в HLA-B27 и HLA-DR4 связаны с повышенной чувствительностью к клебсиеллам, проникающими из кишечника, и с развитием АС.
Что такое ревматоидный артрит и как он вызывается клебсиеллой?
Ревматоидный артрит (РА) – это хроническая инфекция, вызванная клебсиеллами, либо воспаление суставов, возникающее из-за эндотоксинов. Ревматоидный артрит обычно развивается из-за хронического разрастания клебсиеллы, и симптомы заболевания постепенно ухудшаются. Симптомы РА включают боль в суставах, тугоподвижность суставов (потеря диапазона движений), повышенное искривление суставов, боль в шейном отделе позвоночника, проблемы с печенью и почками, отечность суставов, ревматоидные узелки на коже и сухость глаз и рта. В дальнейшем развитие заболевания может привести к серьезному уменьшению подвижности суставов, фиброзу легких, критическим болям и отекам в суставах, а также сердечным заболеваниям.
Диагноз РА устанавливают по рентгеновским снимкам, показывающим состояние воспаления и эрозии суставов. Маркеры воспаления, такие как С-реактивный белок, ФНО (TNF), IL-1, IL-6 и гамма-интерферон, могут усиливаться во время острых фаз дисбактериоза или активной инфекции бактерий, и обычно могут быть выявлены гены HLA-B27, HLA-DR4. Удивительно, что в большинстве случаев одни и те же маркеры тестируются у людей с АС и РА, когда хотят определить, страдают ли они от этих разных хронических заболеваний. Тем не менее, существуют и другие тесты, которые проводят, чтобы определить, есть ли у человека РА. Ревматоидный фактор (IgM) проверяется по крови, что связано с реакцией антител на грамотрицательные (клебсиеллы тоже грамотрицательные) бактериальные эндотоксины. АЦЦП (ACPA, анти-цитруллинированные антитела) также тестируют, чтобы определить, страдаете ли вы РА, но было показано, что они повышены и при грамотрицательных бактериальных эндотоксинах. Несмотря на то, что оба эти теста редко проводятся для людей, чтобы помочь диагностировать АС, из имеющихся у нас данных видно, что люди с АС, скорее всего, также имеют положительный результат на эти антитела.
Клебсиелла: причина ревматоидного артрита и анкилозирующего спондилоартрита (часть 2)

Что такое анкилозирующий спондилит?
Анкилозирующий спондилит (АС) – это хроническая инфекция, вызванная клебсиеллами, либо воспаление осевого скелета и иногда суставов, возникающее из-за эндотоксинов. Анкилозирующий спондилит обычно развивается из-за хронического разрастания клебсиеллы еще в годы молодости человека, и постепенно симптомы болезни ухудшаются. Ранние симптомы АС включают боль в пояснице, повышенную кривизну нижней части позвоночника, боль в суставах, скованность в пояснице, потерю веса, лихорадку и усталость. В дальнейшем развитие заболевания может привести к утрате подвижности позвоночника, проблемам с дыханием и расправлением грудной клетки, артриту бедер и плеч, сильной боли и отечности.
Диагноз АС устанавливают по рентгеновским снимкам, показывающим состояние уплотнения и эрозии позвоночника и суставов. Маркеры воспаления, такие как C-реактивный белок, ФНО (TNF) и гамма-интерферон, могут усиливаться во время острых фаз чрезмерного роста или активной инфекции клебсиелл, могут быть выявлены гены HLA-B27, HLA-DR4. Гены человеческих лейкоцитарных антигенов играют важную роль в регуляции нашей иммунной системы, действующей в ответ на окружающий мир, включая патогены. Обнаружено, что мутации в HLA-B27 и HLA-DR4 связаны с повышенной чувствительностью к клебсиеллам, проникающими из кишечника, и с развитием АС.
Что такое ревматоидный артрит и как он вызывается клебсиеллой?
Ревматоидный артрит (РА) – это хроническая инфекция, вызванная клебсиеллами, либо воспаление суставов, возникающее из-за эндотоксинов. Ревматоидный артрит обычно развивается из-за хронического разрастания клебсиеллы, и симптомы заболевания постепенно ухудшаются. Симптомы РА включают боль в суставах, тугоподвижность суставов (потеря диапазона движений), повышенное искривление суставов, боль в шейном отделе позвоночника, проблемы с печенью и почками, отечность суставов, ревматоидные узелки на коже и сухость глаз и рта. В дальнейшем развитие заболевания может привести к серьезному уменьшению подвижности суставов, фиброзу легких, критическим болям и отекам в суставах, а также сердечным заболеваниям.
Диагноз РА устанавливают по рентгеновским снимкам, показывающим состояние воспаления и эрозии суставов. Маркеры воспаления, такие как С-реактивный белок, ФНО (TNF), IL-1, IL-6 и гамма-интерферон, могут усиливаться во время острых фаз дисбактериоза или активной инфекции бактерий, и обычно могут быть выявлены гены HLA-B27, HLA-DR4. Удивительно, что в большинстве случаев одни и те же маркеры тестируются у людей с АС и РА, когда хотят определить, страдают ли они от этих разных хронических заболеваний. Тем не менее, существуют и другие тесты, которые проводят, чтобы определить, есть ли у человека РА. Ревматоидный фактор (IgM) проверяется по крови, что связано с реакцией антител на грамотрицательные (клебсиеллы тоже грамотрицательные) бактериальные эндотоксины. АЦЦП (ACPA, анти-цитруллинированные антитела) также тестируют, чтобы определить, страдаете ли вы РА, но было показано, что они повышены и при грамотрицательных бактериальных эндотоксинах. Несмотря на то, что оба эти теста редко проводятся для людей, чтобы помочь диагностировать АС, из имеющихся у нас данных видно, что люди с АС, скорее всего, также имеют положительный результат на эти антитела.
Разрастание клебсиеллы – причина анкилозирующего спондилита и ревматоидного артрита.
Так почему же у некоторых людей с избыточным ростом клебсиеллы развиваются проблемы с кишечником, а у некоторых – АС или РА? В чем разница? У всех нас есть клебсиелла в нашем теле как естественная флора. Могут ли мутации или эпигенетические изменения в генах HLA-DR4 и HLA-B27 и, возможно, в других генах быть именно той разницей, почему у человека, который длительно принимает антибиотики или ест много неперевариваемого крахмала, развивается АС или РА? Это возможно. Я сделаю еще один шаг и скажу, что даже эти гены могут мутировать эпигенетически (мутации, происходящие из-за окружающей среды). Может ли серьезное разрастание самой клебсиеллы изменить генетику человека, сделав организм более восприимчивым к нему? Эндотоксины клебсиелл модифицируют экспрессию HLA-B27 и HLA-DR4. Сама клебсиелла может изменить экспрессию HLA-B27 или HLA-DR4, так что иммунная система не сможет распознать и контролировать патоген, что приводит к чрезмерному воспалению и доминированию Th1. Теперь вы также можете спросить себя, почему у некоторых людей развивается РА, а не АС или наоборот, если оба они вызваны клебсиеллой? Это может зависеть от многих различных факторов, в том числе от индивидуальной экспрессии генов, периода жизни, в котором у них развился чрезмерный рост, от их иммунной системы или от индивидуального штамма клебсиелл, которые могут вызывать различные проявления хронических заболеваний. Причем очень интересно то, что у многих людей с АС еще имеется воспаление и боль в суставах, и одновременно у большинства людей с РА наблюдается также искривление суставов и боль в шейном отделе позвоночника, как будто бы оба заболевания имеют сходную патологию?
Наиболее убедительным доказательством того, что клебсиелла вызывает АС и РА, является то, что большинство людей умирает от сердечно-сосудистых или легочных симптомов. Сердечно-сосудистая и легочная системы подвергаются постоянному нападению из-за усиления воспаления, возникающего в результате доминирования Th1 в ответ на эндотоксины, вырабатываемые клебсиеллами, которые со временем воспаляют артерии, сердце и вены. Хроническое воспаление от эндотоксинов вызывает сердечно-сосудистые заболевания, которые могут в конечном итоге привести к сердечной недостаточности и смерти. Фиброз легких является общепризнанным следствием наличия РА и АС и может привести к сердечно-легочной недостаточности. Известно, что клебсиелла легко колонизирует легкие и является причиной бактериальной пневмонии.
Лекарства, которые используются при лечении АС и РА, устраняют только симптомы чрезмерного роста, но не уменьшают его. Опиоиды помогают контролировать боль, вызванную воспалением и рубцовой тканью, вызванной чрезмерным ростом. НПВП (NSAIDS) и большинство препаратов препятствуют иммунной системе и уменьшают доминирование Th1, которое на какое-то время гасит воспаление и уменьшает повреждение организма. Тем не менее, чрезмерный рост бактерий ухудшается, становясь бесконтрольным, и у большинства людей возникает рецидив, и воспаление усиливается вновь, будто бы приема лекарств и не было, вызывая порочный круг воспаления, образования рубцовой ткани и боли.
Анкилозирующий спондилит – это хроническая болезнь, которая сопровождается воспалением позвоночного столба. Его также называют болезнью Бехтерева и спондилоартритом.
Патология постоянно прогрессирует, а ее этиологические факторы остаются до настоящего момента времени неизвестными. Болезнь относится к группе спондилоартритов и становится причиной сращения межпозвонковых суставов с дальнейшим ограничением подвижности позвоночника.
Что такое анкилозирующий спондилоартрит?
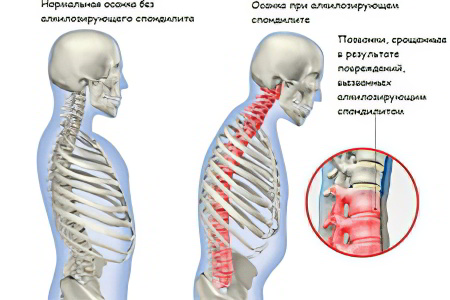
Анкилозирующий спондилоартрит – это системное заболевание, характеризующееся воспалением соединительной ткани с поражением суставов и связок позвоночного столба. Кроме перечисленных структурных элементов, могут страдать внутренние органы и периферические суставы. Патология имеет хроническое течение и все время прогрессирует. Итогом болезни является ограничение подвижности позвоночника и его деформация. В результате, человек становится инвалидом.
Симптомы анкилозирующего спондилоартрита
Симптомы заболевания напрямую зависят от того, на какой стадии развития находится патология. Анкилозирующий спондилоартрит отличается хроническим течением, поэтому изменения в суставах и тканях происходят постоянно.
Стадии развития болезни Бехтерева:
Начальная стадия. В этот период появляются первые симптомы патологии.
Развернутая стадия. Симптомы болезни ярко выражены.
Поздняя стадия. В суставах происходят кардинальные изменения.
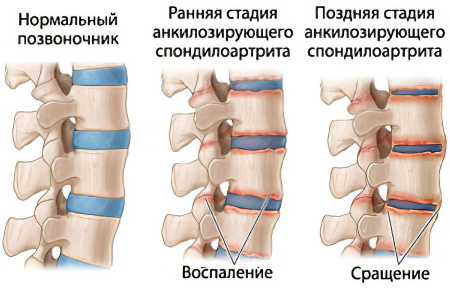
Примерно у 10-20% людей патология имеет скрытое течение и на ранней стадии развития ничем себя не проявляет.
В других случаях заболевание характеризуется следующим набором симптомов:
Боль в области крестца. Именно болезненные ощущения данной локализации становятся первым сигналом развивающейся патологии. Чаще всего боль сосредотачивается с одной стороны крестца, но может иррадиировать в бедро и в поясницу.
Скованность позвоночника. Она особенно заметна в утренние часы, после сна, либо после длительного времяпрепровождения в одной позе. В течение дня скованность пропадает, также избавиться от нее удается благодаря разминке. Отличительной характеристикой боли и скованности, возникающих при болезни Бехтерева является то, что эти ощущения усиливаются в состоянии покоя, а после физической активности пропадают.
Боль в грудной клетке. Она возникает из-за того, что поражению подвергаются реберно-позвоночные суставы. Усиливаются боли при попытке глубоко вдохнуть, а также во время кашля. Иногда люди путают такие болезненные ощущения с сердечными болями и с межреберной невралгией. Врачи рекомендуют пациентам не урезать глубину вдоха, не переходить на поверхностное дыхание.
Ухудшение настроения. Не все пациенты с болезнью Бехтерева страдают от упадка сил и от депрессии. Апатия развивается только у части больных.
Возникновение давящего чувства в груди. Оно появляется из-за ухудшения подвижности ребер. Люди с болезнью Бехтерева переходят на дыхание животом.
Опущение головы. Этот симптом возникает из-за того, что страдают суставы, а сам позвоночный столб деформируется.
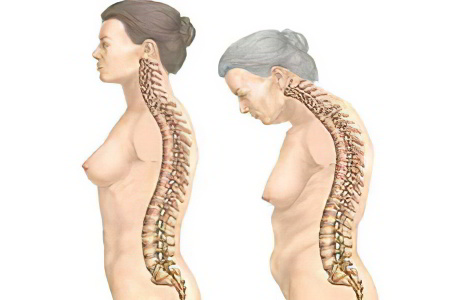
На поздней стадии развития болезни у человека возникают следующие симптомы:
Признаки радикулита. Они характеризуются сильными болями в позвоночнике, онемением мышц, их покалыванием. В области поражения снижается тактильная чувствительность, мышцы теряют тонус, становятся слабыми и атрофируются. Любые физические нагрузки приводят к усилению болей.
Нарушение кровоснабжения головного мозга. У человека возникают головные боли, они тупые, пульсирующие, чаще всего сосредоточены в затылочной области. Больной страдает от головокружения и шума в ушах, могут случаться зрительные нарушения. Ухудшение питания головного мозга может проявляться учащением сердцебиения, приливами жара, потливостью, раздражительностью, слабостью и повышенной утомляемостью.
Удушье. Приступы возникают из-за того, что подвижность грудной клетки ухудшается, увеличивается давление на легкие, оказываются пережатыми кровеносные сосуды.
Повышение артериального давления. Этот симптом развивается из-за того, что страдает кровоснабжение головного мозга, усиливается нагрузка на сосуды и сердце.
Деформация позвоночного столба. Его суставы окостеневают, что приводит к ухудшению их подвижности. Шейный отдел сильно выгибается вперед, а грудной отдел назад.
Симптомы поражения других органов
В зависимости от формы болезни, будут различаться симптомы анкилозирующего спондилита.
При ризомелической форме страдают тазобедренные суставы, поэтому симптомы патологии можно выделить следующие:
Окостеневание позвоночного столба.
Медленное нарастание патологических признаков.
Боль в области тазобедренных суставов. С одной стороны они будут болеть сильнее.
Иррадиация болей в бедро, пах, колени.
При периферической форме болезни страдают коленные суставы и суставы стопы.
Основные признаки нарушения:
В течение долгого времени человека беспокоят только те симптомы, которые касаются позвоночного столба.
Страдают от периферической формы болезни преимущественно подростки. Чем позднее развивается патология у человека, тем ниже риски поражения суставов.
Боли сосредотачиваются в коленях и в голеностопных суставах.
Суставы деформируются, перестают нормально выполнять свою функцию.
Скандинавская форма болезни проявляется такими симптомами, как:
Поражение мелких суставов стоп и кистей.
С течением времени суставы деформируются, ухудшается их подвижность.
Клиника скандинавской формы болезни напоминает ревматоидный артрит.
Причины анкилозирующего спондилоартрита
Несмотря на достижения современной медицины, точные причины болезни Бехтерева остаются неизвестными.
Врачи только делают предположения относительно того, из-за чего может развиваться патология:
Наследственная предрасположенность к развитию патологии. Как показывают наблюдения, от отца сыну болезнь Бехтерева передается в 89% случаев.
Перенесенные урогенитальные инфекции. Вероятность развития болезни Бехтерева повышается, если урогенитальная инфекция имеет хроническое течение, а человек не получает адекватной терапии.
Снижение иммунитета. Причины ослабления защитных сил организма могут быть самыми разнообразными. Чем слабее иммунитет, тем выше вероятность возникновения болезни Бехтерева.
Сначала при болезни Бехтерева поражается крестец и подвздошная область, а затем патология распространяется на другие суставы.
Диагностика
Чтобы выставить верный диагноз, больному потребуется пройти ряд исследований. Без комплексной диагностики определить болезнь Бехтерева не удастся.

Если у человека возникают симптомы, которые могут указывать на болезнь Бехтерева, ему нужно обратиться к таким специалистам, как:
Терапевт. Врач может заподозрить болезнь выставить предварительный диагноз. Для его уточнения потребуется сдача дополнительных анализов и посещение врачей более узкой специализации.
Вертебролог. Этот врач занимается болезнями позвоночника.
Ревматолог. Этот врач лечит ревматизм и другие патологии суставов.
Ортопед. Доктор этой специальности занимается выявлением и лечением болезней опорно-двигательного аппарата.
Для начала врач изучает анамнез пациента, выполняет его осмотр, пальпирует позвоночник и другие суставы, оценивает их подвижность.
Исследования, которые необходимо пройти для уточнения диагноза:
Сдача крови на общий анализ. У больного будет повышен уровень СОЭ и положительная реакция ДФА, что указывает на воспалительный процесс в организме. При этом ревматоидный фактор будет отсутствовать.
Анализ крови на антиген HLA-B27. Это исследование проводят в спорных случаях.
Наиболее информативными методами диагностики являются МРТ и рентгенография.
Лечение анкилозирующего спондилоартрита
Полностью вылечить болезнь Бехтерева не удастся. Однако если лечение было начато вовремя, то появляется возможность остановить ее прогрессирование, не допустить развития осложнений и обездвиживания больного. Пациенту назначают пожизненную терапию, которая не должна прерываться. Врача потребуется посещать системно. В противном случае патология будет прогрессировать.

Препараты, которые используют для лечения болезни Бехтерева:
Нестероидные противовоспалительные средства: Кетопрофен, Диклофенак, Нимесулид, Мовалис, Ортофен, Кетопрофен, Сульфасалазин, Аэртал. Эти препараты являются основными в лечении болезни Бехтерева. Их применение позволяет улучшить самочувствие больного, уменьшить боль, устранить воспаление.
Стероидные противовоспалительные средства: Преднизолон, Дипроспан, Кеналог. Эти препараты позволяют быстро устранить воспаление. Их назначают только в том случае, когда НПВС не позволяют справиться с болью.
Иммуносупрессанты: Метотрексат, Азатиоприн, Хлорбутин. Их использование способствует подавлению иммунитета человека. Иммуносупрессанты назначают при аутоиммунных патологиях, к которым относят болезнь Бехтерева.
Иммуномодуляторы: Вобэнзим. Эффект от использования иммуномодуляторов сводится к купированию воспаления при аутоиммунных патологиях.
Миорелаксанты: Мидокалм, Сирдалуд. Прием препаратов способствует расслаблению мышц, уменьшению болей, стимуляции кровоснабжения пораженных тканей, общему улучшению самочувствия.
Хондропротекторы: Терафлекс, Румалон, Глюкозами. Эти препараты способствуют восстановлению поврежденных тканей.
Сосудистые препараты: Пентоксифиллин, Трентал. Их использование позволяет нормализовать питание тканей, пораженных болезнью.
Ремикейд (Инфликсимаб). Этот препарат относится к иммунодепрессантам последнего поколения, который был изобретен благодаря генной инженерии. Его использование позволяет купировать воспаление в суставах и не допустить окостенения их тканей.
Лечение стволовыми клетками. Такая терапия отличается повышенной эффективностью, если проводят ее на ранних стадиях развития болезни и в сочетании с кинезитерапией. Лечение стволовыми клетками позволяет не допустить окостенения позвоночника, восстановить подвижность суставов, не дать патологическому процессу распространиться на внутренние органы. Лечение будет длительным и сложным, стойкой ремиссии удается добиться у 50% пациентов.
Само по себе немедикаментозное лечение не позволит добиться положительного эффекта, но в сочетании с лекарственной коррекцией и кинезитерапией результат не заставит себя ждать.
Методы, которые могут быть реализованы при болезни Бехтерева:
Физиотерапевтическое воздействие на организм. Больным может быть показана магнитотерапия, лечение ультразвуком, бальнеотерапия, прием бишофитных, хлоридно-натриевых и сероводородных ванн.
Рентгенотерапия. Такое лечение предполагает оказание воздействие рентгеновских лучей на область поражения.
Массаж. Он показан после достижения стойкой ремиссии. Воздействовать на позвоночник нужно правильно, выполнять процедуру разрешено только профессионалу. В противном случае можно навредить человеку.
ЛФК. Больной должен заниматься адаптированными видами спорта. Комплекс составляют в индивидуальном порядке. Ежедневное выполнение упражнений позволит не допустить окостеневания тканей и поддерживать работоспособность позвоночного столба.
Кинезитерапия – это лечение дыхательными техниками и движением.
Выполнение упражнений в бассейне. Прежде чем приступать к плаванию, нужно проконсультироваться с доктором.
Выполнение гимнастических упражнений на специальных подвесках.
Видео: реальная история из жизни:
Если Вы узнали себя в этом видео или ощущаете схожие симптомы в молодом возрасте, обязательно обратитесь к ревматологу для консультации!
Хирургическое лечение при болезни
К хирургическому вмешательству прибегают на последних стадиях развития патологии, когда у больного развился анкилоз, то есть движения суставом невозможны.
У пациента с прогрессирующим анкилозирующим спондилитом позвоночник согнут вперед, движения в нем значительно ограничены. Это тяжелое осложнение, которое делает больного беспомощным. Благодаря развитию медицины окостеневание тканей позвоночника встречается все реже, так как патологию обнаруживают на ранних стадиях развития. Тем не менее, такие случаи не исключены и больным требуется операция.
К хирургическому вмешательству готовят пациентов, которые не могут поднять голову из-за искривления позвоночника. Они страдают от сильных болей, их не удается купировать с помощью лекарственных средств. Кроме того, у больных диагностируют нарушения в работе сердца, легких и других внутренних органов. В патологический процесс вовлекаются суставы.
Во время операции врач удаляет позвонки, в которых имеются клиновидные разрастания. Такая манипуляция позволяет разогнуть позвоночник. Реабилитация после вмешательства продолжительная и занимает несколько месяцев. В этот период больному необходимо носить корсет из гипса. Пациент обязательно должен заниматься специально разработанными упражнениями.
Если позвонки сильно повреждены, то их нужно удалять и заменять протезом. Чаще всего таким больным требуется эндопротезирование коленных и тазобедренных суставов.
Осложнения и последствия
К осложнениям болезни Бехтерева относят:
Поражение сердца и аорты. Человек страдает от сильной одышки, от болей в груди и нарушений в работе сердца.
Амилоидоз. У пациента страдают почки, может развиться органная недостаточность.
Пневмония, туберкулез. Эти патологии развиваются из-за того, что подвижность грудной клетки сильно ограничивается.
Чтобы не допустить развития осложнений, нужно вовремя начинать лечение.
Меры профилактики

Рекомендации по профилактике болезни Бехтерева, которые дают врачи:
Укреплять иммунную систему.
Беречь позвоночник от травм.
Спать на жесткой поверхности.
Следить за осанкой.
Регулярно посещать врача для прохождения планового осмотра.
Соблюдение этих несложных правил позволит свести риски развития патологии к минимуму.

Автор статьи: Волков Дмитрий Сергеевич | к. м. н. врач-хирург, флеболог
Образование: Московский государственный медико-стоматологический университет (1996 г.). В 2003 году получил диплом учебно-научного медицинского центра управления делами президента Российской Федерации.
Помогла статья - поделитесь с друзьями:

20 причин есть тыквенные семечки - самые полезные семечки в мире - каждый день!

Как похудеть дома без диет?
Боль в спине относится к одной из распространенных жалоб современного человека. Часто встречающейся, её разновидностью является локализация в межлопаточной области. Коварность подобного болевого синдрома заключена в множестве причинных факторов и механизмов развития. Ведь межлопаточная локализация боли может быть.
Спондилез встречается довольно часто. Болезнь сопровождается дегенеративными и дистрофическими изменениями позвоночника. Пострадать может как один, так и несколько его отделов. При заболевании разрушаются позвоночные диски, которые представлены.
Долгое время на боль в области спины ссылались люди достаточно зрелого и пожилого возраста. На сегодняшний день эта проблема мучает даже детей подросткового возраста. Связано это, в первую очередь, со снижением физической активности и нарушениями обменных процессов. Подобные обстоятельства приводят к.
Боль в спине с правой стороны может быть вызвана различными нарушениями в организме, заболеваниями, травмами и некоторыми другими причинами. В любом случае необходимо посетить специалиста, чтобы установить истинную причину болей.Ниже представлен список заболеваний и состояний, которые могут вызвать тупые, ноющие или.
Стрессовые ситуации, нервные расстройства – вот те причины, из-за которых большинство людей попадает в больницы с жалобами на сильные боли в спине. В последнее время медики доказали, что такое растение как зверобой помогает намного улучшить состояния больных. К тому же, люди, которые принимали препараты на основе.
Практически всем знакомо это неприятное ощущение, когда спину сковывает от боли и нет ни возможности, ни желания пошевелиться. А если боль возникает регулярно, нарушая привычный образ жизни человека, то требуется незамедлительная квалифицированная помощь. Не стоит с этим шутить! Кроме того, врачи выступают категорически против.
Первым шагом успешной борьбы с болью в спине или пояснице является правильное определение причины её возникновения. Поводом для оказания специализированной помощи могут быть люмбалгия и прострелы на фоне переохлаждения, люмбаго, ущемление седалищного или других периферических нервов, грыжи межпозвоночных дисков.
Читайте также:


