Клещевая лихорадка у человека симптомы лечение
- Что такое Колорадская клещевая лихорадка
- Что провоцирует Колорадская клещевая лихорадка
- Патогенез (что происходит?) во время Колорадской клещевой лихорадки
- Симптомы Колорадской клещевой лихорадки
- Диагностика Колорадской клещевой лихорадки
- Лечение Колорадской клещевой лихорадки
- Профилактика Колорадской клещевой лихорадки
- К каким докторам следует обращаться если у Вас Колорадская клещевая лихорадка
Что такое Колорадская клещевая лихорадка
Название в 1930 г. впервые употребил Беккер (F.E.Becker) при описании острой лихорадочной болезни человека, чаще всего двухфазного течения, вызываемой вирусом, передаваемым иксодовыми клещами.
Возбудитель колорадской клещевой лихорадки - арбовирус, относящийся к семейству реовирусов (Reoviridae), роду орбивирусов (Orbivirus). В антигенном отношении отличается от других арбовирусов. Размеры вирусных частиц колеблются в пределах 10-50 нм. Вирус патогенен для мышей, хомяков, может размножаться на развивающихся куриных эмбрионах. В высушенном состоянии может сохраняться до 4 лет, инактивируется при нагревании.
Заболевание эндемично для западных штатов США. Инфицирование человека происходит при укусе лесного клеща (Dermacentor andersoni), в эндемичных районах вирус был выделен у 14% собранных клещей этого вида. Были единичные сообщения о выделении вируса и у другого вида клеща - Dermacentor variabilis. Заболеваемость характеризуется выраженной сезонностью (с апреля по август с максимумом в июне), обусловленной активностью клеща-переносчика. У 15% здоровых людей, постоянно находящихся в эндемичных очагах, обнаруживаются антитела к вирусу колорадской клещевой лихорадки, что говорит о широком распространении инфекции, в том числе в виде легких форм, которые остаются незамеченными. Заболеваемость колорадской клещевой лихорадкой в 20 раз выше, чем заболеваемость лихорадкой Скалистых гор. Возбудитель длительно сохраняется в организме больного человека (до 1-3 мес). Больной человек опасности для окружающих не представляет, хотя отмечены случаи заражения после переливания крови.
Воротами инфекции является место укуса. Первичного аффекта, как правило, на месте укуса не образуется, нет и регионарного лимфаденита. Вирус проникает в кровь и гематогенно распространяется по всему организму. Обладает нейро- и дерматропностью. Вирус длительно сохраняется в организме. В течение 2 недель вирус можно выделить из крови больных, у 50% заболевших он обнаруживается в течение 1 мес. В острой фазе болезни вирус можно обнаружить в цереброспинальной жидкости. Из отмытых эритроцитов реконвалесцентов вирус удавалось выделить через 120 дней от начала болезни. После перенесенного заболевания остается стойкий иммунитет.
Инкубационный период продолжается от 1 до 14 дней (чаще 3-6 дней), 90% больных отмечает укус клеща в течение 10 дней до заболевания. Болезнь начинается остро с повышения температуры тела до 39-40°С иногда с нерезко выраженным ознобом. Появляются слабость, головная боль, боли в мышцах спины и конечностей. Характерны боли в глазах при движении, ретроорбитальные боли, светобоязнь. У 25% появляются боли в животе, преимущественно в эпигастральной области, рвота, понос бывает очень редко. При осмотре лицо и шея гиперемированы, сосуды склер инъецированы. Первая волна лихорадки держится в течение 2 сут, затем температура тела критически падает до нормальной и даже субнормальной. Больные в это время отмечают сильную слабость. Через 2 дня температура тела вновь повышается, причем вторая волна лихорадки, как правило, выше первой. Через 3 дня температура тела нормализуется. Такая типичная температурная кривая наблюдается у половины больных. У части больных может быть и третья волна лихорадки.
Многими авторами описана сыпь макулезного или макулопапулезного характера. Экзантема локализуется преимущественно на туловище. На конечностях иногда отмечаются геморрагические превращения сыпи. Однако сыпь наблюдается лишь у 5-23% больных. В периоде реконвалесценции длительно сохраняется адинамия и общая слабость, причем длительность реконвалесценции зависит от возраста больных. Так, у 10% больных старше 30 лет реконвалесценция длится свыше 3 нед, а у 60% больных в возрасте моложе 20 лет реконвалесценция наступает в течение 1 нед. При исследовании периферической крови отмечается выраженная лейкопения.
Примерно у 3% больных (чаще у детей) развиваются тяжелые осложнения со стороны центральной нервной системы (менингиты, энцефалиты, менингоэнцефалиты). Признаки поражения нервной системы появляются обычно с 4-го по 9-й день болезни и характеризуются новым повышением температуры тела (до 39°С и выше), сильной головной болью, сонливостью, нарушением сознания, менингеальными симптомами. При спинномозговой пункции отмечается умеренный цитоз (до 200-300 клеток в 1 мкл) с преобладанием лимфоцитов, содержание белка иногда несколько увеличено. Каких-либо остаточных явлений после перенесенных энцефалитов не наблюдается. Летальные случаи крайне редки.
Распознавание основывается на эпидемиологических данных (пребывание в эндемичной местности, сезонность, укус клеша) и характерной клинической симптоматики. Имеет значение выраженная лейкопения. Для лабораторного подтверждения диагноза используют выделение из крови вируса с помощью биологической пробы (вводят мышам эритроциты больного) или иммунофлюоресцентным методом. Используют также серологические методы (РСК с парными сыворотками). Дифференцируют от лихорадки Скалистых гор (у 50% больных с первичным диагнозом лихорадки Скалистых гор фактически оказывается колорадская клещевая лихорадка), туляремии, энцефалитов.
В неосложненных случаях ограничиваются симптоматической терапией. В тяжелых случаях при наслоении вторичной бактериальной инфекции назначают антибиотики. При менингоэнцефалитах проводят терапию как и при энцефалитах другой этиологии.
Прогноз благоприятный.
Защита человека от укусов клешей. Лиц, перенесших заболевание, не допускается использовать в качестве доноров в течение 6 мес. после выздоровления. В эндемичных регионах используют живую ослабленную вакцину. Однако вакцинальная реакция может напоминать легкую форму колорадской клещевой лихорадки.

- 19 Декабря, 2018
- Паразитология
- Кристина Кузьмина
Клещ — это членистоногое, которое является переносчиком различных заболеваний. Учеными выявлено 15 заболеваний, которые передаются вследствие укуса данного паукообразного. Существует несколько болезней, передаваемых клещами человеку. Все они достаточно опасны и могут принести серьезные проблемы людям и ущерб их здоровью.
Какие болезни переносят клещи человеку

Симптомы и лечение каждого из недугов интересует многих граждан России. Укус клеща является не только неприятным инцидентом в жизни человека. Он может принести множество неприятностей, навредить здоровью. Вопрос о том, какие болезни переносят клещи человеку, интересует многих.
Наиболее известным патологиями являются клещевой энцефалит, болезнь Лайма или клещевой боррелиоз, эрлихиоз, бабезиоз, возвратный клещевой тиф, туляремия, пятнистая лихорадка. О том, какие болезни переносят клещи человеку, о симптомах инфекции и лечении пойдет речь в той статье.
Клещевой энцефалит

Одним из заболеваний, переносимых клещами человеку, является клещевой энцефалит. Эта патология отличается повреждением спинного и головного мозга флавовирусом. Передается инфекция при укусе иксоидного клеща. На территории Российской Федерации клещевой энцефалит распространен на Дальнем Востоке и в Сибири, но бывают случаи заражения и в Центральной части страны.
Заболевание относится к трансмиссивным инфекциям, которые попадают в организм человека при укусе насекомых. Период инфицирования приходится на весну и лето, изредка на осень. Ежегодно на территории России выявляется около 6 тысяч зараженных клещевым энцефалитом.
Возбудитель инфекции
Как уже сказано выше, возбудителем инфекции является флавовирус, размеры которого очень малы (меньше вируса гриппа), что позволяет проникать ему во все участки иммунной системы.
При низких температурах вирус поддерживает долгую жизнеспособность (до двух месяцев), но неустойчив к высоким температурам. При кипячении очень быстро погибает, также неустойчив и к дезинфицирующим средствам.
Заразиться флавовирусом можно только при укусе клеща. Гуляя по лесу или парковой зоне, стоит быть внимательнее, помнить о том, какие болезни передают клещи.
Виды заболевания
Клещевой энцефалит может протекать в трех формах:
Менингеальная форма заболевания отличается воспалением оболочек головного и спинного мозга. Она проявляется у 30 % заболевших.
Лихорадочная форма характеризуется повышением температуры тела, лихорадкой. Эта форма проявляется у 50 % зараженных.
Очаговая форма заболевания вовлекает в процесс поражения головной мозг, сопровождаясь при этом неврологическими симптомами.
Инкубационный период в основном длится две недели. Но науке известны случаи затяжного инкубационного периода (до 1 месяца), а также молниеносного проявления заболевания. У некоторых зараженных первые симптомы начинали проявляться спустя сутки после укуса насекомого.
Во время инкубационного периода вирус распространяется по крови, поражает иммунную систему, после чего начинают проявляться первые симптомы, и флавовирус поражает почки, печень, лимфатические узлы и центральную нервную систему.
Первичными признаками заболевания являются симптомы, соответствующие повышению температуре тела. Появляется озноб, общая слабость, тошнота и рвота, головная боль, боль в мышцах. Такие признаки недуга характерны для маленьких детей. При наличии данных симптомов стоит обратить внимание на покраснения на теле и белках глаз. Это характерно для всех форм заболевания на начальном этапе. Далее каждая из форм развивается по-своему.
Клещевой боррелиоз или болезнь Лайма

Какие инфекции переносят клещи? Помимо флавовируса, иксодный клещ может стать переносчиком боррелий, которые, попадая в человеческий организм, вызывают болезнь Лайма.
Патология названа в честь маленького американского городка, в котором впервые были выявлены случаи инфицирования людей. Симптомами клещевого боррелиоза является припухлость в районе укуса, которая начинает развиваться после инкубационного периода.
Инкубационный период болезни Лайма составляет 1-2 недели, но известны случаи и более долгого проявления патологии. Воспалившаяся и покрасневшая ранка постепенно разрастается. Пятно может достигнуть 20 см в диаметре. Науке известны случаи, когда воспаленный участок достигал 60 см. Если не обратиться за медицинской помощью, то через 8 недель место укуса станет прежним, припухлость и покраснение пройдут, но данный факт не говорит о том, что заболевание прошло. Наоборот, патология начнет развиваться дальше, перейдет в следующую стадию.
На втором этапе заболевания инфекция начинает поражать печень, почки, сердце, центральную нервную систему, кожный покров (возможны разнообразные покраснения и высыпания). Дело в том, что если вовремя не обратиться за помощью к специалисту, то патология перейдет в запущенную форму, лечение которой является долгим и трудоемким процессом.
Стоит помнить, что болезни, переносимые клещами, у людей могут вызвать не только проблемы со здоровьем, но и привести к летальному исходу. Известно, что люди, которые не обратились за помощью в медицинское учреждение, зачастую становятся инвалидами. Чем раньше обнаружить и начать лечение клещевого боррелиоза, тем быстрее и легче удастся добиться полного выздоровления.
Чесотка

Это заболевание, которое передается при укусе микроскопического чесоточного зудня. Паразит проникает под кожу человека и начинает там перемещаться, вследствие чего на теле возникают бугорки. Заболевание сопровождается зудом и жжением. Возможны сильные подкожные боли. Первыми симптомами патологии является возникновение мелких розовых уплотнений между пальцами рук, которое сопровождается сильным чесанием. Заболевание заразное, оно может передаваться от одного человека к другому контактным путем.
Каждому человеку стоит знать, какие инфекции переносят клещи. Ведь чесотка поражает все тело человека, за исключением лица, пяток (грубой кожи). Патология быстро распространяется, не заметить ее невозможно.
Лечение чесотки
Лечение чесотки проводят с помощью разнообразных препаратов, самыми эффективными из которых являются следующие:
- серная мазь;
- цинковая мазь;
- бензилбензоат;
- спрей "Спрегаль";
- таблетки "Ивермектин".
Помимо лечения зараженного человека, стоит позаботиться о его одежде и постельных принадлежностях. Их меняют каждый день. Грязное белье замачивают в горячей воде, все, к чему прикасается больной, обрабатывают ежедневно. Это поможет снизить риск заражения домочадцев. Во время болезни контакты зараженного с окружающими ограничивают. Также не стоит подпускать к инфицированному домашних питомцев, так как они могут стать переносчиками чесотки.
Возвратный клещевой тиф
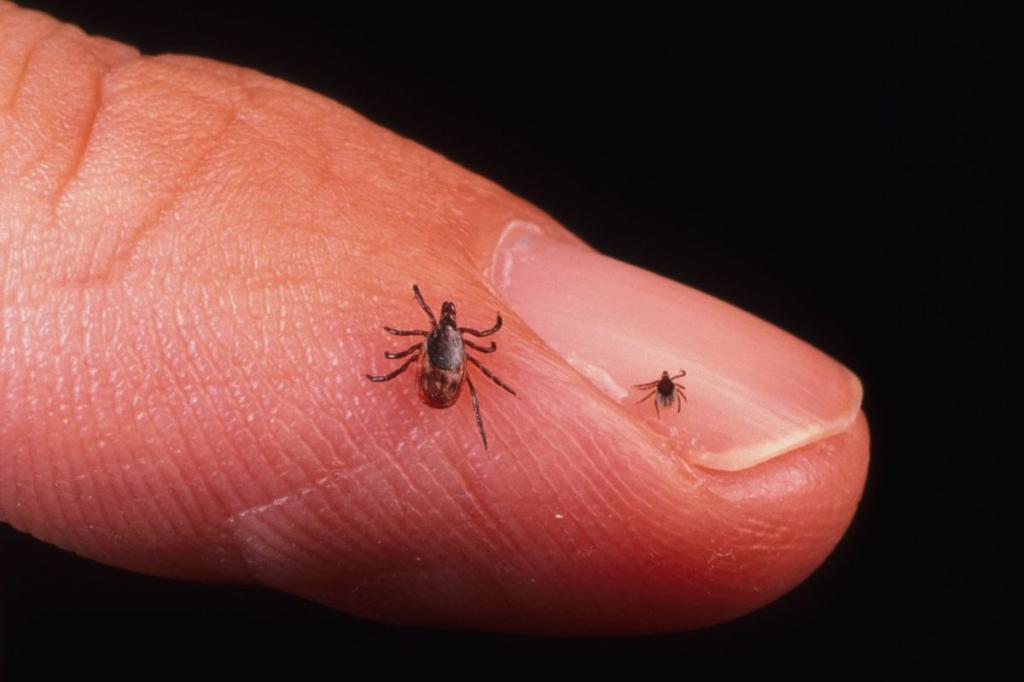
Не многим известно, какие болезни переносят клещи человеку, симптомы которых могут сначала протекать незаметно. Одним из таких заболеваний является возвратный клещевой тиф. Оно может быть вызвано проникновением в организм боррелий. Переносчиком инфекции является аргасовый клещ.
Инкубационный период патологии составляет от 3 до 16 дней. Уже на следующий день после контакта с паразитом место укуса багровеет, появляется небольшое уплотнение (1 мм). В следующие 2-5 дней появляется папула, окруженная сине-красным геморрагическим кольцом, которое исчезает спустя несколько суток. На ее месте остается розовая припухлость.
Заболевание сопровождается лихорадками. Первый приступ наступает спустя несколько дней после начала прогрессирования заболевания, который характеризуется повышением температуры до 39-40 °С. Больной человек бредит во сне, часто меняет положение тела, он очень активен в дремоте, возможны временные потери сознания. Приступ часто сопровождается тошнотой и рвотой.
После окончания первого лихорадочного приступа наступает период апирексии, но спустя сутки все повторяется. Состояние длится уже дольше, достигает семи дней. Последующие приступы могут быть меньшими по длительности, а промежутки между ними обычно увеличиваются.
Лечение
Лечение возвратного клещевого тифа проводят с помощью пенициллина и антибиотиков. В основном это тетрациклины. Больному становится легче после первого дня терапии, температура тела снижается, работоспособность быстро восстанавливается.
Возвратный клещевой тиф, также как и другие заболевания, может вызвать побочные эффекты: гепатит, менингит, нарушение зрения, пневмония, инфекционный психоз, невриты. Такие побочные эффекты довольно редки.
Туляремия

Туляремия — это острая инфекция, которая возникает вследствие проникновения бактерий Francisella tularensis в организм человека. Заболевание причислено к списку особо опасных. Его ставят в один ряд с холерой, чумой и даже сибирской язвой.
Туляремийная палочка — это опасный микроорганизм. Она устойчива к низким температурам воздуха и погибает при высоких. При нулевой температуре воздуха бактерия живет около полугода, при 8-12 °С выживает в течение месяца, долго живет в шкурах умерших животных. Погибает туляремийная палочка при обработке дезинфицирующими средствами и воздействии высокой температуры.
Резервуаром для хранения инфекции служат дикие животные и грызуны. Они не являются разносчиками заболевания. Разносчиком инфекции является клещ, который укусил зараженное животное.
Человек, больной туляремией, не заразен. Данным заболеванием можно заразиться не только от укуса насекомого, но и при разделывании шкур больного животного, употреблении зараженной воды или пищи. Инфекция может передаться человеку воздушно-капельным путем. Известны случай, когда люди заражались туляремией при вдыхании пыли от зараженного зерна. Возможно инфицирование при разделке мяса. Например, на мясокомбинатах.
Терапия туляремии
Человек очень восприимчив к данной инфекции, практически каждый инфицированный начинает болеть. Недуг может протекать в различных формах и вызывать осложнения, такие как менингит, артрит, менингоэнцефалит, воспаление сердечной сумки.
Лечение туляремии проводится только в стационаре инфекционного отделения. Назначаются антибактериальные препараты широкого спектра. Ели они не помогают, то применяют антибиотики второго ряда. Для избавления от интоксикации организма используют дезинтоксикационную терапию. Выписка больного происходит только после его полного выздоровления.
Бабезиоз
Разбираясь в болезнях, которые переносят клещи, стоит обратить внимание на бабезиоз. Это опасное заболевание, которое сопровождается общей интоксикацией организма, желтухой и анемией. Вызывают данную инфекцию простейшие организмы рода Бабезия.
Переносчиком заболевания является широко распространенный пастбищный клещ lxodes ricinus, а также аргасовый клещ. Переносчики распространены по всему миру. В России такой клещ обитает на юге Сибири, юге Европейской части и северо-западе.
Симптомами заболевания являются головные боли, повышение температуры тела, снижение гемоглобина и развитие анемии, понижение аппетита, боли в мышцах, перепады настроения. Бабезиоз легко перепутать с обычной простудой. Но, в отличие от простуды, в данном случае противовирусные препараты не помогут.
Заболевание может вызвать такие осложнения, как почечная недостаточность, полиорганная недостаточность, острая почечно-печеночная недостаточность, пневмония.
Лечение патологии
Терапия бабезиоза проводится с помощью противопаразитных препаратов, таких как комбинация хинина и "Клиндамицина", сочетание "Ко-тримоксазола" и "Пентамидина", "Диизоцианата", одновременное назначение "Атовакона" и "Азитромицина".
В данной статье были подробно рассмотрены болезни, которые переносят клещи человеку. Стоит отметить, что все они достаточно опасны, а некоторые из них стоят в одном ряду с заболеваниями, от которых вымирали целые города (чума, холера и др.) На территории Российской Федерации обитают практически все виды клещей, которые являются переносчиками опасной инфекции. Каждый год вследствие своей неосторожности, прогулок по лесу или парку инфицированными оказываются несколько тысяч человек. Обнаружив укус насекомого на теле или само насекомое, стоит обратиться за помощью к специалистам, а самого клеща отправить на экспертизу в лабораторию. Ведь лучше перестраховаться и вовремя провести профилактику либо начать лечение, чем столкнуться позже с запущенной патологией и зачастую необратимыми последствиями.
Боррелиоз или болезнь Лайма представляет собой природно-очаговое трансмиссивное заболевание. Оно поражает кожу, ЦНС, сердечную систему и ОДА (особенно суставные сочленения). Своевременное обнаружение и адекватное лечение существенно увеличивают шансы пациента выздороветь.

Что это такое?
Боррелиоз – трансмиссивная инфекционная патология, которая локализуется в природных очагах, имеет склонность к хроническому течению и рецидивам.
Классификация
Выделяют две формы болезни:
- Латентную. Протекает бессимптомно, обнаруживается только после лабораторного исследования.
- Манифестную. Сопровождается бурной клинической картиной.
Согласно особенностям течения, боррелиоз бывает:
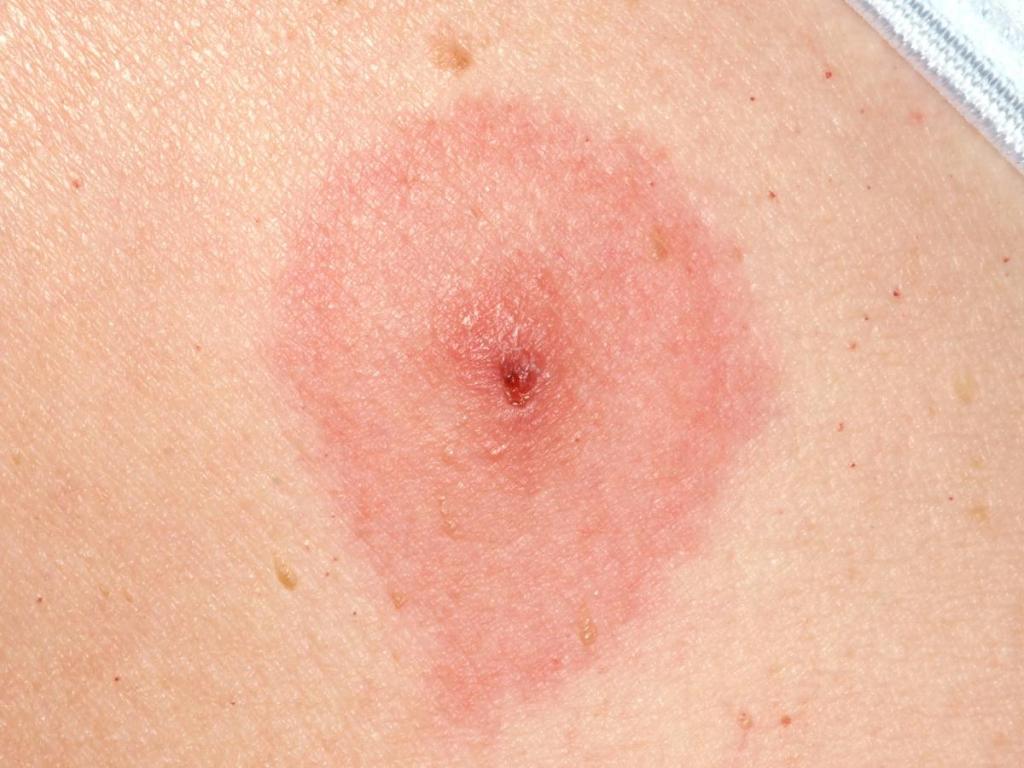
- Острым. Длится около 12 недель. Может проявляться двумя формами: эритемной и безэритмной. Эритемная форма предполагает покраснение места укуса, его постепенное увеличение в размере. При безэритемной форме укус клеща не краснеет, но негативное действие возбудителя уже сказывается на нервной системе, суставах и сердце.
- Хроническим. Хронический боррелиоз бывает непрерывным и рецидивирующим. Для последнего характерна повторная эпизодичность, сопровождающаяся новыми поражениями ЦНС, кожного покрова, сердца и суставов.
По степени выраженности бывает:
- легким,
- сренетяжелым,
- тяжелым,
- крайне тяжелым.
Почему возникает
Развитие недуга провоцируют три возбудителя.
Эти крайне мелкие микроорганизмы по форме напоминают извитую спираль. Человек может подхватить недуг только после укуса клеща-переносчика.
Важно! Паразиты активизируются примерно с апреля по август, поэтому в это время нужно проявлять особую осторожность.

Стадии развития
Боррелиоз – это опасная инфекционная болезнь, которая часто протекает незаметно. Особенно этому способствует тот факт, что большинство людей никогда не замечают клещевых укусов.
Первые две стадии развития принято считать ранним боррелиозом. Они характеризуются острыми проявлениями. Третью стадию называют хронической. При ее течении интенсивность симптомов заметно снижается, болезнь обостряется периодически. Поздний боррелиоз может длиться не один год.
Рассмотрим более детально каждую стадию.
Продолжается почти полтора месяца. На месте укуса развивается хроническая мигрирующая эритема. Характерный симптом – одиночное красное пятно в районе укуса, который увеличивается до 20 см в диаметре. Иногда вместо одного пятнышка появляется несколько штук.
1 стадия длится 7-10 дней. Симптоматика напоминает инфекционное заболевание, сопровождающееся поражением кожи.
Возбудитель поражает весь организм. Он распространяется с помощью крови и, прежде всего, начинает сказываться на состоянии сердца, суставов и НС. Признаки поражения этих органов и систем проявляются спустя 6 недель после контакта с паразитом. Продолжается эта фаза 5-7 месяцев.
Поражение ССС вызывает тяжелую аритмию, доходящую до атриовентрикулярной блокады. Увеличивается вероятность развития миокардита или перикардита, которые вызывают одышку, болевые ощущения в груди, учащенное сердцебиение и вертиго.
Характерный признак – развитие воспалительного процесса в суставах. Отсутствие адекватной терапии спровоцирует тяжелую инвалидность или даже смерть. На этой фазе боррелиоз еще можно вылечить, но терапия будет длительной, сложной и не очень результативной. Существенно увеличивается вероятность развития многочисленных серьезных осложнений.

Если боррелиоз выявит сразу после заражения и принять соответствующие терапевтические меры, шанс на успешное выздоровление достаточно высокий. Если же патологию удалось обнаружить на позднем этапе развития, и применяемое лечение было неграмотно построено, она станет хронической и трудно излечимой.
Симптоматика
Боррелиоз проявляется почти сразу после укуса паразитом-носителем, но почти 31 процент пациентов отрицают контакт с клещом или просто не могут его вспомнить. Инфекция развивается медленно, постепенно поражая важнейшие системы и органы. Излечить ее можно специальными антибиотическими средствами, но только в случае своевременного диагностирования.

Боррелиоз часто путают с обычной интоксикацией организма, поскольку пациент начинает страдать от:
- лихорадочных приступов,
- озноба,
- болей в голове,
- ломоты,
- болей в мышечной ткани и суставных сочленениях,

- общей слабости,
- утомляемости,
- недомогания,
- увеличения региональных лимфоузлов,
- зуда и боли в районе эритемы,
- различных кожных заболеваний,
- конъюнктивита,
- менингита (редко).

На каждой из трех стадий заболевание проявляется по-разному.
1-я стадия характеризуется развитием в области укуса кольцевидной эритемы, которая сохраняется в течение месяца. 2-я сопровождается низкими рефлексами и чувствительностью, ослаблением произвольных движений. 3-я проявляется артритами, нарушенной функциональностью сердца и центральной НС.
Опасность хронического боррелиоза?
Хроническая разновидность болезни заставляет человека страдать от:
- частых ОРВИ,
- мелкоточечных высыпаний,
- различных эритем,
- болезненных ощущений в груди,
- проблем с сердечным ритмом
- артрита,
- постепенного ухудшения памяти,
- остеопороза костной ткани,
- истончения хрящевой ткани,
- различных дегенеративных процессов.

Важно! Чтобы хоть как-то улучшить состояние пациента, ему проводят длительную и интенсивную терапию антибиотиками.
Возможные последствия и осложнения
Как правило, осложнения возникают, когда боррелиоз переходит в последнюю фазу развития. Их перечень представлен:
- нарушенными высшими психическими функциями,
- нарушенной функциональностью периферической НС,
- потерей зрения и слуха,
- тяжелыми сердечными аритмиями,
- многочисленными артритами,
- развитием доброкачественных новообразований на месте укуса.
Подобные состояния возникают в случае, если пациент полностью отказывается от любого лечения.
Диагностика
Если у пациента на коже возникла характерная для боррелиоза эритема, то дополнительные диагностические мероприятия не проводятся. Иногда специалисты прибегают к серологическому анализу крови.
Анализы нужно сдать спустя полторы недели после укуса, повторно пройти исследование через 14-21 день (чтобы оценить эффективность разработанного лечения).
Кроме этого, пациента дополнительно проверяют на клещевой энцефалит, поскольку он может передаваться вместе с боррелиозом.
Провериться нужно:
- после контакта с паразитом,
- с целью подтверждения/опровержения результатов первого исследования,
- чтобы дифференцировать его от других заболеваний, переносимых клещами,
- чтобы проверить результат применяемого лечения.
Лечение боррелиоза
Терапия болезни предполагает госпитализацию пациента в инфекционный стационар. Легкую форму можно лечить амбулаторно, но такого пациент должны постоянно контролировать врачи. Такая терапия разрешена пациентам, у которых исключили смешанное инфицирование.
Человека с подозрением на боррелиоз, срочно госпитализируется в инфекционное отделение медучреждения. Там ему проводят комплексные терапевтические мероприятия с акцентом на этиотропное антимикробное лечение.
Важно! Своевременное диагностирование заболевания и применение против него антибиотиков позволяет быстро уничтожить возбудителей и предотвратить развитие осложнений.
Терапия основывается применении антибиотических ЛС, к которым возбудитель крайне чувствителен. Также пациенту проводят патогенетическую терапию, которая подбирается с учетом формы и стадии боррелиоза, проявившихся симптомов и возможных осложнений.
Для терапии проводят:
- Дезинтоксикацию внутривенного и перорального типа: вливают глюкозу, физраствор, витамины, дают препараты с жаропонижающим действием.
- Терапию с противовоспалительным и обезболивающим эффектом для купирования суставных поражений. Такого эффекта добиваются с помощью анальгетиков и НПВС.
- Внутривенную дегидратационную терапию против менингита. Предполагает использование трисоли и раствора Рингера.
- Лечение гормональными ЛС, чтобы облегчить клинические проявления болезни.
Хронический боррелиоз предполагает применение пенициллина в течение четырех недель. Специалисты используют антибиотики на основе пенициллина с длительным действием.
Когда все симптомы прошли, пациент обязан продолжать контролировать свое самочувствие. При малейшем ухудшении здоровья нужно срочно посетить лечащего врача и все ему рассказать. Если наступил рецидив, человек нуждается в повторном употреблении антибиотиков, помогающих избавиться от симптоматики.
Отзывы врачей
Врачи утверждают, что боррелиоз зачастую вовремя обнаруживается и успешно излечивается в самом начале инкубационного периода. Утешительная статистика связана с появлением на месте укуса эритемы, которую очень сложно не заметить. Но поскольку предупреждение болезни намного проще, нежели ее лечение, врачи настоятельно рекомендуют строго соблюдать все профилактические меры.
Профилактика
Чтобы предупредить заражение болезнями от КУ, нужно:
- При выезде на природу надевать вещи закрытого типа. Особое внимание следует уделить щиколоткам и стопам. Одежду можно обработать специальными репеллентами, которые сегодня представлены в широком ассортименте.
- После каждой прогулки на природе нужно внимательно осмотреть свое тело на предмет контакта клеща с кожей. Если вы обнаружили на себе паразита, аккуратно удалите его и поместите в чистую емкость с закрытой крышкой. Желательно отнести его в больницу СЭС для изучения.
- После каждого контакта с клещом нужно срочно записаться к врачу. Помимо энцефалита, клещ может переносить возбудители многих других инфекций, поэтому медицинская помощь не будет лишней.
Это лекарственное сочетание позволяет в 85% случае защитить человека от инфицирования после укуса клеща-переносчика.
Как клещ кусает свою жертву
К коже клещ цепляется с помощью непарного выроста гипостомы, который работает как присоска. Он любит присасываться к шее, животу, паховой зоне, пояснице, груди и ушам, поскольку на этих участках кожный покров наиболее тонкий и нежный. Также паразиту проще зацепится к участкам тела, покрытым волосами.
Первая опасность КУ – сложное обнаружение. В большинстве случаев люд и замечают укус, когда паразит насосется крови и самостоятельно отпадет. Пораженный участок воспаляется и краснеет. Иногда ситуация осложняется аллергией. Клещ не способен прокусить одежду, поэтому ищет оголенный участок кожи. Найдя его, он погружает хоботок вместе с головой.
Что делать, если вас укусил клещ
Обнаружив клеща, его нужно тут же извлечь, не травмировав при этом. Специалисты советуют посадить его в чистую емкость и отнести для проверки на наличие в нем вирусных или инфекционных возбудителей. Человеку, которого клещ успел укусить, следует срочно обратиться к врачу.
Читайте также:


