Когда крапивница болят мышцы
Причины
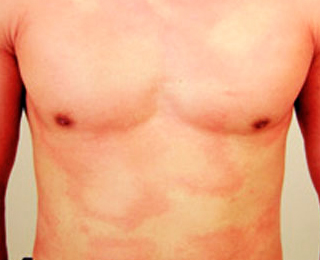
К развитию этого заболевания могут приводить:
- Механическое раздражение кожных покровов – давление или трение. В результате воздействия этих факторов развиваются различные виды патологии – в частности, механическая или дермографическая крапивница.
- Ультрафиолетовое излучение. Этот фактор приводит к появлению солнечной крапивницы.
- Вода. При контакте с этим раздражителем возникает аквагенная форма заболевания.
- Физические нагрузки, стрессовые ситуации, пребывание в душном помещении. Эти факторы провоцируют развитие холинергической формы.
- Тепло. При контактах кожи с теплыми объектами может развиваться тепловая форма патологии.
- Холод. В результате воздействия прохладного воздуха на кожные покровы или контактов с холодными объектами развивается холодовая крапивница.
- Лекарства, пища, укусы насекомых. При непосредственном контакте кожных покровов с перечисленными раздражителями развивается контактная или папулезная форма.
- Выброс адреналина в кровь. Это может происходить при физическом или эмоциональном напряжении и провоцировать развитие достаточно редкой формы болезни – адренергической.
- Вибрация. У некоторых людей воздействие этого фактора приводит к появлению вибрационной формы.
Симптомы
Основным симптомом любой формы физической формы являются красные или розовые волдыри.
Причем их размер бывает разным – от нескольких миллиметров до сантиметров. Иногда они захватывают обширные поверхности и достигают 10 см в диаметре.
Как правило, подобные высыпания проходят в течение суток, не оставляя следов.
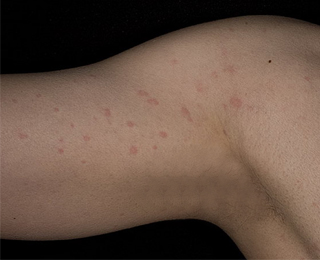
Довольно часто подобные симптомы сопровождаются ощущением зуда, который существенно усиливается в вечернее время суток. Боль и жжение обычно не сопровождают это заболевание, но могут возникать при появлении таких последствий, как отек Квинке.
Диагностика
Чтобы выявить патологию, врач может назначить такие исследования:
- Контактная – в этом случае с помощью шпателя выполняется раздражение предплечья.
- Крапивница, связанная с физической нагрузкой, – пациент должен выполнять специальные физические упражнения.
- Холодовая или тепловая – человек должен держать в руках предмет необходимой температуры.
- Солнечная – кожные покровы человека подвергают облучению светом.
- Вибрационная – к предплечью пациента прикладывают лабораторный вибратор.
Лечение
Чтобы справиться с физической крапивницей, в первую очередь нужно устранить факторы, вызывающие ее появление. Это могут быть физические нагрузки, солнечное облучение, тепло или холод. Если крапивница является следствием другого заболевания, очень важно приступить его лечению.
Стоит учитывать, что исключение провоцирующего фактора не всегда удается реализовать. В таких случаях показано применение медикаментозных препаратов для купирования приступа физической крапивницы.
Главным способом лечения является прием антигистаминных средств.
При этом препараты первого поколения, которые длительное время использовались для лечения указанных форм заболевания, сегодня практически не применяются. Это связано с негативным влиянием подобных средств на центральную нервную систему. В настоящее время принято использовать антигистаминные препараты второго поколения – лоратадин, цитеризин, эбастин и т.д.
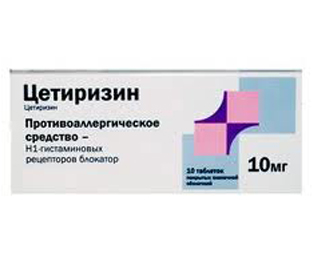
Если такие средства оказываются неэффективны, показано назначение лекарств второй линии – фамотидина, ранитидина. В сложных случаях внутривенно или внутримышечно вводят эпинефрин, который имеет кратковременное, но очень сильное действие. Иногда показано применение гормональных средств – преднизолона или дексаметазона. Обычно такое лечение проводится при непереносимости антигистаминных препаратов.
Физическая крапивница – достаточно серьезное нарушение, которое может привести к негативным последствиям. Чтобы этого не случилось, при первых проявлениях болезни стоит исключить контакт с провоцирующим фактором и обратиться к врачу.
Что такое контактная крапивница и как с ней бороться.
Все о папулезной крапивнице: симптомы и лечение.
Все что нужно знать про аллергическую крапивницу.
Предрасполагающие факторы, симптомы и лечение крапивницы данного вида.


Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
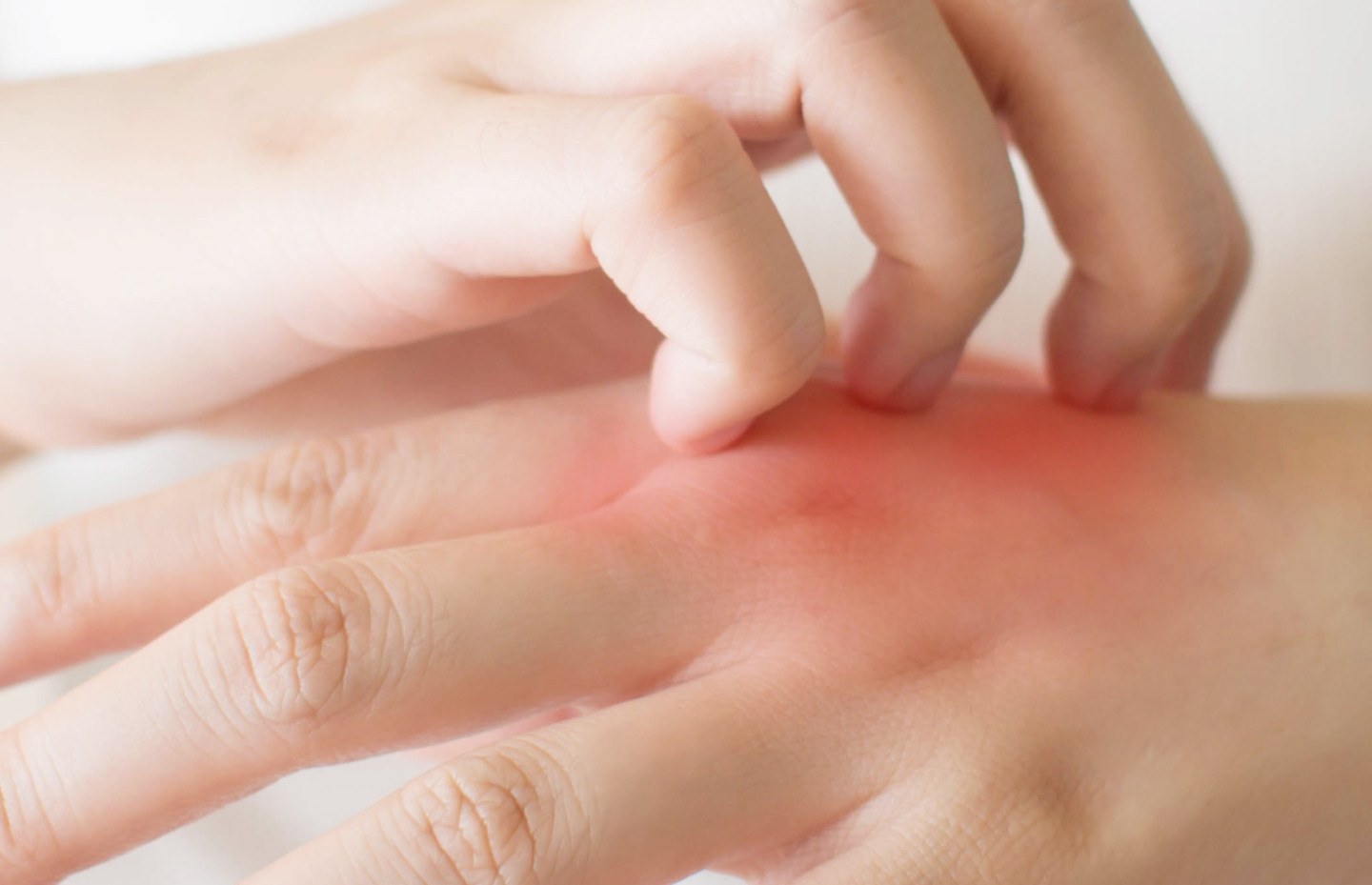
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.

Острая крапивница — сильный аллергический ответ на тот или иной раздражитель. Обычно проявляется в виде красных высыпаний на кожной поверхности (можно посмотреть на фото острой крапивницы).
У взрослый людей и детей протекает примерно одинаково.
По усредненным показателям длительность острой формы составляет от 7 до 45 дней.
7 Фото острой крапивницы с описанием
Острая крапивница. Причины возникновения
При острой крапивнице причины формирования заболевания у взрослых и детей одинаковы:
- непереносимость препаратных средств (антибиотики, особенно пенициллинового типа, нестероидные средства против воспалений, сульфаниламиды, витамины В-класса, рентгеноконтрастные медикаменты, противосудорожные лекарства);
- аллергия на пищевые продукты (молочное, пшеница, курятина, орехи и фрукты, продукты пчелопроизводства, пыльца, морепродукты, копчености, пищевые добавки);
- ответ на яд пчел, ос или муравьев;
- вирусы (гепатитов В и С, герпесного первого типа, ЦМВ, Коксаки А и В);
- бактерии (микроплазма, хламидии, иерсинии);
- паразитические существа (такие как гельминты или простейшие);
- косметика и бытовые порошковые и жидкие средства;
- факторы среды (перегрев, солнцеизлучение, низкие температуры, ветер);
- перенапряжение: затянувшийся стресс, срывы на нервной почве, депрессия.
Чем быстрее произойдет поход к доктору, тем лучше. В противном случае на смену острой придет хроническая крапивница.
Острая крапивница. Симптомы
Приходит острая аллергическая крапивница неожиданно. Без предшествующих признаков.
Вначале заболевания — заметная сыпь на теле. Плотные волдыри красного или нежно-розового оттенков. Края поражений четко обрисованы. Изредка образования имеют красную окантовку, отделяющую пораженную кожу. Высыпаниям сопутствует сильный зуд.
Волдыри бывают и мелкие, и крупные: от 1 мм до 1-3 см. В некоторых случаях высыпания появляются не отдельно, а слитыми друг с другом, формируя целые пораженные участки.
При патологиях более серьезных и тяжело протекающих симптомы такие:
- головные боли;
- неприятные тянущие ощущения в мышцах;
- озноб и температура вплоть до 39 градусов;
- тошнота и рвота.
У ряда больных патологии сопутствует Квинке-отек. Наиболее опасным проявлением. При Квинке отекают преимущественно кожные покровы. Чаще проявляется на лице. Иногда — на веках, что может ухудшить зрение. Реже — в зоне гортани. Последний вариант может вызвать летальный исход.
Сыпь — самый распространенный вариант. Проходит быстро. Редко когда держится более половины суток. Тем не менее, исчезновение внешних симптомов не значит и уход заболевания. Через временной промежуток сыпь появится снова. Возможно, в других местах.
Острая крапивница у детей
При острой крапивнице у детей лечение зависит о возраста.
До 2-3 лет не рекомендуют принимать медикаменты. Однако при любом возрасте можно применять специальное меню — элиминационную диету, при которой исключаются определенные продукты.
Ребенку нельзя давать:
- шоколадные изделия;
- цитрусы;
- яйца;
- рыбу;
- консервы;
- консерванты.
Фармакотерапия заключается в назначении антигистаминных препаратов. Детские дозировки прописаны в инструкции. Средства назначает врач.
Родителям на заметку:
- В возрасте до 2-х лет преобладает именно острая крапивница (фото у детей, которые можно посмотреть в сети, наглядно это демонстрируют).
- У пациентов 2-12 лет встречаются хроника и острые формы, с преобладанием последних.
- У подростков от 12 лет преобладают хронические формы.
- Обычно болезнь продолжается не более 6 недель.
- Малышам от одного месяца до трех лет показана терапия на стационаре.
- Острой формой в подавляющем большинстве страдают малыши с патологиями атопического характера.
При детской острой крапивницы причиной болезни в 74% случаев выступают пищевые провокаторы.
Острая крапивница у взрослых
Лечение острой крапивницы у взрослых в целом аналогичное. Однако во взрослом возрасте расширяется диапазон лекарств, которые можно принимать внутрь.
Острая форма по большей части встречается у людей старше 45-50 лет. До этого возраста преобладает хронический тип болезни.
Несмотря на то, что у людей постарше организм сформировавшийся, у них более сильное и тяжелое протекание острой крапивницы (фото симптомов и лечение тому доказательство). Тем не менее, даже в этом случае все проявления могут уйти за несколько часов.
Лечение острой крапивницы и терапевтические методы
Острая форма крапивницы хороша на ранних стадиях — тогда она легко лечится. Если принять меры при первых признаках, болезнь пройдет быстро и без последствий.
Терапию острой крапивницы начинают с устранения причины, из-за которой проявился аллергический ответ.
Грамотное лечение проходит комплексно и включает три этапа:
- Очищение организма от аллергена;
- Прием медикаментов;
- Гипоаллергенная диета.
Очистку можно выполнить двумя путями: механическим (с помощью клизмы) или медикаментозным (прием сорбентов вроде активированного угля). Кроме того, следует пить много воды — фильтрованной, комнатной температуры и без газов. Так вредные вещества выведутся быстрее.
Медикаментозная терапия включает четыре препаратные группы:
- Антигистамины. Облегают симптомы вроде зуда, отечности или жжения.
- Кальций. Улучшает иммунитет.
- Гормональные препараты. Нужны в случае осложнений.
- Средства местного характера. Кремы, гели и мази для успокоения кожи.
Препараты, которые наносят на кожу, снимут зуд, жжение и покраснения. Обычно рецепта не требуют, но имеют набор противопоказаний и побочных явлений. Так что консультация с врачом обязательна. То же со средствами гормонотипа — покупать только при их назначении доктором.
Если состояние ухудшается, назначают дополнительные средства: против воспалений, жаропонижающие и обезболивающие. Они нужны лишь при повышенной температуре, сильных головных и суставных болях.
Более продвинутый путь терапии острой крапивницы — вакцина. Больному вводят иммунные кровяные клетки. Назначается врачом.
Диета должная стать основным терапевтическим путем. Ведь крапивница — патология аллерготипа. Суть — исключение продуктов-провокаторов. Их вычисляют с помощью анализов и тестового рациона.
Диета при острой крапивнице
В меню должны превалировать:
- светлооттеночные фрукты и овощи (например, груши и огурцы, капуста и кабачок);
- нежирное мясо (кроме курятины);
- кисломолочное;
- грубопомольный хлеб.
Желательно исключить (потенциальные провокаторы):
- мед;
- все шоколадное, выпечка и газированные напитки;
- яйца, грибы;
- копченое и жареное;
- пряности.
Народная терапия работает только как дополнительная мера. Острая форма крапивницы им не поддается. Но симптомы облегчить можно. Несколько рецептов из опыта:
- Болотная ряска. Траву сушат и мельчат. Смешивают с медом. Прием — 4 раза в сутки. Важно: мед — сильный аллерген, так что нужно посоветоваться с доктором.
- Травяной настой. Оказывает седативное действие. Подходящие травы — мята, пустырник и валериана.
- Сбор трав. Взять свежие или засушенные части следующих растений: зверобой (3 части), цветы бессмертника (4 части), листья трифоля и цветы пижмы (по 2 части), листья мяты (1 часть). Залить кипятком и дать настояться. Кипятка — стакан на 1 столовую ложку композиции. Принимать — 3 раза в сутки перед едой.
- Гепапротекторные растения. Для поддержки печеночной работы. Примеры: календула или расторопша. Инструкция приема указана на упаковке.
Количество и дозировки препаратов назначает врач. С травами также стоит быть осторожнее — могут вызвать усиленную реакцию. Самолечением заниматься не стоит.
Острая крапивница. Профилактика
В первую очередь следует узнать о наследственной предрасположенности к данному заболеванию. Если у кого-то из ближних родственников была крапивница, следует сдать анализы и пройти тесты, которые помогут выявить риск аллергических реакций.
Если о крапивнице уже известно, следует:
- избегать вышеописанных продуктов питания или проверить, которые из них вызывают негативный ответ организма;
- исключить спиртное, кофе, сигареты и крепкий чай;
- избегать перегревания (противопоказаны сауны и бани, горячие ванны, тяжелые физнагрузки и слишком горячие напитки);
- избегать холода (стараться меньше выходить на улицу в мороз, чаще надевать теплое, исключить мороженое и холодные напитки);
- опасаться солнцеизлучения (использовать SPF-средства, избегать открывающей кожу одежды);
- исключить давление и трение (нежелательно приобретать стесняющие облегающие вещи, обувь, аксессуары вроде ремней);
- убрать внешние раздражители при контактном типе аллергии.
Независимо от провокатора, при острой крапивнице лечение должно быть направлено на укрепление иммунитета. Врач выпишет стимулирующие иммунные возможности спецпрепараты.
Как правило, если убрать из жизни провоцирующие крапивницу факторы, болезнь себя не показывает. А при должном лечении проходит бесследно.
Если заболеванию не уделить внимание вовремя, оно может перейти в хроническое.
Причины

К развитию этого заболевания могут приводить:
- Механическое раздражение кожных покровов – давление или трение. В результате воздействия этих факторов развиваются различные виды патологии – в частности, механическая или дермографическая крапивница.
- Ультрафиолетовое излучение. Этот фактор приводит к появлению солнечной крапивницы.
- Вода. При контакте с этим раздражителем возникает аквагенная форма заболевания.
- Физические нагрузки, стрессовые ситуации, пребывание в душном помещении. Эти факторы провоцируют развитие холинергической формы.
- Тепло. При контактах кожи с теплыми объектами может развиваться тепловая форма патологии.
- Холод. В результате воздействия прохладного воздуха на кожные покровы или контактов с холодными объектами развивается холодовая крапивница.
- Лекарства, пища, укусы насекомых. При непосредственном контакте кожных покровов с перечисленными раздражителями развивается контактная или папулезная форма.
- Выброс адреналина в кровь. Это может происходить при физическом или эмоциональном напряжении и провоцировать развитие достаточно редкой формы болезни – адренергической.
- Вибрация. У некоторых людей воздействие этого фактора приводит к появлению вибрационной формы.
Симптомы
Основным симптомом любой формы физической формы являются красные или розовые волдыри.
Причем их размер бывает разным – от нескольких миллиметров до сантиметров. Иногда они захватывают обширные поверхности и достигают 10 см в диаметре.
Как правило, подобные высыпания проходят в течение суток, не оставляя следов.

Довольно часто подобные симптомы сопровождаются ощущением зуда, который существенно усиливается в вечернее время суток. Боль и жжение обычно не сопровождают это заболевание, но могут возникать при появлении таких последствий, как отек Квинке.
Диагностика
Чтобы выявить патологию, врач может назначить такие исследования:
- Контактная – в этом случае с помощью шпателя выполняется раздражение предплечья.
- Крапивница, связанная с физической нагрузкой, – пациент должен выполнять специальные физические упражнения.
- Холодовая или тепловая – человек должен держать в руках предмет необходимой температуры.
- Солнечная – кожные покровы человека подвергают облучению светом.
- Вибрационная – к предплечью пациента прикладывают лабораторный вибратор.
Лечение
Чтобы справиться с физической крапивницей, в первую очередь нужно устранить факторы, вызывающие ее появление. Это могут быть физические нагрузки, солнечное облучение, тепло или холод. Если крапивница является следствием другого заболевания, очень важно приступить его лечению.
Стоит учитывать, что исключение провоцирующего фактора не всегда удается реализовать. В таких случаях показано применение медикаментозных препаратов для купирования приступа физической крапивницы.
Главным способом лечения является прием антигистаминных средств.
При этом препараты первого поколения, которые длительное время использовались для лечения указанных форм заболевания, сегодня практически не применяются. Это связано с негативным влиянием подобных средств на центральную нервную систему. В настоящее время принято использовать антигистаминные препараты второго поколения – лоратадин, цитеризин, эбастин и т.д.

Если такие средства оказываются неэффективны, показано назначение лекарств второй линии – фамотидина, ранитидина. В сложных случаях внутривенно или внутримышечно вводят эпинефрин, который имеет кратковременное, но очень сильное действие. Иногда показано применение гормональных средств – преднизолона или дексаметазона. Обычно такое лечение проводится при непереносимости антигистаминных препаратов.
Физическая крапивница – достаточно серьезное нарушение, которое может привести к негативным последствиям. Чтобы этого не случилось, при первых проявлениях болезни стоит исключить контакт с провоцирующим фактором и обратиться к врачу.
Что такое контактная крапивница и как с ней бороться.
Все о папулезной крапивнице: симптомы и лечение.
Все что нужно знать про аллергическую крапивницу.
Предрасполагающие факторы, симптомы и лечение крапивницы данного вида.

Острая крапивница — сильный аллергический ответ на тот или иной раздражитель. Обычно проявляется в виде красных высыпаний на кожной поверхности (можно посмотреть на фото острой крапивницы).
У взрослый людей и детей протекает примерно одинаково.
По усредненным показателям длительность острой формы составляет от 7 до 45 дней.
7 Фото острой крапивницы с описанием
Острая крапивница. Причины возникновения
При острой крапивнице причины формирования заболевания у взрослых и детей одинаковы:
- непереносимость препаратных средств (антибиотики, особенно пенициллинового типа, нестероидные средства против воспалений, сульфаниламиды, витамины В-класса, рентгеноконтрастные медикаменты, противосудорожные лекарства);
- аллергия на пищевые продукты (молочное, пшеница, курятина, орехи и фрукты, продукты пчелопроизводства, пыльца, морепродукты, копчености, пищевые добавки);
- ответ на яд пчел, ос или муравьев;
- вирусы (гепатитов В и С, герпесного первого типа, ЦМВ, Коксаки А и В);
- бактерии (микроплазма, хламидии, иерсинии);
- паразитические существа (такие как гельминты или простейшие);
- косметика и бытовые порошковые и жидкие средства;
- факторы среды (перегрев, солнцеизлучение, низкие температуры, ветер);
- перенапряжение: затянувшийся стресс, срывы на нервной почве, депрессия.
Чем быстрее произойдет поход к доктору, тем лучше. В противном случае на смену острой придет хроническая крапивница.
Острая крапивница. Симптомы
Приходит острая аллергическая крапивница неожиданно. Без предшествующих признаков.
Вначале заболевания — заметная сыпь на теле. Плотные волдыри красного или нежно-розового оттенков. Края поражений четко обрисованы. Изредка образования имеют красную окантовку, отделяющую пораженную кожу. Высыпаниям сопутствует сильный зуд.
Волдыри бывают и мелкие, и крупные: от 1 мм до 1-3 см. В некоторых случаях высыпания появляются не отдельно, а слитыми друг с другом, формируя целые пораженные участки.
При патологиях более серьезных и тяжело протекающих симптомы такие:
- головные боли;
- неприятные тянущие ощущения в мышцах;
- озноб и температура вплоть до 39 градусов;
- тошнота и рвота.
У ряда больных патологии сопутствует Квинке-отек. Наиболее опасным проявлением. При Квинке отекают преимущественно кожные покровы. Чаще проявляется на лице. Иногда — на веках, что может ухудшить зрение. Реже — в зоне гортани. Последний вариант может вызвать летальный исход.
Сыпь — самый распространенный вариант. Проходит быстро. Редко когда держится более половины суток. Тем не менее, исчезновение внешних симптомов не значит и уход заболевания. Через временной промежуток сыпь появится снова. Возможно, в других местах.
Острая крапивница у детей
При острой крапивнице у детей лечение зависит о возраста.
До 2-3 лет не рекомендуют принимать медикаменты. Однако при любом возрасте можно применять специальное меню — элиминационную диету, при которой исключаются определенные продукты.
Ребенку нельзя давать:
- шоколадные изделия;
- цитрусы;
- яйца;
- рыбу;
- консервы;
- консерванты.
Фармакотерапия заключается в назначении антигистаминных препаратов. Детские дозировки прописаны в инструкции. Средства назначает врач.
Родителям на заметку:
- В возрасте до 2-х лет преобладает именно острая крапивница (фото у детей, которые можно посмотреть в сети, наглядно это демонстрируют).
- У пациентов 2-12 лет встречаются хроника и острые формы, с преобладанием последних.
- У подростков от 12 лет преобладают хронические формы.
- Обычно болезнь продолжается не более 6 недель.
- Малышам от одного месяца до трех лет показана терапия на стационаре.
- Острой формой в подавляющем большинстве страдают малыши с патологиями атопического характера.
При детской острой крапивницы причиной болезни в 74% случаев выступают пищевые провокаторы.
Острая крапивница у взрослых
Лечение острой крапивницы у взрослых в целом аналогичное. Однако во взрослом возрасте расширяется диапазон лекарств, которые можно принимать внутрь.
Острая форма по большей части встречается у людей старше 45-50 лет. До этого возраста преобладает хронический тип болезни.
Несмотря на то, что у людей постарше организм сформировавшийся, у них более сильное и тяжелое протекание острой крапивницы (фото симптомов и лечение тому доказательство). Тем не менее, даже в этом случае все проявления могут уйти за несколько часов.
Лечение острой крапивницы и терапевтические методы
Острая форма крапивницы хороша на ранних стадиях — тогда она легко лечится. Если принять меры при первых признаках, болезнь пройдет быстро и без последствий.
Терапию острой крапивницы начинают с устранения причины, из-за которой проявился аллергический ответ.
Грамотное лечение проходит комплексно и включает три этапа:
- Очищение организма от аллергена;
- Прием медикаментов;
- Гипоаллергенная диета.
Очистку можно выполнить двумя путями: механическим (с помощью клизмы) или медикаментозным (прием сорбентов вроде активированного угля). Кроме того, следует пить много воды — фильтрованной, комнатной температуры и без газов. Так вредные вещества выведутся быстрее.
Медикаментозная терапия включает четыре препаратные группы:
- Антигистамины. Облегают симптомы вроде зуда, отечности или жжения.
- Кальций. Улучшает иммунитет.
- Гормональные препараты. Нужны в случае осложнений.
- Средства местного характера. Кремы, гели и мази для успокоения кожи.
Препараты, которые наносят на кожу, снимут зуд, жжение и покраснения. Обычно рецепта не требуют, но имеют набор противопоказаний и побочных явлений. Так что консультация с врачом обязательна. То же со средствами гормонотипа — покупать только при их назначении доктором.
Если состояние ухудшается, назначают дополнительные средства: против воспалений, жаропонижающие и обезболивающие. Они нужны лишь при повышенной температуре, сильных головных и суставных болях.
Более продвинутый путь терапии острой крапивницы — вакцина. Больному вводят иммунные кровяные клетки. Назначается врачом.
Диета должная стать основным терапевтическим путем. Ведь крапивница — патология аллерготипа. Суть — исключение продуктов-провокаторов. Их вычисляют с помощью анализов и тестового рациона.
Диета при острой крапивнице
В меню должны превалировать:
- светлооттеночные фрукты и овощи (например, груши и огурцы, капуста и кабачок);
- нежирное мясо (кроме курятины);
- кисломолочное;
- грубопомольный хлеб.
Желательно исключить (потенциальные провокаторы):
- мед;
- все шоколадное, выпечка и газированные напитки;
- яйца, грибы;
- копченое и жареное;
- пряности.
Народная терапия работает только как дополнительная мера. Острая форма крапивницы им не поддается. Но симптомы облегчить можно. Несколько рецептов из опыта:
- Болотная ряска. Траву сушат и мельчат. Смешивают с медом. Прием — 4 раза в сутки. Важно: мед — сильный аллерген, так что нужно посоветоваться с доктором.
- Травяной настой. Оказывает седативное действие. Подходящие травы — мята, пустырник и валериана.
- Сбор трав. Взять свежие или засушенные части следующих растений: зверобой (3 части), цветы бессмертника (4 части), листья трифоля и цветы пижмы (по 2 части), листья мяты (1 часть). Залить кипятком и дать настояться. Кипятка — стакан на 1 столовую ложку композиции. Принимать — 3 раза в сутки перед едой.
- Гепапротекторные растения. Для поддержки печеночной работы. Примеры: календула или расторопша. Инструкция приема указана на упаковке.
Количество и дозировки препаратов назначает врач. С травами также стоит быть осторожнее — могут вызвать усиленную реакцию. Самолечением заниматься не стоит.
Острая крапивница. Профилактика
В первую очередь следует узнать о наследственной предрасположенности к данному заболеванию. Если у кого-то из ближних родственников была крапивница, следует сдать анализы и пройти тесты, которые помогут выявить риск аллергических реакций.
Если о крапивнице уже известно, следует:
- избегать вышеописанных продуктов питания или проверить, которые из них вызывают негативный ответ организма;
- исключить спиртное, кофе, сигареты и крепкий чай;
- избегать перегревания (противопоказаны сауны и бани, горячие ванны, тяжелые физнагрузки и слишком горячие напитки);
- избегать холода (стараться меньше выходить на улицу в мороз, чаще надевать теплое, исключить мороженое и холодные напитки);
- опасаться солнцеизлучения (использовать SPF-средства, избегать открывающей кожу одежды);
- исключить давление и трение (нежелательно приобретать стесняющие облегающие вещи, обувь, аксессуары вроде ремней);
- убрать внешние раздражители при контактном типе аллергии.
Независимо от провокатора, при острой крапивнице лечение должно быть направлено на укрепление иммунитета. Врач выпишет стимулирующие иммунные возможности спецпрепараты.
Как правило, если убрать из жизни провоцирующие крапивницу факторы, болезнь себя не показывает. А при должном лечении проходит бесследно.
Если заболеванию не уделить внимание вовремя, оно может перейти в хроническое.
Читайте также:


