Когда можно сдавать анализ на инфекции после лечения молочницы
Мазок после лечения половых инфекций или неспецифических воспалительных заболеваний урогенитального тракта сдается всегда.
Он показывает, насколько успешной была терапия, и не нужно ли повторить курс.
Поговорим о том, когда после лечения сдавать мазок, и какие способы используются для подтверждения излеченности.
Как берут мазок после лечения
Берут мазки точно так же, как и до начала терапии.
Используют ватный тампон, ложечку Фолькмана или зонд (если проводится ПЦР).
Материал берут из различных участков тела:
Его берут из того места, где был выявлен воспалительный процесс.
Основная цель взятия контрольного мазка после лечения состоит в том, чтобы подтвердить излеченность заболевания.
Мазок после лечения с высыпных элементов
После курса терапии не должно оставаться никаких высыпных элементов.
Если они есть, это значит, что лечение не было успешным.
Условия, при которых может быть подтверждена излеченность пациента:
- исчезновение клинических проявлений
- отрицательные результаты лабораторных тестов
Высыпания относятся к клиническим проявлениям.
Поэтому, независимо от результатов мазка, человеку потребуется другой курс терапии.
Значит ли это, что взятие анализов не имеет смысла?
Потому что диагностика после лечения проводится не только для подтверждения излеченности.
Она также необходима, чтобы установить причину, если излечение не произошло.

В ходе диагностики могут выявляться такие причины:
- резистентность флоры к антибиотикам
- присоединение другой флоры (суперинфекция)
Рассмотрим оба этих случая.
Например, у пациента появились высыпания на фоне кандидоза.
Он получил лечение, но сыпь не исчезла.
Это может значить следующее:
- Заболевание вызвано не кандидой альбиканс, а другими, атипичными кандидами.
- Кандида альбиканс оказалась нечувствительной к используемому препарату (например, к флуконазолу).
- Присоединилась бактериальная суперинфекция.
Если врач подозревает, что это не кандида альбиканс, нужно выяснить, какой вид микроорганизма спровоцировал воспалительный процесс.
До первого курса терапии этого часто не делают.
Потому что 80-90% случаев заражения вызвано кандидой альбиканс.
Она обычно чувствительна к большинству применяемых препаратов, и такие формы кандидоза легко излечиваются.
Углубленную диагностику начинают после возникновения проблем, а именно, если болезнь не отступает под влиянием терапии или продолжает прогрессировать.
Тогда может применяться ПЦР для выявления вида возбудителя.
А после идентификации грибка можно будет подобрать эффективный препарат для повторного лечения.
В иных случаях кандида альбиканс оказывается нечувствительной к определенным препаратам.
В этом случае можно сделать посев.
После того как колонии грибка вырастут, проводится тестирование.
Оно дает возможность определить, к каким лекарствам кандида имеет чувствительность, а к каким – нет.
Это ещё один способ целенаправленного подбора эффективной терапии.
Наконец, мазки с высыпаний могут браться не на кандиды, а на сопутствующие инфекции.
Вполне вероятно, что присоединилась бактериальная флора.
При этом самих грибков может уже и не быть.
Выяснить это можно, если провести:
- микроскопию с окрашиванием по Граму
- бак посев на флору
Повторный курс терапии в подобных случаях проводится уже не противогрибковыми, а антибактериальными препаратами.
Суперинфекция часто наблюдается на фоне сниженного иммунитета, например, при ВИЧ.
А также у пациентов с некомпенсированным сахарным диабетом.
Мазок на флору после лечения
Когда проводится первичная диагностика заболевания, наиболее важная характеристика используемого диагностического теста – это специфичность.
Для врача важно избежать гипердиагностики, чтобы не приходилось лечить пациента от несуществующих инфекций.
Но когда дело доходит до подтверждения излеченности, на первый план выходит чувствительность.

Эта характеристика диагностического теста отражает количество ложноотрицательных результатов.
Это такие результаты теста, при которых инфекция есть, но она не определяется.
Естественно, после лечения вероятность его значительно возрастает.
Потому что антибиотики, даже если они не уничтожили бактерий полностью, в любом случае существенно проредили их ряды.
Что случится, если тест покажет ложноотрицательный результат?
Тогда пациент пойдет домой, пребывая в полной уверенности, что он здоров.
А через несколько недель у него случится рецидив.
Воспалительный процесс снова вернется.
Не исключено, что к этому времени человек успеет заразить своей инфекцией ещё несколько человек.
Чтобы этого не допустить, низкочувствительные тесты для подтверждения излеченности не используются.
К числу таких относится в первую очередь микроскопия.
Если результаты мазка оказываются положительными, это говорит о том, что человек не излечился.
Но если они отрицательные, то далеко не факт, что пациент успешно завершил лечение.
Возможно, в его урогенитальном тракте действительно больше нет бактерий.
А возможно, это исследование показывает ложноотрицательный результат.
Ведь выявить бактерий после антибиотикотерапии значительно сложнее под микроскопом из-за уменьшения их количества.
Тем не менее, мазок на флору всё равно назначают после курса терапии.
Пусть он не исключает носительство инфекции, но хотя бы показывает, прошел ли у человека уретрит или цервицит.
Это можно определить по уменьшению количества лейкоцитов или их полному исчезновению из поля зрения микроскопа.
Посев мазка на бактерии после лечения
Посев относится к числу тестов, обладающих высокой чувствительностью.
Поэтому он в большинстве случаев может применяться для контроля излеченности.
Исключение составляет хламидиоз.
Эти бактерии при существующей инфекции высеиваются только в 50-60% случаев.
В остальных случаях применять посев после лечения можно.
Более того, это один из оптимальных методов.
В первую очередь по той причине, что дает возможность проверить чувствительность патогена к антибиотикам.

Это с высокой вероятностью сделает эффективным повторный курс лечения.
По результатам бак посева возможны два варианта результатов:
- положительный – бактерии (или другие микроорганизмы) выделены и идентифицированы, их количество достаточное для возникновения воспаления урогенитального тракта;
- отрицательный – бактерии не высеиваются, либо их количество остается в пределах нормы (для условно-патогенной флоры нормальным считается количество 10 в 3 степени КОЕ и ниже).
Если результат отрицательный, в антибиотикограмме нет нужды.
Пациент просто признается излечившимся и больше не наблюдается у врача.
Но он вполне может быть положительным.
И тогда обязательно проводится повторный курс терапии.
Очевидно, что раз при первом курсе назначенные антибиотики не сработали, вряд ли стоит рассчитывать на успех в дальнейшем.
Поэтому препараты будут назначены другие.
Какие антибиотики стоит применять, чтобы снова не было неудачи в лечении?
Это поможет определить бак посев.
Лаборант проведет тестирование, чтобы узнать, как те или иные лекарства влияют на жизнедеятельность выделенных патогенов.
Данные антибиотикочувствительности будут представлены в результатах анализа.
Из этого списка врач сможет понять, какие препараты могут использоваться для повторного лечения, а какие нет смысла назначать из-за низкой или отсутствующей чувствительности к ним бактерий.
ПЦР мазок после лечения
ПЦР – это самый чувствительный диагностический тест из всех существующих.
Он почти никогда не дает ложноотрицательных результатов.
Чувствительность существенным образом не снижается даже при неправильном заборе или транспортировке материала.
Потому что погибшие бактерии тоже определяются в мазке.
В то время как для бакпосева они должны быть обязательно живыми.
ПЦР – один из самых часто используемых методов оценки результативности лечения.
Его преимущества:
- результаты на следующий день
- можно получать количественные результаты для условно-патогенной флоры
- с помощью ПЦР можно подтвердить излеченность или динамику течения вирусной инфекции
- исследование стоит дешевле
- при сочетанных инфекциях можно взять мазок один раз, но обследоваться сразу на 2-3 заболевания
Через сколько сдают мазок после лечения?
После лечения можно сдавать мазок не раньше, чем через 10 дней.
Обычно врач просит пациента явиться для сдачи анализов спустя 2 недели после приема последней дозы антибактериальных препаратов.
В течение последующего периода ожидания подтверждения излеченности пациент не должен использовать ни местные, ни системные противомикробные средства.
Потому что они могут исказить результаты контроля.
Повторный мазок после лечения под действием антибиотиков может быть ложноотрицательным, а этого допустить нельзя.
Спустя 2 недели контроль излеченности проводят с использованием посева.
Если планируется применение ПЦР, то нужно сделать перерыв в 1 месяц после антибиотикотерапии.
Это снизит риск ложноположительного результата.
Ведь если бак посев выявляет только живые патогенные бактерии (мёртвые на питательных средах не растут), то для ПЦР разницы нет.
Эта методика ищет фрагменты ДНК.
Если они находятся хотя бы в небольшом количестве, результат теста будет положительным.
При этом участки генетического материала могут обнаруживаться, даже если бактерии погибают под действием антибиотиков.
Контроль излеченности определённых инфекций
В большинстве случаев излеченность венерических заболеваний подтверждается одинаково.
Пациент приходит к врачу через 2-4 недели, сдает мазки.
Для диагностики используют посев или ПЦР.
Но есть некоторые особенности.
Мазок после лечения гонореи берут уже на 2 день.
Его исследуют с помощью микроскопии.
Затем через 2 или 4 недели может быть выполнен бак посев или ПЦР.
На хламидии мазки после лечения исследуют только при помощи ПЦР.
Так как культуральная диагностика имеет низкую чувствительность при этой инфекции.
Хламидии – внутриклеточные паразиты.

Они растут не на искусственных средах, а на клеточных культурах.
При проведении диагностики на различных её этапах можно допустить ошибки, которые сделают тест ложноотрицательным.
В то время как результаты ПЦР практически всегда достоверные.
То же самое относится к микоплазмозу.
Особенно если возбудитель – микоплазма гениталиум.
Она вообще не высеивается в клинической практике, разве что с научной целью.
ПЦР остается единственным методом подтверждения успешного лечения.
При некоторых инфекциях требуется ПЦР с концентрацией.
Это необходимо после лечения:
Считается, что даже снижение количественных показателей – это успех лечения этих инфекций.
При этом полная их эрадикация не является обязательной.
Мазок после лечения с головки при кандидозном баланопостите должен показать отсутствие грибков или их наличие в количестве 10 в 3 степени копий ДНК и меньше.
Тогда терапия будет признана эффективной при условии отсутствия симптомов.
Аналогичные показатели используются для подтверждения излеченности уреаплазмоза и микоплазмоза.

Хотя не все врачи с этим согласны.
Потому что эти инфекции часто дают рецидивы и опасны для беременных даже в минимальных количествах.
При ВПЧ мазок после лечения сдают для оценки количественных показателей с целью оценки риска:
- осложнений (предраковых состояний и злокачественных опухолей)
- повторного появления кондилом после их удаления
Снижение количества копий ДНК вируса говорит о том, что противовирусная терапия проходит успешно.
Риск опасных осложнений или рецидива кондилом минимальный.
При необходимости сдать анализы после лечения заболеваний, передающихся половым путем, обращайтесь в нашу клинику.
У нас используются самые современные методы для подтверждения излеченности.
Для сдачи мазка после лечения обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
[youtube.player]
Мазок после лечения – важное исследование, назначаемое любому пациенту, что обратился к врачу с жалобами на симптомы ЗППП.
Задача подобной диагностики состоит в первую очередь в том, чтобы удостовериться, что терапия оказалась подобрана верно. А также была проведена в полном объеме.
Если лечение полноценно, пациент может не волноваться о том, что его недуг снова начнет беспокоить его, подрывать здоровье. По анализу узнают о качестве выполненных мероприятий, их эффективности.
В какое время после лечения можно сдавать мазок, часто спрашивают пациенты, и каковы особенности сдачи материала при разных возбудителях. Как собирают биологический материал на исследование, и что делать, если несмотря на предпринятые меры, результат оказался положительным снова?
- Почему важно проходить контроль мазка после лечения
- Мазок после лечения гонореи
- Мазок после лечения хламидий, уреаплазм и микоплазм
- Мазок при лечении ВПЧ
- Мазок после поражения мужского полового члена кандидозом
- Как берется биоматериал для мазка
- Когда стоит пройти мазок после лечения
- Что делать, если результат мазка после лечения снова положительный
Почему важно проходить контроль мазка после лечения
Почему вообще важно проходить контрольные обследования после того, как терапия осталась позади?
Часто больные, проходящие терапию под контролем венеролога, задаются этим вопросом.
Как отмечают врачи, причин может быть несколько:
- Удостовериться, что лечение было успешным
Патогенные микроорганизмы, вызывающие ЗППП, склонны в течение своего жизненного цикла приобретать выраженную устойчивость в отношении препаратов из группы антибиотиков. Чтобы правильно подобрать лекарство, доктору порой требуется приложить усилия.
Да и никто не сможет дать гарантии, что выбранный препарат будет действовать эффективно на протяжении всей терапии.
Нужно избежать ситуаций, когда лечение пройдено, и бактерия лишь затаилась до поры до времени. Рекомендуется сдача мазка, помогающего исключить подобное развитие событий.
- Убедиться, что не произошло заражение новыми патологиями
В период течение одного ЗППП организм так или иначе становится особенно чувствителен к другим патологиям этой группы. Недаром человек, получающий терапию по поводу инфекций, передающихся половым путем, получает рекомендацию прервать сексуальные контакты до выздоровления.
Контрольные исследования в этом случае позволяют не только убедиться, что выбранные доктором манипуляции оказались удачными. Но и подтвердить, что не произошло инфицирования какими-либо иными микроорганизмами, что может потребовать отдельной терапии.
Мазок после лечения гонореи
Гонорея – довольно распространенное в современном мире заболевание. Развивается в том случае, если на слизистую оболочку половых путей попадают гонококки.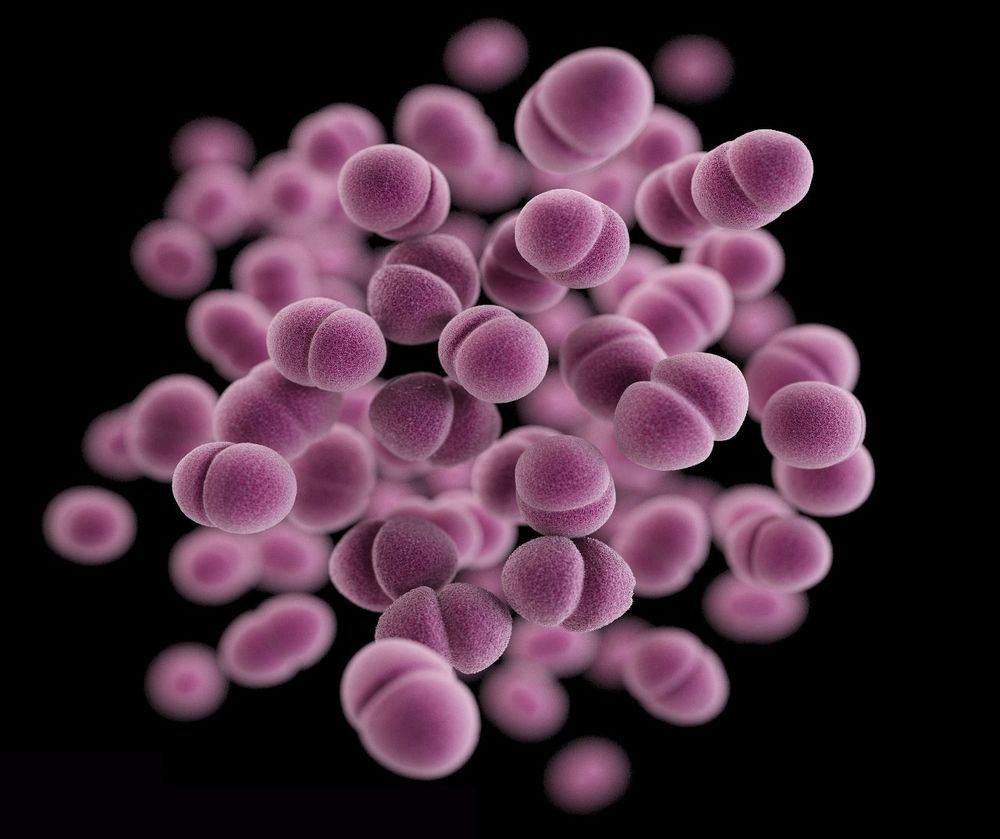
Недуг характеризуется достаточно яркими симптомами, от которых особенно сильно страдают представительницы прекрасного пола. Однако ошибочно полагать, что у мужчин симптомов не будет, просто выражены они зачастую не столь ярко, как у представительниц прекрасного пола.
Основная цель лечения, если поставлен диагноз гонореи – полностью уничтожить патогенный микроорганизм.
Гонококки не относятся к условно-патогенной микрофлоре, наличие которой допускается в половых путях. Поэтому в мазке они обнаруживаться не могут вообще.
Следовательно, при лечении гонореи мазок после лечения всегда должен быть только отрицательным. Положительные изменения недопустимы категорически.
После того, как курс терапии от гонореи остается позади, пациенту можно впервые проходить контрольное обследование уже через два дня. Если оно окажется чистым, повторить его придется через две недели после того, как курс терапии подойдет к завершению. В том случае, если оба анализа не покажут патологических изменений, человека считают излечившимся и снимают с наблюдения.
Мазок после лечения хламидий, уреаплазм и микоплазм
Хламидиоз, уреаплазмоз и микоплазмоз – инфекции, способные распространяться половым путем. Они довольно часто встречаются в практике любого доктора, специализирующегося на венерологии.
Патологии, как у мужчин, так и у женщин могут сопровождаться скудной симптоматикой. Это нередко существенно затрудняет процесс диагностики, особенно если пациент медлит с обращением к врачу.
При хламидиях, микоплазмах и уреаплазмах мазок после лечения сдается в разные сроки.
Если речь идет о микоплазмозе и уреаплазмозе, проходить обследование рекомендуется через 2-3 недели после того, как антибактериальная терапия была окончена.
Причем, как отмечают доктора, добавиться полного устранения возбудителей вовсе не обязательно. Так как микоплазма и уреаплазма – условно-патогенные бактерии. Их присутствие в ограниченном количестве допускается в анализах.
Совсем другое дело – хламидии. Эти микроорганизмы в любом случае считаются не условно-патогенными, а полностью патогенными. Естественно, их присутствие по итогам терапии даже в минимальном количестве не допускается в организме, что подтверждается с помощью мазка.
Промежутки между окончанием терапии и сдачей контрольных анализов зависят не только от вида возбудителя. Но и от варианта оценки материала. Например, посев мазка на бактерии после лечения рекомендуется сдавать не ранее, чем через 2 недели после завершения курса приема антибиотиков.
С полимеразной цепной реакцией ситуация иная. Метод обладает высокой чувствительностью, Его рекомендуется применять для итоговой диагностики не ранее, чем через 28 дней после окончания курса приема медикаментов.
Мазок при лечении ВПЧ
Одной из самых неприятных инфекций, что тяжело диагностируются и сложно поддаются терапии, является папилломавирусная инфекция.
Патология характеризуется появлением на кожных покровах и слизистых специфических кожных разрастаний.
Могут причинять существенные неудобства, если происходит их травматизация во время повседневной жизни. Так же, как отмечают доктора, ВПЧ имеет несколько онкогенных штаммов, что способствуют злокачественным перерождениям в организмах пациентов.
Важно понимать, что лечение ВПЧ не дает эффективного на 100% результата.
Болезнь можно загнать в спящее состояние, когда вирус не будет доставлять неудобств, перестанет провоцировать появление новых разрастаний. Однако избавиться от возбудителя в крови раз и навсегда невозможно. Чтобы ВПЧ как можно меньше напоминал о себе неприятными симптомами, пациенту назначают противовирусные средства.
Также препараты из группы иммуномодуляторов. Однако они неспособны полностью победить возбудитель.
Эффективность выбранной схемы контролируется с помощью анализов.
При ВПЧ мазок после лечения рекомендуется проходить минимум 1 раз в полгода в том случае, если в организме выявлен онкогенный штамм. Подобный подход поможет своевременно заметить негативные изменения в здоровых тканях, выбрать оптимальные способы коррекции.
Мазок после поражения мужского полового члена кандидозом
Кандидоз – заболевание, вызываемое не бактерией или вирусом, а условно-патогенным грибком. Он в изобилии заселяет область половых путей как у мужчин, так и у женщин. Называется грибок кандидой.
Если размножение его выходит из-под контроля, у пациента развиваются симптомы кандидоза. Это патология, обладающая инфекционно-воспалительным характером.
У представителей сильного пола кандида, если позволить ей бесконтрольно размножаться на половых органах, провоцирует развитие баланопостита.
Недуг сопровождается неприятной симптоматикой, значительно снижающей качество жизни.
Мазок после лечения с головки при кандидозном баланопостите рекомендуется сдавать всем мужчинам, столкнувшимся с этим заболеванием. Правда, важно понимать, что поскольку кандида – условно-патогенный микроорганизм. Ни один доктор не будет ставить себе целью полное его уничтожение.
Задача – добиться падения уровня грибка до приемлемых показателей. А также проследить, чтобы исчезли симптомы заболевания, сказывающиеся на качестве жизни. Анализ в этом случае играет вспомогательную роль. Он позволяет правильно подобрать лечение, скорректировать его, если в этом возникает насущная необходимость.
Как берется биоматериал для мазка
Часто среди больных венерическими инфекциями звучит вопрос о том, как именно берется контрольный мазок после лечения.
Как отмечают доктора, никаких отличий от стандартной диагностической процедуры в этом случае нет.
Пациенту рекомендуют соблюдать следующие простые правила:
- отказаться от использования антибиотиков до исследования минимум за несколько дней под контролем доктора
- не совершать подмываний с антибактериальными средствами накануне вечером перед прохождением процедуры
- отказаться от использования в пищу острых продуктов, блюд с большим количеством специй (исключая случаи, когда для постановки диагноза требуется отдельная провокация)
- в течение минимум суток избегать сексуальных контактов
- перед посещением врача не мочиться в туалете минимум 3 часа

В некоторых случаях доктор может брать мазок не с половых органов, а из других зон человеческого тела.
Диктуется выбор зоны забора особенностями инфекционного процесса. Так, например, если инфекция поразила ротовую полость, брать мазок с гениталий нецелесообразно. Стоит взять биоматериал из ротовой полости.
Аналогично ситуация может обстоять с анусом, поражение которого встречается в парах, практикующих анальный секс. В этом случае забор материала с зоны гениталий также будет неэффективен, нужно будет взять мазок с анального отверстия.
С высыпных элементов мазок после лечения в том случае, если пациент страдал от кандидоза, герпеса.
Оценка результатов в этом случае необходима, чтобы убедиться, что высыпания не сохранили в себе возбудителя. А значит, не станут повторным очагом инфекционного процесса.
Когда стоит пройти мазок после лечения
Часто среди больных звучит вопрос о том, когда после лечения можно сдавать мазок после антибиотиков.
Как отмечают врачи, однозначного ответа на этот вопрос нет. Многое зависит от двух факторов.
Во-первых, роль играет инфекционный процесс, терапия которого проводилась.
При гонорее, например, контрольное исследование можно проводить уже через двое суток после окончания терапии. А при хламидиозе подобный подход не даст ценных результатов.
Также важно, насколько быстро антибиотики, используемые доктором, выводятся из организма. Какие-то вещества способны сохраняться в кровотоке в течение длительного промежутка времени, порой до нескольких недель. Какие-то, напротив, выводятся легко, в течение нескольких суток. Естественно, результаты могут значительно разниться, если эту особенность не учитывать.
Что делать, если результат мазка после лечения снова положительный
Порой получается так, что мазок на флору после лечения все еще оказывается положительным. В этом случае пациенты оказываются в замешательстве, не зная, что им дальше делать.
В первую очередь при подобном исходе рекомендуется обратиться за помощью к лечащему врачу.
Доктор оценит результаты и решит, насколько велика вероятность того, что они оказались ложными.
Если ложность результатов исключена, остается только один вариант: лечение оказалось неэффективным. В этом случае пациенту придется повторно обследоваться, после чего врач выдаст ему новые рекомендации по терапии.
Естественно, подобный расклад неблагоприятно влияет на состояние пациента, однако, к сожалению, повторить терапию все же придется.
Повторный мазок после лечения – это не прихоть доктора. Это способ удостовериться, что лечение прошло успешно и в полном объеме.
Пренебрегать этой диагностической процедурой категорически не рекомендуется. В некоторых случаях она позволяет определить, что лечение оказалось неудачным, и пациенту требуется повторный курс.
Если же после подобранной доктором терапии результаты контроля оказались отрицательными, больного можно только поздравить с выздоровлением!
При необходимости сдать мазок после лечения обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Мазок после лечения половых инфекций или неспецифических воспалительных заболеваний урогенитального тракта сдается всегда.
Он показывает, насколько успешной была терапия, и не нужно ли повторить курс.
Поговорим о том, когда после лечения сдавать мазок, и какие способы используются для подтверждения излеченности.
Как берут мазок после лечения
Берут мазки точно так же, как и до начала терапии.
Используют ватный тампон, ложечку Фолькмана или зонд (если проводится ПЦР).
Материал берут из различных участков тела:
Его берут из того места, где был выявлен воспалительный процесс.
Основная цель взятия контрольного мазка после лечения состоит в том, чтобы подтвердить излеченность заболевания.
Мазок после лечения с высыпных элементов
После курса терапии не должно оставаться никаких высыпных элементов.
Если они есть, это значит, что лечение не было успешным.
Условия, при которых может быть подтверждена излеченность пациента:
- исчезновение клинических проявлений
- отрицательные результаты лабораторных тестов
Высыпания относятся к клиническим проявлениям.
Поэтому, независимо от результатов мазка, человеку потребуется другой курс терапии.
Значит ли это, что взятие анализов не имеет смысла?
Потому что диагностика после лечения проводится не только для подтверждения излеченности.
Она также необходима, чтобы установить причину, если излечение не произошло.

В ходе диагностики могут выявляться такие причины:
- резистентность флоры к антибиотикам
- присоединение другой флоры (суперинфекция)
Рассмотрим оба этих случая.
Например, у пациента появились высыпания на фоне кандидоза.
Он получил лечение, но сыпь не исчезла.
Это может значить следующее:
- Заболевание вызвано не кандидой альбиканс, а другими, атипичными кандидами.
- Кандида альбиканс оказалась нечувствительной к используемому препарату (например, к флуконазолу).
- Присоединилась бактериальная суперинфекция.
Если врач подозревает, что это не кандида альбиканс, нужно выяснить, какой вид микроорганизма спровоцировал воспалительный процесс.
До первого курса терапии этого часто не делают.
Потому что 80-90% случаев заражения вызвано кандидой альбиканс.
Она обычно чувствительна к большинству применяемых препаратов, и такие формы кандидоза легко излечиваются.
Углубленную диагностику начинают после возникновения проблем, а именно, если болезнь не отступает под влиянием терапии или продолжает прогрессировать.
Тогда может применяться ПЦР для выявления вида возбудителя.
А после идентификации грибка можно будет подобрать эффективный препарат для повторного лечения.
В иных случаях кандида альбиканс оказывается нечувствительной к определенным препаратам.
В этом случае можно сделать посев.
После того как колонии грибка вырастут, проводится тестирование.
Оно дает возможность определить, к каким лекарствам кандида имеет чувствительность, а к каким – нет.
Это ещё один способ целенаправленного подбора эффективной терапии.
Наконец, мазки с высыпаний могут браться не на кандиды, а на сопутствующие инфекции.
Вполне вероятно, что присоединилась бактериальная флора.
При этом самих грибков может уже и не быть.
Выяснить это можно, если провести:
- микроскопию с окрашиванием по Граму
- бак посев на флору
Повторный курс терапии в подобных случаях проводится уже не противогрибковыми, а антибактериальными препаратами.
Суперинфекция часто наблюдается на фоне сниженного иммунитета, например, при ВИЧ.
А также у пациентов с некомпенсированным сахарным диабетом.
Мазок на флору после лечения
Когда проводится первичная диагностика заболевания, наиболее важная характеристика используемого диагностического теста – это специфичность.
Для врача важно избежать гипердиагностики, чтобы не приходилось лечить пациента от несуществующих инфекций.
Но когда дело доходит до подтверждения излеченности, на первый план выходит чувствительность.

Эта характеристика диагностического теста отражает количество ложноотрицательных результатов.
Это такие результаты теста, при которых инфекция есть, но она не определяется.
Естественно, после лечения вероятность его значительно возрастает.
Потому что антибиотики, даже если они не уничтожили бактерий полностью, в любом случае существенно проредили их ряды.
Что случится, если тест покажет ложноотрицательный результат?
Тогда пациент пойдет домой, пребывая в полной уверенности, что он здоров.
А через несколько недель у него случится рецидив.
Воспалительный процесс снова вернется.
Не исключено, что к этому времени человек успеет заразить своей инфекцией ещё несколько человек.
Чтобы этого не допустить, низкочувствительные тесты для подтверждения излеченности не используются.
К числу таких относится в первую очередь микроскопия.
Если результаты мазка оказываются положительными, это говорит о том, что человек не излечился.
Но если они отрицательные, то далеко не факт, что пациент успешно завершил лечение.
Возможно, в его урогенитальном тракте действительно больше нет бактерий.
А возможно, это исследование показывает ложноотрицательный результат.
Ведь выявить бактерий после антибиотикотерапии значительно сложнее под микроскопом из-за уменьшения их количества.
Тем не менее, мазок на флору всё равно назначают после курса терапии.
Пусть он не исключает носительство инфекции, но хотя бы показывает, прошел ли у человека уретрит или цервицит.
Это можно определить по уменьшению количества лейкоцитов или их полному исчезновению из поля зрения микроскопа.
Посев мазка на бактерии после лечения
Посев относится к числу тестов, обладающих высокой чувствительностью.
Поэтому он в большинстве случаев может применяться для контроля излеченности.
Исключение составляет хламидиоз.
Эти бактерии при существующей инфекции высеиваются только в 50-60% случаев.
В остальных случаях применять посев после лечения можно.
Более того, это один из оптимальных методов.
В первую очередь по той причине, что дает возможность проверить чувствительность патогена к антибиотикам.

Это с высокой вероятностью сделает эффективным повторный курс лечения.
По результатам бак посева возможны два варианта результатов:
- положительный – бактерии (или другие микроорганизмы) выделены и идентифицированы, их количество достаточное для возникновения воспаления урогенитального тракта;
- отрицательный – бактерии не высеиваются, либо их количество остается в пределах нормы (для условно-патогенной флоры нормальным считается количество 10 в 3 степени КОЕ и ниже).
Если результат отрицательный, в антибиотикограмме нет нужды.
Пациент просто признается излечившимся и больше не наблюдается у врача.
Но он вполне может быть положительным.
И тогда обязательно проводится повторный курс терапии.
Очевидно, что раз при первом курсе назначенные антибиотики не сработали, вряд ли стоит рассчитывать на успех в дальнейшем.
Поэтому препараты будут назначены другие.
Какие антибиотики стоит применять, чтобы снова не было неудачи в лечении?
Это поможет определить бак посев.
Лаборант проведет тестирование, чтобы узнать, как те или иные лекарства влияют на жизнедеятельность выделенных патогенов.
Данные антибиотикочувствительности будут представлены в результатах анализа.
Из этого списка врач сможет понять, какие препараты могут использоваться для повторного лечения, а какие нет смысла назначать из-за низкой или отсутствующей чувствительности к ним бактерий.
ПЦР мазок после лечения
ПЦР – это самый чувствительный диагностический тест из всех существующих.

Он почти никогда не дает ложноотрицательных результатов.
Чувствительность существенным образом не снижается даже при неправильном заборе или транспортировке материала.
Потому что погибшие бактерии тоже определяются в мазке.
В то время как для бакпосева они должны быть обязательно живыми.
ПЦР – один из самых часто используемых методов оценки результативности лечения.
Его преимущества:
- результаты на следующий день
- можно получать количественные результаты для условно-патогенной флоры
- с помощью ПЦР можно подтвердить излеченность или динамику течения вирусной инфекции
- исследование стоит дешевле
- при сочетанных инфекциях можно взять мазок один раз, но обследоваться сразу на 2-3 заболевания
Через сколько сдают мазок после лечения?
После лечения можно сдавать мазок не раньше, чем через 10 дней.
Обычно врач просит пациента явиться для сдачи анализов спустя 2 недели после приема последней дозы антибактериальных препаратов.
В течение последующего периода ожидания подтверждения излеченности пациент не должен использовать ни местные, ни системные противомикробные средства.
Потому что они могут исказить результаты контроля.
Повторный мазок после лечения под действием антибиотиков может быть ложноотрицательным, а этого допустить нельзя.
Спустя 2 недели контроль излеченности проводят с использованием посева.
Если планируется применение ПЦР, то нужно сделать перерыв в 1 месяц после антибиотикотерапии.
Это снизит риск ложноположительного результата.
Ведь если бак посев выявляет только живые патогенные бактерии (мёртвые на питательных средах не растут), то для ПЦР разницы нет.
Эта методика ищет фрагменты ДНК.
Если они находятся хотя бы в небольшом количестве, результат теста будет положительным.
При этом участки генетического материала могут обнаруживаться, даже если бактерии погибают под действием антибиотиков.
Контроль излеченности определённых инфекций
В большинстве случаев излеченность венерических заболеваний подтверждается одинаково.
Пациент приходит к врачу через 2-4 недели, сдает мазки.
Для диагностики используют посев или ПЦР.
Но есть некоторые особенности.
Мазок после лечения гонореи берут уже на 2 день.
Его исследуют с помощью микроскопии.
Затем через 2 или 4 недели может быть выполнен бак посев или ПЦР.
На хламидии мазки после лечения исследуют только при помощи ПЦР.
Так как культуральная диагностика имеет низкую чувствительность при этой инфекции.
Хламидии – внутриклеточные паразиты.

Они растут не на искусственных средах, а на клеточных культурах.
При проведении диагностики на различных её этапах можно допустить ошибки, которые сделают тест ложноотрицательным.
В то время как результаты ПЦР практически всегда достоверные.
То же самое относится к микоплазмозу.
Особенно если возбудитель – микоплазма гениталиум.
Она вообще не высеивается в клинической практике, разве что с научной целью.
ПЦР остается единственным методом подтверждения успешного лечения.
При некоторых инфекциях требуется ПЦР с концентрацией.
Это необходимо после лечения:
Считается, что даже снижение количественных показателей – это успех лечения этих инфекций.
При этом полная их эрадикация не является обязательной.
Мазок после лечения с головки при кандидозном баланопостите должен показать отсутствие грибков или их наличие в количестве 10 в 3 степени копий ДНК и меньше.
Тогда терапия будет признана эффективной при условии отсутствия симптомов.
Аналогичные показатели используются для подтверждения излеченности уреаплазмоза и микоплазмоза.

Хотя не все врачи с этим согласны.
Потому что эти инфекции часто дают рецидивы и опасны для беременных даже в минимальных количествах.
При ВПЧ мазок после лечения сдают для оценки количественных показателей с целью оценки риска:
- осложнений (предраковых состояний и злокачественных опухолей)
- повторного появления кондилом после их удаления
Снижение количества копий ДНК вируса говорит о том, что противовирусная терапия проходит успешно.
Риск опасных осложнений или рецидива кондилом минимальный.
При необходимости сдать анализы после лечения заболеваний, передающихся половым путем, обращайтесь в нашу клинику.
У нас используются самые современные методы для подтверждения излеченности.
Для сдачи мазка после лечения обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
[youtube.player]Читайте также:


