Когда можно спать на животе после полостной операции грыжи
Брюшная грыжа: симптомы, лечение, операция
Одно из самых частых хирургических заболеваний – брюшная грыжа, которая образуется на передней стенке живота.
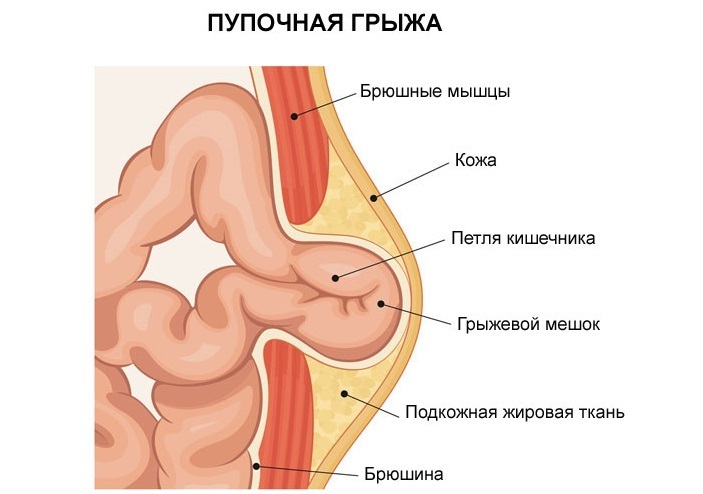
Грыжей называют выпячивание участка внутреннего органа из замкнутого пространства, например, из брюшной полости. В состав брюшного вида этого образования обычно входит отрезок тонкой или толстой кишки. Она может содержать сальник – это жировой фартук, который отходит от горизонтального отдела толстого кишечника и свисает вниз, прикрывая изнутри стенку живота. Стенка живота включает брюшину, несколько мышечных слоев и кожу. В ней могут образовываться ослабленные участки, через которые выпячиваются брюшные органы.
Грыжа брюшной стенки чаще появляется у женщин, что обусловлено беременностью и более слабыми мышцами живота. Наиболее подвержены этому заболеванию дети дошкольного возраста и люди старше 50 лет.
Содержание:
- Виды
- Формы
- Признаки
- Диагностика
- Лечение брюшной грыжи
- Профилактика
- Операция брюшной грыжи
- После операции
Брюшная стенка состоит из мышц, расположенных зеркально по обе стороны от средней линии. Это прямые брюшные мышцы, а также поперечные, внутренние и наружные косые. Они соединяются посередине сухожильным образованием – мембраной, или белой линией, ослабление которой приводит к диастазу (расхождению) мышечных групп и формированию грыжи. В этом сухожильном образовании есть отверстия в виде щелей, через которые проникают нервные и сосудистые пучки. Именно здесь чаще возникают грыжевые образования, обычно в верхней трети, реже около пупка или в нижнем отделе живота.
По расположению грыжевого мешка различают такие грыжевые образования:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- эпигастральные;
- пупочные;
- инцизионные;
- грыжи Шпигеля.
Эпигастральная грыжа образуется чаще всего у младенцев при ослаблении верхнего отдела средней линии. В этом месте обе прямые мышцы соединяются с нижней частью грудины – мечевидным отростком. Иногда такое грыжевое образование развивается во взрослом возрасте и проявляется выпячиванием в верхней части брюшной стенки.
Пупок – место выхода пуповины, соединяющей в периоде внутриутробного развития плод и материнский организм. После рождения ребенка пуповина отпадает, однако в этом месте остается возможность выхода грыжевого мешка. Грыжа этой области сопровождается выпячиванием пупка. Она часто встречается у младенцев и часто не требует лечения. Необходимость в операции возникает только при появлении неблагоприятных признаков. В дальнейшем оперативное лечение проводится при увеличении размеров грыжи.
Выделяют несколько видов пупочных грыжевых образований:
- эмбриональная;
- возникшая у ребенка;
- впервые образовавшаяся у взрослого человека.
Эмбриональную форму относят к аномалиям развития, возникающим при нарушении образования полости живота эмбриона. Ее наружная стенка включает пуповинную амниотическую оболочку и недоразвитый листок брюшины.
У детей пупочная грыжа возникает в результате неправильного развития мышц живота. Она чаще образуется у младенцев первых месяцев жизни, преимущественно у девочек. Под действием повышенного внутрибрюшного давления (постоянный плач, запоры, вздутие кишечника) кольцо вокруг пупка расширяется, туда выпячивается часть кишечника. Такие грыжи обычно небольшие.
Во взрослом возрасте такие образования составляют до 5% грыж. Они появляются у людей старше 50 лет, значительно чаще у женщин, после многочисленных родов и на фоне ожирения. Нередко одновременно появляется отвисание живота из-за слабости мышц брюшного пресса.
Инцизионная, или послеоперационная грыжа возникает в результате хирургического вмешательства на органах брюшной полости, если врач недостаточно хорошо соединил ткани после разреза. Однако даже при хорошем ушивании тканей место разреза становится слабее ближайших мышц и потенциально способно стать отверстием для грыжевого содержимого. После лапаротомии грыжевые образования появляются у трети пациентов. Их причинами могут быть воспаление послеоперационной раны, дренирование полости живота и длительное использование тампонады.
Грыжа Шпигеля – редкое образование, возникающее с краю передней брюшной мышцы.
В соответствии со временем появления грыжа живота бывает врожденной и приобретенной. Врожденная форма наблюдается сразу после появления ребенка на свет, приобретенная появляется со временем в ослабленном участке стенки живота. Причиной развития этого заболевания становится высокое давление внутри брюшной полости.
Высокое внутрибрюшное давление возникает в таких случаях:
- постоянный кашель, например, при болезнях легких;
- образование избытка жидкости в полости живота (асцит) в результате опухоли, сердечной, печеночной или почечной недостаточности;
- процедура перитонеального диализа, которая используется для терапии почечной недостаточности и опухолей внутренних органов;
- быстрая потеря веса;
- хронический запор или постоянное затруднение мочеиспускания;
- травма живота;
- беременность;
- ожирение.
Все эти состояния увеличивают риск приобретенной брюшной грыжи. Существует наследственная предрасположенность к этому заболеванию.
Формы брюшной грыжи:
Осложненная форма грыжи – ущемленная. Она сопровождается проникновением части кишки за пределы стенки живота и сдавлением кровеносных сосудов кишки. В результате ткани отмирают и разрушаются, что приводит к болевому синдрому, интоксикации, непроходимости кишечника и перитониту. Ущемление осложняет течения болезни у 20% больных.
Другие осложнения заболевания:
- воспаление;
- задержка каловых масс — копростаз;
- повреждение (травма);
- злокачественное новообразование кишечника.
Первое проявление грыжи живота – округлое выпячивание под кожей брюшной стенки. Оно мягкое, безболезненное и вначале легко вправляется при нажатии ладонью. Иногда появляется ощущение распирания, дискомфорта в области основания грыжи. При поднятии тяжестей иногда возникает кратковременная резкая боль. При временном возрастании давления в полости живота, например, при дефекации или кашле, образование увеличивается. Болезненность становится сильнее после приема пищи или нагрузки, нередко возникает запор.
При попадании в грыжевое выпячивание участка кишечника или сальника могут возникнуть признаки осложнений. Орган ущемляется в месте выхода грыжи.Кровеносные сосуды, питающие его, сдавливаются. Это возможно при резком увеличении давления в полости живота. Возникает сильная боль в области грыжи, у больного появляется тошнота, нередко и рвота – признаки интоксикации. Развивается кишечная непроходимость. Она сопровождается вздутием живота, отсутствием стула и газов. Повышается температура тела.
Если вовремя не прооперировать больного с таким осложнением, грыжевое содержимое некротизируется, и разовьется перитонит – тяжелое состояние, угрожающее жизни.
У некоторых больных ущемляется только часть кишечной стенки. Явления кишечной непроходимости при этом отсутствуют, выпячивание на животе не увеличивается, однако человека беспокоят нарастающие боли и признаки интоксикации.
Особенность пупочной грыжи – узкие ворота, диаметром не более 10 см. Однако размер самого образования может быть очень большим. Повышается риск ущемления, застоя каловых масс, хронической кишечной непроходимости.
В начальных стадиях грыжи белой линии, когда сквозь ее щели проникает только жировая клетчатка, первым симптомом болезни служит внезапная резкая боль в верхней части живота, напоминающая приступ холецистита или язвенной болезни.
Распознавание грыжи передней брюшной стенки обычно не вызывает затруднений. Она заметна при внешнем осмотре и пальпации живота.
Ущемленная грыжа угрожает жизни, поэтому требуется срочная консультация хирурга. Для диагностики кишечной непроходимости используется обзорная рентгенография живота или компьютерная томография.
Выпячивание, появившееся на передней стенке живота, – повод для обращения к хирургу. Часть кишечника, лежащая в грыжевом мешке, может внезапно ущемится, и при этом потребуется сложная экстренная операция. Срочно обратиться к врачу нужно в случаях появления боли, при внезапном увеличении выпячивания, невозможности вправления, повышении температуры, появлении тошноты и рвоты.
Брюшные грыжи удаляются хирургическим путем. Одновременно восстанавливается целостность мышц живота. Нередко для этого используются синтетические материалы, надежно закрывающие дефект. Цель такого лечения – профилактика ущемления грыжи и развития опасных осложнений.
Если грыжа небольшая, оперативное лечение не требуется. Кроме того, операция не проводится при высоком риске ее осложнений у ослабленных и пожилых больных, а также у пациентов с тяжелыми сопутствующими заболеваниями – тяжелыми нарушениями ритма, выраженной сердечной или дыхательной недостаточностью, злокачественной гипертонией или декомпенсированным сахарным диабетом. Противопоказаниями также являются злокачественные опухоли, острые инфекционные заболевания, обострение воспалительных процессов (пиелонефрита, бронхита, тонзиллита и так далее), гнойничковые заболевания кожи.
К относительным противопоказаниям, при которых операция все же возможна, относятся:
- беременность;
- сопутствующие заболевания в стадии компенсации и субкомпенсации (например, стабильная стенокардия, гипертония с умеренным повышением давления, сахарный диабет при нормальном уровне сахара и гликированного гемоглобина);
- аденома простаты.
Таким больным предлагаются консервативные способы лечения: бандажи и корсеты. Они считаются лишь временным способом профилактики осложнений и потенциально могут вызвать инфекции кожи из-за постоянного трения. Бандаж можно использовать только при вправимой грыже. Его постоянное применение ослабляет мышцы брюшного пресса и приводит к прогрессированию заболевания.
У 99% детей с пупочной грыжей она не превышает в диаметре 1,5 см и исчезает по мере роста ребенка. Операцию по поводу пупочной грыжи у детей проводят в 3 – 4 года, если к тому времени дефект не исчез. При большом размере грыжи хирургическое вмешательство выполняют, начиная с 1 года жизни ребенка. При небольшом размере образования возможно самоизлечение в возрасте 3 – 6 лет. Однако провести операцию или окончательно отказаться от нее нужно до поступления ребенка в школу. После этого эластичность тканей начинает снижаться, грыжа самостоятельно уже не исчезнет, а размер пупочного кольца будет продолжать увеличиваться.
Врожденные грыжи предотвратить нельзя. Однако следует соблюдать некоторые правила, предотвращающие их ущемление. Эти меры относятся и к здоровым людям для профилактики приобретенного заболевания:
- поддержание нормального веса;
- здоровое питание и регулярные физические упражнения для предотвращения запоров;
- умение поднимать тяжелые предметы без избыточного напряжения мышц живота, не наклоняясь, а приседая за ними;
- отказ от курения;
- своевременное обращение к врачу и плановая операция.
Хирургическое лечение грыж живота проводится под общим наркозом, при небольшом размере выпячивания может использоваться спинномозговая анестезия. Особая подготовка нужна в случае других хронических заболеваний и включает нормализацию давления, уровня сахара в крови и так далее. Также необходима консультация профильного специалиста и заключение о безопасности хирургического вмешательства.
Предоперационная подготовка также требуется при большом образовании. Во время операции перемещение содержимого грыжи в полость живота может привести к внезапному увеличению внутрибрюшного давления, что приведет к нарушению дыхания и кровообращения. Поэтому перед вмешательством используют приемы, направленные на постепенное возрастание давления в полости живота, например, бинтование или бандаж.
- последовательное рассечение тканей над образованием;
- выделение грыжевого мешка, образованного стенкой брюшины;
- перемещение кишечника и сальника в полость живота;
- перевязка грыжевого образования в области шейки и его удаление;
- закрытие дефекта (герниопластика).
Пластику дефекта проводят собственными тканями или синтетическим материалом. Длительность вмешательства составляет около часа.
Основные методы оперативного лечения:
- по Лексеру: используется при маленьком образовании у детей. Образовавшееся после удаления грыжи отверстие зашивают кисетным швом, проще говоря, стягивают;
- по Сапежко: делают продольный разрез, удаляют грыжу, а затем края сухожильного апоневроза и мышц накладывают друг на друга, создавая двойной слой (дупликатуру) и сшивают;
- по Мейо: делают горизонтальный разрез и удаляют пупок вместе с грыжей (об этом нужно заранее предупредить больного); края накладывают друг на друга и сшивают.
Если грыжа сопровождается диастазом (расхождением) прямых мышц, например, у женщин с ожирением, проводится операция по Напалкову: после удаления образования края сухожилия сшивают, а затем разделяют края прямых мышц с последующим соединением их апоневрозов над белой линией, что укрепляет стенку живота и приводит к уменьшению его объема.
В современных стационарах применяется лапароскопическая методика операции. При этом все манипуляции осуществляются с помощью миниатюрных инструментов, введенных в брюшную полость пациента через небольшие разрезы. Преимущества лапароскопического метода:
- малая травматичность;
- практическое отсутствие послеоперационных осложнений;
- отсутствие швов, рубцов и шрамов;
- быстрое восстановление после операции;
- безболезненность в послеоперационном периоде;
- возвращение к обычной жизни возможно уже через 5 – 7 дней после вмешательства.
Наилучший эффект операции достигается при использовании сетки из полипропилена, реже – из других синтетических материалов. Применяются легкие композитные сетки, через поры которых прорастают волока коллагена, создавая прочную, но упругую ткань, сравнимую с природным апоневрозом. Однако врачи считают применение сеток вынужденной мерой. Эта техника требует от хирурга знаний особенностей этих материалов и хорошего владения техникой операции.
Вопрос о способе закрытия дефекта брюшной стенки решается в каждом случае индивидуально, в зависимости от размеров грыжи и особенностей организма.
Послеоперационные осложнения возникают у 7% больных:
- рецидив заболевания (самое частое осложнение);
- задержка мочи;
- инфекция послеоперационной раны.
Полное восстановление организма после грыжесечения происходит только спустя несколько месяцев после операции. В это время важно пройти последовательные этапы реабилитации, чтобы избежать осложнений и рецидива заболевания.
Сразу после вмешательства больной должен использовать бандаж. На область послеоперационной раны следует класть салфетку из стерильной марли, чтобы предотвратить трение и инфицирование кожи. Вставать и медленно ходить можно уже через день после операции. Назначаются антибиотики и обезболивающие средства.
Пациент выписывается домой через несколько дней, когда врач убедится в нормальном процессе заживления. В домашних условиях необходимо 2 раза в неделю делать перевязки. Используются салфетки из стерильной марли, которые крепятся на кожу лейкопластырем. Края раны можно обрабатывать раствором бриллиантового зеленого.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Если швы были сделаны рассасывающимися нитями, снимать их не нужно. Если же нити обычные, снятие швов проходит на 10-й день в поликлинике. Если рана хорошо зажила, принимать душ можно через 2 недели после вмешательства. В это время назначаются физиотерапевтические процедуры, ускоряющие процесс восстановления.
В течение как минимум 2 месяцев нельзя поднимать предметы весом более 2 кг и делать резкие движения, в том числе напрягать мышцы брюшного пресса. Заниматься физкультурой и спортом не следует в течение 3 месяцев после грыжесечения. В течение 2 месяцев нужно носить послеоперационный бандаж, подкладывая на область шва салфетку из марли.
Питание пациента после удаления грыжи должно быть щадящим, чтобы избежать запоров:
- легкие супы, овсяная, пшенная, гречневая каша;
- мясо, рыба, яйца;
- кисломолочные продукты;
- фрукты и овощи, соки, кисели;
- морепродукты.
Следует отказаться от острой, соленой, консервированной пищи, алкоголя, свежей выпечки. Есть необходимо 5 раз в день. Готовить пищу следует с использованием оливкового масла, запекать или отваривать. Жарить блюда нельзя.
У большинства пациентов операция очень эффективна. Рецидив грыжи развивается у 10% прооперированных. Факторы риска рецидива:
- пожилой возраст;
- большой размер дефекта стенки живота;
- нагноение раны после операции;
- последующие значительные нагрузки и другие причины повышенного внутрибрюшного давления.
При развитии ущемления прогноз зависит от объема некротизированной кишки и тяжести интоксикации. В таком случае удаляется часть кишечника, что в дальнейшем приводит к нарушению пищеварения. Поэтому предпочтительнее сделать плановую операцию с низким риском послеоперационных осложнений.
Часто причина возникновения пупковой грыжи после выполнения операции кроется в том, что пациенты не соблюдают рекомендации лечащего доктора в послеоперационный период. К примеру, рано начинают заниматься спортом, делать упражнения, физическим трудом, не придерживаются назначенной диеты, не носят бандаж.
Также риск того, что после операции появится пупочная грыжа, повышается, если проводится экстренное вмешательство в области брюшной стенки. У докторов не хватает времени полноценно подготовить пациента к терапии. Ведь каждая хирургическая манипуляция требует предоперационной подготовки.
Без нее увеличивается вероятность возникновения осложнений. К примеру, у пациента могут быть такие последствия:
- возникает вздутие живота;
- ухудшается перистальтика;
- образуются запоры;
- тревожат рвотные позывы;
- повышается внутрибрюшное давление.
Такие явления мешают формированию нормального плотного рубца, из-за которого потом появляется пупочная грыжа.
Еще спровоцировать грыжевое образование способен неверный выбор вида операции, к примеру, при решении доктором не были учтены анатомические особенности, возраст человека. Также возможны погрешности во время вмешательства, использование некачественного материла для наложения швов.
Бывает, что у пациента развивается пневмония или бронхит. Эти заболевания беспокоят сильным кашлем, который в свою очередь способствует повышению давления в брюшине, предрасполагает к расхождению швов и формированию грыжевых ворот.
В группе риска находятся люди, страдающие следующими патологиями:
- избыточным весом тела;
- системными заболеваниями соединительной ткани;
- сахарным диабетом.
Также пупочная грыжа может образоваться у женщин, которые забеременели через короткое время после операции. В период вынашивания малыша создается сильное давление на брюшную стенку, организм ослабляется, возникает дефицит витаминов. Все эти факторы увеличивают вероятность появления грыжи в области пупка.

Грыжеобразование возможно из-за любого оперативного вмешательства в зоне брюшины, но в большинстве случаев данный процесс провоцируют операции по устранению:
- прободной язвы в желудке;
- аппендицита;
- камней в желчном пузыре;
- непроходимости кишечника;
- новообразований в матке или яичниках у женщин;
- перитонита;
- травм брюшной стенки.
После удаления пупочной грыжи новое образование появляется как рецидив.
Сам пациент может заподозрить возникновение грыжевого мешка по внешнему признаку. Из пупочной зоны выступает небольшая округлость, которая напоминает по своей форме шарик. Сначала выпячивание выделяется несильно, но оно стремительно увеличивается.
Особенно оно проявляется, когда человек встает, ходит, чихает, напрягает мышцы брюшины. Грыжевой мешок может передвигаться в пространство около пупка, а затем возвращаться обратно.
Помимо внешних признаков возникают следующие нарушения;
- приступы тошноты;
- болезненность в пораженной области;
- расстройства стула;
- сбои пищеварения.

Болевой синдром усиливается при занятиях спортом или физическим трудом.
При появлении подобных симптомов следует посетить специалиста. Сначала доктор проводит осмотр больного, пальпацию брюшной полости, а также беседует с ним, выясняет беспокоящие признаки, проведенные ранее оперативные вмешательства.
Для постановки точного диагноза врач назначает инструментальные обследования:
- ультразвуковое исследование;
- компьютерную томографию;
- магнитно-резонансную томографию;
- рентгенографию;
- ФГДС.
Также обязательно назначают лабораторные анализы крови и мочи для оценки общего состояния организма.
При выявлении пупочного грыжевого образования проводят операцию. Существует 2 варианта выполнения вмешательства – лапароскопический и открытый.
Открытая процедура – это классический метод, при котором доступ к грыжевому мешку получают с помощью большого разреза брюшной стенки. По окончании операции накладывают шов. Это более травматичный способ, у больного остается след на животе, а восстановление довольно длительное.
Лапароскопическое вмешательство доктора предпочитают больше всего, потому что для него не требуется выполнять большой разрез. Чтобы получить доступ к грыжевому мешку, делают несколько маленьких проколов на брюшной стенке.
Процесс удаления визуализируется на мониторе. Восстановление организма проходит быстро, на животе не остаются явно видимые шрамы, снижается риск появления осложнений.

Чтобы предотвратить образование пупочной грыжи, реабилитация после операции у взрослых и детей должна соблюдаться в полном объеме. Некоторое время пациент находится в стационарных условиях, за ним наблюдают врачи.
Требуется соблюдать постельный режим, стараться не совершать никаких активных движений, чтобы швы оставались неподвижными. При полостной операции вставать можно лишь на 3-4 день. При лапароскопии этот срок сокращается до одного дня.
При необходимости лечащий врач назначает обезболивающие, антибиотики и прочие лекарственные препараты, физиотерапевтические процедуры.
Для профилактики формирования пупочной грыжи в послеоперационный период пациентам рекомендуется носить специальный бандаж. Это позволит предотвратить выход грыжевого мешка и снизить давление на зону со швами.
Подбирают средство в индивидуальном порядке в зависимости от физиологических и иных особенностей организма, метода проведения операции. Поэтому ни в коем случае нельзя покупать его самостоятельно без предварительной консультации с лечащим врачом, а также применять бандаж другого человека.
Сколько придется носить данное приспособление, точно скажет специалист. Этот вопрос индивидуальный, ведь восстановление брюшной полости по времени у всех происходит по-разному. Примерный срок ношения бандажа составляет 2-6 месяцев.
После операции по удалению пупочной грыжи или иного вмешательства в области брюшной стенки важно воздержаться от физических нагрузок. Этому нужно уделить особое внимание, потому что именно преждевременная активность часто вызывает грыжеобразование.
В первые дни после операции вообще не стоит совершать никаких движений, только лежать в постели. Спустя 3-4 дня допускается потихоньку вставать, выполнять некоторые процедуры гигиены. Но нельзя:
- наклоняться;
- не поднимать тяжести;
- приседать;
- резко переходить из лежачего положения в сидячее;
- поворачивать туловище в стороны.
Когда разрешит доктор, можно будет понемногу увеличивать нагрузку на тело, но в тех пределах, что рекомендованы специалистом. Приступать к занятиям спортом сразу же после выписки из больницы не разрешается. Преждевременное и резкое возвращение к физическим нагрузкам не даст образоваться рубцу и вызовет формирование грыжевой болезни.
Реабилитация после операции пупочной грыжи невозможна без соблюдения принципов правильного питания, необходимых ограничений. Многие пациенты не уделяют этому моменту особого внимания, что чревато неприятными последствиями. Доктор должен разъяснить больному, какие продукты ему можно употреблять, а от чего лучше воздержаться.
Основные принципы, как правильно питаться в восстановительный период:
- принимать пищу дробным путем – кушать 5 раз в день маленькими порциями;
- при составлении учитывать баланс белков, жиров и углеводов;
- не употреблять фастфуд, копчености, колбасы, жареные, жирные, острые и прочие вредные блюда;
- минимизировать употребление молочной продукции;
- отказаться от спиртных напитков;
- принимать пищу в теплом виде;
- в первое время лучше есть супы и каши в жидкой форме;
- пить не менее 1,5 литра воды в течение суток.

В послеоперационный период реабилитации после проведения операции по удалению пупковой грыжи рекомендуется выполнять массаж. Особенно он показан детям. Манипуляция позволяет предотвратить повторное грыжеобразование и снизить болевой синдром в послеоперационной области.
Лучше всего обратиться к специалисту, чтобы процедура была проведена качественно и не навредила организму. Массажист сначала наносит на тело масло, потом совершает легкие поглаживания в зоне пупка. Затем немного пощипывает пупочное кольцо для приведения мышц в тонус. Массажные движения требуется совершать по часовой стрелке.
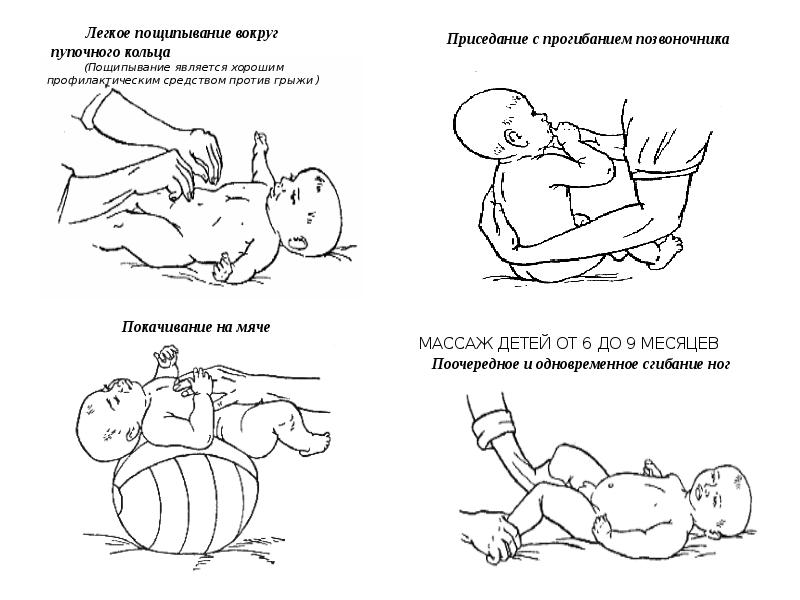
С помощью такой процедуры у новорожденных и вовсе можно вправить выпячивание. Но тут необходимо быть максимально осторожными, не выполнять манипуляцию самостоятельно. Специалист делает это следующим образом: кладет малыша на живот и переворачивает на спину, потом возвращает в исходное положение. И так несколько раз.
Взрослым людям также полезен массаж после хирургического удаления пупковой грыжи при восстановлении после операции. Процедура помогает улучшить общее самочувствия пациента, предотвратить развитие осложнений и расслабить мышечные ткани.
Во время выполнения массажа используют такие приемы как поглаживание, пощипывание, постукивание в зоне расположения пупочного кольца.
Период восстановления после удаления пупочной грыжи у взрослых требует строгого соблюдения рекомендаций лечащего доктора. В противном случае высок риск появления рецидива. Также и после других операцией на передней стенке брюшины возможно грыжеобразование. Поэтому возвращаться к привычному образу жизни нужно постепенно, слушаясь врача.
Читайте также:


