Когда рожать в инфекции
Роды в обсервационном отделении роддома
Инфекция (от латинского слова: infectio — загрязнение) — широкое понятие, характеризующее проникновение патогенного (болезнетворного) возбудителя (вируса, бактерии и др.) в другой, более высокоорганизованный растительный или животный организм и последующие их антагонистические (враждебные) взаимоотношения.
Инфекционные болезни — это обширная группа болезней, вызванных патогенными возбудителями. В отличие от других заболеваний, инфекционные болезни могут передаваться от зараженного человека или животного здоровому и способны к массовому распространению.
Организм человека постоянно сталкивается с огромным количеством микроорганизмов. Некоторые из них могут вызывать инфекционные заболевания. Эти микроорганизмы связываются с поверхностью клеток и внедряются в них. После внутриклеточного цикла существования патогенный микроорганизм уничтожает клетку, вырабатывая токсины. Токсины действуют на близлежащие клетки и способствуют развитию заболевания. Некоторые микроорганизмы "умеют" препятствовать выработке антител — т.е. подавляют иммунитет, и организм человека не может бороться с развивающейся инфекцией.
Инфекционные заболевания многообразны. По виду возбудителя их принято делить на несколько групп:
- Бактериальные (стафилококковые, стрептококковые, пневмококковые, энтеробактериозы, сальмонеллезы — бруцеллез, дизентерия и др.).
- Вирусные (грипп, ОРВИ, парагрипп, аденовирусные, цитомегаловирусные инфекции, вирусный энцефалит, вирусные болезни ЦНС и др.).
- Грибковые (кандидоз, аспергиллез, фикомикоз и др.).
- Паразитарные (амебиаз, лямблиоз, малярия, токсоплазмоз, гельминтозы).
Конечно же, беременные женщины болеют теми же инфекционными заболеваниями, что и небеременные. Тем не менее, в последние месяцы беременности и перед родами организм менее устойчив к инфекциям. Поэтому беременной женщине необходимо проявлять максимум осторожности, исключив всякие контакты с лицами, имеющими признаки инфекционного заболевания.
Грипп и ОРВИ — пожалуй, наиболее распространенные из всех перечисленных инфекционных заболеваний. Учитывая, что пик заболеваемости приходится на межсезонье — осень и весну, — мы остановимся именно на них. Итак, что же ожидает женщину, которая заболела перед самыми родами?
Что такое обсервационное отделение?
Если беременная женщина поступает в родильный дом с признаками инфекционного заболевания, то ее госпитализируют в обсервационное отделение. Для чего это делают?
Обсервационное (или, как его еще называют, второе акушерское) отделение представляет собой роддом в миниатюре. В это отделение госпитализируют беременных, рожениц и родильниц, которые могут быть источником инфекции для окружающих (лихорадка неясной причины, носительство антител к вирусам В и С, длительный безводный промежуток — более 12 часов, любое инфекционное заболевание, послеродовые гнойно-септические заболевания- эндометрит, нагноение швов промежности и др.). Также в это отделение госпитализируют заболевших беременных из первого акушерского отделения. Здесь же находятся дети, родившиеся во втором акушерском отделении, дети, матери которых переведены из первого акушерского отделения, и дети, родившиеся вне родильного стационара.
Структура обсервационного отделения отличается от структуры первого (основного) акушерского отделения. Здесь обязательно есть свой родильный блок, своя операционная и свое отделение для новорожденных. При этом беременные и родильницы всегда находятся в отдельных палатах. Палаты обычно рассчитаны на двух человек.
Санитарный режим здесь более строг, нежели в первом акушерском отделении: уборку палат проводят 3 раза в сутки: 1 раз — с моющими средствами и 2 раза — с дезинфицирующими растворами и последующим бактерицидным облучением. Хирургические инструменты, использующиеся в отделении, дезинфицируются в два этапа — первый раз в самом отделении, а второй — в центральной стерилизационной комнате или стерилизационном отделении. В обсервационных отделениях широко используют одноразовый материал — скальпели, полотенца и т.п.
Определенный режим существует и для медицинского персонала. Обязательна ежедневная смена халата. Маски меняют каждые 4 часа. Сменная обувь ежедневно протирается дезинфицирующими растворами (поэтому не допускается ношение тканой обуви). Врачи других отделений при посещении обсервационного отделения меняют халат, маску и сменную обувь. Беременным женщинам и родильницам два раза в неделю меняют постельное белье.
Отделение для новорожденных также придерживается более строгого санитарного режима, сходного с таковым в самом обсервационном отделении.
Во втором акушерском отделении исключено совместное пребывание матери и ребенка. Это объясняется тем, что у матери имеется острое инфекционное заболевание или гнойно-септическое послеродовое осложнение и существует большая вероятность заражения ребенка. Вопрос о грудном вскармливании во втором акушерском отделении решается строго индивидуально. Некоторые возбудители даже при пастеризации грудного молока могут передаться малышу, другие, напротив, не проникают в грудное молоко. В случае наличия противопоказаний для грудного вскармливания женщины сцеживают грудное молоко для профилактики лактостаза и стимуляции выработки молока для дальнейшего кормления ребенка грудью (после выздоровления).
Таким образом проводится профилактика заражения беременной женщины в обсервационном отделении каким-либо еще заболеванием, профилактика передачи инфекции другим беременным и родильницам и профилактика осложнений и заражения ребенка.
ОРВИ и грипп перед родами
Грипп и ОРВИ передаются воздушно-капельным путем и проявления их во многом схожи. Оба эти заболевания начинаются остро — с головной боли, резкой слабости, разбитости, боли в мышцах рук и ног. Иногда могут беспокоить тошнота, рвота. На 2-3-й сутки, как правило, присоединяются першение в горле, сухой кашель и насморк. Лихорадка длится 3-7 дней (при гриппе температура поднимается до 40°С), и падение температуры сопровождается обильным потоотделением. К этим заболеваниям часто присоединяется герпесвирусная инфекция в ("лихорадка" на губах). У некоторых беременных грипп и ОРВИ сопровождаются болями в животе и нарушениями стула (поносом).
В обсервационном отделении роддома беременной проводится соответствующее лечение (как правило, симптоматическое — снижение общей интоксикации, жаропонижающая терапия при температуре выше 39°С, общеукрепляющая терапия с применением витаминов, препаратов, поднимающих иммунитет). В обязанности медперсонала входит ведение температурного листа и измерение артериального давления (несколько раз в сутки). Учитывая, что при высокой температуре и общей интоксикации организма женщины могут развиваться некоторые осложнения для плода (например, внутриутробная гипоксия), проводится соответствующая терапия.
Если беременная женщина поступила в акушерский стационар перед родами, то такая тактика ведения в обсервационном отделении способствует подготовке организма женщины к родам и профилактике возможных осложнений.
Если беременная с ОРВИ или гриппом в острой стадии поступает в родильный стационар со схватками, то роды ведутся через естественные родовые пути (если нет остро возникшей акушерской патологии, например отслойки плаценты, предлежания плаценты, функционального несоответствия головки плода тазу матери и т. д.).
Влияние заболевания на процесс родов
Высокая температура во время родов, как правило, не оказывает влияния на течение нормального родового процесса. Возникающие осложнения (слабость родовой деятельности, стремительные роды и др.) обусловлены не имеющимся острым гриппом или ОРВИ, а патологией течения беременности, наличием факторов риска для развития этих осложнений. Во время родов женщина затрачивает огромное количество энергии. И даже если роды начались на фоне высокой температуры, то после них, учитывая энергозатраты организма, температура тела снижается до нормальных и даже чуть сниженных цифр.
Роды при гриппе и ОРВИ на фоне интоксикации стараются вести с применением анестезии. Это позволяет роженице не расходовать силы во время схваток и полноценно тужиться во втором периоде родов.
После родов женщине с проявлениями ОРВИ и гриппа проводят (или продолжают проводить) лечение, которое теперь уже будет направлено и на предупреждение послеродовых осложнений (таких как эндометрит, нагноение швов промежности, если они были наложены, и т. д.).
При нормальном неосложненном течении послеродового периода после выздоровления маму и малыша выписывают домой.
Профилактика
К сожалению, специфической профилактики гриппа и ОРВИ во время беременности не существует. Прививки от гриппа беременным женщинам не проводятся: не изучен эффект их влияния на беременность и плод. Во время эпидемий гриппа и ОРВИ беременная женщина должна сократить до минимума посещение общественных мест (общественный транспорт, кино, театры, концерты), принимать поливитамины (особенно — содержащие витамин С) и больше бывать на свежем воздухе.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Что надо знать про инфекционный роддом
Огромное количество людей ежегодно заболевают инфекционными болезнями. Для кого-то все заканчивается благополучно выздоровлением, кто-то становится носителем возбудителя заболевания на всю жизнь, а в самом худшем случае возможен смертельный исход. А если эта проблема касается беременной женщины, то она приобретает особую актуальность.
Для изучения инфекционных заболеваний и оказания квалифицированной помощи больным существуют инфекционные больницы. Но беременная женщина - это особый пациент.
Во время беременности инфекционное заболевание может протекать с некоторыми особенностями и, кроме того, осложнять течение самой беременности, представляя угрозу для плода и матери. Поэтому и создаются специализированные инфекционные роддома (или родильные отделения при инфекционных больницах), где высококвалифицированные специалисты успешно лечат инфекционные заболевания и помогают благополучно вынашивать беременность, сводя к минимуму неблагоприятное воздействие инфекции на организм матери и плода.
В некоторых случаях (когда нет соответствующего стационара, а также если состояние беременной требует пребывания в акушерском стационаре) возможна госпитализация во 2-е акушерское (обсервационное) отделение - в этом отделении изолируют женщин, страдающих инфекционными заболеваниями, а также необследованных беременных (необследованными считаются женщины, которые не наблюдались у врача во время беременности или не имеют письменного подтверждения наблюдения, т.е. обменной карты). В этом случае проводят мероприятия по предупреждению распространения инфекции.
Как устроен инфекционный роддом?
Устройство инфекционных роддомов отличается от неспециализированных родильных домов наличием боксов, т.е. изолированных палат, для того чтобы предупредить распространение заболевания и чтобы не происходило перекрестного инфицирования между пациентами из разных палат. В остальном такой стационар похож на любой другой: он также имеет приемный покой, родильный блок (где роды протекают в индивидуальных боксах), отделение патологии беременных, послеродовое и детское отделения, операционный блок и отделение (палаты) интенсивной терапии, а также вспомогательные кабинеты (лаборатория, диагностические, физиотерапевтические кабинеты и т.д.).
В боксы госпитализируются беременные, роженицы и родильницы с острыми инфекционными заболеваниями, в каждый - с определенной болезнью. Таким образом, исключается возможность заражения другими инфекционными заболеваниями. Если женщина страдает хроническим инфекционным заболеванием, то она госпитализируется в обычную не изолированную палату, которая также имеется в инфекционном роддоме, или в обсервационное отделение неспециализированного роддома.
В режиме повышенной бдительности.
В инфекционных акушерских и обсервационных отделениях особо тщательно соблюдается санитарный режим. Медицинская одежда меняется ежедневно и затем централизованно стирается с использованием дезинфицирующих средств и высокой температуры; сменная обувь моющаяся, чтобы было легче ее обрабатывать. Когда сотрудникам из других отделений необходимо войти в обсервационное отделение, они меняют халат и надевают бахилы. Для этого у входа имеется вешалка с чистыми халатами и емкость с бахилами. Уборка палат производится трижды в день. Кроме того, инфекционные роддома по возможности максимально обеспечиваются одноразовыми инструментами, перчатками, перевязочными материалами, салфетками и т.д. Все эти мероприятия позволяют поддерживать необходимые для родильного дома строгие санитарные условия.
В инфекционной больнице, точнее в акушерском отделении, изолированы отделения для больных с острыми и хроническими инфекционными заболеваниями. Медицинский персонал особо бдителен в работе: он четко соблюдает санитарный режим, перед проведением манипуляций тщательно обрабатывает руки, и, кроме того, все сотрудники очень аккуратны. А хорошее обеспечение инфекционных больниц одноразовыми инструментами и материалами помогает в совокупности с устройством отделений и со всеми действиями медицинских работников предупреждать распространение инфекционных болезней внутри стационара. Это то, чего так боятся пациентки с хроническими заболеваниями, которых направляют на госпитализацию в специализированные инфекционные родильные дома.
Кроме того, у лечения в инфекционном родильном доме, который профилируется по конкретным заболеваниям, есть еще одно очевидное преимущество. В нем более углубленно изучают данные заболевания, а также особенности их протекания во время беременности и то, как они влияют на течение самой беременности и развитие плода. Исследования сотрудников научных кафедр (они, как правило, имеются при каждой больнице), технические достижения (современная аппаратура помогает глубже изучать и своевременно диагностировать патологию) и создание новых лекарственных препаратов позволяют более эффективно проводить лечебные, а также профилактические мероприятия.
Если у мамы острое инфекционное заболевание, то после родов она не сможет находиться в одной палате с ребенком, чтобы не заразить младенца. При наличии хронического инфекционного заболевания совместное пребывание родильницы и новорожденного не запрещено в том случае, если эта практика имеет место в родильном доме. Вопрос о грудном вскармливании в каждом случае решается отдельно. В инфекционном роддоме у каждой пациентки два лечащих врача - акушер-гинеколог и инфекционист, которые совместно принимают решения, касающиеся кормления грудью, лечения и тактики ведения пациентки.
Порядок госпитализации в инфекционный роддом
Возможно, возникнет вопрос: как попадают в инфекционные роддома? Здесь возможны различные варианты. Если инфекционное заболевание настигло женщину в обычном роддоме, то ее после осмотра акушера-гинеколога и инфекциониста переводят в специализированный инфекционный родильный дом или, в случае его отсутствия, в обсервационное отделение.
Если инфекционное заболевание началось, когда женщина находится дома, нужно вызвать "скорую помощь". Врач осмотрит больную и решит, в какой стационар необходима госпитализация. Не следует направляться за помощью самостоятельно в женскую консультацию, т.к. вы можете заразить других женщин, пришедших на прием. Также нежелательно приезжать в инфекционный роддом самостоятельно, особенно общественным транспортом: возможно, ваше заболевание опасно для окружающих. Кроме того, стационар, в который вы обратитесь, может не специализироваться по заболеванию, которое у вас окажется, и вам может понадобиться госпитализация в другое лечебное заведение. В результате уйдет много сил и времени, прежде чем вы окажетесь в соответствующем стационаре и медицинский персонал сможет начать оказывать необходимую помощь.
Беременные женщины, страдающие хроническими инфекционными заболеваниями, должны находиться на диспансерном учете у соответствующих специалистов в течение всей беременности.
Если у женщины, больной туберкулезом, устанавливается беременность, врач акушер-гинеколог женской консультации немедленно направляет ее в туберкулезный диспансер. Там уточняется диагноз заболевания и затем решается вопрос о допустимости продолжения беременности. На протяжении всей беременности женщина находится под наблюдением акушера-гинеколога, терапевта женской консультации и фтизиатра туберкулезного диспансера. Стационарную помощь таким пациенткам оказывают по направлению врача в акушерском отделении противотуберкулезной больницы. Если такого отделения не имеется, то возможна дородовая госпитализация в обычное отделение противотуберкулезной больницы, а роды проводятся в обсервационном отделении неспециализированного роддома.
Сразу после родов ребенок матери, больной туберкулезом (открытой формой, при которой мама постоянно выделяет возбудитель во внешнюю среду), изолируется от нее, чтобы избежать инфицирования. Малыша изолируют на срок, пока мама продолжает выделять микобактерии.
Беременные, страдающие вирусным гепатитом, в течение беременности наблюдаются у врача акушера-гинеколога и терапевта в женской консультации и помимо этого у инфекциониста в гепатологическом центре. Госпитализируются беременные, роженицы и родильницы с хроническим течением вирусного гепатита в инфекционную больницу, специализирующуюся по данному заболеванию, в общие не изолированные палаты. При установлении острого гепатита пациентка изолируется в боксовую палату.
Беременная с диагнозом сифилис сразу должна быть госпитализирована в венерологическое отделение или в акушерское отделение инфекционной больницы, специализирующееся по данному заболеванию, где решается вопрос о продолжении беременности. Если беременность сохраняется, то в стационаре проводится специфическое лечение, что позволяет принципиально снизить риск рождения больного потомства. Так, у не леченных женщин в 99% случаев рождаются больные дети, у женщин, леченных до беременности, - в 11 %, у леченных во время беременности - в 9%, а у пролеченных до и во время беременности - в 2% случаев.
Всю беременность женщины, страдающие сифилисом, находятся под наблюдением венеролога. В случае необходимости они госпитализируются в инфекционный стационар, где получают необходимое лечение, в том числе и по акушерским показаниям.
Аналогично происходит наблюдение и госпитализация женщин с другими инфекционными заболеваниями.
Самое распространенное инфекционное заболевание - это острая респираторная вирусная инфекция, то есть банальное ОРЗ. Если беременная женщина поступила в акушерский стационар перед родами, и у нее при этом, помимо акушерского осложнения, еще ОРЗ или грипп, то ее также помещают в обсервационное отделение.
В обсервационном отделении роддома беременной проводится соответствующее лечение (как правило, симптоматическое - снижение общей интоксикации, жаропонижающая терапия при температуре выше 39°С, общеукрепляющая терапия с применением витаминов, препаратов, поднимающих иммунитет). Учитывая, что при высокой температуре и общей интоксикации организма женщины могут развиваться некоторые осложнения для плода (например, внутриутробная гипоксия), проводится соответствующая терапия. Такая тактика способствует подготовке организма женщины к родам и профилактике возможных осложнений.
Если беременная с ОРВИ или гриппом в острой стадии поступает в родильный стационар со схватками, то роды ведутся через естественные родовые пути (если нет остро возникшей акушерской патологии, например отслойки плаценты, предлежания плаценты, функционального несоответствия головки плода тазу матери и т. д.).
При некоторых инфекционных заболеваниях решается вопрос о прерывании беременности после тщательного обследования, проводится специфическая терапия и даются рекомендации относительно возможного зачатия в будущем. Речь идет о ситуациях, когда эти заболевания возникают на ранних сроках беременности и сохранять ее нельзя, т.к. они приводят к порокам развития плода (к таким заболеваниям относятся, например, краснуха, герпес, токсоплазмоз). Все эти проблемы можно решить лишь в специализированном инфекционном родильном доме, где годами накапливается опыт работы по лечению и профилактике определенных заболеваний.
Беременность и эпидемия: что делать в условиях изоляции? Как ходить к врачу, можно ли заключать контракт на родоразрешение, и что делать, если в планах роды с мужем? До сих пор у нас все еще нет полной информации о том, как влияет COVID-19 на ребенка и мать во время беременности и родов. Но есть новые факты, и они печальные. Чтобы не допустить подобного в России, Минздрав выпустил новые рекомендации. MedAboutMe рассказывает, что стало известно за последние несколько дней, и какие меры предпринимают врачи, чтобы снизить опасность.
Режим изоляции: что делать беременным?

Что делать в ситуации, когда будущей маме нужно плановое обследование, анализы, УЗИ, а на улицу выходить можно только в экстренном случае? Главное – не нервничать и принять во внимание новые правила.
На данный момент состояние беременности приравнивается к экстренным, требующим медицинской помощи. Однако из-за изменений в расписании медицинских учреждений надо уточнять порядок прохождения плановых осмотров.
- Врачи советуют: по возможности перенесите осмотры, анализы и скрининги. У данных процедур есть период, когда их рекомендовано проводить – в среднем он около двух недель.
- Позвоните в консультацию, родильный дом, узнайте, какие есть возможности переноса обследования в данном случае, есть ли возможность перевода наблюдения в клинику ближе к дому.
- При экстренной необходимости или невозможности переноса визита к врачу избегайте общественного транспорта, на улицах и в учреждениях соблюдайте дистанцию и правила профилактики.
При наличии признаков респираторно-вирусной инфекции и подозрении на коронавирус оставайтесь дома и вызывайте врача.
В случае боли, настораживающих симптомов, начавшейся родовой деятельности звоните в скорую помощь.
Если срок родов близок, позвоните в роддом для уточнения порядка приема беременных, а также особенностей заключения контракта на роды, если в нем есть потребность.
На время эпидемии партнерские роды и посещения в стационаре, родильном доме запрещены.
Почему так все строго: новые данные о беременности и вирусе
В одной из лучших больниц Нью-Йорка возникла экстренная ситуация: нестабильное состояние роженицы во время кесарева сечения. У женщины началось массивное кровотечение и проблемы с дыханием.
У 38-летней матери была тяжелая беременность, осложненная сахарным диабетом 2-го типа и болезнью печени с повышенным выделением желчи (холестазом беременных). На сроке в 37 недель она отправилась в медицинский центр для обследования и стимуляции родов. Ни она, ни ее муж не сообщали о каких-либо тревожных симптомах, которые наблюдают при ОРВИ или COVID-19, таких, как лихорадка, кашель, одышка или боль в горле. На самом деле температура у женщины была даже чуть ниже нормы.
После стимуляции, когда женщина рожала, ее температура тела резко поднялась. Заподозрив, что у пациентки развилась потенциально опасная бактериальная инфекция, врачи ввели антибиотик, который, казалось, стабилизировал ее состояние. Но роды шли медленно, и врачи решили сделать кесарево сечение.
Когда они уже накладывали швы, началось массивное кровотечение. Команда медиков начала интубацию, но дыхание женщины быстро ухудшилось. Когда врачи, наконец, взяли ее состояние под контроль, они решили оценить ее на наличие COVID-19. Тест показал положительный результат.
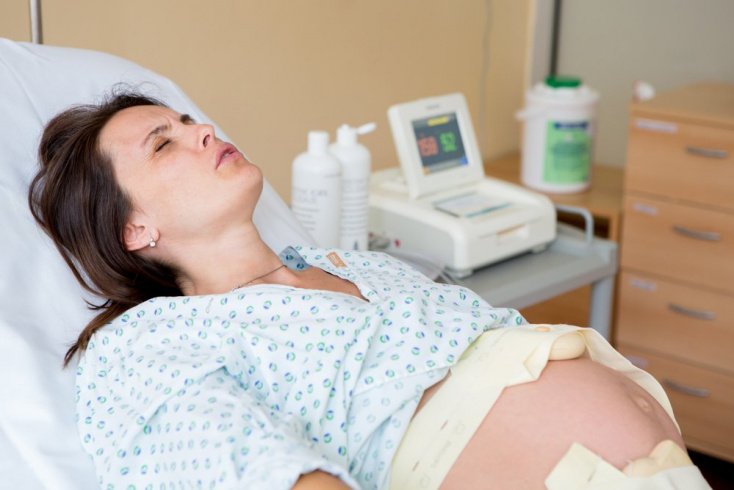
Эта пациентка, чей случай описан в Американском журнале акушерства и гинекологии, не единственная, у которой симптомы COVID-19 проявились только в процессе или сразу после родов.
Еще у двух за последние дни возникла та же ситуация, хотя не столь экстренная. Симптомы появились спустя сутки после родов.
Все матери находятся в отделении интенсивной терапии, дети здоровы.
Перечисленные случаи возникали на фоне осложненных беременностей – с сахарным диабетом, гипертонией, астмой.
В той же клинике зарегистрировано еще 4 случая проявления симптомов коронавирусной инфекции после родов с легким течением заболевания. Ни у одной пациентки на момент поступления в родильное отделение не было повышенной температуры и иных симптомов респираторной инфекции.
Врачи опасаются за распространение коронавируса в клинике: каждый раз с пациенткой контактировало не менее 15 медиков.
37-летняя беременная женщина почувствовала себя плохо в минувшую субботу. С повышенной температурой ее доставили в больницу и провели тест на новый вид коронавируса. Он оказался положительным.
Состояние обоих – матери и ребенка – ухудшалось, было принято решение об экстренной операции кесарева сечения. В процессе вмешательства пациентка умерла, спасти ребенка не удалось.
По имеющейся информации, у женщины были хронические заболевания, которые усугубили течение болезни.
Эпидемия в Испании охватывает все области: там более 80 000 инфицированных и свыше 7 000 летальных исходов. Клиники загружены.
Правила родов: рекомендации Минздрава для россиян

В Штатах политику запретов на партнерские роды ввели после подобных случаев, и не во всех больницах. В России Минздрав ограничил присутствие посторонних в роддоме вне зависимости от симптомов или результатов теста: это сделано для безопасности самих мам и малышей и окружающих – как врачей, так и других беременных. Как показывает опыт США, беременные женщины тоже могут быть бессимптомными носителями.
В зарубежных странах на основании изучения родов матерей с подтвержденной инфекцией рекомендуют оперативные роды. Однако данный вариант в России не приветствуется: нет информации о том, что вирус может передаваться при естественном родоразрешении. А вот операция без показаний может ухудшить состояние.
Оставьте свой email, чтобы всегда получать важную информацию и сервисы для сохранения вашего здоровья
Хотя ранее считалось, что беременные меньше склонны к заражению и легче переносят болезнь, Минздрав предупреждает: инфекция COVID-19 у будущей матери увеличивает вероятность летального исхода.
Причины – в воздействии вируса на организм с гестационными изменениями (снижением иммунитета, уменьшением объема легких, нагрузки на сердечно-сосудистую систему), так и с реакцией на лекарственные препараты.
Состояния угрожающего выкидыша, самопроизвольного или вызванного аборта тоже входят в категорию особо опасных периодов при наличии инфекции.
В рекомендациях Минздрава указано: прерывание вынашивания и роды в разгар болезни сопряжены с увеличением риска материнской смертности и тяжелыми осложнениями: утяжелением основного заболевания, развитием и прогрессированием дыхательной недостаточности, акушерскими кровотечениями, интранатальной гибелью плода, послеродовыми гнойно-септическими осложнениями.
Врачи советуют всеми силами избегать возможности заражения, оставаться дома и уделять внимание своему здоровью. Лучше отложить обследование и спокойно отнестись к изменению расписания и плана родов, чем страдать от болезни и ее последствий.
Коронавирус стремительно распространяется по планете, заставляя паниковать всех, особенно будущих родителей. Женщины в положении очень обеспокоены тем, как вспышка болезни повлияет на течение беременности, роды и здоровье новорожденного. "Дни.ру" задали эти вопросы педиатру, медицинскому эксперту, ведущей программы "ДНК" на НТВ Юлии Сиверцовой.
Продолжение: Названы самые полезные при коронавирусе продукты
"Дни.ру": Насколько опасен обычный сезонный грипп и новый коронавирус для беременных?
ПО ТЕМЕ
Какие лекарства нужно иметь дома для защиты от коронавируса

Сюжеты Коронавирус в России
ЮС: Вообще беременные относятся к группе высокого риска заболевания гриппом. Опасны и его тяжелые осложнения – воспаление легких, отторжение плаценты. Давно доказано: если беременная женщина в первом триместре переносит тяжелую форму гриппа, то есть высокий риск врожденных дефектов плода.
Каких-либо данных о негативном влиянии коронавируса на течение беременности пока нет. По последним отчетам вирусологов, беременные женщины подвержены заражению COVID-19 не более, чем другие группы населения. Еще раз хочу отметить – в отличие от простого сезонного гриппа, который представляет повышенную опасность.
Как подчеркивают ученые из Китая, которые наблюдали нескольких беременных женщин, COVID-19 не проникает через плацентарный барьер и не воздействует на плод. Но в третьем триместре, когда у женщин мы наблюдаем высокое стояние плода, поджатие легких, есть дополнительный риск развития пневмонии, которая и может вызвать тяжелую дыхательную недостаточность, осложнения, ранние роды или интоксикацию. Так что в этот период также нужно быть очень внимательными к самочувствию.
В настоящий момент у специалистов есть одна важная рекомендация – отложить планируемую беременность на более поздний срок.
"Дни.ру": Есть ли какая-то статистика по коронавирусу у беременных?
ЮС: Да, и она вполне обнадеживает. За время протекания эпидемии по всему миру не обнаружено ни одного случая смерти беременной женщины, ни одного случая серьезного осложнения при заболевании коронавирусом. Более того, на Украине зафиксирован случай, когда больная коронавирусом родила здорового ребенка, у которого не отмечается никаких симптомов этой болезни.

"Дни.ру": Многие женщины оплачивают контракты на роды заранее, идут к конкретному врачу. А где будут рожать те, у кого подозрение на коронавирус?
ЮС: Вероятнее всего, что роженицы, зараженные коронавирусом, будут рожать в специальных родильных домах, в которых есть инфекционное отделение. В таких медучреждениях женщину определяют в индивидуальный бокс, где ей помогут родить и будут наблюдать в дальнейшем.
"Дни.ру": Что делать, если есть подозрение на коронавирус, или будущая мама контактировала с человеком, у кого подтвердилась болезнь?
ЮС: Если есть хотя бы подозрения на коронавирус, или анализ на COVID-19 оказался положительным, первое, что нужно сделать – сообщить об этом своему врачу. Если дата родов близко, он примет решение, как и где будет рожать инфицированная, назначит лечение.
"Дни.ру": Вы сказали, что опасными являются первый и третий триместр. То есть, в середине беременности можно вообще не волноваться?
ЮС: Начнем с того, что беременным лучше вообще не волноваться. Главное – полностью доверять врачам и находиться под наблюдением, соблюдать условия карантина и гигиены. Коронавирус далеко не самая страшная болезнь для будущей мамы и ребенка. Как раз банальный грипп, к которому мы все так легко относимся, дает значительно большее количество осложнений. Организм беременной женщины защищает малыша благодаря плацентарному барьеру, который не пропускает коронавирус, и это доказано китайскими врачами.

"Дни.ру": Можете дать какие-то рекомендации, как беременным укрепить свой иммунитет? Какие-то витамины?
ЮС: Я не приветствую лекарственную терапию и не рекомендую при беременности медицинские препараты. Тут я сторонница тех методов, которые всем давно известны. Нужно больше находиться на свежем воздухе, двигаться, получать от этого удовольствие, радоваться жизни, чаще проветривать комнату. Следите за состоянием зубов (они должны быть просанированы), чтобы исключить наличие лишних бактерий во рту. Почаще делайте влажную уборку, мыслите позитивно, радуйтесь – тогда иммунитет будет налаживаться сам собой.
"Дни.ру": Какие лекарства для лечения гриппа должны быть в аптечке беременной, а какие пить ни в коем случае нельзя?
ЮС: Тут я отвечу однозначно – только те, которые рекомендовал врач. Никакие другие лекарства беременная употреблять не должна. Заниматься самолечением ни в коем случае нельзя. Думать о том, что этот препарат вы пили всю жизнь при недомогании, значит можно выпить и сейчас – опасно. Привычная таблетка может вызвать тяжелые осложнения, вплоть до выкидыша.
Ни к воем случае нельзя применять лекарства, которые пила подружка, соседка, мама. То, что подходит одному, для другого может быть опасно. Забудьте об аптечных безрецептурных препаратах, которые снимают симптомы простуды и гриппа. Это же касается антибиотиков, которые способны вызывать тяжелейшие осложнения в период внутриутробного развития. Любое лечение – только под контролем своего врача!
"Дни.ру": Как обезопасить новорожденного ребенка во время эпидемии коронавируса?
ЮС: Вообще, согласно исследованиям, дети не имеют в организме того белка, который переносит COVID-19 в ткань легких. Но вирус мало изучен. Поэтому нужно просто максимально ограничить контакты с людьми, посещение общественных мест. Если в квартире есть пожилые родственники, необходимо на время изолировать от ребенка.
Читайте также:


