Кольцо в матке инфекция при беременности

Зачем назначают
Основание к применению кольца - истмико-цервикальная недостаточность (ИЦН). Это явление характеризуется преждевременным расхождением шейки матки, что грозит потерей плода или досрочными родами. Как правило, патология не сопровождается какими-либо симптомами, однако в отдельных случаях наблюдаются коричневатые выделения и чувство распирания внизу живота. На УЗИ выявляется короткая шейка матки.
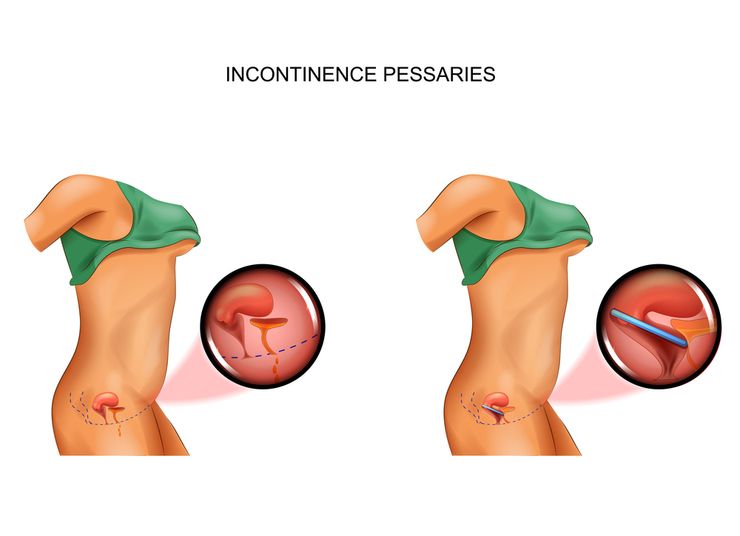
Установление кольца на шейку матки при беременности
Также выделяют и другие показания к использованию приспособления:
- многоплодная беременность;
- швы на шейке матки;
- аномальное строение родовых путей.
Кольцо или разгружающий пессарий фиксирует шейку матки, не позволяя ей раскрыться. Приспособление чаще устанавливается на сроке 20 недель. Используется оно весь оставшийся период беременности и удаляется перед родами акушером.
Установка
Устанавливается пессарий в условиях женской консультации и, как правило, не вызывает болезненных ощущений. Перед установкой будущей маме рекомендуется помочиться и опорожнить кишечник. Затем пациентка ложится на гинекологическое кресло, пессарий обрабатывается антисептиком и смазывается глицериновым маслом. Далее приспособление помещают глубоко во влагалище и располагают соответствующим образом, чтобы оно обхватывало шейку матки. Установление длится 15-20 минут.
При повышенном тонусе матки за 20-30 минут до процедуры беременной назначаются спазмолитики.
Виды пессариев
Пессарий подбирается индивидуально, с учетом анатомии пациентки и особенностей течения беременности. Чаше в гинекологии используются следующие виды акушерских приспособлений:
- "Кольцо". Иногда недостаточно надежно фиксирует шейку.
- Пессарий в форме куба. При его использовании не блокируется отток выделений.
- "Пончик". Надежно фиксируется, но иногда вызывает застой выделений.
- "Гельхорм". Пессарий, наиболее крепко фиксирующийся на шейке. В отдельных случаях вызывает неприятные ощущения при использовании.
В зависимости от параметров половых путей и числа перенесенных родов подбирается один из трех типов пессариев, отличающихся друг от друга по размеру:
- 1-й тип для женщин, рожавших не более 2–х раз при длине верхней части влагалища до 65 мм и диаметре шейки до 30 мм;
- 2-й тип применяется при тех же условиях что и 1-й, но длина верхней части влагалища составляет до 75 мм;
- 3-й тип для женщин, рожавших больше 3-х раз и имеющих диаметр шейки до 37 мм, а длину верхней части влагалища больше 76 мм.
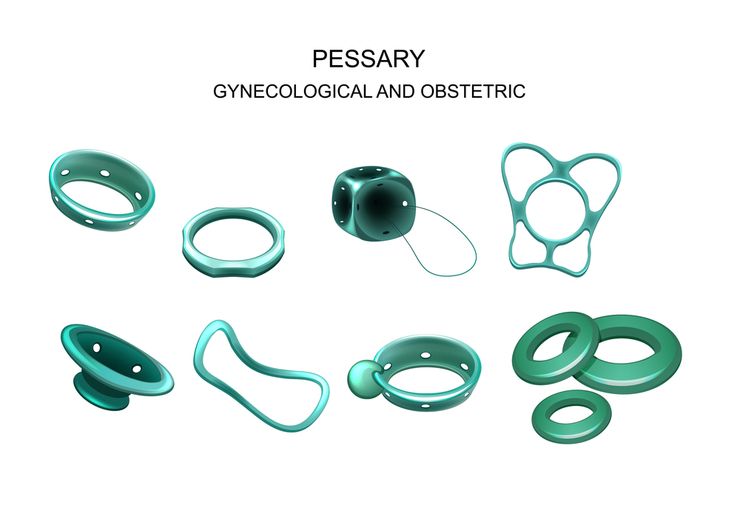
Виды пессариев для установки на шейку матки
Пессарии производят из гипоаллергенных нетоксичных материалов. При грамотной установке эти приспособления безопасны для матери и плода.
Противопоказания
Приспособления устанавливают по строгим показаниям. Пытаться поставить кольцо самостоятельно нельзя, так как неосторожные действия могут вызвать инфекцию или даже привести к потере плода. Устройство противопоказано при следующих состояниях:
- ярко выраженная ИЦН с провисанием (проламбированием) плодного пузыря;
- воспаления женской половой сферы, нуждающиеся в лечении;
- инфекции органов малого таза;
- предполагаемая замершая беременность или тяжелые пороки развития у плода;
- тяжелые болезни женщины, при которых показано прерывание беременности;
- гинекологические кровотечения;
- повышенный тонус матки.
В редких случаях воспаление развивается после установления кольца на шейку матки при беременности. Тогда врач обрабатывает родовые пути антисептиком и контролирует влагалищную микрофлору пациентки с помощью регулярных анализов.
После установки
Установленный пессарий подразумевает ряд ограничений для женщины. Пациентками запрещается:
- вести половую жизнь;
- глубоко приседать, выполнять тяжелую физическую работу;
- принимать ванну, плавать в бассейне или открытом водоеме.
Также следует избегать запоров и регулярно посещать гинеколога.
Несмотря на безопасность и эффективность, пессарий в редких случаях становится причиной осложнений или же не справляется со своей задачей. При появлении водянистых, желтоватых, зеленоватых, коричневых или кровянистых выделений будущей маме следует как можно скорее посетить врача.
Патологии шейки матки во время беременности и в родах – это большая проблема для акушерства. Если происходит раскрытие шейки матки ранее срока, возможен срыв беременности. Такое состояние именуют истмико-цервикальной недостаточностью. Подобная патология характерна тем, что область шейки матки и перешеек матки не могут выполнять свою основную функцию при беременности – удерживать плод внутри матки. При этом шейка матки укорачивается, размягчается и сглаживается, что не позволяет удерживать плод внутри полости матки, что ведет к самопроизвольному прерыванию беременности.
Чем опасно при беременности?
Прежде всего, раскрытие шейки матки будет провоцировать опускание плода, а плодные оболочки попадают в шеечный канал матки. В этом периоде она может открываться буквально от любых резких движений. Также, влагалище женщины никогда не может быть стерильным, в нем всегда обитают разного рода бактерии, а зачастую имеются и вялотекущие инфекции. В итоге может происходить инфицирование плодных оболочек. В месте инфицирования они истончаются и могут разорваться под давлением плода и околоплодных вод. При вскрытии плодного пузыря и отхождении околоплодных вод происходит запуск родовой деятельности. Таким образом за счет развития этого состояния формируется самая частая при причин для поздних выкидышей в сроке до 22 недель, либо возникают преждевременные роды в сроки от 23-ей до 37-ой недели беременности. Обычно ИЦН развивается в сроки от 16 до 27 недель беременности, в редких случаях формирование патологии происходит ранее этого срока.
Причины ИЦН.
Выделяется множество причин для развития ИЦН, в зависимости от причины, можно выделить травматическую (органическую) и функциональную недостаточность. При первом виде все более понятно, травматическая форма развивается в тех случаях, если мышцы в области шейки матки были травмированы в результате разного рода причин. Любая из процедур, которая связана с расширением шейки матки может приводить к ее травмам. Это аборты или выскабливания после выкидыша, диагностические процедуры. Помимо этого, мышцы в области шейки матки могут травмироваться в результате родов или проведения экстракорпорального оплодотворения. В таком случае механизмы образования ИЦН во время беременности просты – в месте любой травмы формируется рубец из соединительной ткани. Она, в отличие от мышечной, не способна к растяжению, из-за чего и формируется недостаточность шейки.
Сложнее с функциональной ИЦН, ее причины могут скрываться в разного рода факторах. Но чаще всего данный тип недостаточности связывается с гормональными сбоями. Обычно речь идет о дефиците прогестерона, или избытке мужских половых гормонов, андрогенов. Это вторая по частоте причина развития ИЦН. В таких случаях она начинает развитие с ранних сроков беременности, примерно с 11-12 недель. Это связано с тем, что в это время начинает активно работать гормональная система плода, которая производит мужские половые гормоны. Если у матери количество их повышено или имеется повышенная к ним чувствительность, последствия будут активными – происходит ослабевание мышц шейки матки, что приводит к ее раскрытию. Может развиваться ИЦН при других причинах, в случае многоплодной беременности, многоводия. При таком состоянии нагрузка на шейку матки сильнее, чем в обычных условиях, что также приводит к ее недостаточности. Также не стоит забывать и разного рода патологиях самой матки.
Проявления ИЦН.
По большей части, проявления ИЦН до поры, до времени протекают бессимптомно. Лишь в отдельных случаях она может проявить себя в ранние сроки примерно тем же видом, как и угроза выкидыша. Проявляются мажущие кровянистые выделения, тянущие боли в животе, ощущения распирания во влагалище. Обычно же симптомы ИЦН у беременных женщин отсутствуют. Именно по этим причинам важна полноценная и своевременная диагностика ИЦН. Важно регулярно посещать гинеколога и проводить влагалищный осмотр при каждом приеме. Однако, многие врачи не проводят осмотр так часто, и порой пропускают начало ИЦН. Часто о подобном узнается уже после выкидыша или при начале преждевременных родов. Естественно, что если ранее у женщины возникала подобная проблема, за ее здоровьем будут пристально следить врачи, однако, и в обычных условиях можно настоять на осмотре врачом при каждом посещении.
Во время осмотра врач обратит внимание на размягчение шейки матки, уменьшение ее в длину на начальных стадиях ИЦН, а также раскрытие шейки матки в более поздних стадиях. Длину шейки матки сравнивают с нормами для каждого срока – при сроке 24-28 недель она равна 35-45 мм, после 28-ми недель она равна 30-35 мм. Однако, если в распоряжении врача есть только его субъективные ощущения и влагалищные зеркала, при закрытии внешнего зева, врач может предложить проведение УЗИ, на котором все будет видно более точно и подробно. Осмотр проводят при помощи влагалищного датчика, отмечаются следующие моменты, которые позволяют определить, есть ли ИЦН. Это длина шейки матки, наличие раскрытия внутреннего зева. Если внутренний зев начал открытие, при этом закрыт внешний, шейка имеет особый вид, который хорошо виден на УЗИ. Также существует и несколько дополнительных тестов, помогающих с определением диагноза в сложных случаях. Могут просить женщину покашлять или надавливают на дно матки, это обязательно отразится на области шейки, что выявит ИЦН.
Методы лечения ИЦН.
После выявления причины ИЦН и установления точного диагноза можно начинать лечение, без этих условий адекватную терапию подобрать будет невозможно. Если это функциональная ИЦН, возникающая как результат гормональных сбоев, в таком случае применяют гормональную терапию, которая призвана восстановить нормальный уровень гормонов. Препараты продолжают принимать на протяжении двух недель, после чего проводят повторный осмотр пациентки. Если ситуация нормализуется, нет дальнейшего раскрытия шейки матки, тогда прием препаратов продолжается, и сохраняется постоянный контроль за женщиной. Если же ситуация прогрессирует, выбирают иной метод терапии.
Другим методом лечения ИЦН является установка специального разгрузочного, акушерского пессария (кольцо Мейера). Он представляет собой особую небольшую конструкцию из пластика специальной формы. Оно помещается во влагалище, поддерживая шейку матки, перераспределяя вес плода и околоплодной жидкости, что позволят сохранять и донашивать беременность. Пессарий можно устанавливать практически в любом сроке беременности, когда необходимо отложить роды. Зачастую его применяют при незапущенных стадиях ИЦН при многоплодии или многоводии. Если же ИЦН очень сильно выражена, данный способ может использоваться только в качестве вспомогательного. У него имеются и свои минусы, так как он является инородным телом и может провоцировать нарушение микробной флоры влагалища. Чтобы проводить профилактику подобного, женщине регулярно делают мазки и проводят профилактическую санацию половых органов при помощи антисептиков. Иногда могут назначаться даже антибиотики. Пессарий снимают после 37-ой недели беременности или в случае начала родовой деятельности.
Иногда врачи выясняют, что женщине придется поставить пессарий при беременности. Да, в этом нет ничего приятного, однако иногда установка вагинального кольца просто необходима. Благодаря данному устройству женщина сможет благополучно выносить ребенка.
Приспособление оправдало себя, ведь благодаря ему примерно в 90% случаев удается продлить беременность до положенного срока. Совсем недавно вместо кольца приходилось накладывать швы на шейку матки. Операция требовала наркоза, который может иметь негативные последствия.
Гинекологический пессарий, устанавливаемый при беременности, из-за своей формы часто называют кольцом. Однако современные приспособления весьма разнообразны и отличаются по внешнему виду, по форме и назначению. Нужно знать, что приспособление используется не только в гинекологии и акушерстве, но и, к примеру, в урологии. Существуют специальные урологические кольца. Также читай про барсучий жир на 1 триместре беременности и чем опасен повышенный белок в моче.
При беременности устанавливают силиконовый или пластмассовый пессарий. Не стоит пугаться, ведь это приспособление не помешает развитию малыша. Наоборот, он сделает процесс вынашивания плода максимально комфортным. Устройства различаются по форме.
Кроме того, приспособления бывают нескольких видов: акушерский, терапевтический, фармацевтический. Каждый из них используется для определенной цели.
| Вид | Для чего используется |
| Акушерский | Коррекция положения шейки матки для избежания предварительных родов. |
| Терапевтический | Выпадение матки, загиб матки, недержание мочи, грыжа мочевого пузыря. |
| Фармацевтический | Введение во влагалище лекарственных препаратов. |

Только купленное средство в аптеке
Для чего нужно средство?
Остановимся подробнее на том, для чего именно при беременности нужен пессарий. Дело в том, что не все будущие мамы до конца понимают это. Показаний не особо много:
- несостоятельность шва после хирургического лечения истмико-цервикальной недостаточности;
- профилактика ИЦН.
Это именно те состояния, когда шейка матки очень мягкая или короткая, поэтому раскрывается преждевременно, что вызывает выкидыш или роды.

Иногда нужно для профилактики
Кольцо позволяет сохранить процесс вынашивания ребенка и продлить беременность, оказавшуюся под угрозой срыва. Часто приспособление приходится устанавливать при вынашивании двойни или тройни. Оно предупреждает преждевременные роды у женщин с диагностированной ИЦН и тех, кто вынашивает многоплодную беременность. Однако данное устройство не должно быть единственным методом лечения ИЦН.
Разгружающий акушерский пессарий позволяет сохранить шейку матки закрытой, снять с нее напряжение и предотвратить преждевременное размягчение. Кроме того, уменьшается давление на шейку матки.
Многие женщины очень переживают, когда при беременности им назначают пессарий, ищут фото приспособления в интернете и читают отзывы тех, кто столкнулся с этой же проблемой. Вместе с тем, именно с акушерским кольцом процесс вынашивания малыша пройдет благополучно.
Однако существует несколько противопоказаний к установке кольца. Прежде всего, это подозрение на замершую беременность. Кроме того, процедура запрещена, если в половых органах появляется воспалительный процесс, или же появляются кровянистые выделения из влагалища.
Раньше накладывать швы на матку можно было только с 20 недели беременности, поскольку приходилось использовать наркоз. Сейчас установка пессария возможна при беременности на более ранних сроках. Нужно только подобрать определенный вид кольца. Но чаще всего приспособление устанавливают именно после 20 неделе. Обычно между 28 и 33 неделей.
Прежде всего, необходимо подготовить половые пути. Для этого необходимо провести санацию.
Если существует какая-либо инфекция (молочница, например), во время ношения кольца она обострится. Обычно врач назначает вагинальные свечи для лечения или проведения профилактики, и только после этого проводится установка вагинального кольца.
Наверное, каждую женщину интересует, как именно при беременности врач будет ставить пессарий. Процедура несложная и занимает минимум времени. Потребуется буквально несколько минут. Женщина опорожняет мочевой пузырь, после чего устраивается в гинекологическом кресле. Доктор аккуратно вводит кольцо через влагалище и устанавливает его, предварительно изогнув. Перед установкой кольцо смазывается глицерином или любым другим увлажняющим средством, чтобы за счет повышения скольжения облегчить его введение во влагалище.

Женщина испытывает дискомфорт при движении
Порог чувствительности у всех разный, поэтому при беременности некоторые девушки задумаются над тем, больно ли ставить акушерский пессарий. Иногда девушки отмечают сильную боль, но доктора утверждают, что это обычный дискомфорт и психосоматика. Дискомфорт хоть и неприятен, но вытерпеть его можно.
Если матка в тонусе или отличается высокой чувствительностью, то за полчаса до процедуры нужно принять спазмолитик. Это позволит легче перенести установку кольца. Врачи не прибегают к обезболиванию для данной манипуляции. При беременности женщина обычно не испытывает болезненные ощущение после установки пессария.
Нужно уделить особое внимание уходу за приспособлением. После установки врач рассказывает женщине как именно при беременности нужно производить уход за пессарием. Прежде всего, нужно соблюдать физический покой. Заниматься сексом запрещено. Иногда приходится ставить вагинальные свечи, чтобы предотвратить развитие половых инфекций.
Врач должен контролировать состояние микрофлоры влагалища, поэтому мазок сдается каждые 3 недели. Также придется регулярно ходить на гинекологический осмотр, чтобы врач контролировал правильность расположения устройства и возможные осложнения. Не стоит самостоятельно трогать пессарий и пытаться его поправить или вынуть.

Будущая мама будет ощущать кольцо при смене положения
Обычно женщины быстро привыкают к вагинальным кольцам. Они не доставляют дискомфорт и почти не ощущаются. Однако при беременности многих волнует, может ли кольцо (пессарий) слететь. Да, подобное случается. Но это скорее исключение из правил. Обычно, основной причиной произошедшего является слишком большое кольцо или нарушение правил установки. Когда приспособление смещается с места, женщина сразу начинает чувствовать, что оно давит. Будущая мама будет ощущать его при смене положения, ей будет неудобно сидеть.
Если врач подобрал нужный размер кольца, и вы выполняете все инструкции, причин для переживаний нет. Вероятность того, что устройство слетит – минимально. Иногда девушкам кажется, что пессарий установлен слишком низко, поскольку при подмывании его можно нащупать. Если вы чувствуете ощущения, которые описаны выше, не стоит лишний раз трогать влагалище. Главное, не забывать про регулярные осмотры у своего гинеколога.
При беременности врач в индивидуальном порядке подбирает акушерский пессарий. Форма и размер устройства должны соответствовать размерам и анатомическим особенностям внутренних половых органов женщины.
Для изготовления разгружающего акушерского кольца используются безопасные, гипоаллергенные, биологические материалы. Обычно специальный пластик или силикон, упругий, гибкий, поэтому легко подстраивается под женскую анатомию. Вместе с тем, он достаточно плотный. Пессарий имеет срок годности, на протяжении которого он стерилен. Следует учесть, что устройство одноразовое.
Иногда приходится обращаться к врачу раньше положенного срока. В некоторых случаях во время ношения устройства могут появиться выделения из влагалища. Об этом нужно незамедлительно поставить в известность врача. Выделения бывают:
- кровянистые, коричные;
- зеленоватые или желтые;
- жидкие, без запаха и цвета.
Учите, что установленный пессарий при беременности очень часто вызывает увеличение выделяемых белей. Это вполне естественное явление. Но через некоторое время после процедуры прозрачные жидкие выделения проявляются в большом количестве. Данное явление означает, что организм всеми силами пытается избавиться от чужеродного для него тела. Если вы все же переживаете, что что-то пошло не так, стоит пройти тест на подтекание вод.
Кровянистые или коричневые выделения могут возникнуть сразу же после установки кольца. Обычно они довольно скудные. Переживать из-за этого не стоит. Если же они возникают во время носки кольца, нужно сразу же звонить врачу.

В случае выделений обращайтесь к врачу
Зеленоватые и желтые выделения свидетельствуют о бактериальной инфекции. Она требует обязательного лечения. В этом случае врач назначает терапию. Если же курс лечения оказывается нерезультативным, кольцо придется на некоторое время снять.
Нарушение целостности плодного пузыря характеризуется жидкими обильными выделениями без запаха и цвета. Иногда появляется слабый сладковатый запах. Данное состояние также нуждается в незамедлительном лечении.
После снятия вагинального кольца могут появиться слизистые выделения. Это выходит шеечная слизь, которая скопилась за все время ношения устройства. Существует существенный недостаток приспособления. Из-за его снижения может начаться развитие воспаления слизистой оболочки влагалища – кольпит. Обратите внимание на возможные неприятные ощущения, которые наблюдаются при выделениях: зуд во влагалище, сильное раздражение. Это также является поводом для звонка гинекологу.
При беременности нужно знать, во сколько недель следует снимать пессарий. Если процесс вынашивания ребенка проходит благополучно, и осложнений не появляется, значит, акушерское кольцо нужно снимать на сроке 38 недель. Иногда уже в ближайшее время начинается родовой процесс. Процедура снятия проходит так же быстро, как и установка. После проведения манипуляции нужно произвести санацию родовых путей.
Иногда при беременности врач снимает пессарий раньше срока. Показаниями являются.
- Необходимость срочного родоразрешения.
- Появление инфекционной гинекологической патологии.
- Инфекция плодного пузыря.
- Излитие околоплодных вод.
- Начало родовой деятельности.
Согласно отзывам в интернете, пессарий при беременности позволяет максимально благополучно выносить плод. Это очень важно, ведь на кону находится жизнь и развитие крохи. Будущие мамы рассказывают, что после установки кольца они намного меньше переживают по поводу последствий ИЦН. А на каком сроке делают 1 УЗИ.
Я лечилась от слишком мягкой шейки матки. Пессарий при беременности стал для меня настоящим спасением. Вот только устанавливать его было немного больно, но потерпеть можно. Кольцо спасло меня от преждевременных родов. Оно совершенно не ощущалось, поэтому я вела свой привычный образ жизни и работала практически до 9 месяца.
Я лечилась от угрозы невынашивания ребенка. Прочитала множество отзывов девушек, которым при беременности установили пессарий. В первые дни у меня сильно болел живот, поэтому я находилась под наблюдением врачей. Спустя неделю вообще перестала ощущать это кольцо. Сняли его на 39 неделе, после чего практически сразу начались роды.
Я лечилась от угрозы преждевременных родов, и врач сказал, что пессарий необходим. При беременности много трат, поэтому цена была решающим моментом, а стоимость метода оказалась относительно низкой. Проходила с кольцом около 10 недель, но никакого дискомфорта не было. Извлекали его прямо перед родами. Больно было. Зато ребеночка удалось спокойно доносить.

Об авторе: Боровикова Ольга
Значение шейки матки для беременности сложно переоценить. Основная ее функция – сохранение оплодотворенной яйцеклетки, эмбриона и плода внутри матки и защита полости матки от инфекций и вредных факторов внешней среды. Как отражаются проблемы с шейкой матки на течении беременности и родах?
Матка представляет собой гладкомышечный орган, который находится в области малого таза, между мочевым пузырем и прямой кишкой. Она имеет полость, сообщающуюся с внешней средой посредством канала шейки матки. Шейка матки выглядит как некое мышечное кольцо, соединяющее матку и влагалище. Она имеет две части: нижнюю (влагалищную) и верхнюю (надвлагалищную). Канал шейки матки имеет длину 3–4 см, открывается наружным отверстием (зевом) во влагалище, внутренним – в полость матки.
Выявить заболевания шейки матки и сложно, и легко. Сложно, потому что проблемы этого органа никак не сказываются на самочувствии будущей мамы, только в единичных случаях женщины жалуются на выделения, незначительное кровомазание после полового акта, боли при половом акте. Легко, потому что большинство заболеваний можно заподозрить при простом гинекологическом осмотре.
После осмотра с использованием зеркал обычно проводится ручное влагалищное исследование. Врач находит шейку матки и определяет ее форму, величину, консистенцию и расположение. В норме при беременности влагалищная часть шейки матки отклонена к прямой кишке, имеет длину 2,5–3 см, плотную консистенцию. У нерожавших женщин канал шейки матки плотно сомкнут, у рожавших может ощущаться небольшая впадинка 0,5 см.
.jpg)
Что такое эрозия шейки матки?

Истинная эрозия шейки матки, то есть травма слизистой оболочки, встречается редко. Ее появление связано с механическим воздействием при экстремальных половых контактах. Без лечения может заживать самостоятельно в течение месяца либо покрываться клетками призматического эпителия, трансформируясь в псевдоэрозию. В период беременности истинная эрозия требует дообследования на инфекции и наблюдения до момента заживления.
Цервицит – воспаление шейки матки, вызванное различными инфекциями. Он также может трактоваться как эрозия. При беременности требуется выяснение и лечение причины цервицита, так как наличие хронической инфекции может привести к преждевременным родам и инфицированию плода.
Псевдоэрозия – самое распространенное состояние. Цилиндрический эпителий эктопии легко повреждается при контакте с агрессивными факторами внешней среды (инфекция, травма). Влагалище не является стерильным, а при присоединении инфекции участок эктопии воспаляется. В ответ на травмирующее воздействие клетки призматического эпителия интенсивно делятся, пытаясь закрыть образующуюся рану. Активно делящиеся клетки могут превращаться как в клетки цилиндрического, так и в клетки плоского эпителия.
Зона превращения клеток называется зоной трансформации. Пока она активна, в ней повышен риск появления атипичных клеток, то есть развития рака шейки матки.
В 99,9 % случаев трансформация не приводит к появлению атипии и завершается формированием многослойного плоского эпителия. Поэтому неосложненная псевдоэрозия, как и эктопия, требует наблюдения и лечения сопутствующих инфекций.
Проблемы начинаются, когда правильная трансформация нарушается под влиянием других факторов, в первую очередь при присоединении вируса папилломы человека (ВПЧ).
Для этой инфекции характерно скрытое течение, однако доказана способность этого вируса вызывать рак шейки матки и прямой кишки. По канцерогенности (способности вызывать рак) все ВПЧ делятся на разновидности низкого, среднего и высокого онкогенного риска. Типы ВПЧ 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59 и 68 являются разновидностями высокого онкогенного риска.
Плоская кондилома – проявление хронической, давно существующей ВПЧ-инфекции, вызвавшей изменения в клетках эпителия шейки матки. Может сочетаться с остроконечными кондиломами на наружных половых органах.

Под дисплазией шейки матки понимают атипические изменения эпителия в ее влагалищной части, относящиеся к предраковым процессам. Возникают они, как правило, под влиянием ВПЧ. Выделяют три степени дисплазии шейки матки в зависимости от глубины процесса: чем больше слоев эпителия поражено, тем тяжелее степень дисплазии шейки матки.
На ранних стадиях своего развития дисплазия шейки матки является обратимым заболеванием, поэтому ее своевременное обнаружение и устранение является надежным способом профилактики онкологического риска.
Полипы шейки матки представляют собой выросты слизистой оболочки. Они могут располагаться как на наружной поверхности шейки матки, так и внутри ее канала. Возникновение полипов чаще всего связано с хроническим воспалением или вирусной инфекцией (ВПЧ, герпес). Вопрос об удалении полипа в период беременности решается индивидуально. Чаще всего удаление полипа шейки матки производят в стационаре на 14–18-й неделе беременности. Удаленный полип отправляют на гистологическое исследование. Злокачественное перерождение полипов встречается редко.
Истмико-цервикальная недостаточность. Одной из главных причин отхождения вод при начале преждевременных родов является истмико-цервикальная недостаточность (ИЦН). При прогрессировании этого состояния постепенно шейка матки приоткрывается, нижний полюс плодного яйца инфицируется, плодные оболочки теряют свою прочность, происходит излитие околоплодных вод. Коварство ИЦН в том, что это состояние не сопровождается никакими заметными для женщины симптомами. Установить диагноз ИЦН может только врач при вагинальном осмотре или проведении УЗИ.
Как справиться с проблемой?
Если врачи диагностируют у будущей мамы короткую шейку матки, то они советуют ей ограничить физические нагрузки, запрещают секс и поднятие тяжестей.
Часто рекомендуют хирургическую коррекцию: наложение временного шва на шейку матки под общим наркозом. Шов удерживает шейку в сомкнутом состоянии, не давая ей раскрываться.
Учитывая, что причиной ИЦН часто является недостаток прогестерона, назначают гормональную коррекцию – введение прогестерона во влагалище.
Еще один метод лечения – использование разгружающего пессария – это такое кольцо, которое вводится во влагалище. Благодаря ему нагрузка на шейку матки немного перераспределится, плод не будет оказывать такое сильное давление.
Иногда женщины с короткой шейкой матки и без лечения донашивают беременность и рожают без осложнений. Но такие случаи скорее исключение. Поэтому стоит прислушаться к рекомендациям врача и использовать все возможные методы, чтобы предотвратить преждевременные роды.
Под контроль!
При ИЦН шейка матки постепенно укорачивается, размягчается, смещается к центру, канал ее раскрывается. Поэтому для женщин группы риска по невынашиванию недостаточно одного осмотра при постановке на учет при беременности. Им придется посещать доктора чаще для проведения контрольных осмотров в критические сроки по невынашиванию беременности (12, 16, 20–22, 28–30 недель).
Помимо осмотра, для диагностики ИЦН проводят УЗ-цервикометрию. Обычно она выполняется во время проведения второго УЗИ плода (18–22 недели). Если в прошлом у женщины были выкидыши или ранние преждевременные роды, то процедуру назначают раньше (на 12–14-й неделе), чтобы вовремя принять меры по предотвращению прерывания беременности. В норме при цервикометрии определяется длина шейки матки более 30 мм. Укорочение шейки матки до 25 мм и менее на сроках 20–30 недель считают признаком ИЦН, и в этом случае необходимо лечение.
Чаще всего при заболеваниях шейки матки беременность протекает нормально и на свет появляются здоровые детки. Однако определенные нюансы все-таки есть:
Читайте также:


