Комбинированный остеосинтез переломов костей голени
а) Показания для остеосинтеза переломов костей голени:
- Относительные показания: переломы со значительным повреждением мягких тканей, открытые переломы I и III типов, оскольчатые переломы, инфицирование места перелома и инфекция несращенного перелома с тяжелым сопутствующим вовлечением сустава (возможно применение внешнего навесного фиксатора).
- Альтернативные операции: внутренняя фиксация.
б) Предоперационная подготовка. Предоперационное обследование: оцените двигательную функцию, чувствительность и кровоснабжение конечности.
в) Специфические риски, информированное согласие пациента:
- Ослабление/потребность в коррекции выравнивания
- Инфекция раневого канала от винта (5-10% случаев)
- Изменение способа лечения
г) Обезболивание. Местное, региональное или общее обезболивание.
д) Положение пациента. Лежа на спине, возможно использование электроннооптического усилителя изображения.
е) Оперативный доступ. Передний для наложения одностороннего фиксатора.
ж) Этапы операции:
- Репозиция
- Установка винтов Шанца
- Направление сверления
- Наложение внешнего фиксатора
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Начните сборку с самых удаленных от перелома винтов.
- Предупреждение: избегайте мальротации.
- Фиксируйте винты Шанца в противоположном кортикальном слое.
- В длинных костях должны быть созданы четыре точки надежной кортикальной фиксации с каждой стороны перелома (то есть, по крайней мере, два винта должны быть вкручены в каждый главный фрагмент, и, по крайней мере, три - в бедренную кость).
- Стабильность можно увеличить созданием тяги на винтах Шанца и путем сборки двухъярусной стержневой системы в продольной оси.
- При многоуровневых переломах возможно применение конструкции, перекидывающейся через сустав.
- В области перелома возможно применение техники фиксации кости.
и) Меры при специфических осложнениях. Инфекция раневого канала от винта: удалите винт Шанца, выполните кюретаж просверленного отверстия, введите новый винт в другом месте.
к) Послеоперационный уход после остеосинтеза переломов костей голени:
- Медицинский уход: ежедневная проверка выходных отверстий винтов и положения оси, возможен рентгенологический контроль.
- Активизация: сразу же, без перенесения веса на поврежденную конечность.
- Период нетрудоспособности: зависит от общей ситуации.
л) Этапы и техника остеосинтеза переломов костей голени:
1. Репозиция
2. Установка винтов Шанца
3. Направление сверления
4. Наложение внешнего фиксатора
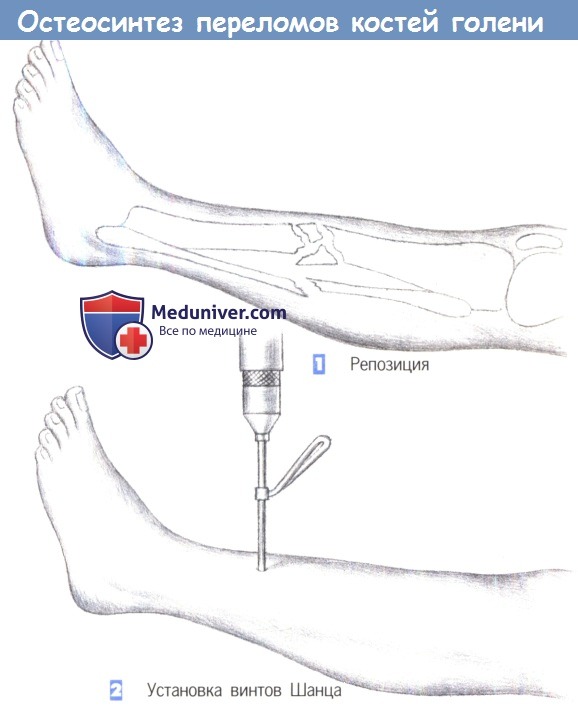
1. Репозиция. Применение внешней фиксации показано в случаях обширного повреждения мягких тканей, при оскольчатых переломах или переломах с дефектами кости, а также при инфицировании несращенного перелома. Цель операции заключается во введении не менее двух винтов Шанца или стержней Штейнманна в каждый (главный) фрагмент.
Стержни Штейнманна используются для рамочных фиксаторов. В данном случае односторонняя фиксация иммобилизацией достигается введением двух винтов Шанца в каждом фрагменте.
2. Установка винтов Шанца. Винты Шанца вводятся под рентгенологическим контролем. Отверстие для винта предварительно просверливается через маленький разрез кожи, сверлами различных размеров (3,2 мм, 3,6 мм, 4,5 мм). Для достижения лучшей стабильности оказалось эффективным вкручивать винты Шанца под углом около 15° друг к другу.
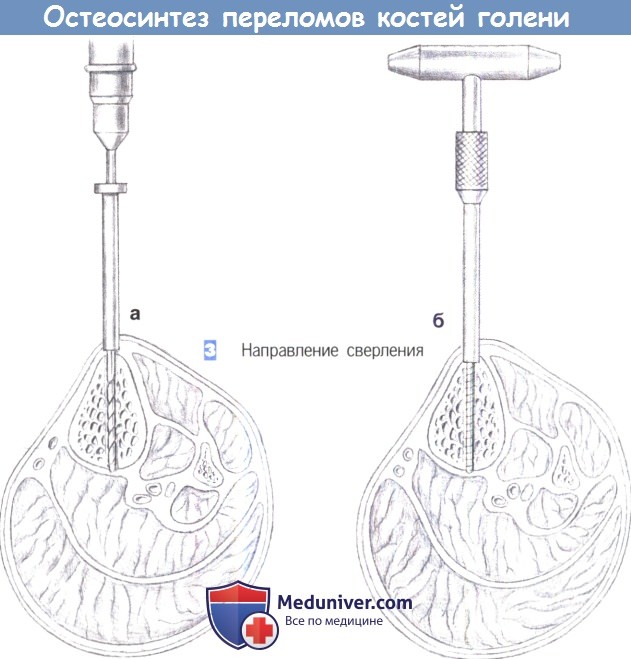
3. Направление сверления. Сверление начинается на переднем крае большеберцовой кости и примерно на этом же уровне достигается противоположный кортикальный слой (а). После предварительного сверления винт Шанца вкручивается вручную с использованием стандартной техники (б). Проходить сквозь мягкие ткани следует только с одной стороны.
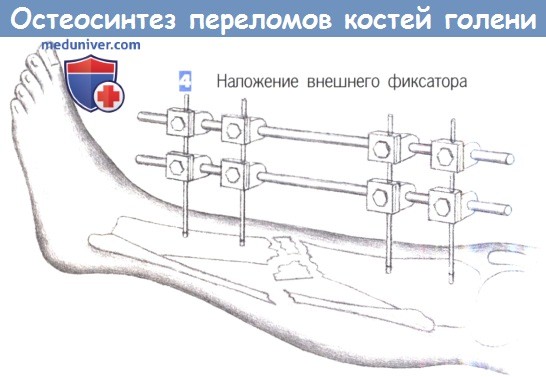
4. Наложение внешнего фиксатора. После вкручивания последнего винта может быть наложен фиксатор. Необходимо соблюдать осторожность для предотвращения смещения большеберцовой кости. При наличии обширного раздробления следует избегать как компрессии, так и дистракции.
Этиология и механогенез ▪ Прямая травма (напр., сильный удар палкой), непрямая травма (напр., падение) или вращение (напр.,лыжная травма). ▪ Часто повреждение мягких тканей и открытые переломы из-за поверхностного расположения большеберцовой кости по передней поверхности голени.
Показания ▪ Нестабильные переломы со смещением. ▪ Открытые переломы. ▪ Внутрисуставные переломы. ▪ Патологические переломы и деструктивные процессы в области голени.
Противопоказания ▪ Перелом ы костей гонения без смещения. ▪ Чаще всего переломы костей голени в период роста.
Диагностика ▪ Обычное обследование см. 1.3 предоперационная диагностика. ▪ Клиническое обследование: тяжесть повреждений мягких тканей и кожи (открытый перелом), боль при надавливании, ограничение движений, деформация и патологическая подвижность, крепитация, ▪ Исследование периферического кровотока (определение пульса, при необходимости доплеровское исследование), двигательная и тактильная чувствительность (Внимание: синдром фасциальных футляров), при необходимости интраартериальное исследование. ▪ Рентгенологическое исследование: передне-задняя и боковая рентгенография костей голени, коленного сустава и -верхней части голеностопного сустава. ▪ При необходимости измерение давления в мышечном ложе голени.
Объяснение ▪ Точное объяснение преимуществ и недостатков при консервативном и хирургическом лечении. ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ Редко повреждение нервов (n.fibularis с симптомом повисшей стопы) или сосудов (a.tibialis anterior). ▪ Риск послеоперационных глубоких тромбозов или легочной эмболии. ▪ Риск нарушения заживления раны с некрозом кожи и мягких тканей. ▪ Развитие синдрома фасциальных футляров с необходимостью выполнения фасциотомии, ▪ Опасность послеоперационного остеомиелита. ▪ Нарушение оси голени. ▪ Расшатывание имплантата, формирование ложного сустава (особенно при оскольчатых переломах).
Предоперационная подготовка ▪ Бритье всей конечности. ▪ Натощак в день операции.
В операционной ▪ Интубационный наркоз или регионарная анестезия. ▪ Положение: на спине: — шинирование костномозгового канала: положение на ортопедическом столе; колено согнуто под 90° (Внимание: подушка под дистальный отдел бедра из-за опасности повреждения нервов и сосудов); — остеосинтез пластиной: конечность прямая, коленный сустав свободен для движений, гемостатический жгут на бедро. ▪ Обработка всей конечности дистальнее манжеты. ▪ Обложить операционное поле полотняными или одноразовыми клеящимися пеленками (чаще всего набор для конечностей). ▪ У операционного стола: оператор со стороны поврежденной конечности, 1-й ассистент напротив, операционная сестра со стороны ножного конца, при необходимости 2-й ассистент со стороны головного конца, ЭОП наискосок кзади от оператора или напротив (при шинировании костномозгового канала). ▪ Рекомендуется профилактика инфекции (напр., однократное внутривенное введение 2,0 г Gramaxin®), при открытых переломах обязательно.
Операция Длительность операции: 45—120 мин.
Методы ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала): закрытое шинирование без обнажения линии перелома (рис. 36): — динамическое или статическое укрепление гвоздя; проведение гвоздя без рассверливания канала.

Рис. 36. Интрамедуллярный остеосинтез отломков костей голени.
▪ Остеосинтез пластиной (рис. 37). ▪ Винтовой остеосинтез. ▪ Наружная фиксация.
Выбор метода ▪ Интрамедуллярный остеосинтез (шинирование костномозгового канала) при переломах диафиза большеберцовой кости в средней трети, при переломах в проксимальной и дистальной частях с укреплением шины. ▪ Остеосинтез пластиной: прежде всего при вращательных и спиральных переломах в проксимальной и дистальной трети большеберцовой кости. ▪ Винтовой остеосинтез: при косых и торсионных переломах. ▪ Наружная фиксация: тяжелые повреждения кожи и мягких тканей при сложных оскольчатых переломах как первый этап, сложные открытые переломы.

Рис. 37. Накостный остеосинтез большеберцовой кости.
Оперативный доступ ▪ Шинирование костномозгового канала: разрез кожи от головки большеберцовой кости проксимальное бугристости, тупое расслоение связки надколенника (рис. ЗЗ б). ▪ Остеосинтез пластиной или винтами: латеральнее гребня большеберцовой кости, дистально с легким изгибом в сторону внутренней лодыжки. ▪ Наружная фиксация: через небольшие разрезы.
Наиболее частые методы
Шинирование костномозгового канала большеберцовой кости ▪ Как можно более точная репозиция перелома на вытяжном столе под ЭОП-контролем в 2-х проекциях перед обработкой операционного поля. ▪ Доступ см. выше, костномозговой канал вскрыть шилом. ▪ Провести в канал гибкое сверло приблизительно на 1 см выше голеностопного сустава под ЭОП-контролем, при этом костный фрагмент нанизывается на сверло. ▪ Постепенно, начиная с диаметра сверла 9 мм (фронтальная плоскость) и увеличивая диаметр на 0,5 мм, рассверлить костномозговой канал на 11—12 мм под контролем ЭОЛ. ▪ Определить длину гвоздя и провести проводник. ▪ Забить гвоздь с помощью молотка и направительного приспособления. ▪ Удалить проводник, дренировать костномозговой канал. ▪ Ушить пателлярную связку, послойное ушивание раны.
Проксимальное или дистальное укрепление шины Аналогичный метод как на бедре (см. 5.4). Проведение гвоздя без рассверливания костномозгового канала ▪ Методика соответствует операции на бедре (см. 5.4). ▪ Нет необходимости в рассверливании костномозгового канала
Остеосинтез пластиной переломов диафиза большеберцовой кости ▪ Доступ латеральнее гребня большеберцовой кости. ▪ Выделить место перелома без отслоения надкостницы. ▪ Репозиция перелома и удерживание отломков репозиционными крючками. ▪ Нейтрализирующую пластину расположить с медиальной стороны большеберцовой кости. ▪ Фиксация фрагментов компрессирующими винтами (если возможно, винты провести через имеющиеся отверстия в пластине, в противном случае пластину снять). ▪ ЭОП-контроль в 2-х проекциях. ▪ Подкожное дренирование, ушивание раны.
Послеоперационное лечение ▪ Положение после операции на пластмассовой шине. ▪ Удалить дренажи через 24—48 часов. ▪ С 1 послеоперационного дня пассивные двигательные упражнения на двигательной шине. ▪ Физиотерапия с изометрическими двигательными упражнениями, дыхательная гимнастика. ▪ С 5—7 дня, при отсутствии болевого синдрома, начать нагрузку на большеберцовую кость с 10—15 кг. ▪ Профилактика тромбозов малыми дозами гепарина на период стационарного лечения. ▪ Снять швы на 10—12 день. ▪ Рентгенологический контроль: вдень операции, перед выпиской, через 2,3 и 6 месяцев. ▪ Выписка из стационара после заживления раны и достаточной мобилизации.
Реабилитация ▪ Полная нагрузка (решает оператор в зависимости от клинических и рентгенологических данных): — костномозговое шинирование: через 1—3 месяца; — остеосинтез пластиной или винтами: через 3—6 месяца. ▪ Удаление металлоконструкций через 1&—24 месяца (у пожилых людей имплантат не удаляется).
Осложнения и их лечение ▪ Послеоперационный синдром фасциальных футляров: фасциотомия на голени. ▪ Инфекция: раскрыть и обработать рану, адекватное дренирование, антибактериальная терапия, при необходимости замена метода на внешнюю фиксацию. ▪ Обширное повреждение мягких тканей, в том числе при открытых переломах: повторное вмешательство с обработкой раны, временное закрытие раны заменителем кожи (напр., EpicarcP) или вакуумной повязкой (напр., Vacuseal®) ▪ Ложный сустав и расшатывание имплантата: чаще всего повторная операция с необходимостью нового остеосинтеза.
Особенности ▪ При распространенном повреждении мягких тканей с медиальной стороны пластина монтируется на большеберцовой кости латерально. ▪ При нестабильной лодыжечной вилке (одновременно перелом малоберцовой кости и разрыв синдесмоза) дополнительная стабилизация малоберцовой кости пластиной в виде полу- или 1 /3 трубки (доступ через отдельный разрез по заднему краю малоберцовой кости).

Автореферат диссертации по медицине на тему Комбинированный чрескостный остеосинтез при диафизарных переломах костей голени и их последствиях
На правах рукописи
Мыкало Дмитрий Александрович
Комбинированный чрескостный остеосинтез при диафизарных переломах костей голени и их последствиях
14.00.22 - травматология и ортопедия Автореферат
диссертации на соискание учёной степени кандидата медицинских наук
Официальные оппоненты д.м н, проф. Дудаев Александр Кайсинович,
Военно-медицинская академия им.С М Кирова.
Автореферат разослан ьГТТ>
Рис. 2. Графики смещения на уровне V мягких тканей относительно берцовых костей при движениях в смежных сегменту суставах.
На основе анализа графиков был создан атлас анатомо-функциональных срезов, на которых показаны позиции запрета, позиции доступности, рекомендуемые позиции ц рекомендуемые для проведения чрескостные элементы. На рисунке 3 в качестве примера приведен фрагмент атласа, относящийся к уровню V голени.
a.tibialis a.tibialis v.sap'nena n.saphenus
posterior anterior parva * .saphena
v.tibialis v.tibialis n.cutaneus magna
posterior anterior surac mcdialis
n.tibiafis п.регопеш рго(ил(1их
Позиции запрета: 5, б, 7,8 Позиции доступности:1,2,3, 4, 9, 10, 11, 12
Рекомендуемые позиции: 1,2.3. 9.10.11.12
Рис. 3. Схема позиций (а) и рекомендуемых для выбора чрескостных элементов (б)
V,l; V,2; V, 12; V,3-9; V,4-10
диционном чрескостном остеосинтезе по Илизарову: при помощи дугообразно изогнутых спиц, спиц с упорами; используя взаимное смешение модулей, фиксирующих костные фрагменты.
Рис. 4. Схема устройства и его использования для репозиции крупных костных осколков (Патент РФ № 2287484).
Рис.5. Репозиционный узел для двухплоскостиого перемещения костного фрагмента.
Исследования компоновок, которые приняты нами как оптимальные для повреждений голени в проксимальной трети голени (рис 6) показали, что при осевой нагрузке они обеспечивают жесткость остеосинтеза, которая превышает аналогичные показатели аппарата Илизарова в 2-3 раза, при нагрузке во фронтальной плоскости - в 2,7 раза, при нагрузке, прилагаемой в сагиттальной плоскости - более чем в 6 раз, при ротационных нагрузках - в 4,6 раза. Исследование минимизированных компоновок позволило определить прогнозируемое уменьшение жесткости остеосинтеза при первом этапе модульной трансформации от 9 до 38% (для различных видов смещающих усилий) и от 10 до 46% - при втором этапе модульной трансформации
1.9-3:1.2.90: II. 11.90
Рис. 6. Схема варианта КЧО для переломов проксимальной трети болыдеберцовой
Рис. 7. Схема варианта КЧО для переломов средней трети большеберцовой кости (положительное решение о выдаче патента по заявке № 2006115708/14).
Кроме этого, для остеосинтеза повреждений средней трети большеберцовой кости нами как метод выбора использован вариант КЧО, представленный на рисунке 8. Его жесткостные характеристики были ранее исследованы В.А. Назаровым (2006).
1.9-3 — 11.12,120; 111,3-9
11.12.120; Ни-9 160
Рис. 8. Схема варианта КЧО голени (Патент РФ на изобретение № 2261675).
Разработанные компоновки для лечения повреждений голени в дис-талъной трети (рис.9) при осевой нагрузке превышают жесткость аппарата Илизарова более чем в 2-3 раза. Гибридные компоновки в 4,6-5,1 раз превышают показатели жесткости аппарата Илизарова при ротационной нагрузке и в 2,8-3,2 при нагрузке, прилагаемой во фронтальной плоскости. Превышение показателей жесткости фиксации фрагментов для сагиттальной плоскости достигает более 7 раз. При модульной трансформации уменьшение жесткости остеосинтеза при первом этапе составляет от 8 до 32% (для различных видов смещающих усилий) и от 11 до 43% - после второго этапа.
VIII.12.90: VIII. 1.110:
ГУ.2.120: VI. 12.90— 160
VIII.12.90: VIII, 1.110: УШ(8-218-2
1У.2.120;У1.12.90 — VIII. 12.90: VIII. 1.110:
Рис.9. Схема КЧО для переломов дисталыюй трети болыпеберцовой кости.
Таким образом, стендовое тестирование показало, что разработанные компоновки аппаратов для комбинированного чрескостного остеосинтеза голени превышают показатели жесткости фиксации фрагментов, обеспечиваемые аппаратами классических компоновок практически при всех смещающих нагрузках. Это позволяет прогнозировать уменьшение опасности возникновения инфекционных осложнений, вторичных смещений фрагментов, а также большие возможности для послеоперационной реабилитации пациентов.
Комбинированный чрескостный остеосинтез использован при лечении 142 пациентов с переломами, последствиями переломов костей голени, а
также с врожденными деформациями (табл.1.).
Распределение больных на группы по нозологическому признаку
Группы Нозологии Кол-во больных
II группа Переломы голени, срастающиеся при неправильном положении костных фрагментов 31
III группа Ложные суставы голени 29
IV группа Деформации голени
IV а травматические деформации 17
IV б врожденные деформации 16
У 106 пациентов были использованы компоновки, согласно Патента на изобретение № 2261675 (рис 8); у 36 - согласно положительного решения о выдаче патента по заявке № 2006115708/14(017061) (рис 7)
Пациентам с последствиями переломов костей голени, помимо операции комбинированного чрескостного остеосинтеза по показаниям были выполнены: остеотомия малоберцовой кости на уровне нижней трети, кортико-томия с остеоклазией болыпеберцовой кости, удаление металлоконструкций, резекция ложного сустава с открытой адаптацией фрагментов, костная аутопластика ложного сустава, корригирующая остеотомия с открытой адаптацией костных фрагментов, туннелизация концов костных фрагментов по Беку
Выполнение основных приемов модульной трансформации у данной группы пациентов осуществлялось позже на 3-5 недель
Средние сроки фиксации при последствиях переломов костей голени составили 146,3+13,9 суток. Средние сроки нетрудоспособности у этой группы больных составили 161+ 15,6 суток
Следует отметить, что при клиническом применении компоновок согласно заявки № 2006115708/14(017061) осложнений воспалительного характера и развития трансфиксационных контрактур после проведения первого этапа модульной трансформации (переход на стержневую фиксацию) и до окончания периода фиксации не отмечено ни в одном случае В результате на 1-2 недели раньше была восстановлена полная амплитуда движений в смежных суставах. Трансформированная к концу периода фиксации компоновка была лишена громоздкости
В таблице 2 представлены осложнения, с которыми мы встречались в процессе лечения наших пациентов
Осложнения при чрескостном остеосинтезе голени
Автор, год Воспаление Развитие Вторич- Несраще- Развитие
мягких тка- спицево- ное сме- ния (%) контрак-
ней в местах го ос- щение тур
проведения теомие- фрагмен- смежных
чрескостных лита (%) тов (%) сустаВов
Карпцов В И ,1975 18
Девятое А А, 1990 5 58 0,28
Воронкевич И А ,1998 10,0 2,1 7,9
Шевцов В.И, 2003 10,0 1,0 5,0 1,6
Хруттетгн А А , 2004 10,0-15 0 1,5-2,0
Алимов Д В, 2006 36,5
Иванов О И,2006 8,0 10,0
Rady Y, 2006 8,7 4,8 9,5 - 14,3
Demiralp В, 2006 9,8
Marsh D, 2006 32,0 2,0 2,0
Tukenmez M, 2006 26,4
Собственные данные 5,6 нет 2,1 U нет
Воспаление мягких тканей в местах проведения чрескостных элементов, потребовавшее лечебных мероприятий, возникло у 1 пациентки У троих пациентов произошло вторичное смещение фрагментов в аппарате, потребовавшее дополнительного вмешательства: закрытой репозиции в аппарате под контролем ЭОП Это осложнение возникло при использовании первого варианта компоновки аппарата, в котором репозиция и фиксация костных фрагментов производилась спицами 3-9 и 9-3 и одним стержнем-шурупом На результаты лечения эти осложнения не повлияли.
Согласно задачи № 4, результаты лечения пациентов с повреждениями и последствиями повреждений голени были сравнены с данными отечественных и зарубежных авторов, используя анализ литературы за период с 1975 по 2006 г г Средние сроки фиксации при переломах составляли от 68,4+ 7,3 сут (Сысенко Ю.М., 2000) до 132 -135сут (Binski J, 2006; Demiralp В., 2006; Marsh D. 2006; Varkey S.- J., 2006) Собственные данные: 99,6+9,12 сут. Средние сроки нетрудоспособности при переломах составляли от 95+10 сут. (Девятое А.А., 1990) до 135,99+4,66 сут (Попова JI.A., 1994) Собственные данные 119,9 +10,6 сут Средние сроки фиксации при последствиях переломов, по данным различных авторов, составляли от 117,5-143,1 (Кочетков Ю.С., 2006) до138 +.16,3 сут. (Борзунов Д.Ю., 2006) Собственные данные. 146,4+13,9сут. Средние сроки нетрудоспособности при последствиях переломов составляли от 183,4 сут. (Ненашев Д.В., 1989) до 350 сут. (Allam А-S., 2006). Собственные данные 161,8+15,бсут. Таким образом, у наблюдаемых нами пациентов сроки фиксации в аппарате при переломах и последствиях переломов голени соответствуют средним срокам, приведенными другими авторами, а сроки нетрудоспособности снижены.
Кроме этого, ближайшие результаты лечения нами были оценены согласно шкалам, тестам и опросникам, принятым в травматологии и ортопедии. Получено 94% отличных и хороших результатов согласно шкал Матисса-Любошица-Шварцберга и LEFS; через 1 год после операции 97,5% паци-
ентов полностью восстановили физическую независимость, а 92,5% пациентов отметили полную социальную адаптацию (по шкале ограничений ВОЗ)
Исходя из вышеизложенного, можно утверждать, что комбинированный чрескостный остеосинтез является эффективным методом лечения диафизар-ных переломов костей голени и их последствий и данный метод может быть рекомендован как метод выбора для лечения пациентов с указанной патологией.
Пациентка Д-ва А В , 24 года, история болезни № 5864/07 поступила в РНИИТО им Р Р Вредена в порядке оказания скорой помощи 12 05 2007, через 4 часа после травмы. При поступлении клинически и рентгенологически был диагностирован закрытый винтообразный перелом левой голени в нижней трети со смещением фрагментов(4 2-А.2.3) (рис 10 1)
Через 2,5 часа после поступления был выполнен комбинированный чрескостный остеосинтез аппаратом следующей компоновки:
II. 8-2, П.4-10 111.1.120. VI.12.90 УП.1.110. VIII. 12.90. У1ГШ-2)8-2
На операционном столе устранены все виды смещения костных фрагментов (рис 10 2).
Послеоперационный период протекал гладко, пациентка активизирована на 2 сутки после операции, на 3-й свободно передвигалась при помощи костылей в пределах отделения. Безболезненная нагрузка на оперированную конечность к этому времени составила 15 кг; движения в коленном суставе сохранялись в полной амплитуде, в голеностопном 20°/0/10°. В удовлетворительном состоянии пациентка была выписана на 4-е сутки после операции. Перед выпиской нагрузка на оперированную конечность составила 20кг На 5-е сутки после операции пациентка вернулась к работе по специальности (менеджер) (рис 10 3).
07.07.2007 (56 сутки) клинико-рентгенологические признаки послужили основанием для проведения модульной трансформации аппарата: в амбулаторных условиях была демонтирована проксимальная опора аппарата 1.8-2: 1.4-10. Амплитуда движений в голеностопном суставе составляла 40°/0/10°, в коленном - сохранялась полной, осевая нагрузка на оперированную конечность достигала до 40 кг (рис.10 4). 01.08.2007 (79 сутки) проведен второй этап модульной трансформации аппарата: демонтированы задние 3/4 сектора опор (рис 10.5).
15 08.2006 (92 сутки) после проведения клинической пробы на сращение аппарат был динамизирован и 22.08 2007(через 99 дней после операции) -демонтирован (рис 10 6) Работу не прерывала
Рис 10. Фотографии и фоторентгенограммы пациентки Д-вой до, в процессе и после
1. По результатам экспериментальных исследований количество рекомендованных позиций (РП) для проведения чрескостных элементов составляет 58% от общего числа позиций, исследованных на голени. На каждом уровне имеется от 6 до 7 РП, использование которых позволяет уменьшить травматизацию мягких тканей и увеличить объем движений в суставах с целью снижения опасности возникновения инфекционных осложнений и трансфиксационных контрактур.
3. Жесткость комбинированного чрескостного остеосинтеза, исследованная в соответствии с новой медицинской технологией № ФС-2005/02, превышает показатели, обеспечиваемые аппаратом Г.А.Илизарова в 6-7 раз для нагрузки в сагиттальной плоскости, от 2,8 до 3,2 раза - во фронтальной плоскости, от 3,2 до 5,1 раз - для ротационной нагрузки, и более, чем в 2 раза - для осевой нагрузки.
5. Комбинированный чрескостный остеосинтез обеспечивает высокие показатели качества лечения у пациентов с переломами и последствиями переломов голени- получено 94% отличных и хороших результатов согласно шкал Матисса-Любошица-Шварцберга и ЬЕРБ; через 1 год после операции 97,5% пациентов полностью восстановили физическую независимость, а 92,5% пациентов отметили полную социальную адаптацию (по шкале ограничений ВОЗ).
2 В тех случаях, когда рекомендуемые позиции располагаются контр-
4 В качестве показаний для проведения модульной трансформации следует использовать комплекс критериев, важнейшими составляющими которого являются контролируемая динамика восстановления опороспособно-сти конечности, степени подвижности костных фрагментов при клинической пробе, данных рентгенологического обследования.
Список печатных работ, опубликованных по теме диссертации
3. Соломин Л Н, Мыкало Д.А., Назаров В.А. Минимизация компоновки аппарата для комбинированного чрескостного остеосинтеза костей го-
лени // М-лы Всероссийской научно-практической конференции памяти проф. Сиваша К.М -Москва,2005 -С 337-338
6. Соломин ЛН, Долгополов ВВ., Щепкина ЕА, Назаров В.А., Андрианов М В , Кулеш П Н., Инюшин Р Е., Мыкало Д. А., Виленский В А, Ячный О. А Функциональная научно - клиническая группа чрескостного остеосинтеза' первые 5 лет работы И Травматология и ортопедия России. -2006. -№ 2 - С.272-273.
9 Соломин Л.Н., Андрианов М.В , Мыкало Д А, Назаров В А Атлас по проведению чрескостных элементов Метод унифицированного обозначения чрескостного остеосинтеза. // Сборн. Тез докл.VII съезда травматологов - ортопедов России - Самара, 2006 - С 271 -272
10 Редько К.Г., Соломин Л Н, Закутнев Ю С , Петухов А.И, Мыкало Д А, Белый К.П, Сурков А.Ю. Результаты лечения больных с диафи-
зарными переломами костей голени // Травматология и ортопедия России. -2007 -№ 1,- С.21-25.
11 Solomm L., Nazarov V , Andnanov М., Kulesh P., Injushin R, Mi-kalo D Biomechanical bases of Module Transformation of devices for external fixation // 7th EFFORT Congress - Lisbon, 2005/- Free Session Poster CD- ROMs -P 3-574.
12 Solomm L N., Injushm R E., Kulesh P N, Andnanov M.V, Mykalo D A Atlas for transosseus elements insertion- what should be like? // Advanced in Traumatology and Reconstructive Ortopaedics. The First Israel-Russian Conference - Israel, Haifa, 2005 - P 55
13 Solomin L.N., Andnanov M.V, Mykalo D A, Nazarov V.A. Investigation of functctional qualities of devices for combmned (hybnd) external fixation of long bones // Advanced in Traumatology and Reconstructive Ortopaedics The First Israel-Russian Conference. - Israel, Haifa, 2005. - P.101
14. Solomin L N., Injushin RE., Kulesh P N, Andnanov M.V., Mykalo D.A. New atlas for pin and wire insertion on the basis method of unified designation of external fixation // 4th Meeting of ASAMI International - Kyoto, Japan, 2006 -P -188
15 Solomm L., Nazarov V, Andrianov M, Kulesh P, Injushin R, Mi-kalo D. The Module Transformation of external fixation devices // 4th Meeting of ASAMI International. - Kyoto, Japan, 2006 - P. - 237
1. Патент РФ № 2261675. Способ чрескостного остеосинтеза
костей голени / JIН Соломин, Н.В Корнилов, В А. Назаров, Д А Мыкало, И.В Орлова, С.О Сальникова (РФ) - №2003119824/14; Заявлено 30 06.2003. ОпублЛО 10 2005. Бюл. № 28 (TV ч) // Изобретения. Полезные модели. -2005
2 Патент РФ № 2284784: Устройство для репозиции и фикса-
ции костных осколков/ JI Н. Соломин, В В Долгополов, П П Оганезов,
ДА Мыкало, РЕ. Инюшин (РФ) - №2005103666/14, Заявлено 11 02.2005. Опубл 10 10.2006 Бюл № 28 (I ч.) // Изобретения Полезные модели. - 2006 3 Положительное решение о выдаче патента № 2006115708/14
от 06 05 2006 Способ чрескостного остеосинтеза костей голени / Л Н Соломин, Д А Мыкало
Травмы костей голени
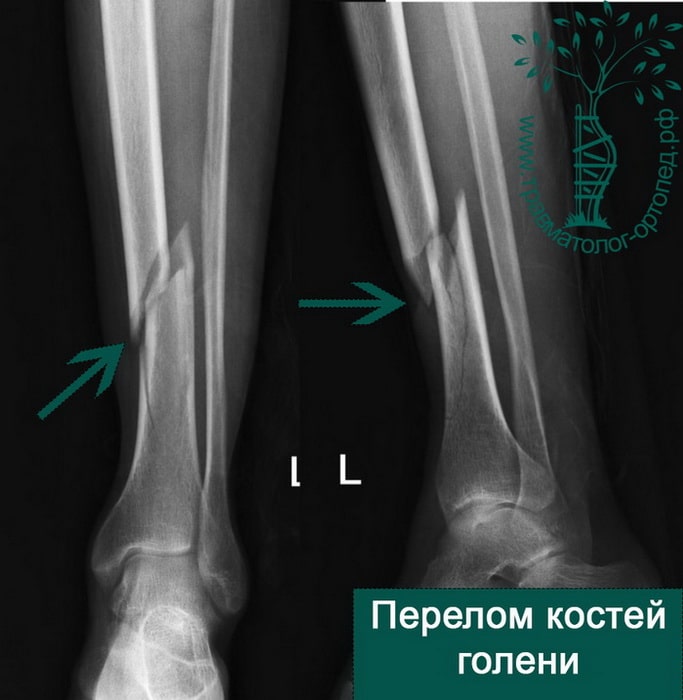
Обычно при повреждении большеберцовой кости ломается и малоберцовая кость. В данном разделе мы рассмотрим переломы диафизов костей голени, и внутрисуставные переломы проксимального отдела большеберцовой кости.
Большеберцовая кость является крупнейшей и одной из важнейших костей нижней конечности. Несмотря на это она очень уязвима при травмах и часто повреждается под воздействием скручивающих и изгибающих сил.
Перелом большеберцовой кости является одним из наиболее распространенных переломов у взрослых. Нередко, исходами лечения данных переломов часто являются отсутствие сращения и искривлению кости.
Обычно при повреждении большеберцовой кости ломается и малоберцовая кость. Эта кость не несет веса тела, являясь лишь местом прикрепления мышц. Поэтому ее установка в правильном положении и фиксация во время операции не требуется, что иногда удивляет пациентов.
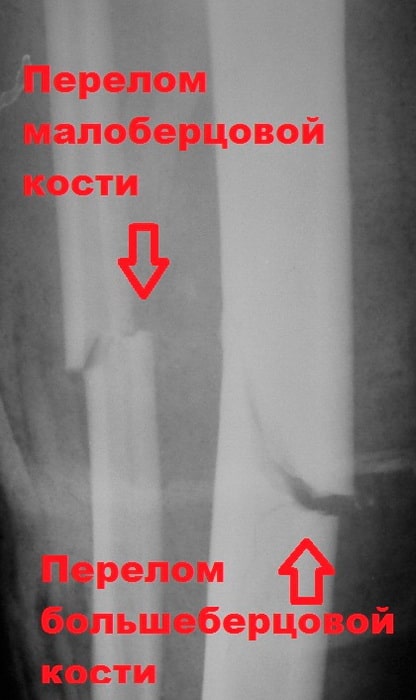
Более редкими по распространенности, но гораздо более тяжелыми по последствиям являются переломы плато большеберцовой кости.
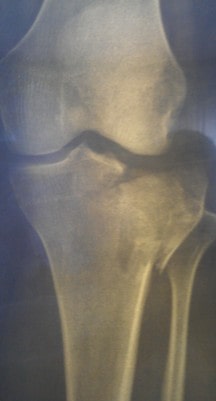
Плато большеберцовой кости называется плоская часть проксимального конца большеберцовой кости которая участвует в работе коленного сустава.
В центре внимания при лечении переломов плато является восстановление как можно большей гладкости поврежденной суставной поверхности.
Существует огромное количество разновидностей данных переломов с раскалыванием, вдавлением, деформацией суставной площадки,.
Внутрисуставные переломы часто приводят к артрозу сустава, нарушению движений поэтому требуют наиболее тщательного и ответственного подхода со стороны врача.
Общепринятыми являются несколько подходов к лечению переломов костей голени. В былые годы лечение заключалось в длительной фиксации конечности в гипсе или на скелетном вытяжении.
Основным недостатком этих методов является существенное снижение качества жизни пациента во время лечения, развитие тугоподвижности в суставах, нередки и случаи не сращения.
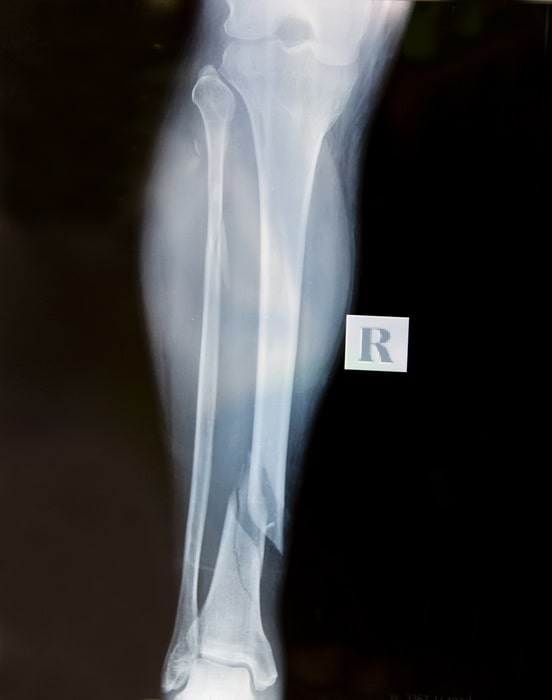
Некоторые переломы изначально нестабильны и достигнуть точной репозиции при консервативных методах лечения в этих случаях не представляется возможным без операции.
На современном этапе развития травматологи во всем мире применяется оперативный метод лечения подобных травм.
Этому способствует разработка все более совершенных фиксаторов, а также разработка инновационных материалов для их производства.
Все это значительно снизило риски хирургического вмешательства. Операция позволяет уже на следующий день поставить пациента на ноги, не требует дополнительной иммобилизации в гипсе, а также позволяет более точно сопоставить отломки и восстановить длину конечности.
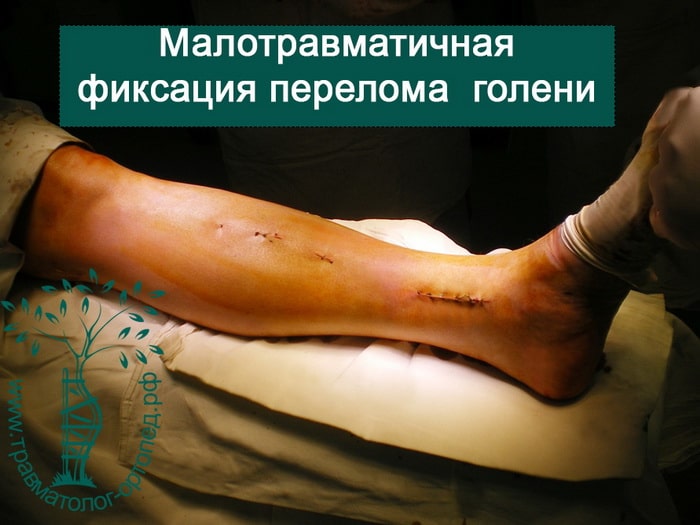
Для лечения переломов используется различные разновидности фиксаторов. Блокируемые стержни используются при переломах диафиза и позволят достигнуть требуемого эффекта при минимальных разрезах кожи.
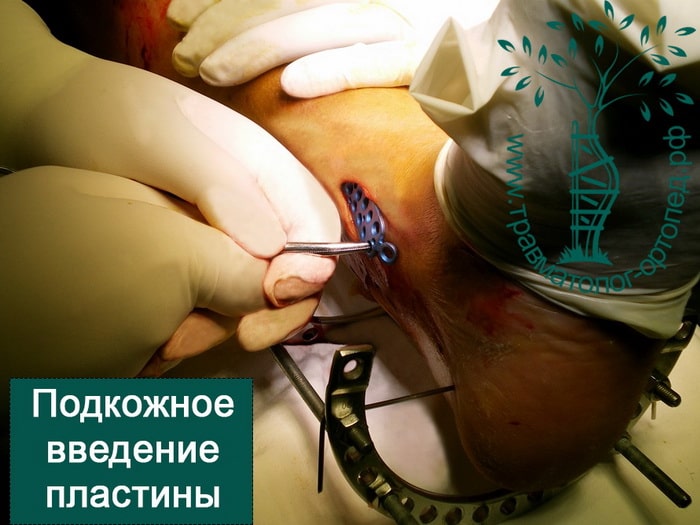
Пластины чаще всего используются при переломах в области суставов. Современные пластины также можно проводить в зону перелома подкожно, через микронадрезы.
При таком малоинвазивном подходе не нарушается питание в зоне перелома, тем самым вероятность осложнений резко уменьшается, а также что немаловажно достигается отличный косметический эффект.
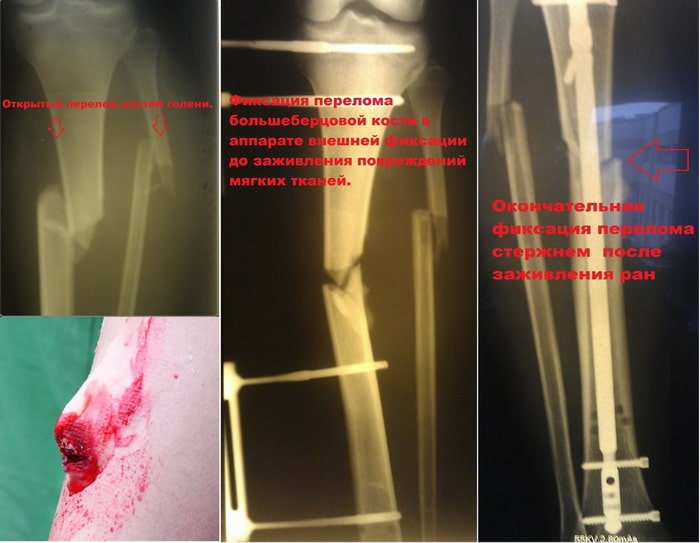
Абсолютным показанием к операции являются открытые переломы. В таких случаях на первом этапе мы стабилизируем перелом с помощью аппаратов внешней фиксации. По заживлению ран, вторым этапом мы удаляем аппарат и производим окончательную фиксацию стержнем.
После того как перелом сросся, можно задуматься о удалении металлофиксатора, хотя это и является необязательным. В некоторых случаях металлофиксатор может вызывать дискомфорт, ощущение болезненности. Обычно стержни и пластины с большеберцовой кости удаляются не ранее чем через год, при наличии рентгенологических признаков консолидации перелома.
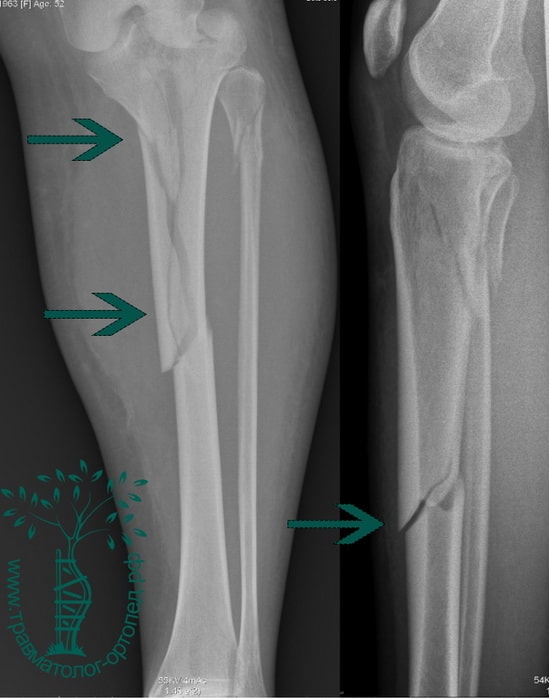



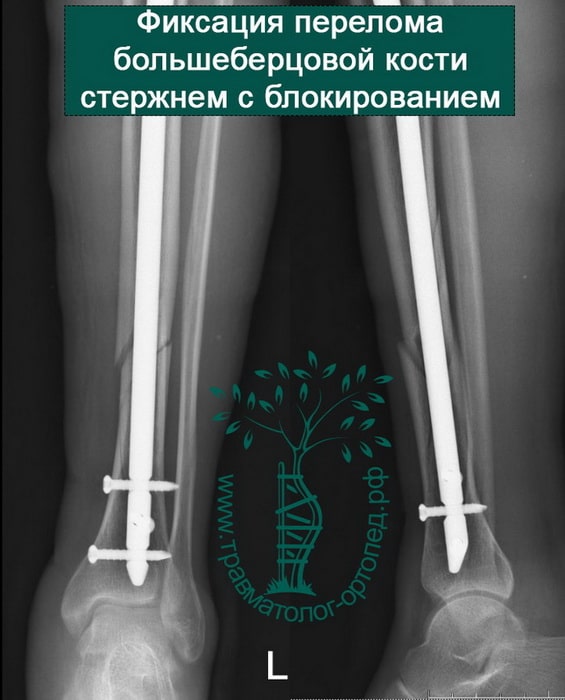
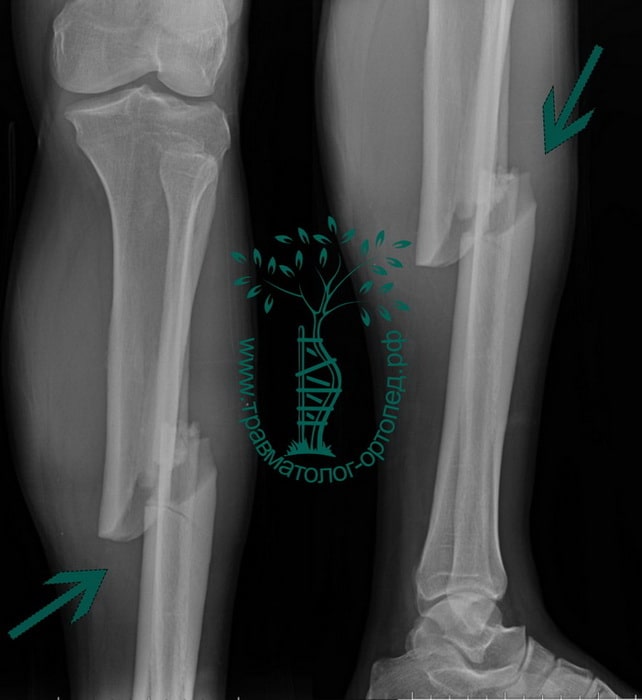
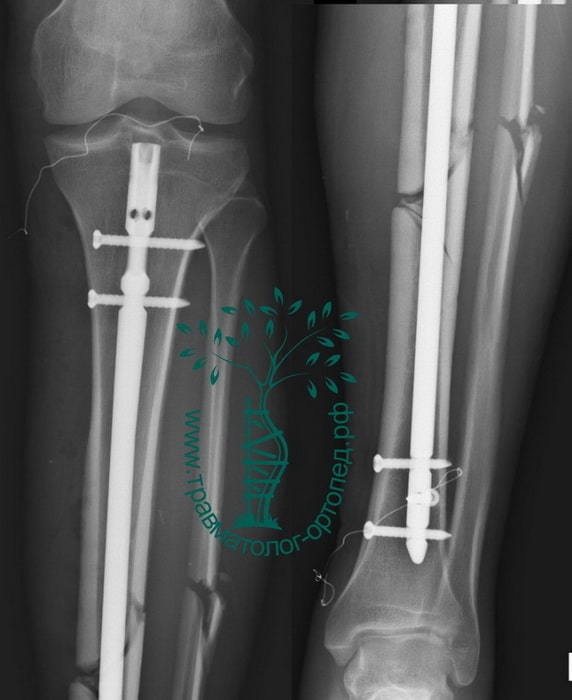
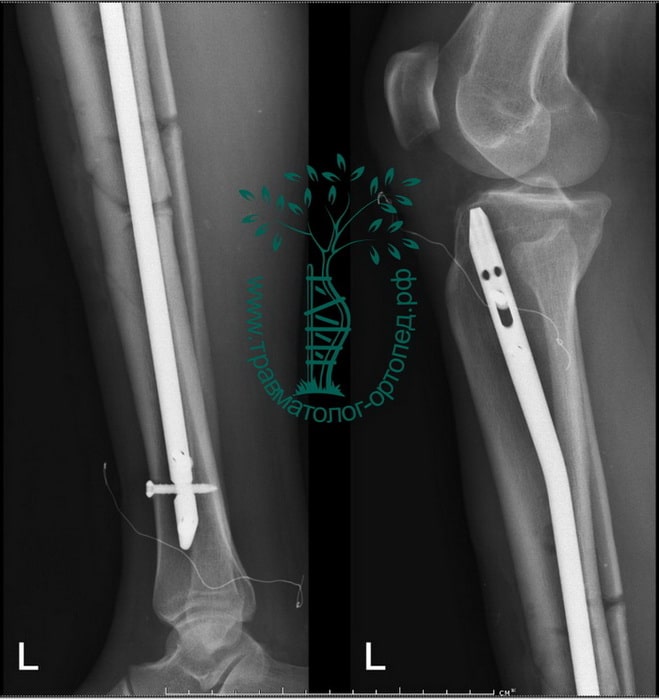
Пациент Р. 41 год. Травма в результате падения на коньках. Доставлен в приемное отделение клиники.
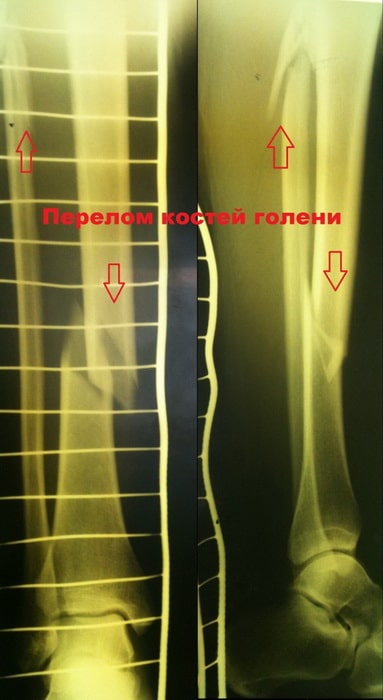
После обследования, через 4 часа после поступления выполнен металлоостеосинтез стержнем с блокированием.
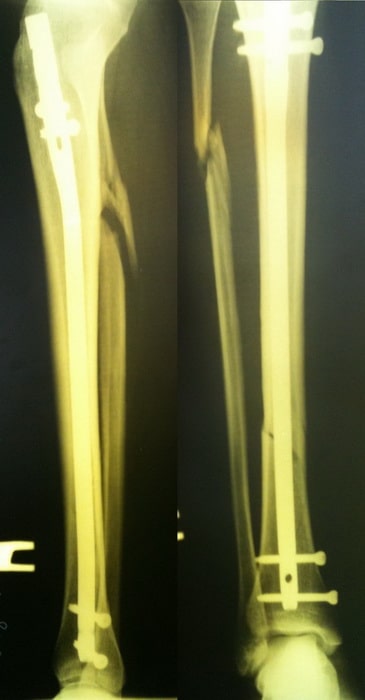
Послеоперационный период протекал гладко. Пациент активизирован, выписан на 5 сутки из стационара.
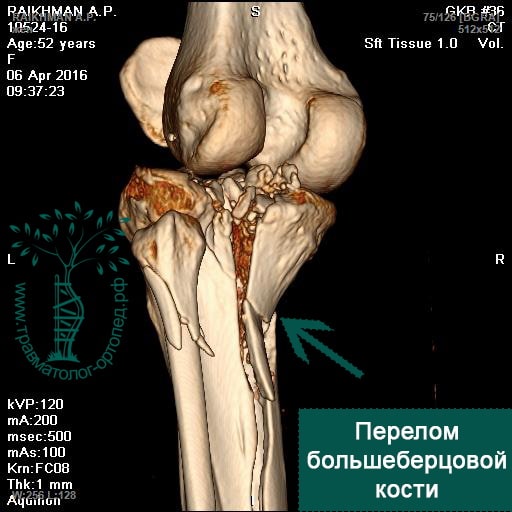
Пациентка С. 50 лет. Травма в ДТП (пассажир). Диагностирован фрагментарный перелом большеберцовой кости.
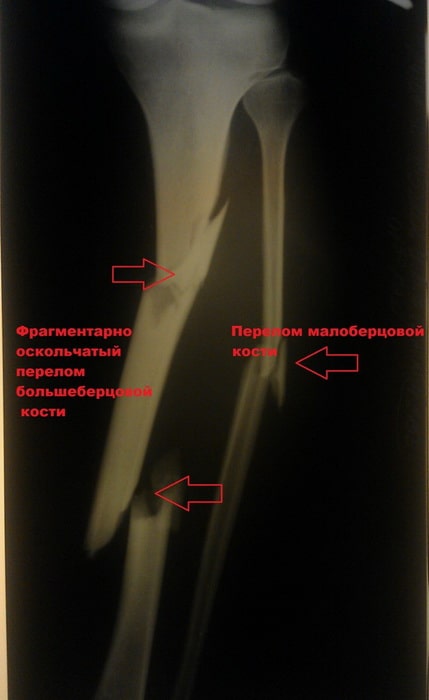
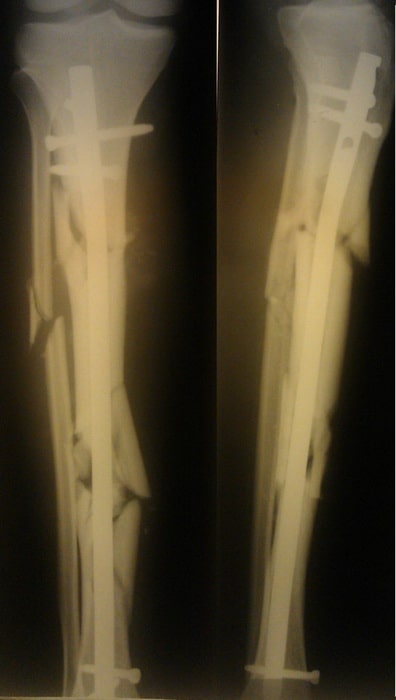
Произведена закрытая репозиция, остеосинтез большеберцовой кости стержнем с блокированием.
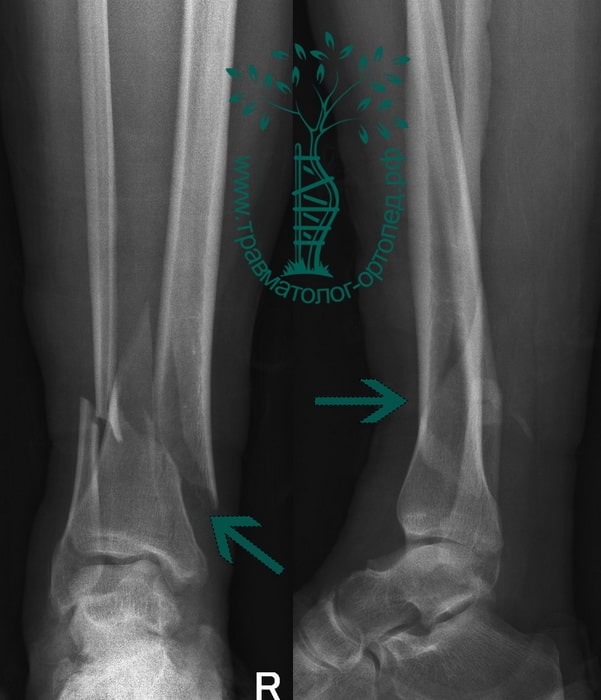
Пациент К., 42 года. Травма в ДТП (пешеход). Диагностирован изолированный перелом большеберцовой кости.
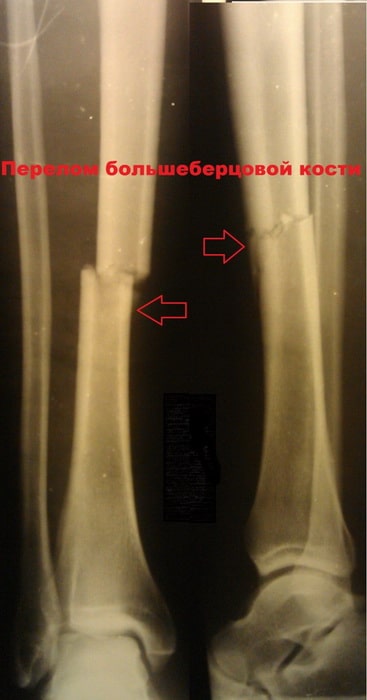
Выполнена операция по фиксации перелома.
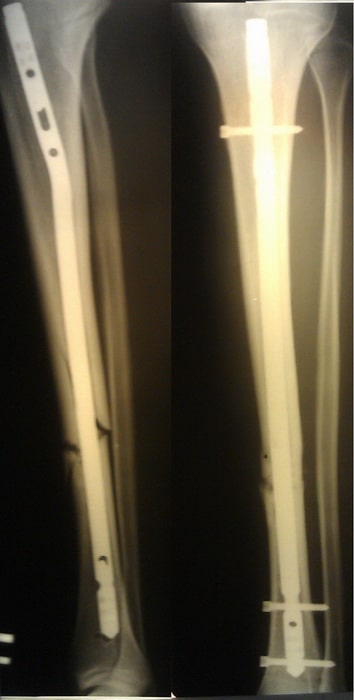
Пациент Л. 37 лет. Травма в результате ДТП. Выполнено оперативное лечение.

На контрольных Р-граммах положение отломков удовлетворительное. Раны зажили первичным натяжением, швы сняты на 14 сутки.
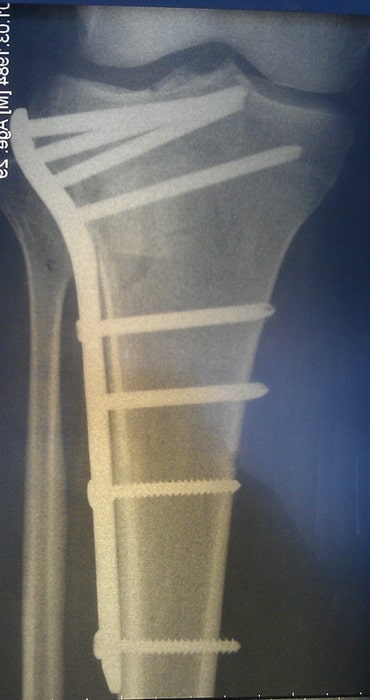
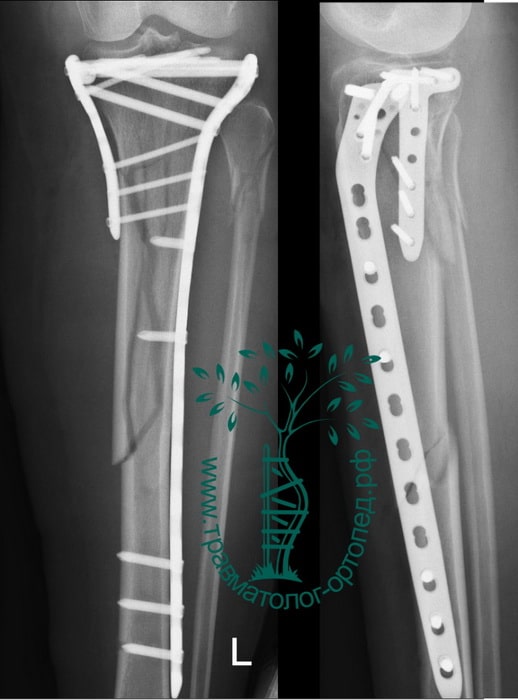
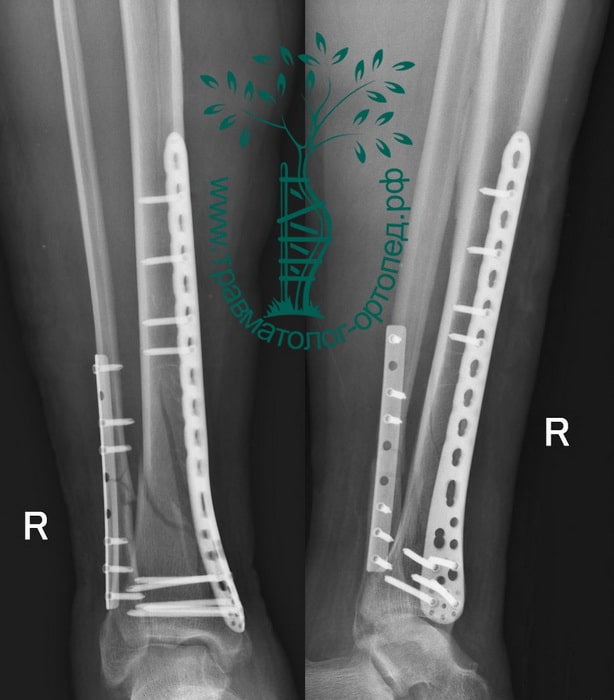
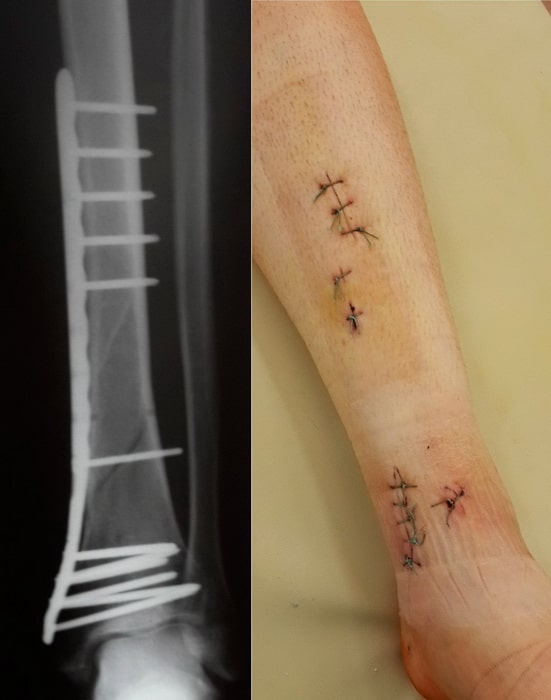
Пациентка М., 35 лет. Травма в результате падения на улице.
Выполнена закрытая репозиция перелома в специальном аппарате. Вторым этапом перелом фиксирован пластиной и винами, через минимальные разрезы. Важно то, что само место перелома не раскрывалось, тоесть кровоснабжение и соотношение мягких тканей нарушено не было. При такой технике операции частота послеоперационных осложнений крайне низка.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Хирургическое лечение переломов лодыжек — от 49500 рублей до 89500 в зависимости от сложности перелома
- Пребывание в клинике (стационар)
- Анестезия (наркоз или эпидуральная анестезия)
- Остеосинтеза переломов голени стержнем, пластинами и винтами
- Расходные материалы (пластина и винты от ведущих мировых производителей)
* Анализы для операции в стоимость не входят
Наложение полимерной повязки на голеностопный сустав – от 2500 до 3500 рублей в зависимости от сложности
- Консультация специалиста, к.м.н.
- Наложение гипсовой повязки
* В стоимость не входит материал и цена контрольной рентгенограммы
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Перевязка, снятие послеоперационных швов
Читайте также:


