Консолидированный перелом грыжа шморля
а) Терминология:
1. Сокращения:
• Грыжа Шморля (ГШ)
2. Синонимы:
• Внутрипозвонковая грыжа диска
3. Определения:
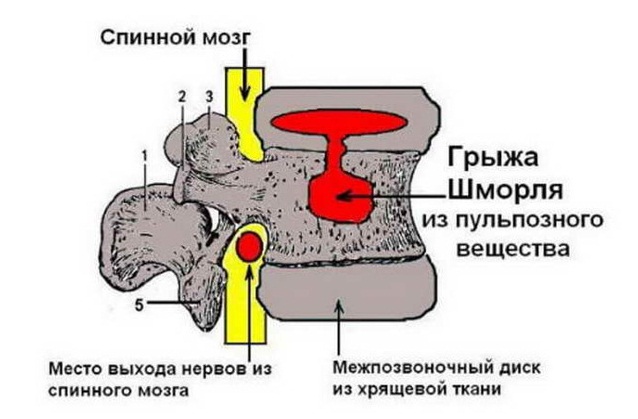
• Узел в теле позвонка, образованный проникновением сюда вещества межпозвонкового диска через замыкательную пластинку
б) Визуализация:
2. Рентгенологические данные:
• Рентгенография:
о Дефект контура замыкательной пластинки, распространяющийся от межтелового пространства в тело позвонка с четко очерченными кортикальными краями
3. КТ при грыже Шморля:
• Бесконтрастная КТ:
о Островок низкой плотности, окруженный плотной костью на аксиальных срезах через тело позвонка
о На сагиттальных срезах виден дефект замыкательной пластинки, сообщающийся с межтеловым пространством и окруженный склерозированной костью
• Костная КТ:
о Аналогичные вышеописанным изменения
о Может отмечаться кальцификация ГШ
4. МРТ при грыже Шморля:
• Т1-ВИ:
о Фокальный дефект замыкательной пластинки, заполненный веществом межпозвонкового диска
о Снижение интенсивности сигнала прилежащего костного мозга в свежих случаях
• Т2-ВИ:
о Фокальный дефект замыкательной пластинки, заполненный веществом межпозвонкового диска
о Нормальный сигнал костного мозга в старых случаях
о Усиление интенсивности сигнала прилежащего костного мозга в свежих случаях
• STIR:
о Признаки отека костного мозга прилежащих участков костного мозга в свежих случаях
• Т1-ВИ с КУ:
о Локализованное краевое контрастное усиление в подострую стадию
о Диффузное контрастное усиление сигнала в острую стадию
о Может отмечаться центральное усиление сигнала хрящевого компонента грыжи, связанное с дегенерацией вещества диска
5. Радиоизотопные исследования:
• Костная сцинтиграфия:
о Усиление захвата изотопа в свежих случаях
6. Рекомендации по визуализации:
• Наиболее оптимальный метод диагностики:
о МРТ с КУ позволяет диагностировать изменения замыкательных пластинок и исключить конкурирующую патологию
• Наличие сообщения выявленного дефекта с межпозвонковым диском во всех режимах исследования
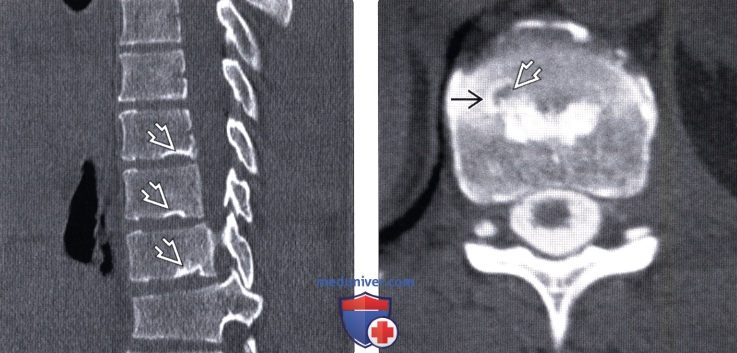
(Слева) КТ, сагиттальный срез: множественные грыжи Шморля (ГШ) различных размеров. Каждая грыжа окружена зоной краевого склероза, представляющего собой реактивные изменения кости. Данный случай не соответствует критериям постановки диагноза болезни Шейерманна, поскольку клиновидная деформация 5° и более, по крайней мере, на трех смежных уровнях здесь отсутствует.
(Справа) КТ-миелограмма, аксиальная проекция: скперозированный участок кости, окружающий зону низкой плотности (ГШ) в толще тела позвонка тотчас выше уровня межтелового пространства.
в) Дифференциальная диагностика грыжи Шморля:
1. Свежий компрессионный перелом:
• МР-картина напоминает диффузный отек костного мозга при свежих ГШ, кроме того компрессионный перелом в конечном итоге может создавать условия для формирования грыжи Шморля (ГШ)
• Узелок, образованный веществом диска, в толще измененного костного мозга позвонка отсутствует
2. Дегенеративные изменения замыкательной пластинки:
• Выглядят как реактивные изменения на фоне дегенеративного поражения межпозвонкового диска, обычно изменены обе смежные замыкательные пластинки
• Образованы грануляционной тканью и отеком костного мозга, формирующимися на фоне дегенерации межпозвонкового диска
• Зона отека впоследствии замещается жировой тканью
• Фокальный дефект замыкательной пластинки отсутствует
3. Дисцит:
• Дефекты обеих смежных замыкательных пластинок
• Диффузное изменение сигнала вещества межпозвонкового диска и усиление сигнала при контрастировании
5. Костный островок:
• Узелок склероза кости
• Отсутствие дефекта замыкательной пластинки
6. Фокальная жировая перестройка костного мозга:
• Гиперинтенсивность сигнала в Т1-режиме
7. Фокальное метастатическое поражение:
• Отсутствует связь с межпозвонковым диском либо интенсивность сигнала не соответствует таковой у межпозвонкового диска
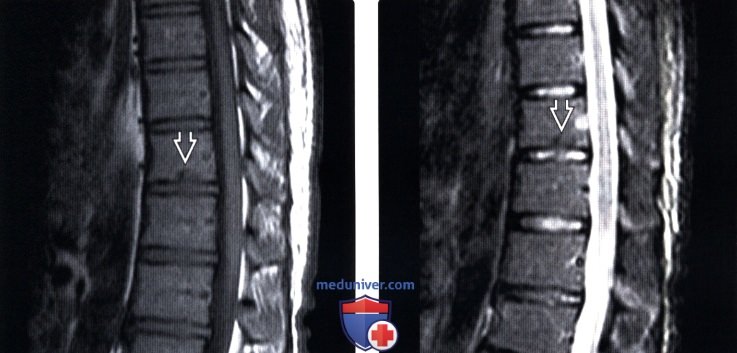
(Слева) Т1-ВИ, сагиттальная проекция: небольшая грыжа Шморля (ГШ) нижней замыкательной пластинки. Признаков отека или жировой перестройки костного мозга в данном не очень свежем случае нет.
(Справа) STIR МР-И подтверждает отсутствие отека костного мозга вокруг данной бессимптомной и ставшей случайной находкой грыжи Шморля (ГШ). Остальные межпозвонковые диски выглядят нормально.
г) Патология:
1. Общие характеристики:
• Этиология:
о Приобретенная, дегенеративная, травматическая или вторичная на фоне другой патологии
о Типичной причиной становится постоянная перегрузка пока еще незрелых замыкательных пластинок
о Острая перегрузка с аксиальным направлением вектора травмирующей силы может приводить к формированию ГШ, сопровождающейся развитием четко локализованного болевого синдрома в спине
о Снижение прочности замыкательной пластинки на фоне остеопороза, опухолевого или инфекционного поражения
• Генетика:
о Исследования на однояйцевых близнецах показали, что ГШ довольно часто встречаются у женщин среднего возраста (30%) и связаны с генетической предрасположенностью:
- Сочетаются с дегенеративным поражением поясничного отдела позвоночника
- Не являются независимым фактором риска развития вертеброгенного болевого синдрома
- Наследуемость признака превышает 70%
• Хрящеподобная ткань межпозвонкового диска с дегенеративными и воспалительными изменениями:
о Патогистологические стадии процесса являются отражением таковых при фокальном переломе замыкательной пластинки
о ГШ обычно представляет собой консолидированный перелом замыкательной пластинки
• Эмбриология/анатомия:
о В молодом возрасте фиброзное кольцо межпозвонкового диска на самом деле является более прочным образованием, чем замыкательные пластинки
о Фокальное снижение прочности замыкательной пластинки создает условия для формирования здесь грыжи Шморля (ГШ)
о ГШ очень часто сочетаются с изменениями замыкательных пластинок при болезни Шейерманна
2. Стадирование, степени и классификация:
• Отек костного мозга тела позвонка в непосредственной близости к замыкательной пластинке после травмы, болевой синдром, отсутствие дефекта замыкательной пластинки при первичной МРТ
• Формирование хронической и бессимптомной ГШ при последующих исследованиях
3. Макроскопические и хирургические особенности:
• Аналогичны переломам замыкательных пластинок
4. Микроскопия:
• Волокнистая хрящевая ткань, окруженная костным мозгом с признаками склерозирования губчатой кости или воспалительных изменений
• В субхондральной кости также могут выявляться признаки остеонекроза:
о Усиленное реактивное образование молодой костной ткани с утолщенными костными трабекулами, большим числом остеокластов и остеобластов
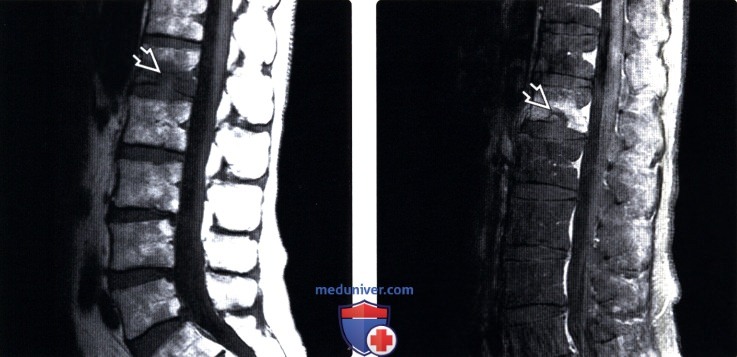
(Слева) Т1-ВИ, сагиттальный срез: фокальный дефект нижней замыкательной пластинки позвонка, заполненный веществом межпозвонкового диска и представляющий собой ГШ. Также здесь отмечается выраженное снижение интенсивности сигнала окружающих участков костного мозга, свидетельствующее у этого пациента с фокальным болевым синдромом в спине об остроте изменений.
(Справа) Т1-ВИ, с КУ и насыщением жировой ткани, сагиттальная проекция (этот же пациент): диффузное усиление сигнала костного мозга в области грыжи Шморля (ГШ) нижней замыкательной пластинки, позволяющее сделать вывод о подостром характере наблюдаемых изменений.
д) Клинические особенности:
2. Демография:
• Возраст:
о Подростки и взрослые молодого возраста
• Пол:
о М >Ж с соотношением 9:1
• Эпидемиология:
о Обнаруживаются при обследовании до 75% здоровых позвоночников
о Большинство свежих грыж диагностируют у пациентов в возрасте 11-30 лет
о ГШ может сформироваться при единственном эпизоде травмы
3. Течение заболевания и прогноз:
• Самоограничивающееся состояние
• Благоприятный прогноз, за исключением случаев системного остеопороза, приводящего к повторным компрессионным переломам позвонков
4. Лечение грыжи Шморля:
• Наблюдение, обезболивание при клинически значимом болевом синдроме
е) Диагностическая памятка:
1. Следует учесть:
• МРТ в динамике при необъяснимых признаках отека костного мозга тела позвонка и локализованном болевом синдроме
2. Советы по интерпретации изображений:
• Грыжа Шморля (ГШ) всегда является непосредственным продолжением межпозвонкового диска
ж) Список использованной литературы:
1. Mattei ТА et al: Schmorl's nodes: current pathophysiological, diagnostic, and therapeutic paradigms. Neurosurg Rev. 37(1):39-46, 2014
2. Abu-Ghanem S et al: Acute schmorl node in dorsal spine: an unusual cause of a sudden onset of severe back pain in a young female. Asian Spine J. 7(2):131-5, 2013
3. Mok FP et al: ISSLS prize winner: prevalence, determinants, and association of Schmorl nodes of the lumbar spine with disc degeneration: a population-based study of 2449 individuals. Spine (Phila Pa 1976). 35(21): 1 944-52, 2010
4. Dar G et al: Demographical aspects of Schmorl nodes: a skeletal study. Spine (Phila Pa 1976). 34(9): E312-5, 2009
5. Wu HT et al: Edematous Schmorl's nodes on thoracolumbar MR imaging: characteristic patterns and changes over time. Skeletal Radiol. 35(4):21 2—9, 2006
6. Coulier B: Giant fatty Schmorl's nodes: CT findings in four patients. Skeletal Radiol. 34(1):29-34, 2005
7. Peng В et al: The pathogenesis of Schmorl's nodes. J Bone Joint Surg Br. 85(61:879-82, 2003
8. Yamaguchi T et al: Schmorl's node developing in the lumbar vertebra affected with metastatic carcinoma: correlation magnetic resonance imaging with histological findings. Spine. 28(24): E503-5, 2003
9. Hauger О et al: Giant cystic Schmorl's nodes: imaging findings in six patients. AJR Am J Roentgenol. 176(4):969-72, 2001
10. Wagner AL et al: Relationship of Schmorl's nodes to vertebral body endplate fractures and acute endplate disk extrusions. AJNR AmJ Neuroradiol. 21 (2):2 76-81, 2000
11. Grive Eet al: Radiologic findings in two cases of acute Schmorl's nodes. AJNR Am J Neuroradiol. 20(9):1717-21, 1999
12. Silberstein M etal: Spinal Schmorl's nodes: sagittal sectional imaging and pathological examination. Australas Radiol. 43(1):27—30, 1999
13. Fahey V et al: The pathogenesis of Schmorl's nodes in relation to acute trauma. An autopsy study. Spine. 23(211:2272-5, 1998
14. Seymour R et al: Magnetic resonance imaging of acute intraosseous disc herniation. Clin Radiol. 53(5):363-8, 1998
15. Swischuk LE etal: Disk degenerative disease in childhood: Scheuermann's disease, Schmorl's nodes, and the limbus vertebra: MRI findings in 12 patients. Pediatr Radiol. 28(5):334-8, 1998
16. Tribus CB: Scheuermann's kyphosis in adolescents and adults: diagnosis and management. J Am Acad Orthop Surg. 6( 1 ):36-43, 1998
17. Stabler A etal: MR imaging of enhancing intraosseous disk herniation (Schmorl's nodes). AJR Am J Roentgenol. 168(4):933-8, 1997
18. Takahashi К et al: Schmorl's nodes and low-back pain. Analysis of magnetic resonance imaging findings in symptomatic and asymptomatic individuals. Eur Spine J. 4( 1 ):56-9, 1995
19. Hamanishi C et al: Schmorl's nodes on magnetic resonance imaging. Their incidence and clinical relevance. Spine. 19(4):450-3, 1 994
20. Jensen MC et al: Magnetic resonance imaging of the lumbar spine in people without back pain. N Engl J Med. 331 (2):69-73, 1994
21. Takahashi К et al: A large painful Schmorl's node: a case report. J Spinal Disord. 7(1):77—81, 1994
22. Sward L: The thoracolumbar spine in young elite athletes. Current concepts on the effects of physical training. Sports Med. 13(5):357-64, 1992
23. Walters G et al: Magnetic resonance imaging of acute symptomatic Schmorl's nodeformation. Pediatr Emerg Care. 7(5):294-6, 1991
24. McFadden KD etal: End-plate lesions of the lumbar spine. Spine. 14(81:867-9, 1989
25. Kagen Set al: Focal uptake on bone imaging in an asymptomatic Schmorl's node. Clin Nucl Med. 13(8):61 5-6, 1988
Редактор: Искандер Милевски. Дата публикации: 12.8.2019
Грыжа Шморля – это заболевание, при котором межпозвоночный диск выпячивается не в горизонтальной плоскости, а в вертикальной, и продавливает тело позвонка. Его костная структура разрушается и вдавливается вертикально – вверх или вниз, хрящевая ткань диска заполняет образовавшуюся полость.
Патология часто является наследственной, развивается преимущественно у детей подросткового возраста и пожилых людей при дегенеративных процессах в структурах позвоночного столба.
Что такое грыжа Шморля
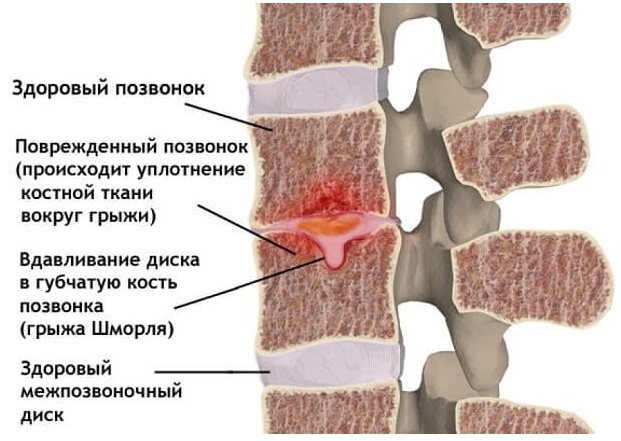
В основном это безболезненный процесс, так как диск уходит внутрь позвонка и не выпячивается за его пределы, поэтому нервные окончания, артерии и спинной мозг не затрагиваются. Болезненные симптомы появляются при развитии и увеличении хрящевого выпячивания, в результате чего межпозвонковый диск почти полностью проваливается в тело вышележащего или нижележащего позвонка, уменьшается пространство между позвонками, возникает сдавливание нервных корешков и иногда — кровеносных сосудов позвоночного столба.
Грыжу Шморля также называют узелком Шморля или вертикальной грыжей. Ее описание сделал ученый Христиан Шморль в 1927 году. Именно его именем назвали эту патологию.
По данным последних исследований заболевание встречается примерно в 75% у людей пожилого возраста. Быстропрогрессирующие выпячивания повышают вероятность компрессионного перелома позвоночника примерно на 10%.
Места возникновения грыжи Шморля
Грыжи Шморля образуются в разных отделах позвоночника. От места нахождения выпячивания зависят симптомы и самочувствие больного.
Вертикальные выпячивания межпозвонкового диска в поясничной зоне появляются чаще, чем в других, так как на этот отдел позвоночника приходится самая большая нагрузка. В большинстве случаев диагностируются у пожилых пациентов.
При прогрессировании патологии возникают боли в спине в области поясницы. Такая локализация грыжи опасна тяжелым осложнением – компрессионным переломом позвоночника при провоцирующих факторах.
Это основное место, где возникают грыжи Шморля. Чаще патология развивается в подростковом возрасте и дает осложнения. У ребенка формируется сколиоз и другие дегенеративные заболевания позвоночного столба.
Поражение грудного отдела.
На начальных стадиях при маленьких размерах не дает болезненных проявлений. При прогрессировании происходит истончение ткани позвонков, хрящ разрастается, начинает касаться структур позвоночного столба, повышается риск развития неврологических нарушений.
Узелки Шморля в шейном отделе позвоночника опасны сдавлением позвоночной артерии, которая идет к головному мозгу и питает его. Это происходит при значительном разрушении структуры позвонков и разрастании межпозвонковых хрящей. У больного возникают головокружения, головные боли, нарушается кровоснабжение головного мозга, что опасно развитием инсульта.
По количеству очагов вертикальные грыжевые выпячивания бывают единичными и множественными. При множественной патологии хрящ входит в костную ткань тела позвонка одновременно в нескольких местах, диск становится ромбовидным, выпячивания появляются с двух его сторон.
Множественные узелки диагностируют примерно в 70% случаев. Они вызывают хронический болевой синдром, который усиливается, если больной вынужден постоянно находиться в одном положении – стоя или сидя.
Причины возникновения
Основное условие развития грыжи Шморля – наследственная предрасположенность. Факторы, которые провоцируют ее появление и дальнейшее прогрессирование:
- быстрый рост в подростковом возрасте – костные структуры развиваются неравномерно, скелет формируется медленнее, чем мягкие ткани, в губчатом теле позвонков появляются пустоты;
- пожилой возраст – начинаются дегенеративные процессы, сопровождающиеся снижением эластичности тканей и прочности костей (остеопороз);
- травма позвоночника, в результате которой деформируется межпозвонковый диск;
- дефицит кальция в организме;
- излишняя физическая активность, занятия профессиональными видами спорта, регулярное поднятие тяжестей.
Симптомы заболевания
Грыжа Шморля формируется постепенно и до определенного момента не касается прилегающих артерий и нервных корешков. Поэтому в течение продолжительного времени грыжа Шморля не вызывает каких-либо симптомов.
Постепенно может появляться болезненность в спине в следующих случаях:
- продолжительная физическая активность;
- подъем тяжелых вещей;
- длительное статичное пребывание в стоячем или сидячем положении;
- удар в спину или грудь.
При прогрессировании выпячивания и увеличении его размеров возникают такие симптомы:
- болезненность, покалывание в мышцах спины;
- ограничение подвижности в грудной зоне позвоночника;
- невозможность долго сидеть без поддержки спины;
- онемение конечностей;
- головокружения, головные боли.
Диагностика
Для подтверждения диагноза и подбора терапии при грыже Шморля пациенту назначают:
- рентгенографию;
- магниторезонансную томографию;
- компьютерную томографию.
Методы лечения грыжи Шморля
При выявлении мелких грыжевых выпячиваний, которые не вызывают боли и дискомфорта, терапия не нужна. Пациенту дают рекомендации относительно ведения здорового образа жизни, полноценного питания, умеренной физической нагрузки. Периодически необходимо проходить обследования для контроля за прогрессированием грыжи.
Если узелки разрастаются и дают болевой синдром, показано комплексное лечение, которое включает:
- прием лекарственных препаратов;
- физиотерапию;
- лечебную физкультуру.
При появлении осложнений, запущенных стадиях узелков Шморля, их сочетании с горизонтальными грыжами может проводиться операция.
Особенность медикаментозного лечения при вертикальных грыжах в том, что нет препаратов, которые могли бы полностью вылечить или устранить выпячивания. Цель терапии – снять болевой синдром, восстановить поврежденные ткани. После курса приема препаратов боль может снова появиться при воздействии провоцирующих факторов.
Что назначают больному:
- Мази и гели для местного применения с обезболивающим и противовоспалительным действием – Диклофенак, Вольтарен.
- Хондропротекторы – способствуют регенерации поврежденных тканей. Это препараты Хондроитин, Терафлекс.
- Миорелаксанты – снимают мышечный спазм, который является причиной болевого синдрома. Назначают Мидокалм, Баклофен.
- Витаминные комплексы – назначают для насыщения тканей необходимыми веществами и укрепления прочности костей.
- Препараты с кальцием и витамином D.
Физиотерапевтические методики при вертикальных грыжевых выпячиваниях направлены на улучшение кровоснабжения и лимфотока в позвоночных структурах, купирование воспаления и устранение застойных процессов. Назначают следующие методы физиотерапии:
- Электрофорез. Это введение лекарственных препаратов местно в очаг поражения с помощью создаваемого аппаратом электрического поля.
- Фонофорез. Предполагает введение активных лекарственных веществ в пораженные ткани путем ультразвука.
- Магнитотерапия. Это воздействие на ткани грыжевого выпячивания магнитным полем.
- Электростимуляция. Методика направлена на стимуляцию кровотока и обменных процессов слабыми разрядами электрического тока.
Физиотерапевтические методики, как и лекарственная терапия, не могут полностью избавить от грыжи. Но их применение в комплексе с другими способами лечения улучшает состояние больного до стойкой ремиссии.
Вытяжение позвоночника, или тракция, проводится на специальных тренажерах. Метод позволяет увеличить расстояние между позвонками за счет растяжения мышечных волокон и связок, в процессе укрепляются мышцы спины.
Процедура проводится под строгим контролем со стороны врача, который определяет нагрузку. Нарушение техники или избыточная нагрузка могут вызывать осложнения.
Хорошие результаты дает одна из современных авторских методик – сочетанное применение подводного вытяжения с подводной светотерапией позвоночника. Предполагает одновременное воздействие инфракрасного света и вытяжение с помощью бандажей в воде.
Один из методов рефлексотерапии – акупунктура. Это введение тонких металлических стерильных игл в биологические точки. Длительность сеанса около 30 – 40 минут.
Иглоукалывание снижает давление диска на позвонки, снимает боль, спазмы сосудов, приостанавливает дегенеративные процессы в костных тканях. Однако доказанной эффективностью, по принципам доказательной медицины, иглорефлексотерапия не обладает.
Цель лечебного массажа при узелках Шморля – облегчить самочувствие и устранить боль, ощущение усталости в спине. Процедуры восстанавливают обмен веществ в структурах позвоночного столба, улучшают общий кровоток и движение лимфы.
Специальной диеты при продавливании позвонков хрящевой тканью не требуется. Есть общие рекомендации:
- Контроль веса. Избыточная масса тела дает дополнительную нагрузку на позвоночник, а недостаток веса ослабляет мышечный корсет.
- Сбалансированное питание. В ежедневном рационе должны содержаться фрукты и овощи для насыщения организма необходимыми питательными веществами.
Необходимо употреблять в пищу продукты, содержащие:
- Кальций – молочные и кисломолочные продукты.
- Магний – шпинат, фасоль, семечки.
- Фосфор – рыба, морепродукты.
- Марганец – водоросли, яйца, куриное филе.
Больному следует отказаться от алкогольных напитков и никотина, это улучшит кровоснабжение и питание тканей.
Лечебная физкультура – обязательный компонент комплексной терапии при грыже Шморля. Комплекс упражнений составляет физиотерапевт с учетом локализации грыжевого выпячивания, его размеров и наличия симптомов.
- укрепить мышечный корсет;
- снять спазмы и напряжение с позвоночника.
Важное условие – упражнения должны выполняться регулярно. При возникновении боли или дискомфорта их следует прекратить.
При проведении мануальной терапии, и особенно с элементами растягивания, как и при тракционной терапии, в позвоночнике создается отрицательное давление. Это влияет на грыжу, заставляя хрящевую ткань возвращаться в исходное положение.
При правильной технике выполнения улучшается кровоснабжение всех структур позвоночника, снимается болевой синдром.
Если при узелках Шморля возникают частые болевые приступы, пациентам назначают ношение ортопедического корсета. Он фиксирует спину, что снимает нагрузку на позвоночник, устраняет боль, минимизирует риски развития неврологических симптомов.
Ортопедический корсет показан тем, кто в силу своей деятельности вынужден продолжительно находиться в одной позе – сидя или стоя.
Необходимости в хирургическом вмешательстве при грыже Шморля зачастую нет. Операцию назначают при сильном разрушении позвонков, больших размерах выпячивания, сочетании с горизонтальной грыжей, что вызывает компрессию спинного мозга.
Применяют следующие методики:
- Лазерная вапоризация. Под воздействием лазерного излучения из межпозвоночного диска выпаривают избыточную жидкость. Пульпозное ядро в середине диска становится меньше, снижается давление на пораженный позвонок.
- Радикальное хирургическое лечение показано при очень крупных размерах грыжи. В ходе операции полностью удаляют диск, заменяя его имплантом.
- Самый частый вид вмешательства на позвонках после ликвидации грыжи – это чрескожная пункционная вертебропластика. Да, грыжи нет, и она не увеличивается, но в позвонке осталась полость, которая ухудшает его прочность. Большая полость чревата переломом позвонка. Поэтому ее заполняют специальным костным цементом, превращая ее в единый монолит.
Возможные осложнения
Грыжа Шморля маленьких размеров не дает симптомов и не опасна для здоровья и жизни. Но при прогрессировании и отсутствии лечения дает осложнения:
- полное вдавливание диска и его дисфункция;
- развитие горизонтальной межпозвоночной грыжи;
- истончение позвонков;
- артроз, спондилоартроз;
- стеноз канала спинного мозга;
- компрессионный перелом позвоночника (при локализации грыжи Шморля в поясничном отделе позвоночника);
Чтобы избежать развития осложнений, лечение грыжи Шморля лучше проходить в клиниках Чехии. Применяемые там методики и комплексный подход значительно улучшат физическое самочувствие, повысят работоспособность и качество жизни.
Прогноз
Бессимптомное течение заболевания не оказывает негативного влияния на деятельность и самочувствие человека. При болевом синдроме необходимо комплексное лечение, сочетающее медикаментозную терапию и физиопроцедуры. Это стабилизирует состояние, приведет к ремиссии.
При отсутствии терапии выпячивание прогрессирует, приобретает большие размеры, начинает сдавливать важные структуры спинномозгового канала. Это опасно развитием осложнений вплоть до полного паралича, то есть обездвиживания больного.
Меры профилактики
Любая физическая активность, которая связана с нагрузкой на спину и выполняется регулярно или слишком активно, может вызвать развитие вертикальной грыжи позвоночника.
Чтобы предупредить формирование грыжевого выпячивания или предотвратить осложнения при уже диагностированных узелках Шморля, следует придерживаться профилактических мер. Необходимо исключить чрезмерную физическую активность на позвоночный столб, особенно в период его роста (в подростковом возрасте), контролировать массу тела, чтобы на позвоночник не ложилась дополнительная нагрузка, не поднимать тяжести. Важно соблюдать умеренность при занятиях силовыми видами спорта.
Грыжа Шморля относится к числу тех редких заболеваний позвоночника, которые не сопровождаются выраженным болевым синдромом и поэтому могут быть диагностированы исключительно по результатам рентгенографии. По разным причинам костные структуры позвонка становятся рыхлыми, в них возникают патологические пустоты. Ткань соседствующего с ним межпозвоночного диска, заполняя эти пустоты, образует в них так называемые хрящевые узелки.
Впервые болезнь была описана немецким ученым – патологоанатомом Христианом Шморлем. По его фамилии она и получила свое официальное название.
- 1. Особенности грыжи Шморля
- 2. Классификация
- 3. Причины патологии
- 4. Симптомы
- 5. Осложнения

Главная отличительная особенность грыжи Шморля от межпозвоночной грыжи или протрузии состоит в том, что патология затрагивает лишь костную ткань позвонков и хрящевую ткань межпозвоночных дисков. Сдавления близлежащих сосудов и спинномозговых корешков не происходит. Это обусловливает безболезненность патологического процесса.
- постепенное истончение позвонков становится предпосылкой компрессионного перелома позвоночника;
- уменьшение толщины межпозвоночного диска делает его менее эластичным, что постепенно ухудшает гибкость позвоночного столба, ведет к стойкому нарушению осанки и сколиозу;
- от возросшей нагрузки страдают дугоотростчатые суставы, увеличивается риск развития их ранних артритов и артрозов;
- грыжа Шморля со временем осложняется межпозвоночной грыжей.


Множественная грыжа Шморля
Грыжи Шморля классифицируют по нескольким признакам в зависимости от различных факторов:
- По размеру. Величина грыжи зависит от места ее образования. Чем крупнее позвонок и значительней сила давления на него, тем активнее проникновение в его тело ткани хряща. Самые крупные грыжи возникают в поясничном отделе. В шейном и грудном отделе - там, где нагрузка на позвонки меньше, - хрящевые узелки обычно более мелкие.
- По количеству поражений. Грыжевые выбухания бывают одиночными или множественными. Дефекты в телах позвонков могут располагаться в одном отделе позвоночника или охватывать весь позвоночный столб.
- По плотности группирования. Грыжи, располагаемые в соседних позвонках, существенно ослабляют данный участок позвоночника. Узелки Шморля, которые поразили один позвонок, но с разных сторон, довольно сильно травмируют его. Вероятность перелома становится крайне высокой.
- По наличию осложнений. Осложненные грыжи ведут к патологиям осанки, межпозвоночным грыжам, компрессионным переломам и другим болезням позвоночника.


Основная причина развития грыж Шморля – снижение плотности костной ткани позвонков. Привести к данному нарушению может целый ряд факторов:
- Патологии роста. В подростковом возрасте (когда ребенок активно растет) костная ткань может отставать в развитии от хрящевой, образуя в теле позвонков так называемые пустоты.
- Генетические наследственные патологии строения позвонков.
- Микротравмы позвонков. Особенно опасны в этом плане постоянные нагрузки на позвоночник, работа с тяжелыми грузами, занятие силовыми видами спорта.
- Травматизация позвоночника на поздних сроках беременности.
- Гипокальциемия. Недостаточное содержание кальция в костях приводит к потере их прочности. Подобная ситуация возможна при его вымывании во время приема диуретиков.
- Остеопороз также ведет к потере прочности костей. Причиной являются дегенеративные процессы, происходящие в организме пациентов в пожилом возрасте.
- Нарушение обмена веществ или кровоснабжения позвоночника – еще одна причина образования грыжи Шморля.

Заболевание не имеет ярко выраженных симптомов, чаще всего характеризуется латентным (скрытым) течением. Причина в том, что поражается исключительно костная ткань, которая не имеет нервных окончаний и сосудов. Этому способствует и невольная стабилизация функционального блока, образовавшегося при внедрении хрящевой ткани диска в тело позвонка. Поэтому определяют болезнь большей частью случайно - во время диагностики других патологий.
Опосредованно на существование узелков Шморля могут указывать следующие признаки:
- повышенная утомляемость пораженного участка позвоночника;
- неярко выраженный болевой (алгический) синдром.
Данные проявления характерны исключительно для вертикального положения позвоночного столба. В положении лежа человек не ощущает никакого дискомфорта в области позвоночника. Появление более выраженных симптомов свидетельствует о том, что развиваются осложнения болезни.

Перелом позвонка - одно из осложнений грыжи Шморля
Нарушение целостности позвонков, прогрессируя, со временем оборачивается тяжелыми для здоровья пациента последствиями. Возрастные изменения приводят к усыханию хрящей и распадению хрящевых узелков в телах позвонков. Вследствие нарушения плотного взаимодействия хрящевой и костной ткани формируются различные осложнения.
Существует три вида осложнений грыжи Шморля:
- 1. При выкрашивании хрящевой ткани из позвонка, расположенного выше диска, создается риск образования межпозвоночной грыжи.
- 2. Если хрящевой узелок располагался в нижнем позвонке, то со временем весь диск погружается в разрушенный позвонок. Данное состояние опасно образованием тяжелой неврологической симптоматики с защемлением крупных нервов и выраженным болевым синдромом. Существует также риск параличей и парезов конечностей.
- 3. Наличие множественных грыж Шморля в позвонке ведет к его повреждению и может закончиться переломом. Особенно опасно в данной ситуации наличие у пациента лишнего веса при существующем остеопорозе.
В подавляющем большинстве случаев лечение грыжи Шморля - консервативное, симптоматическое. Устраняются основные симптомы недуга, предотвращается развитие осложнений.
Грыжу Шморля лечат амбулаторно, в домашних условиях, но под контролем лечащего вертебротерапевта. При отсутствии выраженных симптомов пациент может ходить на работу, но должен соблюдать щадящий режим и строго контролировать смену периодов труда и отдыха.
В тяжелых случаях применяют оперативное вмешательство. Оно заключается в протезировании межпозвоночного диска с одновременным восстановлением поврежденного позвонка.
Пациенту крайне важно сбалансированно питаться. Основу меню должны составлять кисломолочные продукты и рыба. Рекомендуется в достаточном количестве употреблять с пищей белки и кальций. Необходимо ограничить потребление соли.
Больным важно обращать внимание на вес и обязательно корректировать его показатели, если они превышают норму. Исключаются излишние нагрузки на позвоночник, езда на мотоцикле, поднятие тяжестей.
Наиболее часто при грыже Шморля для восстановления хрящей назначаются хондропротекторы (Терафлекс, Инолтра).
Нестероидные противовоспалительные препараты принимают для устранения болевого синдрома (Нимесил, Мовалис). Кроме того, назначают препараты кальция, витамин Д.
Для реабилитации полезна лечебная гимнастика. Специально разработанные упражнения позволяют укрепить мышечный корсет, восстановить гибкость позвоночника. Лечебный массаж восстанавливает кровообращение в пораженной области, снимает боль и спазм мышц, положительно влияет на состояние мышечного корсета.
В некоторых случаях для лечения остеохондроза показана мануальная терапия. Она способствует увеличению межпозвоночного пространства, вследствие чего снимает излишнюю нагрузку с позвонков.
Занятия плаванием снимают напряжение и укрепляют мышцы спины.
В определенных случаях при грыже помогают нетрадиционные методы и народные средства. Эти методы работают только при обращении к грамотным и опытным специалистам:
- Гирудотерапия (наложение пиявок) - стимулирует местное кровообращение, упорядочивает метаболические процессы в организме.
- Апитерапия (лечение пчелами) также полезна как симптоматическое лечение при болевом синдроме. Помогает усилить кровообращение, предотвращает развитие осложнений.
- Иглорефлексотерапия (воздействие специальными иглами на определенные точки и рефлексогенные зоны) - улучшает общее состояние организма, благотворно влияет на кровообращение, устраняет болевой синдром.

Протезирование межпозвоночного диска
Операция применяется только при развитии серьезных состояний, ведущих к осложнениям – тяжелым патологиям позвоночника. В этом случае производится имплантация протеза межпозвоночного диска.
Патологическое отверстие в теле позвонка заполняется костным веществом, взятым из участка кости пациента. В качестве донора часто выбирают подвздошную кость.
В качестве профилактических мер показан активный образ жизни – утренняя гимнастика, пробежки, занятия спортом. Рекомендован режим ограничения нагрузок на позвоночник. Он заключается в контроле веса, правильном и полноценном питании, избегании вредных привычек.
Прогноз заболевания благоприятный. В том случае, если быстрое прогрессирование болезни отсутствует, понадобятся лишь профилактические меры, стабилизирующие процесс. Если развитие недуга идет активными темпами, придется применить полный комплекс лечебных процедур.
При наличии наследственной предрасположенности к заболеванию нужен ежегодный контроль состояния позвоночника путем рентгенологического обследования, магнитно-резонансной томографии и компьютерной диагностики.
Читайте также:


