Краевые эрозии суставных поверхностей
Содержание:
Эрозивный артрит относится к иммунновоспалительным патологиям суставного соединения с развитием эрозивного повреждения хрящевой ткани. 
Этиологические сведения
В соответствии с исследованиями на этапе обострения происходит активное продуцирование лейкоцитов, скопление их в местах воспалительного процесса. Лейкоцитарные клетки начинают продуцировать биологически активные вещества, уничтожающие не только чужеродные белки, но вызывающие смерть собственных соединительнотканных клеток.
Описанные явления и ведут к эрозивным явлениям:
- По причине гибели клеток хрящевые структуры суставного соединения и мягкие ткани повреждаются, а параллельно протекающая нагрузка на артрсоединение провоцирует дегенеративные процессы.
- Воспаление ведет к уплотнению, гипертрофии синовиальной оболочки. Повышается выработка синовиальной жидкости, а она в свою очередь также провоцирует возникновение эрозивных зон.
Острый период ревматоидного артрита (АР) проходит в сопровождении скованности и болевого ощущения в суставном сочленении. С течением описанные ощущения угасают, вплоть до исчезновения. Однако, деструкция сустава может усугубляться с формированием обширной эрозии, приводящей суставное сочленение к обездвиженности.
Разновидности костных эрозий
В ортопедии костные эрозии подразделяются на три разновидности:
- Краевые поверхностные. Формируются преимущественно в мелких суставных сочленениях кистей, особенно в тех точках, где анатомически (либо патологически) хрящевый слой не защищает костные компоненты сустава.
- Компрессионные. Характерные места локализации – пястно-фаланговые артрсоединения. Такая разновидность в основном развивается вследствие околосуставного остеопороза.
- Поверхностная резорбция замыкательной пластины кости. Наблюдается в точке крепления связочного аппарата костной структуре. Обычно наблюдается на латеральном крае шиловидного отростка локтевой кости.
Группы риска
Продолжительность патологического процесса и уровень его активности в прямой зависимости от степени повреждения суставного сочленения.
Существует определенный перечень условий, в которых высока вероятность развития эрозивно-деструктивного процесса:
- Артрсоединения наиболее подвержены эрозивному процессу при ежедневной отечности., а также зависит от площади отека.
- Продолжительная утренняя скованность свидетельствует об остром течении артрита.
- Об активации патпроцесса сигнализирует мягкость сустава при пальпировании (такое состояние обусловлено излишним разрастанием (гипертрофии) синовиальной оболочки).
Болевой синдром не входит в перечень клинической картины эрозивного артрита.
Диагностические мероприятия
С целью постановки соответствующего диагноза используются следующие физио-инструментальные методы:
- Физикальный осмотр вовлеченного в патпроцесс суставного сочленения.
- Рентгенисследование суставного образования (выступает базисным методом).
- Лабораторное исследование крови.
Лечебный комплекс
Эрозивно трансформированное суставное соединение не представляется возможным наладить, на современном этапе можно лишь остановить деструктивный патпроцесс.
Лечебный же процесс в зависимости от степени тяжести бывает медикаментозным, физиотерапевтическим, оперативным.
- С целью терапии осложнений показаны глюкокортикостероидные препараты.
- НПВС.
- Тяжелые формы патологии требуют приема цитостатических средств (азатиоприн, метотрексат).
- Иммуносупрессорные медсредства (элафра, лефлуномид).
- Препараты на основе энзимов (вобэнзим).
В межприступный период назначают физиотерапевтические процедуры: магнито-, озокерито- и лазеротерапия, УФО поврежденного сустава, парафиновое лечение. Огромную роль отводят ЛФК.
Хирургическая методика лечения необходима для восстановления функциональной способности деструктированного суставного образования.

Профилактические мероприятия
В этом случае необходимо уделить внимание профилактическим мероприятиям.
Преимущественно профилактические мероприятия направлены на контроль течения ревматоидного артрита, с целью добиться длительного периода ремиссии.
- Лечение РА необходимо начинать своевременно и как можно раньше. Для этого проводить профилактические осмотры у соответствующих специалистов.
- Необходимо поддерживать подвижность суставных образований. В этом случае показана лечебная гимнастика, умеренная физнагрузка, они будут поддерживать необходимую двигательную активность.
- С целью снижения нагрузки на уже поврежденный сустав рекомендуется использовать сторонние способы – трость, при этом удерживая ее в противоположной поврежденному суставу руке.
Периартикулярное утолщение и уплотнение мягких тканей — наиболее ранний рентгенологический симптом артрита. Наличие данного симптома связано с экссудативно-пролиферативными процессами в параартикулярных тканях и синовиитом (внутрисуставным выпотом). Рентгенологически данные изменения проявляются симметричной или несимметричной сглаженностью контуров или увеличением толщины и понижением прозрачности мягких тканей в воспаленном суставе.
Классическим патологическим проявлением периартрита является отложение солей кальция в мягкие ткани в области сустава с формированием кальцификатов. Они могут быть одиночными, множественными, односторонними или двухсторонними, иметь различные формы и размеры в виде нечетких линейных теней или мелких округлых образований на краях суставных поверхностей.
Тендиниты и теносиновиты наиболее часто обнаруживаются в области запястий. Рентгенологически они проявляются утолщением и уплотнением связок и сухожилий в местах их расположения и прикрепления к костям (энтезопатии).
Остеопороз эпифизов сочленяющихся костей является наиболее ранним, но не специфическим рентгенологическим симптомом полиартрита. Рентгенологическими признаками его являются повышение рентгенпрозрачности костной ткани в эпифизарных концах коротких трубчатых костей, обеднение трабекулярного рисунка в эпифизах костей в виде истончения и частичного исчезновения трабекул, уменьшения количества трабекул на единицу площади, а также истончение замыкательных пластинок суставных поверхностей костей.
Кистевидные просветления костной ткани (кисты) — характерный для полиартрита рентгенологический симптом. Он проявляется в виде множественных, мелких рентгеннегативных образований округлой формы.
Сужение суставной щели. Равномерность сужения суставной щели в латеральных и медиальных отделах сустава — отличительное свойство артрита.
Эрозии суставов. Наличие эрозий суставных поверхностей — наиболее характерный для хронического полиартрита рентгенологический симптом, обнаружение которого в типичных для различных ревматических заболеваний суставах подтверждает диагноз. Длительное отсутствие эрозий в мелких суставах кистей требует проведения дифференциального диагноза между ревматическими заболеваниями, для которых не характерно развитие эрозивного артрита. Появление эрозий связано с разрушением субхондральной замыкательной пластины и участка губчатой кости эпифиза сустава.
Компрессионные эрозии имеют место в том случае, когда происходит провал (коллапс) субхондральной части губчатой кости на фоне околосуставного остеопороза и кистовидной перестройки костной структуры, что приводит к инвагинации суставной поверхности внутрь эпифиза. Типичными местами появления данного типа эрозий являются пястно-фаланговые суставы, где коллапс и инвагинация суставных поверхностей проксимальных эпифизов основных фаланг пальцев и смещение пястных головок в эти участки формируют типичные для полиартрита деформации суставов. Компрессионной эрозией также является внедрение ладьевидной кости запястья в дистальный эпифиз лучевой кости.
Третий тип эрозий выявляется в виде поверхностной резорбции замыкательной пластины кости в месте прикрепления связки и обычно связан с воспалительными изменениями в смежной связке. Появление такой эрозии по наружному краю шиловидного отростка локтевой кости является важной находкой и представляет собой один из ранних рентгенологических симптомов ревматоидного артрита.
Остеолиз — патологический процесс, сопровождающийся рассасыванием кости, при котором костная ткань исчезает полностью и бесследно при отсутствии реактивных изменений со стороны окружающих мягких тканей и оставшейся части кости. Остеолитическую форму ревматоидного артрита нельзя отнести к истинному остеолизу костной ткани. Эта форма заболевания является деструктивным артритом. Однако деструкции костей в этом случае столь значительны, что эпифизы костей разрушаются практически полностью, при этом они значительно уменьшаются в размерах и деформируются, но деструктивные изменения, при всей обширности поражения, не выходят за границы эпифизов костей. При истинном же остеолизе коротких трубчатых костей рассасыванию подвергаются не только эпифизы, но также метафизы и диафизы костей, в отдельных случаях кость может полностью лизироваться, что никогда не бывает при ревматоидном артрите.
Одним из вариантов остеолиза является акроостеолиз ногтевых бугристостей дистальных фаланг пальцев. Истинный остеолиз является крайне характерным, если не сказать патогномоничным, рентгенологическим симптомом псориатической артропатии и системной склеродермии.
Остеонекроз (асептический некроз кости) — омертвение участка костной ткани в субхондральном отделе суставной поверхности кости, обычно связанное с локальным нарушением кровообращения в определенном участке кости. Начальными рентгенологическими проявлениями асептического некроза следует считать повышение рентгенпрозрачности и разрежение трабекулярной костной структуры субхондрального отдела суставной поверхности кости с формированием линейной зоны просветления костной ткани, которая идет параллельно суставной поверхности.
Рентгенологические стадии ревматоидного артрита
Наиболее часто используемой рентгенологической классификацией является деление ревматоидного артрита на стадии по Steinbrocker в различных модификациях.
Выделяются четыре рентгенологические стадии заболевания, отражающие прогрессирование ревматоидного артрита в мелких суставах кистей и дистальных отделов стоп.
- I стадия. Появление периартикулярных утолщений, уплотнение мягких тканей и наличие околосуставного остеопороза. Единичные кистовидные просветления костной ткани. Незначительное сужение суставных щелей в отдельных суставах.
- II стадия. Умеренный (выраженный) околосуставной остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Единичные эрозии суставных поверхностей (1-4). Небольшие деформации костей.
- III стадия. Умеренный (выраженный) околосуставной остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Множественные эрозии суставных поверхностей (5 и более). Множественные выраженные деформации костей. Подвывихи и вывихи суставов.
- IV стадия. Умеренный (выраженный) околосуставной (распространенный) остеопороз. Множественные кистовидные просветления костной ткани. Сужение суставных щелей. Множественные эрозии костей и суставных поверхностей. Множественные выраженные деформации костей. Подвывихи и вывихи суставов. Единичные (множественные) костные анкилозы. Субхондральный остеосклероз. Остеофиты на краях суставных поверхностей.
Рентгенологические изменения в различных суставах у одного пациента могут быть различными, поэтому стадия ревматоидного артрита устанавливается по любому максимально измененному суставу (для начальных стадий ревматоидного артрита) и по суммарному количеству эрозий в суставах кистей и дистальных отделов стоп (для II и III стадии ревматоидного артрита). Рентгенологическая стадия ревматоидного артрита учитывает не только изменения в мелких суставах кистей, но и в дистальных отделах стоп, где типичными для ревматоидного артрита являются II-V плюснефаланговые и I межфаланговые суставы.
Вам поставили диагноз эрозивный артрит, а вы не знаете, то это такое? Это патология аутоиммунной этиологии. Характеризуется образованием эрозий, которые со временем разрушают сустав, нарушают подвижность, вызывают скованность движений. Однажды появившись, патология остается с человеком на всю жизнь. Почему, и как с этим жить? 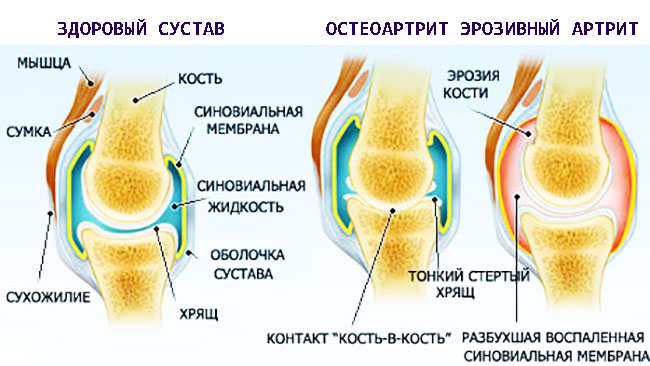
Причины эрозивного артрита
Что происходит при артрите? Почему развивается эрозия даже тогда, когда боли исчезли?
Ученые установили, что в период обострения происходит активное формирование лейкоцитов, накопление их в месте воспаления. Лейкоциты начинают выделять биологически активные вещества, которые не только уничтожают чужеродные клетки, но вызывают гибель собственных клеток соединительной ткани.
Эти процессы и приводят к эрозии:
- Из-за гибели клеток происходит ослабление хряща, поражаются мягкие ткани, а нагрузка на суставы усиливает дегенеративные процессы.
- Воспалительный процесс приводит к уплотнению, разрастанию синовиальной внутрисуставной оболочки. Увеличивается образование синовиальной жидкости, которая провоцирует появление эрозий.
Эрозивный артрит стопы
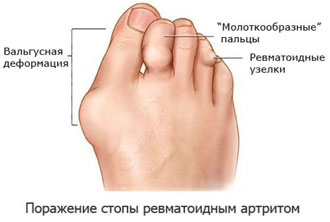
Наиболее часто воспалительный процесс поражает суставы фаланг 2-3 пальцев стопы. Появляется припухлость, боли при ходьбе, кожа над местами воспаления краснеет, повышается температура, наблюдается скованность движений.
Со временем происходит формирование эрозий на головках костей, деформация стопы, могут наблюдаться подвывихи. Развивается воспаление сухожилий, сдавливание подошвенных нервов, парестезия, нарушается походка.
В тяжелых случаях больным приходится приобретать специальную ортопедическую обувь, передвигаться с тростью или с помощью костылей.
Серопозитивный эрозивный ревматоидный артрит – один из видов заболевания с неблагоприятным прогнозом. В организме больного накапливается определенный тип антител, называемых ревматоидным фактором.
Фактор, образованный клетками синовиальной оболочки, вступает в реакцию с иммуноглобулином G, образует иммунный комплекс, оседающий на суставах, а также стенках кровеносных сосудов. Эти комплексы провоцируют воспалительный процесс, повреждающий хрящевую ткань и сам сустав.
Норма ревматоидного фактора в крови не более 25 МЕ/мл. Повышение может сигнализировать как о ревматоидной патологии, так и о перенесенной инфекции. Поэтому фактор – только один из показателей заболевания.
Для установления причины заболевания нужно проводить дифференциальную диагностику. Признаки заболевания, не связанные с деформацией суставов, появлением контрактур, указывают на неэрозивный артрит. Контрактуры, деформации характерны для эрозивного артрита, но для уточнения диагноза обязательно рентгенологическое исследование.
Лечение эрозивного артрита
Лечение, в зависимости от тяжести заболевания, может быть медикаментозным, физиотерапевтическим, хирургическим.
- Для лечения осложнений назначаются глюкокортикоиды (преднизолон, беаметазон).
- Нестероидные противовоспалительные препараты (диклофенак, мелоксиам).
- Тяжелые формы заболевания нуждаются в цитостатиках (азатиоприн, метотрексат).
- Иммуносупрессоры (элафра, лефлуномид).
- Энзимы (вобэензим).

В период временной ремиссии показаны физиотерапевтические процедуры: магнитотерапия, лазеротерапия, ультрафиолетовое облучение пораженных суставов, парафинолечение, озокеритолечение. Важная роль в этот период отводится лечебно-профилактическим упражнениям.
Хирургическое лечение показано для восстановления функций пораженных суставов, например, замена разрушенного или создание из разрушенных тканей нового сустава.
Те, кого мучают боли в суставах, услышав от врача свой диагноз, наверняка задавались вопросом, а что же делать, как уменьшить боли, какие правила профилактики этой неприятной болезни.
Чтобы уберечь свои суставы от развития эрозий, нужно, несмотря на то, что лечение может привести к определенным материальным затратам:
- При появлении даже периодических болей, опухании суставов, сразу же обращаться к ревматологу.
- Выполнять все рекомендации врачей, проводить лечение по индивидуально разработанной схеме. Не бросать выполнение медицинских назначений, только почувствовав облегчение.
- Под руководством специалиста пройти первый курс лечебной физкультуры. Далее самостоятельно выполнять комплексы специальных упражнений.
- При воспалении коленных суставов, стоп некоторое время можно пользоваться тростью, чтобы уменьшить нагрузку на пораженную область.
- Вовремя лечить сопутствующие патологии, особенное внимание уделить сердечно-сосудистой системе. Стоит посетить кардиолога, ортопеда, невролога, прислушаться к их ценным рекомендациям.
Важно: Чрезмерные физические нагрузки не только не приветствуются, но даже запрещены. Основные принципы – посильность, постепенность, сочетание активности и периода покоя для пораженных суставов. И вера в то, забота о своем организме приведет, если не к полному излечению, то к длительной ремиссии и полноценной жизненной активности.
От курения, алкоголя (ну разве что чуть-чуть, иногда, не более глотка). Стараться избегать стрессов, беречься от простуд, сырости. Желательно поддерживать на физиологическом уровне массу тела, обогатить свой рацион качественными растительными маслами, рыбой (не соленой), овощами, фруктами.
Эти продукты помогут уменьшить воспаление в суставах, ведь качественная еда – одно из первейших лекарств для организма.
Заключение
Эрозивный артрит – заболевание, имеющее длительное течение, периоды обострения и ремиссии. Характеризуется появлением эрозий хрящей, соединительной ткани суставов. При малейших симптомах болей, деформации суставов нужно обратиться к ревматологу для уточнения диагноза и назначения лечения. Своевременное посещение врача и выполнение всех его рекомендаций сохранит активность и здоровье.

Эрозивный артрит – это заболевание иммуно-воспалительного характера, которое приводит к необратимым разрушениям суставов. Эрозии могут образовываться при псориатической артропатии, ревматоидном артрите и др.
Причины развития
При обострении ревматоидного артрита лейкоциты начинают очень быстро делиться, это проявление защитной функции организма. В результате в суставе накапливается слишком большое количество таких клеток. Они начинают производить специфические вещества, которые уничтожают чужеродные микроорганизмы. Проблема заключается в том, что эти вещества попутно начинают уничтожать и здоровые ткани суставов, принимая их за чужеродные. В результате сочленение опухает и достаточно сильно болит.
Поражение может происходить двумя путями:
- Вещества, которые противодействуют инфекции, со временем ослабляют хрящ и мягкую ткань между костями сустава. Процесс усиливает постоянная нагрузка на сустав.
- Из-за развития воспаления синовиальная оболочка сустава разрастается и становится намного плотнее. Чрезмерное количество этой жидкости провоцирует развитие эрозии.
Продолжительность развития болезни и уровень активности зависит от того, насколько поражен сустав. Ряд факторов может стимулировать активное протекание патологии:
- вероятность развития эрозии больше, если сустав все время опухает;
- продолжительное ощущение скованности по утрам;
- мягкая структура сустава (к такому состоянию приводит разросшаяся синовиальная оболочка).
Боль не является определяющим фактором развития болезни – они могут возникать из-за разрушения сустава, или других процессов.
Типы патологии
У человека эрозивный ревматоидный артрит может быть трех типов:
- Эрозии краевые поверхностные (чаще всего возникают в маленьких суставах кистей, где хрящ не выполняет защитную функцию для кости.
- Эрозии компрессионные (чаще всего возникают в пястно-фаланговых суставах. Типично формирование на фоне околосуставного остеопороза).
- Резорбция замыкательной пластины кости поверхностная (формируется в месте прикрепления связок. Обычно возникает на наружном крае шиловидного отростка локтевой кости).
Диагностика
Чтобы определить наличие патологического процесса проводят осмотр, исследования и лабораторные анализы. К обязательным относятся:
- осмотр врача, на котором он должен увидеть припухлость, покраснение, деформацию сустава, а также локальное повышение температуры;
- КТ, МРТ или рентген;
- УЗИ;
- общий анализ крови (показывает лейкоцитоз, увеличение ОСЭ и другие признаки воспалительного процесса);
- биохимический анализ крови (показывает ЦРБ, ревматоидный фактор и др.)
Для ранней диагностики наиболее показательные результаты дают МРТ и КТ.
Профилактика

Чтобы предупредить развитие эрозий на пораженных суставах нужно:
- проводить стабильное лечение с целью достичь стойкой ремиссии ревматоидного артрита;
- не переохлаждать сустав;
- правильно питаться;
- контролировать хронические заболевания, если они у вас есть.
Лечением ревматоидного артрита нужно заниматься как можно раньше, чтобы предупредить развитие эрозий. Если процесс начнется – обратить его уже будет практически невозможно. При наличии этого заболевания, следует регулярно проходить обследование у ревматолога и следить за его развитием.
Чтобы сохранить подвижность суставов, нужно заниматься ЛФК, плаванием, выполнять физические упражнения, которые Вам по силам (движения стимулируют выработку внутрисуставной жидкости, которая питает поверхность хряща и выводит продукты обмена из полости).
Чтобы облегчить состояние суставов, следует использовать ортопедические приспособления, разработанные с этой целью (наколенники, налокотники, трость и т.п.)
Остеофиты вертлужных впадин , это костные наросты на истонченной хрящевой ткани, осложнение артроза, затрагивающее область соединения головки бедра с тазовой костью. Заболевание распространено у пожилых людей, развитие патологии диагностируется как коксартроз и может привести к потере подвижности конечностей.

Что провоцирует появление наростов
Анатомия тазобедренного сустава состоит из двух больших костей: бедренной и седалищной. Конструкция напоминает шар. Головка бедра закреплена в углублении вертлужной , находящейся в седалищной кости , впадины. Чтобы не допускать дискомфорта во время трения элементов сплетения друг о друга, на их поверхности есть хрящи.
- Остеофиты тазобедренного сустава: терапия и методы диагностики
- Костные разрастания при остеохондрозе: способы устранения остеофитов
Впадину покрывает хрящевое образование в виде кольца. Она необходима для увеличения площади соприкосновения с головкой бедренной кости. Конструкция окружена капсулой, укреплена мышечным каркасом и связками.
Тазобедренный сустав , наиболее крупный. Он отвечает за передвижение бедра в разные стороны. Чтобы он сохранял двигательные функции и не подвергался развитию остеофитов, необходимо выполнение таких условий:
- в поддерживающих структурах нет повреждений,
- хрящ максимально эластичен,
- близлежащие мышцы в нормальном тонусе,
- хорошее кровоснабжение вертлужных впадин,
- сбалансированный состав и достаточный объем внутрисуставной жидкости.
При отсутствии этих условий начинают происходить изменения необратимого характера в тканях. Вначале нарушается питание больного участка, затем начинаются негативные изменения в субхондральной кости, что провоцирует появление костных разрастаний. Остеофиты расстраивают соответствие анатомических составляющих конструкции, это приводит к дисбалансу в двигательной способности.
Причины развития патологии вертлужных элементов сустава:
- постоянные тяжелые физические нагрузки могут приводить к трансформации вертелов,
- врожденные аномалии у детей, полученные при родах или вследствие генетических сбоев. Повреждается анатомия впадины, сустав, который еще не успел сформироваться,
- избыточная масса тела,
- травмы, сопряженные со снижением тонуса в близлежащих мышцах,
- преклонный возраст,
- коксартрит на фоне инфекции, ревматизма или воспаления в тазобедренном суставе, которое приводит к сбою питания хрящевой ткани и изменениям в составе и объеме окружающей жидкости. В результате этих отклонений может начаться отмирание головки бедренной кости и рост остеофитов на вертлужных углублениях,
- малоподвижный образ жизни , из-за недостаточной нагрузки понижается тонус в поддерживающих мышцах,
- разнообразные поражения опорно-двигательного аппарата: болезни стопы, искривление позвоночника, травмы и патологии коленного сустава.
Если диагностика лабораторных исследования не помогли выявить причину остеофитов во впадинах, речь идет об идиопатическом артрозе.
Признаки развития заболевания
Изменения полости вертлужных впадин и формирование остеофитов на поверхности хрящей имеют характерные симптомы:
- Мышечный тонус снижается.
- В сложных случаях, когда наблюдается выраженная атрофия суставов, серьезные разрушения и пациенту приходится находиться в положении лежа, конечности становятся короче.
- Боль вначале может быть слабовыраженной или отсутствовать, усиливается при активном развитии патологии вертлужной части.
- Объем движений снижается вследствие боли и истончения хряща, деформациями в структуре головки бедренной кости. Остеофиты нарушают двигательную способность.
- Сколиоз может быть и причиной, и осложнением артроза. Если остеофиты затронули одну впадину, больной будет щадить пораженную вертлужную область, больше нагружая здоровую сторону. Длительный дисбаланс нагрузок приводит к боковому искривлению позвоночного столба.
Признаки патологии начинают проявлять себя в результате структурных нарушений в тазобедренном суставе. В пораженной области обнаруживаются остеофиты, кисты, истончения в вертлужной губе, сужение щели, утолщение капсулы. Такие трансформации хорошо видны на снимках МРТ, КТ, рентгена.

Лечебные мероприятия
Специфических симптомов появления костных разрастаний внутри впадины седалищной кости нет, сложно определить болезнь и вовремя начать лечение.
Остеофиты могут не вызывать дискомфорт у больного, но часто приводят к осложнениям. Важно правильно разработать терапевтическую схему. Главный упор делают на ЛФК и физиотерапевтические методы. Когда присутствует боль и воспаление, прописывают курс медикаментов. Часто с обезболивающими препаратами пациенту назначают хондопротекторы, ускоряющие регенерацию хрящевой ткани вертлужных элементов.
- Что такое остеофиты и популярные методы лечения
- Остеофиты на руках: лечение патологии на конечностях
Медикаментозное лечение:
| Противовоспалительные препараты | Помогают устранить болевой синдром. Кроме формы для перорального применения, выпускаются в виде мази, геля. Популярные препараты для снятия отека и воспаления в полости вертлужных впадин при остеофитах , Кетопрофен, Диклофенак, Флексен, Индометацин. |
| Хондопротекторы | Помогают восстановить структуру сустава, вертлужных элементов, остановить рост остеофитов во впадинах. Наиболее эффективные , Глюкозамин, Хондроитин, Румалон |
Физиопроцедуры , хорошее дополнение к основной терапии остеофитов во впадинах, помогают больному быстрее восстановиться и забыть о болезненных ощущениях.

Действенные методики:
- Лечебный массаж. Во время процедуры врач оказывает механическое воздействие на ткани, усиливает кровообращение в них, снимает напряжение в мышцах. Манипуляции уменьшают болевой синдром, сохраняется подвижность больших суставов, остеофиты перестают расти,
- Электрофорез. Чаще назначают литий, серу или цинк. Под влиянием постоянного электрического тока внутри пораженной ткани вертлужной впадины образуется лекарственное депо. Медикамент в течение длительного времени поступает в пораженный участок, оказывая на него лечебное действие,
- ЛФК. Гимнастические упражнения помогают постановить объем движений вертелов и восстановить подвижность. Регулярные занятия помогают развить выносливость и силу в мышцах, поддерживающих суставы. Дозированные нагрузки снижают скорость дегенеративных изменений, остеофиты останавливаются в росте.
- Лечебные ванны. Стимулируют кровообращение, ускоряют обмен веществ и восстановительные процессы в полости вертлужных впадин.
Если консервативная медицина беспомощна, и на поверхности сустава наблюдаются признаки больших остеофитов, пациенту показано хирургическое вмешательство.
Читайте также:


