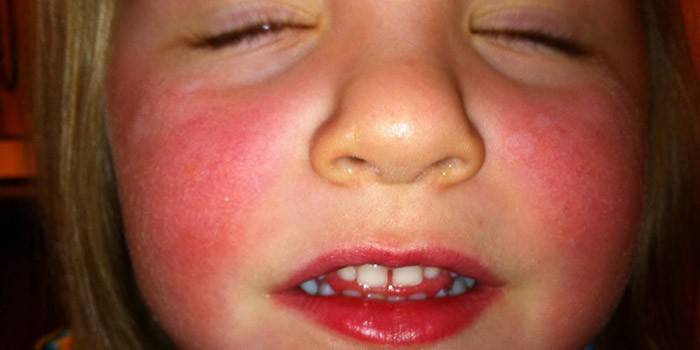
Красные щеки инфекционное заболевание
Проблема, когда на лице красные яркие щеки, у взрослых и детей может быть связана с проявлениями аллергии на коже, но это не единственная причина, которую диагностирует медицинская практика. Воспаления и высыпания часто приносят дискомфорт и могут быть симптомами заболеваний. Причину этого явления нужно выяснять и предпринимать меры. Далеко не всегда яркий румянец на щеках является признаком здоровья.
Что такое красные щеки
Легкий румянец всегда считался признаком здоровья или особенностью скромных людей. С физиологической точки зрения причиной красных щек является прилив крови в эту часть лица. В коже находится большое количество капилляров, которые обеспечивают процессы терморегуляции. С чем связаны повышение температуры тела, прилив крови к лицу и покраснения – не всегда понятно сразу. Причины нужно искать, чтобы скорректировать лечение.
Причины
Основных причин, почему щеки красные, множество. Это:
- колебания эмоционального состояния (эти реакции человек не контролирует, их проявление связано с работой автономной нервной системы, ее симпатического отдела);
- гормональная перестройка организма (подростковый период, климакс);
- прием лекарственных препаратов (особенно гормональных);
- употребление алкоголя;
- в редких случаях – заболевания печени или желудка;
- аллергические реакции;
- гиперчувствительность и заболевания кожи.
Приливы крови, которые внешне проявляются в виде красных щек, вызывают растягивание стенок капилляров и их истончение. В результате происходит застой крови в мелких кровеносных сосудах, выработка вредных веществ. Частое покраснение щек приводит к серьезным последствиям – возникновению купероза. Выявить его в домашних условиях просто, но для лечения необходимо обратиться к врачу.
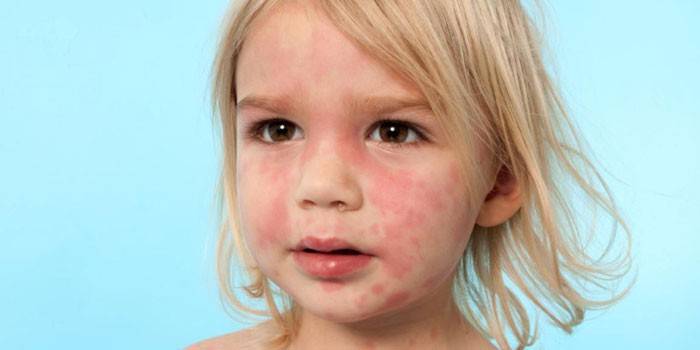
Розовые щечки малыша радуют родителей и воспринимаются как показатель здоровья, бледность кожи маленьких детей беспокоит больше. Если вдруг у ребенка покраснели щеки или это явление наблюдается часто, оно может быть связано с недомоганием или наличием заболевания. Не стоит сразу волноваться, если у ребенка покраснела кожа в силу отдельных факторов:
- после игр в мороз, прогулок в прохладное время года (румянец держится около получаса после возвращения в помещение);
- психологическая реакция ребенка (гнев, застенчивость) – краснота исчезнет, когда ребенок успокоится;
- длительное пребывание на солнце;
- у малышей 1-2 лет покраснения наблюдаются после еды (особенно у тех, кто может кушать самостоятельно, остатки некоторых блюд вызывают раздражение на нежной коже малыша).
Есть причины, которые обязательно должны насторожить внимательных родителей:
- красные пятна на щеках, когда кожа носа и кожа вокруг рта краснеет и горит при прорезывании зубов;
- покраснение всего и лица и подбородка – говорит о сухости и высокой температуре воздуха в помещении;
- красные пятна на щеках у ребенка, шелушение, зуд – появляются при диатезе и аллергии;
- покраснения точечного характера, с последующим появлением бугорков – может быть показателем наличия у ребенка паразитов;
- красные горячие щеки при бледности кончика носа и губ, вялость, плохой аппетит, кашель, повышение температуры – верные признаки воспаления легких;
- красные щеки во время ночного сна – свидетельство заболеваний сердца.
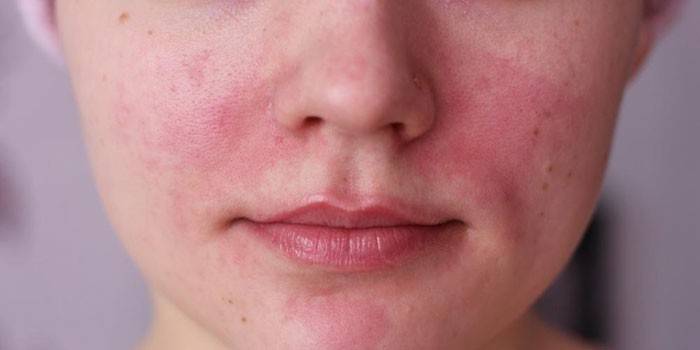
Показателями серьезных заболеваний, аллергических проявлений становится покраснение на щеках у взрослого. Такая реакция проявляется от нескольких часов до нескольких недель. Причин покраснения много: одни связаны с генетическими нарушениями, другие являются простыми реакциями на воздействие окружающей среды. В некоторых случаях пациенту врач рекомендует сдать анализы крови и мочи.
Красная кожа на щеках объясняется одной из причин:
- притоком крови во время физических упражнений;
- аллергическими реакциями;
- гормональными изменениями;
- проблемами с желудочно-кишечным трактом;
- реакцией чувствительной кожи на солнце и ветер;
- инфекционными заболеваниями.
Подростковый возраст с физиологической точки зрения – сложный период. В это время активно запускаются процессы роста, начинают работать половые железы, резко меняется гормональный фон. Организму подростка нужно еще привыкнуть к новым веществам, которые появились у него в крови. С этим могут быть связаны покраснения лица у подростков. При стабилизации уровня гормонов явление исчезает.
Кроме этого в организме подростка наблюдается дисфункция сердечно-сосудистой системы. Сердце растет быстрее, чем кровеносные сосуды, поэтому ему приходится работать в режиме повышенной нагрузки. В связи с этим в подростковом возрасте наблюдаются перепады артериального давления, что может стать причиной красной кожи на щеках. Когда процессы окончательного формирования сердечно-сосудистой системы закончатся, подобные реакции прекращаются.
Аллергия на щеках
Причин появления аллергических кожных реакций с проявлением на лице у детей и взрослых много, к ним относятся:
- токсикозы у беременных;
- хронические инфекционные заболевания;
- нарушение микрофлоры кишечника;
- несформированная иммунная система;
- шерсть домашних животных и реакция кожи / иммунной системы на нее;
- косметика сомнительного качества;
- контактирование с бытовыми химическими чистящими и моющими средствами;
- канцерогены в продуктах питания.
Аллергические проявления – не единственные реакции организма, заболевание проявляется в покраснении и высыпании на других участках внутренних органов, воспалительных процессах на слизистых оболочках ротовой полости, носа, глаз, увеличении лимфатических узлов, появлении признаков экземы, дерматитов. Однозначно не стоит воспринимать красные пятна на лице как безобидную реакцию или эстетический дефект.
Красные щеки как симптом болезни
Самой распространенной причиной красных пятен на лице является аллергия, но есть целый ряд заболеваний, симптомом которых является данное проявление. Например, авитаминоз. Если покраснение на щеках наблюдается весной, на фоне сонливости, хронической усталости, перенесенных инфекционных заболеваний, это связано с отсутствием витаминов. Нарушение гормонального фона является причиной нездорового румянца.
При кожных заболеваниях красные пятна проявляется только на определенных участках, например на щеках:
- грибковые заболевания и другие инфекции вызывают покраснение, зуд, кожа шелушится;
- розацеа относится к хроническим заболеваниям кожи, пятна и высыпания возникают в период обострения и заставляют страдать;
- дерматиты.
Появлением красных пятен на лице характеризуются очень серьезные заболевания, к которым относится волчанка (заболевание соединительной ткани), СПИД, заражение организма паразитическими организмами. Очень важно проследить, когда и при каких обстоятельствах появились красные пятна в первый раз. Только точное установление причины внезапной реакции, наблюдение за периодичностью появления красных пятен на щеках помогают назначать лечение.
Как избавиться
Красноту на щеках нельзя игнорировать. Если кровеносные сосуды находятся близко к поверхности кожного покрова, любое воздействие со стороны окружающей среды вызывает постоянное появление красных участков, такое проявление не требует лечения. Для пребывания на открытом воздухе необходимо нанесение защитного состава. Если это проявление определенных видов аллергии, доктор должен назначить антигистаминные препараты, которые следует пропивать лечебными/профилактическими курсами.

Если краснота связана с другими заболеваниями, например, сердечно-сосудистыми, назначаются соответствующие терапевтические мероприятия, которые направлены на устранение первопричины. Это касается гормональных сбоев, лечения дерматитов. Лечебные мероприятия должен назначить дерматолог. При проведении терапии необходимо:
- придерживаться диеты;
- исключить определенные продукты питания;
- отказаться от косметических кремов;
- забыть о длительном пребывании на солнце;
- не злоупотреблять алкоголем.
Народные средства
Для лечения покраснения кожи на щеках, для устранения других дефектов хорошо умываться отваром из ромашки аптечной, протирать кожу кубиком льда, наносить утром и вечером ухаживающее средство. В народной медицине масса рецептов настоек, напитков, сделать их сможет любой. Они должны помочь организму правильно устранить покраснения на коже. Советы:
- Эффективно решают проблему примочки из березового настоя.
- Хорошо использовать маски их сметаны, меда и оливкового масла.
- Желательно перед сном нанесение на кожу лица растительных масел (подсолнечное, оливковое, другие).
Что такое инфекционная эритема?
Информация для пациентов. Что такое корь? Симптомы, диагност.
- первая болезнь - корь
- вторая болезнь - скарлатина
- третья болезнь - краснуха
- четвертая болезнь - инфекционный мононуклеоз
- пятая болезнь - инфекционная эритема
- шестая болезнь - детская розеола (внезапная экзантема)
У большинства детей парвовирусная инфекция протекает легко и не требует особого лечения. Тем не менее, у некоторых людей, особенно взрослых, это заболевание может протекать весьма тяжело. Заражение парвовирусной инфекцией у беременных женщин может привести к серьезным проблемам со здоровьем у плода. Парвовирусная инфекция также опасна для людей с некоторыми видами анемии, а также у людей с поражениями иммунной системы.
Симптомы парвовирусной инфекции
Большинство людей с парвовирусной инфекцией не имеют никаких симптомов болезни, переносят ее незаметно для себя и в дальнейшем имеют к ней стойкий иммунитет. У тех людей, у которых симптомы все же возникли, клинические проявления будут определяться, главным образом, возрастом заболевшего.
Симптомы парвовируса у детей
Ранние симптомы парвовирусной инфекции у детей могут включать в себя:
- Лихорадку
- Расстройство желудка
- Головную боль
- Насморк
- Характерную сыпь на лице.
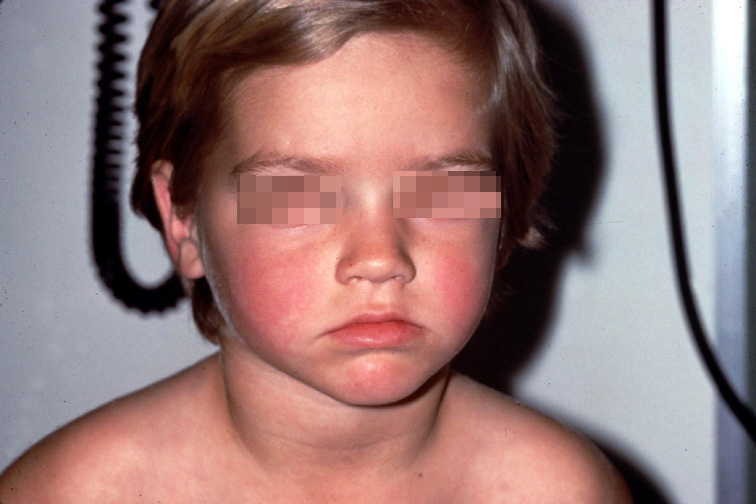
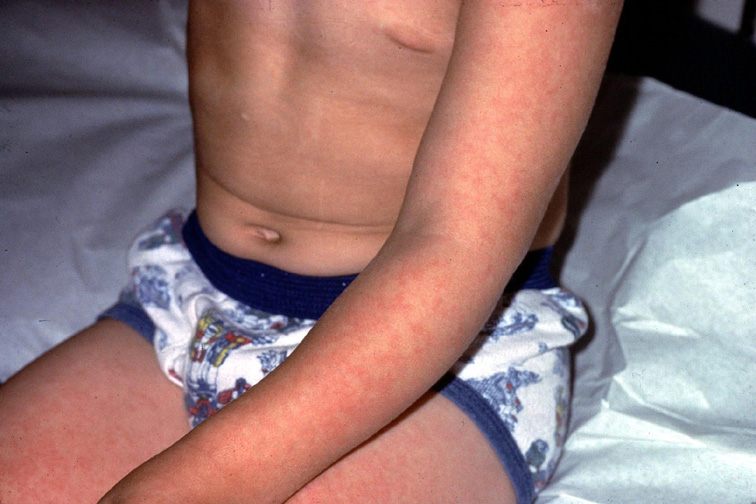
Как правило, сыпь при парвовирусе возникает в конце болезни. Ее можно спутать с другими вирусными экзантемами, или заболеваниями, проявляющимися сыпью. Сыпь может появляться и пропадать в сроки до трех недель, она становится ярче при воздействии на кожу холода или жары.
Симптомы парвовируса у взрослых
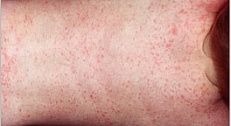
Это заболевание имеет массу названий: детская розеола (roseo.
В большинстве случаев, при заболевании парвовирусной инфекцией, вам не потребуется обращаться к врачу. Однако если вы, или ваш ребенок, имеете отягощающее заболевание, которое увеличивает риск осложнения парвовирусной инфекции, вам все же следует обратиться к врачу.
К таким заболеваниям и состояниям относятся:
- Серповидноклеточная анемия
- Нарушения иммунной системы
- Беременность
Типы парвовируса
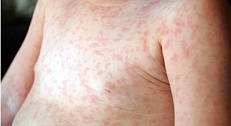
Вы обнаружили сыпь в паху своего грудного малыша? Или озад.
Павовирусная инфекция является наиболее распространенной среди детей младшего школьного возраста, в зимние и весенние месяцы она способна вызывать локальные вспышки. Она распространяется от человека к человеку, так же, как простуда или грипп – через вдыхание инфицированных капелек слюны или совместный контакт с зараженными поверхностями.
Парвовирусная инфекция может также передаваться через кровь. Беременная женщина, заразившись, может передать вирус своему будущему ребенку.
Болезнь заразна в течение недели до появления сыпи. Как только появляется сыпь, больной парвовирусной инфекцией уже не считается заразным и не нуждается в изоляции.
Осложнения инфекционной эритемы
Анемия у взрослых. Определение. О норме. Причины анемии. С.
Парвовирус также может привести к анемии и связанным с ней осложнениям у:
- Нерожденных детей (плодов) у женщин, зараженных парвовирусом во время беременности
- Пациентов с поражением иммунной системы
- Самих беременных женщин.
Парвовирусная инфекция во время беременности иногда поражает эритроциты плода. В некоторых случаях это может привести к развитию тяжелой анемии у плода и спровоцировать выкидыш или мертворождение. Риск этих осложнений максимален в первой половине беременности.
Парвовирусная инфекция может также вызывать тяжелую анемию у людей, имеющих нарушения иммунной системы, которые могут возникнуть в результате:
- ВИЧ/СПИД
- Лечения рака
- Приема препаратов против отторжения пересаженного донорского органа.
Подготовка к визиту врача
Большинству людей с парвовирусной инфекцией не требуется обращаться к врачу. Однако если у вас, или у вашего ребенка, имеется заболевание, осложняющее течение парвовирусной инфекции – вам все же следует обратиться к семейному доктору.
Во время физикального обследования врач будет уделять особое внимание кожной сыпи. Если пациент – девушка или женщина детородного возраста, врач обязательно задаст вопрос о том, есть ли хоть какой-то шанс, что она беременна.
Диагностика инфекционной эритемы
Около половины взрослых людей, в медицинской карте которых нет указаний о перенесенной парвовирусной инфекции, имеют иммунитет к ней. Скорее всего, он развился в результате скрытого течения этой инфекции в детском возрасте.

Краснуха, также называемая коревой краснухой, трехдневной ко.
Однако у людей из групп риска верификация возбудителя, а также определение наличия у них иммунитета к этой инфекции, может быть необходимой, поскольку от этого будет зависеть дальнейшая лечебная тактика и прогноз беременности.
Во время прием врач решит, необходимо ли дальнейшее обследование и в каком объеме.
Лечение парвовирусной инфекции
Неосложненные случаи парвовирусной инфекции проходят самостоятельно. На время клинических проявлений может быть показан домашний режим и симптоматическое лечение.
Пациенты с тяжелой анемией могут быть госпитализированы для круглосуточного медицинского наблюдения и переливания препаратов крови. Людям, имеющим ослабленную иммунную систему, могут быть назначены инъекции иммуноглобулина (донорские антитела) для подавления инфекции.
Что такое скарлатина Скарлатина - бактериальное инфек.
Не давайте детям и подросткам аспирин! Прием этого препарата в детском возрасте может провоцировать синдром Рея - редкое, но потенциально опасное для жизни состояние.
Не следует назначать изоляцию больному ребенку. Вы не узнаете, болен ли ваш ребенок парвовирусной инфекцией до появления сыпи, а после появления сыпи – он уже не считается заразным.

Если постоянно краснеют щеки, это вызывает у многих людей эстетический дискомфорт, и может даже спровоцировать появление комплексов. Не стоит сразу переживать, если возникла такая проблема, поскольку она может быть связана с физиологическими или эмоциональными факторами. Хотя иногда она может быть симптомом опасных заболеваний, поэтому в причинах появления гиперемии на коже щек необходимо разобраться детальнее.
Непатологические и физиологические причины красноты щек

Также наблюдается гиперемия кожи лица после умывания теплой водой и вытирания ее жестким полотенцем. Применение агрессивных средств по уходу за кожей – еще один фактор, способный привести к этой проблеме.
Причины, по которым горят щеки и красные, также могут быть связаны с применением некоторых медикаментозных препаратов. У некоторых женщин гиперемия эпидермиса на лице наблюдается в период менструации и при беременности. Все это физиологические явления, которые не требуют специфического лечения. В этом случае вполне подойдет симптоматическая терапия.
К другим причинам, почему щеки постоянно красные, можно отнести употребление алкоголя и изменение гормонального фона, не обусловленное нарушением деятельности эндокринной системы.
Это интересно. Наверняка, каждый из нас задавался вопросом, каковы причины того, что у взрослого щеки бывают красные после употребления алкоголя. Дело в том, что спиртное ускоряет кровообращение, расширяет сосуды, вызывает чувство жара, поскольку обладает согревающими свойствами. Заметьте, что когда вы применяете наружные мази или растворы для растирания на основе спирта, то кожа станет красной. Точно также действует этанол изнутри.
Патологические причины гиперемии эпидермиса на лице
Причины, почему краснеют щеки у взрослого, могут быть вовсе не безопасными. При многих заболеваниях гиперемия кожных покровов является одним из тревожных симптомов, при других – основным признаком скрытого течения патологического процесса. Что это за болезни? Рассмотрим их по группам.
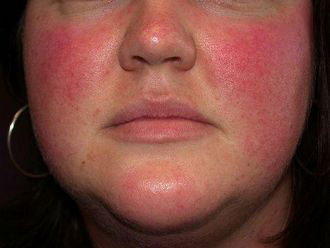
Если сильно щиплет щеки, они приобрели пунцовый цвет и стали горячими, то это может быть следствием:
- Грибковых или бактериальных кожных поражений. Дерматомикозы, стрептодермия, стафилодермия – это лишь самый малый перечень инфекционных патологий, являющихся причинами, почему щеки красные, чешутся, болят и шелушатся.
- Розовых угрей. Эта болезнь еще носит название розацеа. Поначалу щеки становятся красными и горят, а затем к этому симптому присоединяются еще и высыпания.
- Демодекоза. Это заболевание развивается при поражении кожных покровов демодексом – клещом. В данном случае человек вполне может задаваться вопросом, почему без причины краснеют щеки, ведь, на первый взгляд, объяснения появлению гиперемии нет.
Важно! Такие заболевания требуют обязательного лечения, которое должно назначаться только врачом, и проводиться под его тщательным наблюдением.
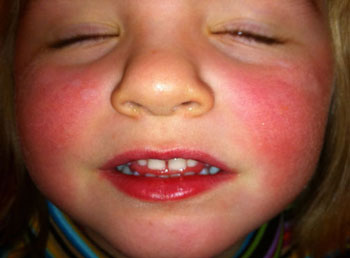
Аллергия – это заболевание, которое является одной из самых распространенных причин красных щек у взрослого, которые зудят и горят. Такая реакция может быть вызвана многочисленными провокаторами:
- продуктами питания,
- элементами декоративной косметики,
- медикаментозными препаратами,
- средствами по уходу за кожными покровами,
- шерсть,
- пыльцу растений,
- предметы бытовой химии.
Не менее распространенными причинами того, от чего краснеют щеки, являются заболевания некоторых органов, или же нарушения в работе целых желез внутренней секреции:
На заметку. Красные щеки у подростка могут наблюдаться на протяжении и пубертатного периода. В это время организм переживает серьезную гормональную перестройку, а повышенный уровень половых и тиреоидных гормонов вполне способен спровоцировать появление румянца и угревых высыпаний на лице.
Как избавиться от красных щек
Если причина покраснения кожи лица кроется в сильных эмоциях, то ничего делать не нужно – гиперемия пройдет сама. При физиологической и непатологической обусловленности пунцовых щек можно скорректировать рацион и образ жизни, уменьшить время нахождения под прямыми солнечными лучами, или на холодном воздухе.
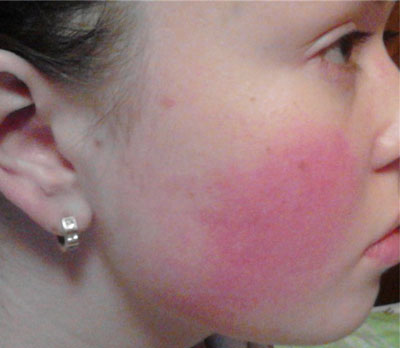
При безопасных гормональных отклонениях (например, в период беременности, пубертатного периода и пр.), сопровождающихся покраснением кожи лица, можно прибегнуть к применению народных средств:
- Сока алоэ, которым нужно обрабатывать гиперемированные участки эпидермиса 2 – 3 раза в день. Также хорошо действует кашица, сделанная из свежесрезанного листа этого растения.
- Протирания кожи спиртовой настойкой прополиса утром и вечером. Но перед применением этого средства необходимо убедиться в отсутствии аллергии на прополис, и гиперчувствительности к этанолу.
- Свежеотжатого сока подорожника. Им протирается лицо перед отходом ко сну.
Если же причина не безобидна, то для начала необходимо понять, признаком какой болезни является румянец на щеках. При куперозе могут применяться инструментальные методы удаления сосудистой сеточки на коже. В частности, их можно убрать при помощи лазерной терапии, но для этого понадобится проведение не меньше 5 сеансов манипуляции.
Этим же способом можно избавиться от неэстетического явления при гипертонии или других сердечно-сосудистых патологиях или сахарном диабете. Но стоит помнить, что саму болезнь такая симптоматическая терапия не устранит, поэтому все дальнейшие шаги пациент должен принимать исключительно совместно с лечащим врачом – кардиологом или эндокринологом.
Сыпь. Инфекционные заболевания у детей.
Сыпь! С температурой или без, мелкая и крупная, зудящая и не очень, "пузырьками"; или "бляшками" — она всегда одинаково пугает родителей, ведь найти причину "высыпаний" порой бывает непросто. Неожиданно покрывшийся красными пятнами ребенок и сам напоминает ожившего монстра, и жизнь родителей превращает в фильм ужасов. Бояться не надо, надо лечиться!
Ветрянка, или ветряная оспа
Возбудитель: вирусварицелла-зостер (Varicella-Zoster virus, VZV).
Способ передачи: воздушно-капельный. Передается от больного человека здоровому при разговоре, кашле, чихании.
Иммунитет к ветрянке: пожизненный. Вырабатывается либо в результате болезни, либо после вакцинации. У детей, чьи матери болели ветрянкой или были привиты от нее, иммунитет к ветряной оспе передается от матери внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 10 до 23 дней.
Заразный период: весь период сыпи +5 дней после последнего высыпания.
Проявления: красные точки появляются одновременно с подъемом температуры. Впрочем, иногда температура может оставаться нормальной или повышаться незначительно. Пятнышки очень быстро превращаются в одиночные пузырьки-везикулы, наполненные прозрачной желтоватой жидкостью. Вскоре они подсыхают и покрываются корочками. Отличительная особенность ветрянки — сыпь на голове под волосами и на слизистых (во рту на веке и т.д.). Очень часто эта сыпь чешется.
Лечение: ветряная оспа проходит самостоятельно, поэтому лечение может быть только симптоматическим: сбить температуру, обработать зудящую сыпь зеленкой (для того чтобы, расчесывая пузырьки, ребенок не занес туда дополнительную инфекцию), дать антигистаминный препарат, чтобы чесалось меньше. Купаться при ветрянке можно! Но при этом нельзя растирать пораженные места — вместо этого нужно аккуратно промакивать их полотенцем.
Важно: использовать зеленку или другие красители (фукорцин и т.д.) нужно и для того, чтобы не пропустить очередные высыпания, — ведь намазанными будут только старые пятнышки. Так же проще отследить и появление последнего очага сыпи.
Простой герпес
Возбудитель: вирус простого герпеса. Бывает двух типов: вирус простого герпеса I типа вызывает высыпания в области рта, II типа — в области половых органов и заднего прохода.
Способ передачи: воздушно-капельный и контактный (поцелуи, общие предметы обихода и т.д.).
Иммунитет: не вырабатывается, болезнь протекает с периодическими обострениями на фоне стресса или других инфекций (ОРВИ и т.д.).
Заразный период: все время высыпаний.
Проявления: за несколько дней до появления сыпи могут отмечаться зуд и болезненность кожи. Потом в этом месте появится группа тесно расположенных пузырьков. Температура поднимается крайне редко.
Лечение: специальные противовирусные мази, например с ацикловиром и т.д.
Важно: мазь использовать сразу после возникновения зуда и болезненности еще до появления пузырьков. В этом случае высыпания могут и вовсе не возникнуть.
Синдром "рука-нога-рот"
(от английского названия Hand-Foot-and-Mouth Disease, HFMD), или энтеровирусный везикулярный стоматит с экзантемой.
Способ передачи: фекально-оральный и воздушно-капельный. Вирус передается от человека к человеку при общении, разговоре, использовании общих предметов обихода (посуда, игрушки, постель и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Инкубационный период: от 2 дней до 3 недель, в среднем — около 7 дней. Заразный период: с начала заболевания.
Проявления: вначале повышается температура и начинается стоматит: высыпания на слизистой рта, боль при приеме пищи, обильное слюноотделение. Температура держится нередко на ее фоне отмечается понос, в некоторых случаях появляются насморк и кашель. На второй-третий день болезни появляется сыпь в виде одиночных пузырьков или небольших пятнышек. Название болезни идет от мест дислокации сыпи: она располагается на кистях, стопах и вокруг рта. Сыпь держится после чего бесследно исчезает.
Лечение: специфического лечения нет, используются симптоматические средства для снижения температуры и облегчения боли при стоматите. Заболевание проходит самостоятельно, осложнения возможны только в случае присоединения бактериальной или грибковой инфекции в полости рта.
Поставить диагноз энтеровирусного везикулярного стоматита нелегко, т.к. сыпь проявляется не сразу и очень часто ее расценивают как проявление аллергии.
Важно: несмотря на активное использование в лечении стоматита различных обезболивающих средств, первые несколько дней ребенку может быть очень больно есть. В таких случаях хорошо использовать максимально жидкую пищу (молоко, кисломолочные продукты, молочные коктейли, детское питание для малышей, супы и т.д.) и давать ее через соломинку. Обязательно следите за температурой пищи: она не должна быть ни холодной, ни слишком горячей — только теплой.
Розеола
(внезапная экзантема, шестая болезнь)
Возбудитель: еще один представитель славного семейства герпесвирусов — вирус герпеса типа.
Способ передачи: воздушно-капельный. Инфекция распространяется при разговорах, общении, чихании и т.д.
Иммунитет: после перенесенного заболевания — пожизненный. У детей до 4 месяцев есть иммунитет, полученный внутриутробно, от матери. Инкубационный период:
Заразный период: все время заболевания.
Проявления: внезапный подъем температуры и через дней ее самопроизвольное снижение. Одновременно с нормализацией температуры появляется розовая мелко- и среднепятнистая сыпь. Располагается она преимущественно на туловище и, как правило, не вызывает зуда. Проходит самостоятельно через 5 дней.
Лечение: только симптоматическая терапия — обильное питье, снижение температуры и т.д.
Заболевание проходит самостоятельно, осложнений практически нет.
Розеолу нередко называют псевдокраснухой, т.к. кожные проявления этих болезней очень похожи. Отличительной чертой розеолы является появление высыпаний после падения температуры.
Важно: как и в случае с энтеровирусным стоматитом, сыпь, появившуюся не в первый день болезни, часто расценивают как аллергическую, Иногда их действительно сложно отличить, но аллергическая сыпь, как правило, довольно сильно чешется, при розеоле же зуда быть не должно.
Краснуха
Возбудитель: вирус краснухи (Rubella virus)
Способ передачи: воздушно-капельный. Вирус передается при общении, кашле, разговоре.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели краснухой или были привиты от нее, иммунитет к краснухе передается внутриутробно и сохраняется первые месяцев жизни.
Инкубационный период: от 11 до 24 дней.
Заразный период: с дня от заражения и до полного исчезновения сыпи + еще 4 дня.
Проявления: повышается температура. На лице, конечностях, туловище появляется мелкая, бледно-розовая, не зудящая сыпь, и одновременно с этим увеличиваются заднешейные лимфоузлы. Температура держится не больше а сыпь проходит на 2-7-й день от возникновения.
Лечение: только симптоматическая терапия: обильное питье, при необходимости снижение температуры и т.д. Дети переносят болезнь легко, а вот у взрослых часто бывают осложнения. Краснуха особенно опасна в первом триместре беременности: вирус проникает через плаценту и вызывает у ребенка врожденную краснуху, в результате которой у новорожденного могут быть глухота, катаракта или порок сердца. Поэтому всем, особенно девочкам, настоятельно рекомендуется проводить курс вакцинации от этого заболевания.
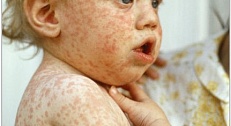
Возбудитель: вирус кори (Polinosa morbillarum)
Способ передачи: воздушно-капельный. Необычайно заразный и очень летучий вирус кори может не только передаваться при непосредственном общении с больным человеком, но и, например, распространяться по вентиляционным трубам, заражая людей в соседних квартирах.
Иммунитет: пожизненный. Вырабатывается либо после болезни, либо после вакцинации. Детям, чьи матери болели корью или были привиты от нее, иммунитет к кори передается внутриутробно и сохраняется первые месяцев жизни.
Заразный период: С двух последних дней инкубационного периода до дня высыпаний/
Проявления: повышение температуры, кашель, осиплость голоса, конъюнктивит. На 3-5-й день болезни появляются яркие, крупные иногда сливающиеся пятна на лице, при этом температура сохраняется. На день сыпь появляется на туловище, на на конечностях. Примерно на четвертые сутки от момента возникновения высыпания начинают угасать в таком же порядке, как и появились.
Лечение: симптоматическая терапия: обильное питье, затемненная комната (т.к. конъюнктивит сопровождается светобоязнью), жаропонижающие. Детям до 6 лет назначают антибиотики для предотвращения присоединения бактериальной инфекции. Благодаря вакцинации корь стала сейчас довольно редким заболеванием.
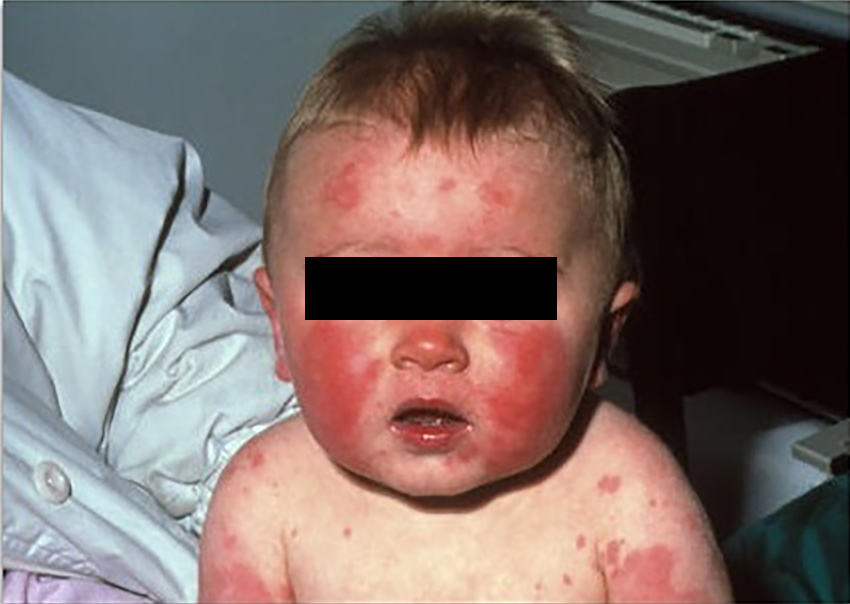
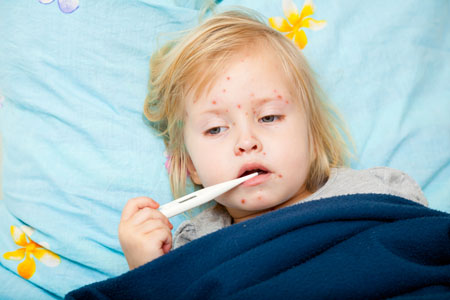
Инфекционная эритерма, или пятая болезнь
Возбудитель: парвовирус В19
Способ передачи: воздушно-капельный. Чаще всего инфекция встречается у детей в организованных детских коллективах — яслях, детских садах и школах.
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: инкубационный период + весь период болезни.
Проявления: все начинается как обычное ОРВИ. В течение дней ребенок ощущает некоторое недомогание (болит горло, небольшой насморк, головная боль), но стоит ему "поправиться", как на фоне полного здоровья, без всякого повышения температуры, появляется красная, сливающаяся сыпь на щеках, больше всего напоминающая след от пощечины. Одновременно с этим или через несколько дней возникают высыпания на туловище и конечностях, которые образуют "гирлянды" на коже, но при этом не чешутся. Красный цвет сыпи быстро сменяется синевато-красным. На протяжении последующих двух-трех недель держится невысокая температура, а сыпь то появляется, то исчезает, в зависимости от физических нагрузок, температуры воздуха, контакта с водой и т.д.
Лечение: специфического лечения нет, только симптоматическая терапия. Заболевание проходит самостоятельно, осложнения бывают крайне редко.
Скарлатина
Возбудитель: бета-гемолитический стрептококк группы А.
Способ передачи: воздушно-капельный. Возбудитель передается при разговоре, кашле, использовании общих предметов обихода (посуда, игрушки и т.д.).
Иммунитет: после перенесенного заболевания — пожизненный.
Заразный период: первые несколько дней заболевания.
Проявления: болезнь начинается так же, как и обычная ангина (боль в горле, температура). Характерные для скарлатины высыпания появляются на 1-3-й день от начала заболевания. Сыпь мелкая, ярко-розовая, располагается в основном на щеках, в паху и по бокам туловища и через дней проходит. Носогубный треугольник остается бледным и свободным от сыпи — это отличительный признак скарлатины. После исчезновения сыпи на ладонях и стопах начинает активно шелушиться кожа.
Лечение: только антибиотиками широкого спектра действия. Очень важно начать лечение как можно раньше, т.к. скарлатина может спровоцировать развитие таких аутоиммунных заболеваний, как ревматизм, гломерулонефрит, аутоиммунное поражение головного мозга.
Иногда болезнь протекает в стертой форме, без выраженного повышения температуры, воспалений в горле и сыпи. В таких случаях родители замечают только внезапно начавшееся шелушение на ладонях. Если это произошло — надо обязательно консультироваться с врачом.
Важно: так как скарлатина может провоцировать развитие серьезных аутоиммунных заболеваний, то для ранней диагностики возможных осложнений врачи рекомендуют делать анализы крови и мочи. В первый раз их сдают во время болезни, а потом повторяют через две недели после выздоровления, Тогда же рекомендуется сделать и электрокардиограмму.
Суламифь Вольфсон, врач-педиатр,
сотрудник Клиники питания НИИ питания РАМН
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:


