Критерии острой ревматической лихорадки киселя джонса нестерова
Большие критерии
Малые критерии
Данные, подтверждающие предшествовавшую А-стрептококковую инфекцию
подкожные ревматические узелки
Позитивная А-стрептококковая культура, выделенная из глотки, или положительный экспресс-тест определения А-стрептококкового антигена.
повышение или повышающиеся титры противострептококковых антител (АСЛО, антиДНКаза В)
повышенные острофазовые реактанты: СОЭ, С-реактивный белок
удлинение интервала PR на ЭКГ, признаки митральной и/или аортальной регургитации при Доплер-ЭхоКГ
Наличие двух больших критериев или одного большого и двух малых в сочетании с данными, документировано подтверждающими предшествовавшую инфекцию стрептококками группа А, свидетельствуют о высокой вероятности ревматизма.
Главная опасность ревматизма заключается в вовлечении в процесс сердца, что может окончиться фатально уже на острой стадии течения болезни или привести к ревматическому поражению сердца, хроническому состоянию, вызванному фиброзным перерождением и деформацией клапанов.
Артрит — наиболее частое клиническое проявление ревматизма. При его развитии суставы становятся болезненными, горячими на ощупь, припухшими, кожа над ними гиперемирована, иногда появляется внутрисуставной выпот. Обычно поражаются голеностопные, коленные, локтевые суставы или запястья. Плечевые, бедренные суставы, а также мелкие суставы кистей и стоп могут быть вовлечены в патологический процесс, но почти всегда — наряду с другими суставами.
Кардит имеет разнообразные клинические симптомы: шумы в сердце, шум трения перикарда, кардиомегалия, недостаточность кровообращения. Сердечная недостаточность, развившаяся в острой фазе болезни, может привести к смерти больного. Возникшее острое поражение клапанов может приобрести хроническую форму и привести к серьезной инвалидизации пациента. Клиническая картина может варьировать от стремительного фатального течения до вялого, незаметного воспаления. У подавляющего большинства больных с кардитом симптомы со стороны сердца могут отсутствовать. Они возникают лишь в тяжелых случаях при развитии сердечной недостаточности или накоплении перикардиального выпота.
Клинический диагноз кардита может быть поставлен при наличии одного или более из следующих условий:
появление новых или изменение характера старых органических шумов сердца
заметное увеличение размеров сердца, подтвержденное рентгенологически
выслушивание шума трения перикарда или появление перикардиального выпота (ЭхоКГ)
возникновение симптомов застойной сердечной недостаточности.
Хорея — это расстройство центральной нервной системы, характеризующееся внезапными бесцельными, беспорядочными движениями, мышечной слабостью, эмоциональной нестабильностью. Это позднее проявление ревматизма. Латентный период длится до нескольких месяцев, и болезнь становится клинически выраженной спустя продолжительное время после предшествующей стрептококковой инфекции.
Клинические признаки хореи нарастают постепенно. Пациенты становятся необычайно нервозными и суетливыми, у них возникают трудности при письме, рисовании и выполнении работ руками. Они спотыкаются или падают при ходьбе, роняют вещи, на лице появляются гримасы. По мере прогрессирования болезни, спазматические движения распространяются на все туловище. Мышечная слабость может быть настолько выражена, что больной теряет способность передвигаться, говорить или сидеть. Нередко развиваются параличи. Симптомы усиливаются при возбуждении, напряжении или утомлении, но стихают во время сна.
Краевая эритема. Для ревматизма характерна розовая быстро исчезающая сыпь. Эритематозные области часто имеют четкие центры и круглые или звездчатые края. Размеры их существенно варьируют. Локализуются главным образом на туловище и проксимальных отделах конечностей. На лице практически не встречаются. Эритема носит транзиторный, мигрирующий характер, может возникнуть под действием тепла, не сопровождается зудом или уплотнением кожи, не возвышается над уровнем кожи, при надавливании бледнеет, быстро исчезает без остаточных явлений (пигментаций, шелушения, атрофических изменений).
Подкожные ревматические узелки — это округлые плотные безболезненные образования небольших размеров, не более булавочной головки. Подвижность кожи над ними сохранена. Характерна их локализация на разгибательной поверхности суставов, в области лодыжек, ахилловых сухожилий, на коже головы, над лопатками и вдоль остистых отростков позвонков. Претерпевают обратное развитие от 2 недель до 1 месяца.
К малым признакам проявления ревматизма относятся лихорадка, артралгия, боли в области живота, тахикардия и носовые кровотечения.
Лечение ревматизма проводится терапевтами и ревматологами. Профилактика первичных ревматических атак заключается в раннем и адекватном лечении инфекционных поражений глотки, вызванных стрептококками группы А. Профилактика рецидивов — регулярное внутримышечное введение пенициллина пролонгированного действия.
Основные проявления:
4. Подкожные ревматические узелки
5. Кольцевидная эритема
6. Ревматический анамнез: связь с перенесённой носоглоточной стрептококковой инфекцией, наличие больных ревматизмом в семье (предложен А.И. Нестеровым)
7. Доказательства ex juvantibus – улучшение течения болезни под влиянием 3 – 5 дневного антиревматического лечения.
Дополнительные критерии (по А.И. Нестерову):
1. Повышение температуры
2. Адинамия, утомляемость, слабость
3. Бледность кожных покровов
5. Носовые кровотечения
6. Абдоминальный синдром
· Специальные (главным образом лабораторные показатели) (Нестеров А.И. 1972)
1. Лейкоцитоз (нейтрофильный)
появление С-реактивного белка
повышение уровня α2 и γ- глобулинов
повышение сывороточных мукопротеидов, гликопротеидов
3. Патологические серологические показатели: стрептококковый антиген в крови, повышение титров АСЛ-О, АСК, АСГ.
4. Повышение проницаемости капилляров
Указанные критерии неоднократно модифицировались Американской кардиологической ассоциацией и в настоящее время, в соответствии с рекомендациями ВОЗ, они применяются в качестве международных для диагностики ОРЛ (первой атаки ревматической лихорадки).
Критерии Джонса, применяемые для диагностики ОРЛ (в модификации Ассоциации ревматологов России АРР, 2003г)
| Большие критерии | Малые критерии | Данные, подтверждающие предшествующую А-стрептококковую инфекцию |
| 1. Кардит 2. Полиартрит 3. Хорея 4. Кольцевидная эритема 5. Подкожные ревматичес-кие узелки | Артралгии Лихорадка (>38ºС) Повышенные острофазовые показатели: СОЭ (>30 мм/ч), С-реактивный белок (≥ 2 норм) Удлинение интервала PR на ЭКГ Признаки митральной и/или аортальной регургитации при Допплер – ЭхоКГ. | Позитивная А-стрептококковая культура, выделенная из зева, или положительный тест быстрого определения А-стрептококкового антигена. Повышенные или повышающиеся титры противострептококковых антител (АСЛ-О, АСК, АСГ, анти - ДНКаза В). |
Наличие 2-х больших критериев + данные, подтверждающие А – стрептококковую инфекцию или 1-го большого и 2-х малых + данные, подтверждающими предшествующую А – стрептококковую инфекцию, свидетельствуют о большой вероятности ОРЛ.
Однако ни один диагностический критерий не является строго специфичным для ОРЛ, поэтому трудности в раннем распознавании заболевания и дифференциальной диагностике с другими нозологиями сохраняются по-прежнему.
В типичных случаях первые признаки острой ревматической лихорадки выявляются через 2-3 недели после ангины, фарингита.
К ранним симптомам первичного ревмокардита относится нарушение частоты сердечных сокращений по типу тахикардии или брадикардии, а также повышение температуры тела. Наряду с этим может наблюдаться нарушение атриовентрикулярной проводимости (АВ-блокады I, реже II степени). К характерным признакам относится расширение границ сердца, преимущественно влево, приглушение и ослабление тонов сердца, которое выявляется у большинства больных. Достаточно часто при первичном ревмокардите обнаруживается появление дополнительного III и реже IV тонов.
По рекомендации AHA, основным критерием ревмокардита является вальвулит, который проявляется сердечным шумом:
· систолический шум митральной регургитации вместе с протодиастолическим шумом аортальной регургитации или без него;
· преходящий верхушечный мезодиастолический шум (в сочетании с миокардитом и/или перикардитом).
При ревматизме наиболее характерным является поражение митрального клапана (митральный клапан поражается в 85% случаев, реже встречается двухклапанное поражение, ещё реже поражается изолированно аортальный клапан). Именно вальвулиту митрального клапана отводится основная роль в формировании клапанных пороков сердца.
В настоящее время эхокардиография (ЭхоКГ) с использованием Допплеровской техники (Допплер-ЭхоКГ) рассматривается как наиболее важный инструментальный метод для диагностики ревмокардита, позволяя оценить анатомическую структуру сердца, состояние внутрисердечного кровотока, а также установить наличие перикардиального выпота. ЭхоКГ помогает объективизировать признаки клапанного поражения сердца. При ревматическом вальвулите створки клапана утолщены, рыхлые по краю.
В настоящее время выделены ЭхоКГ-критерии ревматического эндокардита, которые могут быть использованы в любой возрастной группе.
ЭхоКГ-признаки ревматического эндокардита митрального клапана:
· краевое булавовидное утолщение передней створки митрального клапана
· гипокинезия (снижение подвижности) задней створки митрального клапана
ЭхоКГ признаки ревматического эндокардита аортального клапана:
· ограниченное краевое утолщение створок аортального клапана
· преходящий прогиб (пролапс) створок
Исход острой ревматической лихорадки определяется частотой формирования порока сердца. Процент случаев формирования порока сердца после первой атаки ревматизма снизился в 2,5 раза и составляет в настоящее время 15-25% (у детей и подростков) преимущественно при тяжёлом течении заболевания. Формирование порока сердца после одной атаки ревматизма у взрослых происходит в 39-45% случаев. Ревматические пороки сердца формируются значительно более длительное время – в течение 3–6 месяцев – по сравнению с формированием пороков при ИЭ (2-3 недели).
Ревмокардит при повторной атаке ревматизма часто развивается на фоне приобретённого порока сердца, а нередко и у пациентов (чаще детей и подростков) без сформированного во время предыдущей атаки клапанного порока. Характерным проявлением ревмокардита является появление новых шумов или нарастание интенсивности шумов, изменение звучности тонов, появление признаков сердечной недостаточности. Если при первой атаке ревматизма формирование порока сердца происходит не всегда, то при повторных атаках ревматизма число случаев формирования пороков сердца, нередко в виде сочетанных и/или комбинированных поражений клапанов, значительно возрастает (может достигать 100%). Тяжёлое течение ревмокардита, его рецидивы, наличие пороков сердца, миокардиосклероза, приводит к развитию стойкой сердечной недостаточности, приводящей к инвалидизации пациентов и возможному летальному исходу.
Ревматический полиартритхарактеризуется острым началом, доброкачественностью, относительной кратковременностью, симметричностью и летучестьюпоражения преимущественнокрупных и средних суставов(чаще всего коленных и голеностопных) с быстрым(2-3 нед.)обратным развитиемвоспалительных изменений в них и полным восстановлением формы и функции суставов, особенно под влиянием современной противовоспалительной терапии (в течение нескольких часов или дней).Ревматический артрит чаще всего сочетается с кардитом, реже протекает изолированно. У 10-15% больных отмечаются полиартралгии. Суставной синдром наблюдается у 2/3 детей, заболевших ревматизмом впервые, и примерно у половины пациентов с повторной атакой заболевания. Частота поражения суставов при первичном ревматизме у взрослых составляет 70-75% и значительно снижается при рецидивах заболевания. Особенностью суставного синдрома у взрослых является нередкое вовлечение в процесс крестцово-подвздошных сочленений.
В отличие от классического ревматического полиартрита, постстрептококковый реактивный артрит (ПСРА)может встречаться у лиц среднего возраста, развивается после относительно короткого латентного периода от момента перенесённой А-стрептококковой инфекции глотки, персистирует в течение более длительного времени (около 2 мес.), протекает без кардита и недостаточно оптимально реагирует на терапию противовоспалительными препаратами. На сегодняшний день не существует диагностических исследований, позволяющих с уверенностью дифференцировать ПСРА от ОРЛ, поэтому, согласно рекомендациям AHA, больных с ПРСА, формально удовлетворяющих критериям Джонса, при условии исключения артритов другой этиологии следует рассматривать как пациентов с ОРЛ и вести их соответствующим образом.
Ревматическая хорея(малая хорея, хорея Сиденгама) развивается преимущественно в детском и реже в подростковом возрасте у 12-17% больных острой ревматической лихорадкой. Хорея поражает преимущественно девочек в возрасте от 6 до 15 лет. Ведущий клинический симптом – хореические гиперкинезы, наиболее выраженные в мышцах дистальных отделов конечностей и мимической мускулатуре лица. Гиперкинезы проявляются беспорядочными, нестереотипными, насильственными движениями различных групп мышц и сопровождаются нарушением почерка, невнятностью речи, неловкостью движений. Они могут сочетаться с мышечной гипотонией, расстройствами координации, психическими и вегетативными нарушениями. Длительность атаки ОРЛ в виде малой хореи составляет от 3 до 6 мес., однако остаточные явления могут сохраняться до 1 года.
Кольцевидная эритема(аннулярная сыпь) – бледно-розовые неяркие высыпания в виде тонкого кольцевидного ободка, не возвышающиеся над поверхностью кожи, исчезающие при надавливании, не сопровождающиеся зудом или индурацией, варьирующие в размерах. Локализуются главным образом на туловище и проксимальных отделах конечностей (но не на лице). Кольцевидная эритема обычно быстро исчезает. В последние годы встречается достаточно редко (4-17% больных) в основном у детей, тем не менее является специфичным симптомом острой ревматической лихорадки.
Подкожные ревматические узелки– округлые, плотные, малоподвижные, безболезненные, варьирующие по размерам от нескольких миллиметров до 1-2 см образования. Локализуются у мест прикрепления сухожилий, над костными поверхностями и выступами в области коленных, локтевых, пястно-фаланговых суставов, затылочной кости. В настоящее время встречаются очень редко, преимущественно у детей при тяжёлом течении ревматизма, сохраняются от нескольких дней до 1-2 мес. без остаточных явлений.
Абдоминальный синдром (боли в животе различной выраженности и локализации), поражение лёгких (ревматическая пневмония, лёгочный васкулит, плеврит), почек (гломерулонефрит) и других органов в настоящее время встречаются крайне редко, в основном при тяжёлом течении первой атаки.
Последнее изменение этой страницы: 2016-08-01; Нарушение авторского права страницы
(в модификации Американской ревматологической ассоциации, 1982 г.).
Выделяются большие и малые критерии течения заболевания.
К большим критериям относятся:
• подкожные ревматические узелки.
К малым критериям относятся:
• увеличение С-реактивного белка, лейкоцитоз
• удлинение интервала PQ на ЭКГ
• повышенный титр противострептококковых антител в крови
• обнаружение стрептококкового антигена.
При наличии двух больших и одного или двух малых критериев диагноз считается достоверным, при наличии одного большого и двух малых – вероятным.
Дополнительное диагностическое исследование
Лабораторные методы исследования
• Общего анализа крови (гипохромная анемия, лейкоцитоз со сдвигом влево, увеличение СОЭ);
• биохимическое исследование крови (появление С-реактивного белка, повышение фибриногена, диспротеинемия, α2 —гиперглобулинемия, повышение содержания гаптоглобина, церулоплазмина, кислой фосфатазы);
• иммунологическое исследование для определения повышения титра антител АСГ, АСЛ-О, АСК, миокардиальных антител.
Инструментальные методы исследования
• ЭКГ (определение различных нарушений ритма, проводимости);
• допплер-ЭхоКГ;
• Рентгенологическое исследование бывает информативным при тяжелом процессе, когда отмечается увеличение левых отделов сердца. При первой атаке изменений сердца не выявляется.
Дифференциальная диагностика
Должна проводиться с инфекционным миокардитом. Заболевание развивается в разгар инфекции, ему не свойственны прогрессирование, признаки вальвулита.
Из заболеваний соединительной ткани необходимо учитывать узелковый периартериит, системную красную волчанку, склеродермию.
При нейроциркулярной дистонии по кардиальному типу имеются многообразные жалобы, объективные признаки заболевания отсутствуют.
При синдроме первичного туберкулеза отсутствуют рентгенологические симптомы первичного комплекса, противострептококковые антитела. Проводятся пробы Манту, Пирке, исследуются туберкулезные микобактерии в мокроте.
При активном ревматизме проводится обязательная госпитализация.
Назначается соответствующий режим: при отсутствии кардита – полупостельный 7—10 дней, затем свободный; при наличии кардита – строгий постельный 2–3 недели, затем полупостельный и свободный.
Из питания назначается стол № 10 с содержанием белка не менее 1 г/кг, ограничением поваренной соли до 6 г/сутки.
Проводится обязательное раннее назначение антибиотиков: бензилпенициллина 1,5–4 млн ЕД в сутки (в зависимости от степени активности) в течение 2 недель. Затем переходят на пролонгированную форму: бициллин-5 по 1,5 млн ЕД каждые 2 недели в течение 2 месяцев. После этого антибиотикотерапия проводится каждые 3 недели ежемесячно в течение не менее 3 лет больным без кардита в анамнезе и не менее 5 лет больным с кардитом в анамнезе. При наличии аллергии к пенициллину используются антибактериальные препараты других групп – макролиды, оральные цефалоспорины.
Глюкокортикоидные препараты назначаются только при выраженном кардите, остром (реже – подостром) течении заболевания: преднизолон по 20–30 мг/сутки 2–3 недели, затем доза снижается до полной отмены препарата, курс лечения – 1,5–2 месяца.
Используются НПВС в виде монотерапии, при рецидивирующем или затяжном течении сочетаются с препаратами хинолинового ряда (делагилом, плаквенилом многомесячно).
Из метаболических препаратов используются фосфален, кокарбоксилаза, поляризующая смесь и антиаритмические препараты (при аритмиях).
При развитии недостаточности кровообращения применяются салуретики: гипотиазид, фуросемид, урегит, антагонисты АПФ коротким курсом.
Течение
При продолжительности заболевания до 6 месяцев рассматривается как острое, свыше 6 месяцев – хроническое.
Прогноз
Определяется состоянием сердца. Отсутствие признаков клинического формирования пороков в течение 6 месяцев является хорошим прогностическим показателем. Формирование порока в течение 6 месяцев относится к прогностически неблагоприятным признакам.
Профилактика
К первичной профилактике относится закаливание детей с первых месяцев жизни, полноценное питание, занятие физкультурой и спортом, улучшение жилищных условий, своевременное лечение и санация очагов стрептококковой инфекции.
Вторичная профилактика у больных, перенесших первую ревматическую атаку без кардита, эффективнее до достижения 18 лет, у больных с кардитом при первой атаке ревматизма – эффективнее до достижения 25 лет.
У больных с клапанным пороком бициллинопрофилактика может проводиться в течение всей жизни.
| | | следующая лекция ==> | |
| Второй период представляет ревматическую атаку. | | | Сущность международных расчетов. |
Дата добавления: 2017-03-29 ; просмотров: 1162 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ

Ревматизм (болезнь Сокольского-Буйо) — системное воспалительное заболевание соединительной ткани с преимущественным поражением сердечно-сосудистой системы, развивающееся у предрасположенных к нему лиц молодого возраста (7-15 лет) после инфекции, вызванной ?-гемолитическим стрептококком группы А. В англоязычной литературе ревматизм часто называют острой ревматической лихорадкой.
Заболеваемость ревматизмом в среднем составляет 5 на 100 000 населения Земли, но в развивающихся странах, по данным ВОЗ, она значительно выше (2,2 на 1000 детей). В Российской Федерации распространённость ревматизма в среднем 0,3 на 1000 детского населения. Первичная заболеваемость детей в Москве достаточно низкая
Этиология орл у детей
Острая ревматическая лихорадка развивается через 2-4 нед после перенесённой инфекции, вызванной ?-гемолитическим стрептококком группы А. У стрептококка выделяют несколько Аг и токсинов, в частности М-протеины клеточной стенки (фактор вирулентности), стрептолизины S и О, стрептокиназу и гиалуронидазу. Подтверждением воздействия стрептококка на организм больного ревматизмом служит обнаружение у большинства больных противострептококковых АТ — антистрептолизина-О, антистрептогиалуронидазы, антистрептокиназы, антидезоксирибонуклеазы В, способных повреждать различные ткани и клетки организма.
Патогенез
Патоморфология
Для ревматизма характерно преимущественное поражение соединительной ткани. Классически выделяют четыре стадии патологического процесса при ревматизме: мукоидное набухание, фибриноидные из- менения, пролиферативные реакции и склероз. В стадии мукоидного набухания возможно обратное развитие процесса. Пролиферативная стадия характеризуется формированием ревматической гранулёмы, состоящей из крупных базофильных клеток гистиоцитарного происхождения, гигантских многоядерных клеток, а также из лимфоидных, плазматических и тучных клеток. Типичные ревматические гранулё- мы выявляют только в сердце (в настоящее время довольно редко). В патологический процесс вовлекаются также сосуды микроциркуляторного русла, серозные оболочки, суставы и нервная система. В основе поражения нервной системы лежит ревматический васкулит, а при хорее — поражение клеток подкорковых ядер. Изменения кожи и подкожной клетчатки также обусловлены васкулитом и очаговой воспалительной инфильтрацией.
Клиническая картина
Ревматизм чаще всего возникает у детей школьного возраста и значительно реже у дошкольников. Заболевание характеризуется поли-
морфизмом симптомов, главными из которых являются полиартрит, кардит и поражение подкорковых ядер головного мозга. Поражения внутренних органов в виде ревматической пневмонии, нефрита, абдо- минального синдрома (ревматического перитонита) в настоящее время практически не наблюдают.
Ревматический полиартрит. Ревматический полиартрит возникает, по данным разных авторов, в 40-60% случаев заболевания. Для него характерно острое начало на фоне невысокого подъёма температуры тела, боли и припухлость преимущественно крупных, иногда средних суставов, летучесть и быстрое обратное развитие процесса. Ревматический артрит может быть отнесён в группу РеА, возникших вследствие перенесённой инфекции.
Ревматический кардит. Поражение сердца (ревмокардит) является ведущим в клинической картине болезни и определяет её течение и прогноз. В 70-85% случаев болезни возникает первичный ревмокардит. При ревмокардите могут поражаться все оболочки сердца — миокард, эндокард и перикард. Наиболее распространённым принято считать поражение миокарда — диффузный миокардит. Однако на ранних этапах болезни разграничить миокардит и эндокардит клинически часто бывает очень затруднительно, для этого необходимо комплексное клинико-инструментальное обследование.
Обычно больные ревмокардитом не предъявляют жалоб. Родители отмечают, что через 2-3 нед после перенесённой ангины у ребёнка продолжают сохраняться вялость, быстрая утомляемость, субфебрилитет. В этот период появляются клинические симптомы ревмокардита в виде тахикардии, реже брадикардии, расширения границ сердца, приглушённости тонов сердца. При аускультации выслушивают систолический шум. При ФКГ обнаруживают снижение амплитуды, деформацию, уширение и обеднение высокочастотными осцилляциями, преимущественно первого тона. На ЭКГ возможно выявление различных аритмий, миграции водителя ритма, замедления атриовентрикулярной проводимости (иногда вплоть до атриовентрикулярной диссоциации).
На рентгенограммах видна аортальная конфигурация сердца с преимущественным увеличением левого желудочка.
Исход ревмокардита при длительности острого периода от 1,5 до 2 мес зависит от формирования порока сердца (в 20-25%). Чаще всего формируется недостаточность митрального клапана, реже — недо- статочность аортального клапана, митрально-аортальный порок, митральный стеноз.
Возвратный ревмокардит чаще развивается на фоне приобретённого порока сердца. Клинически он обычно проявляется нарастанием ранее существовавших или появлением новых шумов, развитием недостаточности кровообращения.
Кольцевидная эритема. Кольцевидная эритема — сыпь в виде бледно-розовых колец на коже груди и живота. Сыпь не сопровождается зудом, не возвышается над поверхностью кожи, быстро исчезает без пигментации и шелушения.
Ревматические узелки. Ревматические узелки — округлые плотные образования размером до 0,5-1 см, определяемые в местах прикрепления сухожилий, в затылочной области. В настоящее время у детей появляются чрезвычайно редко.
Классификация
Общепринятой в настоящее время является классификация и номенклатура ревматизма А.И. Нестерова (табл. 13-1). Классификация составлена с учётом фазы болезни, клинико-анатомического поражения органов, характера течения болезни и состояния кровообращения.
Таблица 13-1. Рабочая классификация и номенклатура ревматизма
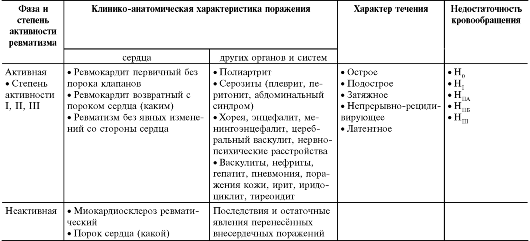
Основные критерии диагноза (Киселя-Джонса-Нестерова).
Критерии диагностики ревматизма разработали А.А. Кисель (1940), Джонс (1944), дополнил А.И. Нестеров (1963). Основные проявления
4. Подкожные узелки.
5. Кольцевидная эритема.
7. Доказательство ex juvantibus — улучшение состояния больного после 2-3-недельного курса специфического лечения.
Дополнительные проявления А. Общие
1. Повышение температуры тела.
2. Адинамия, утомляемость, слабость.
3. Бледность кожных покровов.
5. Носовые кровотечения.
6. Абдоминальный синдром.
Б. Специальные (лабораторные показатели)
1. Лейкоцитоз (нейтрофильный).
2. Диспротеинемия: увеличение СОЭ, гиперфибриногенемия, появление С-реактивного белка, повышение концентрации ?2 и ?-глобулинов, повышение концентрации сывороточных му- копротеинов.
3. Изменения серологических показателей: появление Аг стрептококков в крови, повышение титров антистрептолизина-О, антистрептокиназы, антистрептогиалуронидазы.
4. Повышение проницаемости капилляров.
Критерии ВОЗ
В настоящее время наиболее распространены критерии ВОЗ (1989), разработанные Американской ревматологической ассоциацией (табл. 13-2).
Наличие у больного двух больших или одного большого и двух малых критериев свидетельствует о высокой вероятности острого ревматизма, особенно при подтверждённых данных о перенесённой инфекции, вызванной стрептококками группы А.
Таблица 13-2. Критерии диагностики ревматизма*

* Из: Насонова В.А. и соавт. Клиническая ревматология. М., 1989.
Дифференциальная диагностика
Ревматический полиартрит дифференцируют с РеА, дебютом ЮРА и ЮАС, СКВ, геморрагическим васкулитом. Ревмокардит следует отграничить от неревматического кардита, ПМК, ВПС, инфекционного эндокардита. Хорею дифференцируют с функциональными тиками, гиперкинезами при СКВ, тиреотоксикозе, опухолях мозга.
Лечение
Комплексный метод терапии первичного ревматизма включает одновременное назначение небольших доз (0,5-0,7 мг/кг/сут) глюкокортикоидов и НПВС.
• Дозы глюкокортикоидов выбирают в зависимости от тяжести патологического процесса и выраженности изменений в сердце. Начальную дозу постепенно снижают до полной отмены в среднем через 1,5 мес.
• Из НПВС наиболее часто назначают индометацин и диклофенак. НПВС комбинируют с глюкокортикоидами и одним из базисных препаратов, особенно при затяжном течении заболевания и формировании порока сердца.
• В качестве базисной терапии используют хинолиновые производные: хлорохин, гидроксихлорохин.
Учитывая стрептококковую природу ревматизма, в течение первых 10-14 дней терапии назначают бензилпенициллин или его аналоги. В комплексную терапию входит также санация очагов хронической инфекции, в частности хронического тонзиллита. При декомпенсированном хроническом тонзиллите необходима тонзиллэктомия. Через 6-8 мес после острого периода рекомендуют санаторно-курортное лечение.
Профилактика
Рекомендации ВОЗ (1989) по предупреждению ревматизма и его рецидивов включают следующие мероприятия.
1. Первичная профилактика — мероприятия, обеспечивающие правильное развитие ребёнка:
• закаливание с первых месяцев жизни;
• полноценное питание с достаточным содержанием витаминов;
• рациональная физическая культура и спорт;
• борьба с инфекцией, вызванной стрептококком группы А (ангина, скарлатина), включающая назначение препаратов пенициллина. Рекомендуемый препарат — феноксиметилпенициллин.
2. Вторичная профилактика направлена на предупреждение рецидивов и прогрессирования болезни. Наиболее оптимальна круглогодичная профилактика, проводимая ежемесячно в течение не менее 5 лет. Всем детям, перенёсшим ревматизм, назначают бензатина бензилпенициллин.
Прогноз
Прогноз в последние годы значительно улучшился благодаря мерам первичной и вторичной профилактики. Первичный ревмокардит приводит к формированию пороков сердца только у 20-25% больных. Реже наблюдают случаи тяжёлого течения ревматизма. Летальность снизилась с 11-12% до 0,4-0,1%.
Читайте также:


