Кровь инфицированного попала во влагалище

Вагинальные инфекции случаются, когда есть вирус, бактерия или грибок,которые попали в благоприятную для своего развития среду во влагалище. Венерические заболевания являются частой причиной влагалищных бактериальных и вирусных инфекций, которые приводят к вагиниту, воспалению слизистой оболочки влагалища. Однако, самые распространенные инфекции происходят из-за дрожжей или грибков.
Бактериальный вагиноз (БВ) является наиболее распространенной причиной симптомов вагинита среди женщин детородного возраста. БВ ранее назывался как неспецифический вагинит или гарднерелла. Он может передаваться половым путем, хотя им могут болеть и молодые женщины, которые не являются сексуально активными. Роль сексуальной активности в развитии БВ не понята. БВ связан с изменением баланса между различными видами бактерий во влагалище: вместо нормального преобладания лактобактерий, происходит увеличение числа организмов Gardnerella влагалищная, Bacteroides, Mobiluncus и Mycoplasma Hominis. Исследователи считают, что каждый из этих микробов может стать главным игроком в возникновении БВ.
До сих пор не совсем ясно, что устраивает этот дисбаланс, но есть факторы, которые увеличивают риск развития бактериального вагиноза:
- беременность,
- внутриматочная спираль (ВМС),
- частое спринцевание,
- несколько сексуальных партнеров,
- незащищенный секс.
Бактериальный вагиноз может возникнуть в результате атрофических изменений во влагалище, которое вызывается снижением уровня эстрогенов.
Основным симптомом БВ является ненормальные влагалищные выделения с рыбным запахом, что особенно заметно после полового акта. Тем не менее, почти половина женщин с клиническими признаками БВ не сообщают никаких симптомов. Врач наблюдает эти симптомы во время физического осмотра и из различных испытаний вагинальной жидкости.
Трихомониаз вызван одноклеточным простейшим паразитом Trichomonas влагалищный. Трихомониаз в первую очередь - инфекция мочеполового тракта; уретра является наиболее распространенным местом инфекции у мужчин, а влагалище является наиболее распространенным местом инфекции у женщин. Это заболевание передается половым путем.
У большинства женщин признаки или симптомы инфекции трихомониаза появляются в течение 4-28 дней после воздействия паразита, хотя симптомы могут появиться и через года после заражения. Тем не менее, большинство людей не испытывают каких - либо симптомов. Симптомы у женщин:
- зеленовато-желтые или серые, пенистые выделения из влагалища с сильным запахом,
- болезненное мочеиспускание,
- вагинальный зуд и раздражение,
- дискомфорт во время полового акта,
- боль внизу живота (редко).
Симптомы у мужчин: жидкие, беловатые выделения из пениса и болезненное и сложное мочеиспускание.
Вульвовагинальный кандидоз (ВВК), иногда называют кандидозный вагинит или вагинальной дрожжевой инфекцией, является частой причиной вагинального раздражения. Примерно 75% всех женщин хоть раз в жизни испытали на себе эту неприятность. ВВВ вызван грибком (восновномCandida Albicans), обычно присутствующем во влагалище, бесконтрольно начавшем свой рост из-за нарушения в балансе здоровых организмов. Возможные причины этого дисбаланса включают в себя:
- прием антибиотиков,
- неконтролируемый сахарный диабет,
- гормональные изменения, которые происходят во время беременности, овуляции или менопаузе,
- чрезмерное употребление алкоголя,
- некоторые противозачаточные таблетки,
- стероиды используются для лечения других инфекций или состояний,
- ношение плотного или синтетического белья, которое может повысить температуру, влажность и раздражение,
- использование душей или ароматных спреев женской гигиены,
- царапины, полученные, к примеру, вагинальными средствами.
Нет прямых доказательств того,что ВВК передается половым путем.
Наиболее частые симптомы ВВК у женщин: зуд, жжение и раздражение влагалища, возможно болезненное мочеиспускание и боль при половом акте. Аномальные выделения из влагалища не всегда присутствует и может быть минимальным; они могут быть творожными и варьироваться от водянистой до густой консистенции. Большинство партнеров не испытывают каких-либо симптомов инфекции. Тем не менее, возможно после полового акта переходные сыпь и жжение полового члена, если не были использованы презервативы.
Очень важно, чтобы пройти курс лечения вагинальных инфекций, потому что, если не лечить, они могут привести к серьезным осложнениям.
- Бактериальный вагиноз может привести к преждевременным родам и рождению детей с низким весом, воспалению заболеваний органов таза, а также присутствует повышенный риск заражения заболеваниями, передающихся половым путем.
- По последним данным исследователей, трихомониаз может увеличить риск передачи вируса иммунодефицита человека (ВИЧ).
- Вагинальные инфекции, вызванные бактериями или паразитами, часто излечимы.Ваш врач разработает план лечения в зависимости от источника и тяжести инфекции. Лечение вагинальных инфекций также зависит от того, как долго вы были инфицированы и были ли повторения. Если вы беременны, ваш врач обязательно примет это во внимание.
- Грибковые инфекции могут распространяться на другие части вашего тела, в том числе кожу, слизистые оболочки, клапаны сердца и пищевода, а также других областей, что может привести к серьезным, угрозам жизни.
Варианты лечения включают в себя:
- антибиотики (таблетки или свечи), после приема которых для восстановления микрофлоры влагалища врач может назначить gynoflora,
- противогрибковые препараты,
- изменения диеты и в образе жизни.
Все женщины должны быть информированы о своем диагнозе, в том числе, о возможности передачи инфекции половым путем. Лечение заболеваний, передающихся половым путем, предпочтительно проводить у всех половых партнеров.

По своему отношению к ВИЧ-инфекции люди, входящие в группу риска по этому заболеванию, делятся на две группы. Одни, совершенно не считая ВИЧ проблемой, игнорируют опасность и беззаботно предаются радостям жизни. Другие, заблудившись в потоке информации и перепутав реальность и вымысел, готовы контактировать с окружающим миром только через презерватив или латексные перчатки. Сразу скажем – неправы и те, и другие. Проблема ВИЧ-инфекции на сегодняшний день изучена достаточно хорошо, чтобы точно знать, в какой ситуации риск заражения реален, а в какой – крайне маловероятен. Как передается ВИЧ, в каких ситуациях риск инфицирования максимален, когда нужна особая осторожность – давайте разберемся.
В организме ВИЧ-инфицированного человека вирус, в количестве, достаточном для заражения, находится в крови, сперме, влагалищных выделениях и грудном молоке. Недостаточное для заражения количество вируса содержится в поту, слюне, моче и фекалиях, однако контакт этих выделений с открытыми ранами может создать опасность инфицирования. По существующим данным с уверенностью можно говорить о трех путях передачи ВИЧ-инфекции: половом, парентеральном (через кровь и органы) и вертикальном (от матери к ребенку).
Передача ВИЧ половым путем
Риск заражения при оральном контакте обусловлен частым наличием на слизистой оболочке полости рта микротравм, через которые вирус из спермы (вагинального секрета) ВИЧ-инфицированного человека поступает в организм здорового партнера. Понятно, что отказ от глотания инфицированной спермы не снижает риска ВИЧ-инфицирования. Также реальна передача вируса при оральном сексе через слюну: хотя уровень вирусных частиц в слюне значительно меньший, чем в сперме или вагинальном секрете, травматизация полового члена или половых органов женщины при оральном контакте обеспечивает прямой контакт инфицированной слюны и крови и повышает риск заражения.
Крайне опасен секс с ВИЧ-инфицированной женщиной во время менструации – уровень вируса в менструальной крови значительно превышает его содержание в вагинальном секрете.
Контакт инфицированного вагинального секрета, менструальной крови или спермы с неповрежденной кожей здорового человека не опасен, поскольку кожа является непреодолимым барьером для вируса иммунодефицита. А вот если на коже есть ранки, ссадинки, трещины и другие повреждения – передача вируса становится вполне реальной. Также опасно попадание спермы или вагинального секрета в глаза и на другие слизистые оболочки.
Риск заражения для женщины повышается при наличии эрозии шейки матки, воспалительных процессов во влагалище, шейке матки, микротравм слизистой оболочки влагалища. У мужчин вероятность инфицирования повышают воспалительные процессы половых органов.
С точки зрения вирусологов, любой незащищенный половой контакт с партнером, ВИЧ-статус которого наверняка не известен, должен являться поводом для обследования на ВИЧ (антитела к ВИЧ) через 3 и 6 месяцев, считая от момента возможного заражения.
К сожалению, реальность такова, что полагаться на слово даже самого любимого человека в отношении половых инфекций крайне не рекомендуется.
Обратите внимание: использование любрикантов, контрацептивных и антисептических свечей, спринцевание антисептическими растворами (мирамистин, раствор перманганата калия, соды, лимонной кислоты и т.д.) не убивает вирус иммунодефицита и не предотвращает заражение после контакта с ВИЧ-инфицированным партнером.
Существует определенный риск заражения ВИЧ-инфекцией в процессе применения вспомогательных репродуктивных технологий, а именно – при оплодотворении женщины спермой донора. При использовании консервированной спермы риск ниже, так как доноров спермы проверяют на ВИЧ-инфекцию в момент сдачи спермы и, повторно, через 6 месяцев, и только после этого сперму считают пригодной для использования. При использовании нативной (свежей, неконсервированной) спермы риск заражения выше, поскольку проверяемый на ВИЧ только в момент взятия спермы, донор может находиться в период сероконверсии (антител к ВИЧ в крови еще нет, но биологические жидкости уже потенциально заразны).
Вертикальный путь
Заражение ребенка от ВИЧ-инфицированной матери может произойти несколькими разными способами. Наиболее распространенным (80-90% случаев инфицирования) является трансплацентарное заражение, то есть передача вируса из крови матери в кровь плода через плаценту. Возможность трансплацентарной передачи инфекции снижается примерно в 3 раза, если мать во время беременности принимает назначенные ей антиретровирусные препараты (препараты против ВИЧ-инфекции). Вторая возможность передачи ВИЧ-инфекции ребенку предоставляется во время родов (интранатальный путь), когда ребенок, проходя по родовым путям, контактирует с кровью и вагинальными выделениями матери. Профилактикой заражения в данном случае является родоразрешение при помощи кесарева сечения. Также возможна передача инфекции уже после рождения ребенка - через грудное молоко. Во избежание этого варианта передачи инфекции ВИЧ-инфицированным женщинам грудное вскармливание не рекомендуется.
При правильном ведении беременности риск инфицирования ребенка существенно снижается, то есть возможность родить здорового малыша становится вполне реальной.
При отсутствии специальных мер риск рождения ВИЧ-инфицированного ребенка от ВИЧ-инфицированной матери составляет 30%; однако если беременность и роды у ВИЧ-инфицированной женщины проводятся по всем правилам, риск передачи вируса ребенку снижается до 5%.
Риск передачи ВИЧ-инфекции от ребенка к матери повышается при наличии у матери воспалительных процессов матки и влагалища, эрозий шейки матки, при воспалении околоплодных оболочек (хорионамнионите), преждевременных родах, перенашивании беременности. На риск инфицирования прямо влияет количество предыдущих беременностей и родов (чем больше беременностей и родов – тем выше риск инфицирования). Также вероятность заражения определяют иммунный статус женщины, условия жизни и полноценность питания.
Парентеральный путь
Для этого пути инфицирования характерна передача ВИЧ через кровь и ее компоненты или пересаженные органы. Потенциально опасным объемом считается количество крови, превышающее 0,1 мл.
Наибольшему риску заражения подвергаются внутривенные наркоманы - примерно 80% из них заражаются через общий шприц. Менее вероятно, но волне возможно инфицирование через наркотическое вещество, в которое случайно попала или была намеренно добавлена инфицированная кровь.
Существует, хотя и сравнительно небольшой, риск заражения при случайном уколе иглой от шприца, найденной на улице – в земле, в траве, в песке, в мусорном контейнере, а также при намеренном уколе иглой с инфицированной кровью в транспорте (к сожалению, такие случаи – не редкость). Чем больше прошло времени с момента попадания инфицированной крови в шприц (иглу), тем меньше риск заразиться, поскольку ВИЧ неустойчив во внешней среде и быстро погибает при высыхании крови. К тому же риск заражения снижает очень малый объем биологического материала, способного разместиться на острие медицинской иглы.
Другие варианты парентерального пути заражения ВИЧ включают инфицирование при переливании донорской крови и препаратов крови (плазмы, эритроцитарной массы), при пересадке донорских органов и тканей, при использовании нестерильного или неправильно обеззараженного медицинского инструментария (шприцы, капельницы, иглы, хирургические инструменты, зонды, катетеры, эндоскопы и др.). Также заражение может произойти в процессе нанесения татуировок, при выполнении пирсинга, маникюра и педикюра (при нарушении правил обработки инструментария или повторном использовании одноразовых инструментов).
Риск ВИЧ-инфицирования медицинского персонала возникает при проведении операций и манипуляций, связанных с контактом с биологическими жидкостями ВИЧ-инфицированного пациента, при выполнении внутривенных инфекций, постановке капельницы, взятии материалов на анализ. В плане заражения опасно попадание ВИЧ-инфицированной крови на слизистые оболочки медработника (в глаза, рот, нос), также контакт крови здорового человека со свежей ВИЧ-инфицированной кровью через уколы, порезы и другие кожные повреждения.
Ситуации с низким риском заражения ВИЧ инфекцией
- Рукопожатие – безопасно; заражение возможно только при соприкосновении двух ладоней, на каждой из которой есть открытая рана, что практически не возможно.
- Купание в бассейне, море, озере, речке, пребывание в бане, сауне одновременно с ВИЧ-инфицированным человеком – безопасно, поскольку в воде и на воздухе вирус нежизнеспособен и быстро гибнет.
- Контакт с потом ВИЧ-инфицированного – безопасен; слишком мало вирусов.
- Пользование общими столовыми приборами, общей посудой дома, в кафе, ресторане - безопасно, так как количество вируса в слюне больного недостаточно для инфицирования, вирус нежизнеспособен и быстро гибнет в окружающей среде.
- Укусы кровососущих насекомых – безопасны; слюна насекомых не содержит крови и, соответственно, не может передавать вирус. Ни одного случая передачи ВИЧ комарами и другими кровососущими насекомыми не зарегистрировано.
- Поцелуи (в щеку, в губы) – безопасны, поскольку слюна не содержит вирус в количестве, необходимом для инфицирования. Теоретический риск заражения присутствует в том случае, если у обоих партнеров в кровь искусаны губы и языки.
- Сон в одной постели, использование общего постельного белья, объятия – безопасны.
- Риск заражения во время гинекологического осмотра и взятия мазков из влагалища и цервикального канала – практический нулевой, поскольку с этой целью используется одноразовый или многоразовый стерилизованный медицинский инструментарий.
- Общение с домашними животными безопасно. Кошки, собаки и прочие домашние любимцы не переносят ВИЧ-инфекцию.
- Заражение ВИЧ-инфекций через дверные ручки, поручни в метро и другом общественном транспорте невозможно.
В заключение
ВИЧ-инфекция – это реально существующая проблема, которую, в отличие от большинства инфекционных заболеваний, довольно просто предотвратить. Нужно всего лишь отказаться от беспорядочных половых связей, не принимать наркотики и стараться избегать и предотвращать другие ситуации, которые сопровождаются повышенным риском ВИЧ-инфицирования. Берегите здоровье!

Количество мифов о ВИЧ и СПИДе растет с каждым годом – из-за чего бороться с вирусом становится сложнее и правда может оказаться еще более невероятной. Авторы этого материала, опубликованного на портале parniplus.ru, хотят развеять очередную порцию таких мифов. Она призвана покончить с предрассудками и слухами, а также удивить вас, даже если вам кажется, что вы многое знаете о вирусе.
Миф первый: Лесбиянки не могут заразиться ВИЧ друг от друга.
На самом деле: Центры по контролю и профилактике заболеваний в США в этом году сообщили, что передача ВИЧ от женщины к женщине возможна, хотя риск и чрезвычайно мал.
К факторам риска относятся контакты с влагалищным отделяемым или другими биологическими жидкостями, кровью во время менструации, а также кровью из-за повреждений во время грубого секса.
Однако такие случаи намного более редкие, чем случаи передачи инфекции от мужчины к мужчине.
Миф второй: Если я актив, то со мной все будет хорошо.
На самом деле: Пассивы в семь раз больше рискуют заразиться ВИЧ, чем активы. Но риск передачи ВИЧ при незащищенном анальном сексе есть всегда, и никакую позицию нельзя считать безопасной.
Миф третий: Самое опасное – это незащищенный секс с кем-то, у кого точно есть ВИЧ.
На самом деле: Совершенно очевидно, что нужно использовать средства защиты при половом акте с ВИЧ-положительным партнером. Но как правило, если человек знает, что у него ВИЧ, то он принимает лекарства. А если человек лечится, то его заразность уменьшается на 96%, то есть вероятность того, что этот человек передаст вирус, резко сокращается.
Вы рискуете в разы больше, если занимаетесь незащищенным сексом с кем-то, кто не знает свой ВИЧ-статус и, соответственно, не принимает лекарства.
Человек может считать себя ВИЧ-отрицательным. Но правда состоит в том, что если он только-только заразился – возможно, даже после последнего отрицательного анализа, который сдавал буквально несколько недель назад – то вероятность заразиться от него особенно высока.
Миф четвертый: Нельзя заразиться через предсеменную жидкость.
На самом деле: В мужском предсеменной жидкость есть небольшое количество ВИЧ, хотя и меньше, чем в сперме. Поскольку во время орального секса передать ВИЧ намного сложнее, то если во время орального секса в рот попало предсеменная жидкость, то беспокоиться не о чем.
Однако существует определенный риск в связи с тем, что во время вагинального и анального секса ВИЧ передается проще. Известны случаи, когда люди заражались ВИЧ во время анального секса, потому что их партнеры поздно надевали презервативы.
Миф пятый: Больше гетеросексуалов заражены ВИЧ, чем геев, поэтому они подвержены большему риску.
На самом деле: В мировом масштабе случаев заражения ВИЧ среди гетеросексуалов больше. Но геев и бисексуалов намного меньше, чем гетеросексуалов. Геи просто-напросто являются группой повышенного риска.
В Австралии 85% новых случаев ВИЧ приходится на мужчин, которые имеют секс с мужчинами. В Калифорнии на геев приходится примерно три четверти случаев заражения. А в Лондоне ВИЧ инфицирован уже каждый восьмой гей.
Миф шестой: Единственный способ предотвратить заражение – это заставить всех надевать презервативы.
На самом деле: Если бы можно было заставить всех и каждого надевать презервативы во время всех без исключения половых актов, количество случаев заражения ВИЧ сократилось бы резко и незамедлительно.
Однако этого не произошло за все 30 лет с тех пор, как мы узнали о ВИЧ, поэтому не стоит надеяться на то, что это произойдет сейчас.
Есть и другие способы.
Если у кого-то ВИЧ и этот человек принимает лекарства, его вирусная нагрузка падает настолько, что он не передает ВИЧ. Это помогает защитить других людей.
ДКП (ред. до контактная профилактика), лекарственный препарат против ВИЧ, который принимается ВИЧ-отрицательным человеком с тем, чтобы не получить ВИЧ от другого человека, также доказала свою высокую эффективность — как в форме таблеток для ежедневного приема, так и в качестве препарата, который нужно принять непосредственно перед половым актом. Этот препарат уже доступен в Америке и проходит испытания в других странах.
Миф седьмой: Можно заразиться ВИЧ, если просто наступить на иглу или кровь на улице.
На самом деле: Потребители инъекционных наркотиков, которые пользуются общими иглами, передают их друг другу достаточно быстро, что представляет собой высокий риск заражения. Отсюда и эти страхи. Но ВИЧ – это крайне нестабильный вирус, во внешней среде он живет всего лишь несколько секунд.
Миф восьмой: Если ты заразился ВИЧ, то в конце концов у тебя будет СПИД.
На самом деле: Если вирус выявили достаточно рано и вовремя начали лечение, вероятность развития СПИДа крайне мала. Даже если дойдет до СПИДа, с помощью соответствующего лечения можно скорректировать состояние и добиться возвращения к ВИЧ. Люди, получающие лечение, могут рассчитывать на нормальную или близкую к нормальной продолжительность жизни. (ред. Последние исследования говорят о том что средняя продолжительность жизни увеличилась до 71 года)
Миф девятый: У ВИЧ-положительных родителей не может родиться здоровый ребенок.
На самом деле: Поговорите с врачом. У ВИЧ-положительных родителей может родиться ВИЧ-отрицательный ребенок. В России вероятность того, что ВИЧ-положительная мать передаст вирус ребенку, удалось снизить до 0,5%. Но без помощи врача тут не обойтись.
Миф десятый: У меня был незащищенный секс с парнем, и я не заразился. Значит, он здоров.
На самом деле: Можно заразиться ВИЧ при первом же незащищенном половом акте, а можно 100 раз заниматься сексом без презерватива и не заразиться. Степени риска могут быть очень разными.
Ко всему прочему, неизвестно, не занимается ли парень, с которым ты спишь, незащищенным сексом с другими. В этом случае, если он заразился совсем недавно, вероятность передачи вируса высока как никогда.
Миф одиннадцатый: У некоторых людей есть иммунитет к вирусу.
На самом деле: Это правда. Но такого рода иммунитет чрезвычайно редок. Среди европеоидов иммунитет наблюдается в лучшем случае у одного из тысячи. А возможно, и еще меньше.
Некоторые ученые полагают, что эта часть генетического кода досталась нам в наследство от эпидемий чумы, которые бушевали в средневековой Европе. У представителей других рас число носителей иммунитета еще меньше.
У некоторых секс работников, которые долгое время не заражались вирусом, также наблюдается “утрата” иммунитета.
Миф двенадцатый: ВИЧ и СПИД – это одно и то же.
На самом деле: ВИЧ – это вирус иммунодефицита человека. Если вы не поймете, что заражены, и не начнете лечение, вирус вызовет СПИД, синдром приобретенного иммунодефицита. Это тяжелое заболевание, при котором иммунная система разрушена, что позволяет различным инфекциям и видам рака убивать вас. Таким образом, у СПИДа есть симптомы, а вот о наличии ВИЧ можно и не подозревать. Вот почему нужно регулярно сдавать анализы.
Миф тринадцатый: ВИЧ-положительных видно невооруженным глазом.
Миф четырнадцатый: К ВИЧ-положительным относятся так же, как ко все остальным людям.
На самом деле: Зачастую это так. Но, к сожалению, далеко не всегда. В Соединенном Королевстве около трети людей, живущих с ВИЧ, по-прежнему жалуются на случаи дискриминации. Исследования в США показывают, что стигма и стыд являются самыми сильными препятствиями для начала лечения после постановки диагноза.
Миф пятнадцатый: К тому времени, как это меня коснется, появится лекарство от СПИДа.
Если вы впервые столкнулись с таким неприятным симптомом, как кровь из влагалища в середине цикла, то, наверняка, уже серьезно заволновались. Статистика красноречиво свидетельствует о том, что практически каждая женщина хотя бы раз в жизни встречалась с проблемой внеплановых кровянистых выделений из влагалища.

Стоит ли бить тревогу и как поступить. Подскажет вам, прежде всего, объем и частота выделений. Отставьте волнение в сторону и немедленно приступите к решению проблемы.
В каких случаях кровотечение – неопасный симптом?
Кровотечение может считаться неопасным только в том случае, если объем крови или выделений совсем невелик и происходит это в течение непродолжительного времени (1-3 суток). В таком случае, врачи называют несколько основных причин появления небольшого количества крови в середине цикла.
- Возможно, вы недавно (1-3 месяца) начали принимать противозачаточные таблетки (оральные контрацептивы). В этом случае небольшие прорывные кровотечения свидетельствуют лишь о том, что ваш организм приспосабливается к новому гормональному режиму. К этой же категории можно отнести привыкание к внутриматочным контрацептивам (спирали).
- Кроме того, при неправильном и нерегулярном приеме оральных контрацептивов организм также может среагировать несильным кровотечением. Подобные таблетки требуют от женщины четкого соблюдения правил их приема.
- Небольшие выделения с кровью, которые не доставляют никакого дискомфорта, могут быть свидетельством обычной овуляции.
- Непродолжительные кровянистые выделения могут появиться в результате приема определенных лекарств, которые могут ослабить иммунитет в целом (например, антибиотиков).
- Прорывные кровотечения часто возникают у юных девушек, когда цикл еще не установился. Все дело в мощной гормональной подростковой перестройке.
- Следующая причина – радостное событие: возможно, у вас наступила беременность, и небольшие выделения крови свидетельствуют о произошедшем оплодотворении. Такие выделения обычно появляются на самых ранних сроках, когда женщина еще не догадывается о будущем прибавлении.
- Возможно, все дело в реабилитации матки или влагалища после проведения каких-либо операций, грубых осмотров или слишком активного полового акта. Но в данной ситуации кровотечение может усилиться, что говорит о серьезных внутренних повреждениях.

В каких случаях кровотечение из влагалища нужно считать опасным симптомом?
К сожалению, женская природа такова, что любое заболевание может спровоцировать возникновение проблем, связанных с половыми органами и репродуктивной системой.
Если внезапно появляется достаточно сильное и обильное выделение крови из влагалища (часто темно-коричневого или черного цвета), то свидетельствовать это может о самых разных недугах.
- Это могут быть различные заболевания матки: рак, эндометриоз, эрозия, полипы, миома. Не стоит бояться страшных слов: все перечисленные болезни успешно лечатся при своевременной диагностике, а кровь из влагалища – это тот симптом, который поможет вам не пропустить начальные стадии.
- Серьезным провокатором кровотечения становятся сильные стрессовые или депрессивные переживания. Помните о том, что любые отрицательные эмоции сказываются, прежде всего, именно на женском интимном здоровье.
- К сожалению, сильное кровотечение может означать самопроизвольный выкидыш. Обычно это происходит на ранних стадиях беременности.
- Возможно, выделения крови говорят о наличии серьезных проблем с мочеполовой системой или щитовидной железой.
- Будьте внимательны: в случае, если кровотечение сопровождается другими симптомами (головные боли, сильные боли в низу живота, тошнота, рвота), это считается возможными признаками тяжелых заболеваний (сахарный диабет, проблемы с сердечно-сосудистой системой, заболевания крови).
Что делать в случае возникновения кровотечения?
Прежде всего, каждая женщина должна четко понимать, что любое, даже самое незначительное и непродолжительное кровотечение, должно стать поводом для внепланового и срочного посещения гинеколога. Организм дает сигнал, который не стоит игнорировать.
Совет: Если кровь из влагалища застала вас врасплох, не паникуйте, волнение лишь усилит процесс, а лишняя потеря крови вам точно ни к чему. Постарайтесь занять горизонтальное положение, и конечно, вызовите врача или скорую помощь.

После всех необходимых обследований и назначения лечебного курса женщине рекомендуется устранить по возможности все окружающие раздражители, чтобы не спровоцировать повторное появление кровотечений. Кроме того, спланируйте в ближайшее время после выздоровления отдых в санатории, на море. Ваша главная задача – помочь организму восстановиться в максимально короткие сроки.
Поделитесь страницей с друзьями
Во влагалищных выделениях свободные инфекционные вирусы обнаруживают только в редких случаях; обычно находят инфицированные клетки, однако их количество достоверно не оценено до сих пор. Даже с помощью метода ПЦР только у 28% инфицированных женщин в шеечно-влагалищных выделениях обнаруживают ВИЧ.
Как и в случае со спермой, вирусемия (т.е. количество вируса в крови) может коррелировать с количеством вируса, обнаруживаемого во влагалище, однако прямую зависимость наблюдают не всегда. Более того, появление свободного вируса в шеечно-влагалищных выделениях не обязательно зависит от клинического состояния, проведения антиретро-вирусной терапии или принадлежности женщины к группам риска.
Тем не менее после лечения ВИЧ происходит существенное уменьшение содержания РНК ВИЧ в шеечно-влагалищном секрете.
Содержание РНК во влагалищных выделениях выше у женщин с эктопией шейки матки, ненормальными влагалищными выделениями или тяжелой недостаточностью витамина А, а также у принимающих оральные контрацептивы. Появление вируса также может коррелировать с определенными фазами менструального цикла, что, возможно, связано с изменением содержания цитокинов во влагалище.
Некоторые исследования позволили предположить, что инфекция вирусом субтипа С сопровождается повышенным выделением ВИЧ-1 во влагалище. Однако количество исследованных пациенток, инфицированных вирусом, было слишком мало, чтобы сделать окончательные выводы относительно риска его передачи. Важно отметить, что даже на фоне интенсивной антиретровирусной терапии в шеечно-влагалищных выделениях обнаруживают бесклеточную форму вируса.
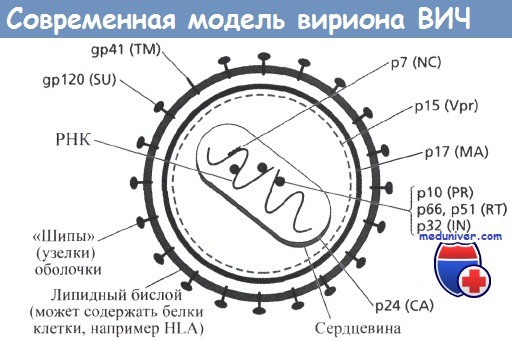
Что касается типа вируса, некоторые исследования показали, что вирусы, содержащиеся в шеечных выделениях, могут генотипически отличаться от вирусов, выделенных из периферической крови. Эти различия становятся особенно выраженными при проведении антиретровирусной терапии.
Обнаружение таких тканеспецифичных разновидностей ВИЧ, также как и отмеченные выше различия содержания вирусной РНК в плазме и влагалищных выделениях, говорит в поддержку вывода о том, что в тканях половых органов происходит относительно автономное размножение и селекция ВИЧ, отличные от одноименных процессов, происходящих в других тканях организма и отражающихся на свойствах вирусов, выявляемых в крови.
В недавно проведенном исследовании последовательности Env РНК вирусов, полученных из плазмы и из влагалища ВИЧ-инфицированных женщин после первичного инфицирования, было обнаружено их значительное сходство. Напротив, при сравнении таких последовательностей у женщин с хронической инфекцией вирусы, выделенные из эпителия гениталий, отличались от вирусов, обнаруженных в крови.
Кроме того, у хронически инфицированных женщин сохранялись некоторые исходные формы вирусов. Эти данные вновь указывают на компартментализацию ВИЧ-1 после острого инфицирования; первичный вирус, наиболее вероятно переданный через кровь, заражает в том числе и половые пути, а затем проходит отдельный путь развития в различных инфицированных тканях.
Источник появления ВИЧ во влагалищных выделениях неизвестен, но, возможно, его роль выполняют секреторные железы влагалища или шейки матки, лейкоциты из полости матки и, в некоторых случаях, менструальная кровь. ВИЧ был обнаружен в шейке матки, где, как было определено методом ПЦР-гибридизации in situ, он находился в моноцитах и макрофагах, в железистом эпителии переходной зоны между цилиндрическим и плоским эпителием. Ткани шейки матки чаще являются источником вируса, чем ткани влагалища.
Во всех этих исследованиях определение инфекционного вируса в генитальных выделениях могло быть затруднено, поскольку культивирование клеток, поддерживающих размножение ВИЧ, связано с техническими трудностями. Генитальные секреты могут обладать цитотоксичностью в культуре клеток, кроме того, выживание вируса зависит от рН и наличия возможных противовирусных факторов в исследуемом биоматериале.
Например, показано, что некоторые катионные белки влагалищных выделений при совместном действии проявляют активность, направленную против ВИЧ. Кроме того, техническая задержка в проведении анализа генитальных или других жидкостей, выделенных из организма, может привести к уменьшению количества определяемого вируса, как и в случае с пробами плазмы.
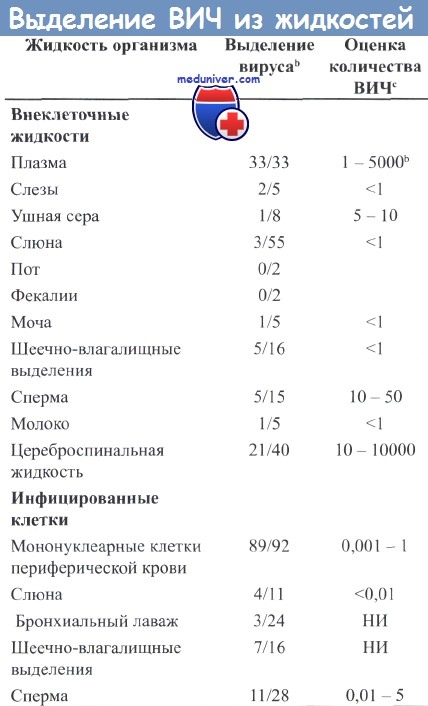
Для внеклеточных жидкостей значения соответствуют количеству инфекционных частиц на миллилитр; для инфицированных клеток значения представлены в виде процента от общего числа клеток. НИ - не известно.
b Количество случаев обнаружения инфекционных вирусов или инфицированных клеток на общее количество исследованных образцов.
с Высокое содержание соответствует симптомам развитого заболевания.
Читайте также:


