Кровь на все инфекции после выкидыша
Елена Геворкова Врач акушер-гинеколог, г. Москва
Прерывание желанной беременности оборачивается большой трагедией для каждой женщины, это тяжелейший стресс – не столько физический, сколько моральный. Но приходит время – и женщина снова задается вопросом о рождении ребенка. Что надо иметь в виду при планировании беременности в такой ситуации?
Выкидыш обозначает беременность, которая прекращается без постороннего вмешательства с момента зачатия до срока, при котором плод способен существовать вне организма матери (до 22 недель, когда масса плода достигает 500 г). В зависимости от сроков беременности различают ранний выкидыш, или самопроизвольный аборт (до 12 недель беременности), ипоздний выкидыш (с 12 до 22 недель).
Если выкидыш уже не первый, т.е. две или более беременностей заканчивались самопроизвольным выкидышем, говорят о привычном невынашивании беременности. Не более 3—5% пар сталкиваются с таким диагнозом.
С каждым выкидышем увеличивается риск последующего, но даже при привычном невынашивании беременности риск потери не превышает 50%.
К сожалению, выкидыш - не такое уж редкое явление. По статистическим данным, в России 15—20% беременностей (т.е. каждая пятая беременность) заканчиваются именно так. Половина всех выкидышей происходят на ранних сроках беременности - до 12 недель.
Что делать? Необходимо пройти консультацию у врача-гинеколога, а при необходимости - у эндокринолога. Проведение лабораторных анализов – определение уровня гормонов в крови - поможет правильно поставить диагноз и назначить соответствующее лечение, чтобы подготовить организм к следующей беременности. В крови женщины в первую или вторую фазу менструального цикла определяют уровень эстрогенов, прогестерона, пролактина, тестостерона, ФСГ (фолликулостимулирующего гормона), ЛГ (лютеинизирующего гормона), гормонов щитовидной железы и др. Гормональные нарушения хорошо поддаются коррекции, и при необходимости лечение продолжается и после наступления беременности. Правильно подобранная схема лечения позволяет сохранить последующую беременность.
3. Аномалии развития и патологии женских половых органов. К патологиям половых органов относятся:
- генитальный инфантилизм (недоразвитие половых органов, когда их размеры меньше, чем в норме);
- двурогая матка (она как бы расщеплена на две части, имеет две полости, которые сливаются в нижней ее части);
- седловидная матка (ее ширина увеличена, а дно вогнуто);
- перегородки в полости матки;
- узлы миомы (доброкачественная опухоль матки), выступающие в полость матки;
- полипы эндометрия (выросты слизистой оболочки матки).
Данные изменения матки мешают эмбриону полноценно прикрепиться к слизистой, а также приводят к тому, что плоду тесно расти и развиваться в условиях дефицита места. Некоторые формы патологий, к сожалению, невозможно исправить. Это относится к врожденным аномалиям строения (например, двурогая, седловидная матка). Другие препятствия вполне устранимы; для этого требуется помощь хирургов (рассечение внутриматочной перегородки, удаление миоматозных узлов, деформирующих полость матки, полипов эндометрия). После операции восстанавливается нормальная форма матки, и теперь у эмбриона есть возможность хорошо прикрепиться и развиваться до родов.
Что делать? Помощниками в такой ситуации станут УЗИ половых органов и инструментальные методы обследования: гистероскопия (осмотр полости матки с помощью камеры), при необходимости – лапароскопия (через стенку живота в брюшную полость вводится камера). После постановки диагноза препятствие, при возможности, будет устранено, и после восстановления организма можно планировать беременность. Планирование беременности после лапароскопии можно начать после окончания периода реабилитации - в среднем через 3—6 месяцев.
4. Несостоятельность шейки матки, или истмико-цервикальная недостаточность (ИЦН). Это состояние, при котором мышечное кольцо шейки матки перестает выполнять свою функцию, шейка раскрывается преждевременно, не справляясь с растущей нагрузкой за счет роста плода. При этом микробы из влагалища могут проникнуть в матку и привести к инфицированию плодных оболочек или через приоткрывшуюся шейку начнет выступать плодный пузырь, и инфицирование произойдет еще быстрее. Последствием этого будет излитие вод и выкидыш. Как правило, ИЦН проявляется на сроке 16—22 недели.
Причинами ИЦН могут быть травмы шейки матки. Это может произойти при внутриматочных вмешательствах (например, медицинский аборт, выскабливание слизистой матки). Также формирование рубца на месте мышечной ткани может происходить после глубоких разрывов шейки матки во время предыдущих родов.
Еще одной причиной шеечной недостаточности являются гормональные нарушения в организме женщины — как правило, это происходит при переизбытке мужских половых гормонов. Шейка матки размягчается, укорачивается, раскрывается, и происходит излитие вод с последующим выходом плода.
Формирование ИЦН происходит субклинически, т.е. без внешних проявлений.
Что делать? До планирования беременности врач-гинеколог при влагалищном исследовании оценивает состояние шейки матки: нет ли рубцов и разрывов. Желательно выполнить кольпоскопию, сдать анализы: гинекологический мазок, ПАП-мазок (онкоцитология – мазок с шейки матки исследуется под микроскопом на предмет наличия атипических (не только раковых, но и любых измененных) клеток), бактериальный посев из цервикального канала, провести ПЦР-диагностику генитальных инфекций. При выявлении инфекций нужно пройти курс лечения, так как активация половых инфекций вызывает воспаление во влагалище, которое далее может распространяться выше, на шейку матки, а за счет ее приоткрытия - и на плодные оболочки. При обнаружении деформации шейки матки необходимо решить вопрос о возможной хирургической коррекции. При подозрении на гиперандрогению надо сдать анализы (андрогенный блок на 7—10-й день регулярного менструального цикла) и при необходимости пройти курс гормональной коррекции. При ИЦН во время беременности на шейку матки накладываются швы, которые закрывают ее и предотвращают выкидыш. Снимаются швы при доношенном сроке беременности (после 36 недель).
5. Нарушение свертываемости крови или тромбофилические факторы.
Если у женщины имеется склонность к более активному свертыванию крови, то это может стать одной из важной причин невынашивания беременности. Дело в том, что зародыш получает питательные вещества и кислород от мамы с кровью через тоненькие сосуды плаценты, и если в них образуются тромбы, то эмбрион перестает получать питание с кровью, впадает в состояние голодания и через какое-то время погибает.
Что делать? Если подозрение падет на данную причину выкидыша, то гинеколог назначит гемостазиограмму (или коагулограмму) – анализ, показывающий состояние свертывающей системы на момент сдачи крови. Кроме того, необходимо провести анализы для исключения генетической причины повышения свертывания крови и образования тромбов.
При подтверждении повышенной свертываемости (тромбофилия, антифосфолипидный синдром) врач назначит специальное лечение, делающее кровь менее густой. Лечение продолжают и после наступления беременности, чтобы предотвратить ее осложнения.
7. Инфекционные заболевания. Причиной невынашивания беременности могут быть как общие инфекционные заболевания, так и инфекции женских половых органов, в том числе болезни, передающиеся половым путем. Уреаплазмоз, хламидиоз, трихомониаз, гонорея, герпес и другие заболевания приводят к возникновению воспалительных процессов сначала в нижних отделах половых органов, затем инфекция поднимается вверх, может произойти инфицирование плодные оболочек, их повреждение и излитие околоплодных вод, ведущее к выкидышу. Также инфекция через зараженные плодные оболочки и околоплодную жидкость попадает в организм плода, что может вызвать формирование пороков развития, иногда не совместимых с жизнью. В этом случае происходит выкидыш.
Инфекционные заболевания внутренних органов грипп и краснуха – это не заболевания внутренних органов (пневмония, аппендицит, пиелонефрит и др.) могут привести к попаданию инфекции из организма матери к плоду через плаценту и стать причиной выкидыша. Интоксикация, сопровождающая инфекционные заболевния, может вызвать гипоксию плода – состояние, при котром плод недополучает кислород и питательные вещества.
Что делать? Для диагностики инфекций женских половых органов гинеколог берет мазок на флору, бактериальный посев из цервикального канала, проводит ПЦР-диагностику инфекций половых путей. При выявлении заболевания необходимо пройти лечения.
При наличии хронических заболеваний,(пиелонефрит, тонзиллит, гастрит, холецистит и т.д.) необходима консультация смежных специалистов – терапевта, хирурга, нефролога и т.д.. Они подберут адекватное лечение, которое приведет к исчезновению на длительное время признаков заболевания, а также дадут рекомендации по лечению, если обострение возникнет при следующей беременности.


Казалось бы, я объединила две совершенно разные темы - выкидыш и замершую беременность. Однако, мало кто знает, что замершая беременность на медицинском языке звучит как несостоявшийся выкидыш.
Вообще классификация выкидышей (самопроизвольных абортов) следующая:
- угрожающий аборт,
- начавшийся аборт,
- аборт в ходу,
- неполный аборт,
- полный аборт,
- несостоявшийся аборт.
То есть всем известная замершая беременность подразумевает под собой гибель эмбриона, который по тем или иным причинам не выталкивается маткой и задерживается в ней на 4-5 недель, иногда до 8 недель после гибели.
Причины замерших беременностей и выкидышей многообразны. Чаще всего, по статистике, в гибели плода виновны инфекции (хламидии, микоплазмы, уреаплазмы /хотя роль микоплазм и уреаплазм сомнительна/, бактериальные инфекции (гонорея, стрептококк), вирусные инфекции. Далее идут генетические причины, которые обеспечивают неполноценность продукта зачатия и его самопроизвольное изгнание в связи с нежизнеспособностью. Это могут быть новообразовавшиеся мутации при слиянии ядер спермиев и овоцита, а могут быть скрытые мутации, передающиеся от отца или матери.
Неполноценность эмбриона может быть также следствием нарушения эмбриогенеза из-за воздействия на плод токсических веществ, перенесенных острых инфекций и других факторов. Немаловажную роль играют эндокринные причины. Так, недостаток прогестерона может привести к ишемическим явлениям в эндометрии и как следствие, к его отторжению вместе с плодным яйцом. Относительно редкими остаются имунные (резус-конфликт, антитела против ХГЧ) и аутоимунные (антифосфолипидный синдром и др.) причины.
Выкидыши также могут быть связаны с истмико-цервикальной недостаточностью (слабая шейка матки не может удержать плод в полости матки), миомами матки (миоматозный узел деформирует плодное яйцо, не дает ему полноценно закрепиться), аномалиями матки (двурогая матка, седловидная матка, инфатилизм).
Нарушения в системе свертываемости крови могут повлиять на беременность на этапе формирования плаценты. Слишком вязкая кровь быстро тромбирует сосуды плаценты, отчего кровоток в системе мать-плацента-плод прекращается и происходит гибель плода. Длительное стрессовое воздействие на организм матери также может стать причиной спонтанного аборта и замершей беременности.
Ниже я приведу таблицу, которая расскажет о большинстве проводимых исследованиях при ЗБ и выкидышах. Таблица не претендует на абсолютную полноту, поэтому, если вам известно еще что-то, не поленитесь рассказать другим. Напоминаю, что первый выкидыш или замершая беременность сами по себе ничего не значат. Они могут быть всего лишь случайностью, которая неизбежно заложена в такой сложный процесс, как зачатие и вынашивание.
Полное обследование стоит проводить после 2-3 подряд произошедших спонтанных прерываний беременности. После первого такого несчастья достаточно сделать УЗИ, сдать гормоны и анализы на инфекции, по желанию - что-то дополнительно, но так или иначе все упирается в вопрос денег.
Если их и времени хватает, можно заняться обследованием более плотно.
2) Во время выскабливания при замершей беременности и неполном выкидыше гистологический анализ содержимого полости матки.
3)Цитогенетический анализ плода на предмет генетических аномалий.
2) Генетические исследования
Для женщины:
---Исследование кариотипа и определение частоты спонтанных хромосомных аберраций (и множество других исследований)
Для мужчины:
---Исследование кариотипа и определение частоты спонтанных хромосомных аберраций
---Исследование микроделеций AZF локуса в Y хромосоме
---Исследование наиболее частых мутаций в гене муковисцидоза (и множество других исследований)
3) Спермограмма
2) Мазок из влагалища на гонококк и флору (чистота влагалища). Бактериальный посев на стрептококки группы В
3) Опредение уровня гормонов /этрадиол, прогестерон, ФСГ, ЛГ, 17-ОП, тестостерон, дегидроэпиандростерон (ДГЭА), 17-кетостероиды, пролактин, гормоны щитовидной железы/
-в начале цикла 5-6 день
-в середине цикла
-в конце цикла 21-25 день
Подробнее о том, когда какие гормоны сдавать, можно узнать ТУТ
4) Тесты на диагностику антифосфолипидного синдрома (АФС)
---Исследование венозной крови на волчаночный антикоагулянт (ВА)
---Исследование крови на антифосфолипидные антитела
5) Определение титра аутоантител к кардиолипину, ДНК, щитовидной железе, фактору роста нервов
6) Иммунограмма
7) Коагулограмма и гемостазиограмма (контроль свертываемости крови)
8) Типирование по антигенам тканевой совместимости второго класса (HLA) обоим супругам
9) Определение уровня гомоцистеина крови (свидетельствует о повышении частоты генетических сбоев)
инфекций; перевод хронических инфекций
в фазу ремиссии.
спермиев /фракцио- нирование спермы на X и Y фракции с последующей инсеминацией X фракцией, что исключает рождение мальчика/, если выкидыш (ЗБ) связаны с
патологией плода, сцепленной с X
хромосомой /мальчики в семье при такой ситуации либо умирают внутриутробно, либо рождаются больными/.
Прогестерон при его
недоста-точном содержании в плазме крови.
глобулин) сразу после
выскаб-
ливания или выкидыша, если кровь женщины Rh-отрицательна
Препараты, уменьша-ющие
гиперкоагу-ляцию крови. Лечение
антифосфо- липидного синдрома.
церви-кальной
недоста-
точности ушиванием шейки матки
цирку-лярным швом на сроке 14-18 недель.
Лечение аномалий и миом опера-тивным
путем.
Если у женщины произошел выкидыш, важно предпринять грамотные меры по восстановлению здоровья. Это поможет справиться с патологией в моральном плане и подготовить почву для новой беременности. Медицинская статистика утверждает, что 15-20 % беременностей заканчивается самопроизвольным прерыванием по разным причинам. Симптомы произошедшего редко остаются незамеченными.
Это дает возможность женщине вовремя диагностировать случившееся, обратиться к гинекологу, пройти адекватное лечение и запланировать рождение ребенка на будущий период. Спонтанный аборт специалисты классифицируют по трем категориям:
2. Спонтанный аборт или выкидыш на раннем сроке беременности – до 22 недель, когда вес эмбриона не достигает 0,4 кг.
3. Преждевременные роды, когда беременность завершилась в сроке 22-37 недель. Если вовремя оказана медицинская помощь, предприняты усилия по обеспечению жизни ребенка, малыша в большинстве случаев удается спасти. В медицине рано рожденного называют недоношенным. После появления на свет ребенка подключают к жизнеобеспечивающей аппаратуре, которая способствует его адаптации к новым условиям.

Каким бывает выкидыш – обзор вариантов
Произошедший выкидыш бывает полным, когда из полости матки выходят все части эмбриона вместе с оболочками и околоплодными водами. В случае, если в матке остаются части плода, говорят о неполном выкидыше, который происходит чаще на ранних этапах беременности. Для нейтрализации негативных последствий, недопущения развития инфекционного процесса в тканях, проводится эвакуация продукта зачатия из полости матки методами медицинского прерывания, гинекологического выскабливания, вакуум-аспирации. Терапия может содержать применение лекарственных средств, направленных на сокращение матки и выталкивание содержимого наружу. Контрольным методом диагностики считается ультразвуковое исследование. Негативные последствия влечет выкидыш при первой беременности. После произошедшего зачатие возможно после тщательного обследования, лечения.
Наиболее опасным для самопроизвольного выкидыша считается первый месяц беременности. Врачи выделяют так называемые критические периоды развития, в которые эмбрион (плод) особо подвержен действию вредных факторов:
В этот период происходит большая часть несчастных случаев, связанных с потерей ребенка. Поэтому будущей матери следует проявлять повышенную осторожность.
Почему организм отторгает эмбрион
Когда в организме женщины зарождается новая жизнь, причины выкидыша часто кроются в наличии хромосомных аномалий у плода. Поэтому до 12-ти недель проводить коррекцию патологического состояния крайне нежелательно. В числе факторов, провоцирующих отторжение эмбрионов, значатся:
- Наследственный фактор и генетический сбой на этапе оплодотворения яйцеклетки сперматозоидом. Появляется нежизнеспособный плод в результате действия различных факторов риска – экологической обстановки, профессиональных вредностей, вирусного заболевания родителей. Нейтрализовать эти факторы невозможно. Единственный выход из ситуации – снизить вероятность их проявления, оградив мать от опасностей на время вынашивания плода. Если же в организме ребенка развивается несовместимый с жизнью порок, эмбрион не проходит естественный отбор. Организм совершает самопроизвольный аборт, избавляясь от нежизнеспособного плода;
- Гормональный дисбаланс, вызванный нарушением работы эндокринной системы. На ситуацию может повлиять недостаточное количество прогестерона в организме матери или переизбыток тестостерона. При раннем выявлении сбоя гормональной системы женщина проходит специально организованную терапию до беременности и так устраняет возможность выкидыша;
- Наличие опухолей, новообразований в органах малого таза;
- Истмико-цервикальная недостаточность (ИЦН), когда перешеек и шейка матки преждевременно раскрываются, не справляясь с увеличивающимся давлением, вызванным растущим в организме плодом;
- Существует угроза выкидыша при наличии аномалий в работе сердечно-сосудистой, почечной систем;
- Наркомания, алкогольная зависимость, токсикомания матери и отца;
- Депрессивные состояния, стрессы, нервные нагрузки беременной женщины;
- Механические нагрузки, удары, ушибы, непосильный физический труд будущей роженицы;
- Рентгенологическое обследование – облучение способно спровоцировать выкидыш.
- Применение лекарственных средств. В первом триместре применение сильнодействующих лекарственных формул запрещено. Препараты могут стать причиной развития дефектов у эмбриона. Некоторые отвары трав также противопоказаны. Это петрушка, пижма, василек, крапива, зверобой. Заниматься самолечением запрещено. Каждый препарат согласовывается с лечащим врачом.
- Инфекционный и вирусный процесс в организме беременной. Спровоцировать выкидыш может любая передаваемая половым путем инфекция, пролечить которую необходимо до наступления беременности, иначе велик риск заражения плода в утробе матери. Большая угроза выкидыша на ранних сроках существует из-за вирусных инфекций и воспаления внутренних органов. Опасный симптом – высокая температура матери, сопровождаемая интоксикацией организма. На этапе планирования беременности важно купировать хронические заболевания, сделать вакцинацию от опасных инфекций.
- Аборты в анамнезе, неудачно проведенное оперативное вмешательство, непрофессионализм врача и неудачно сложившиеся обстоятельства могут привести к потере плода.
- Иммунологические факторы.
Список причин выкидыша на ранних сроках беременности и в более поздний период может быть более обширным, в каждом конкретном случае врачи выявляют патологию индивидуально. Воздействие всех вредных факторов будущая мать не способна предотвратить, однако, многое в ее силах.

Немного о замершей беременности
Изучив, какие при выкидыше симптомы, сроки восстановления и методы лечения, нельзя обойти стороной вопрос о замершей беременности. Состояние характеризуется гибелью эмбриона в утробе матери, часто происходящем в первом триместре беременности. Среди причин отмечены аналогичные факторы – инфекции матери, генетический сбой, гормональный дисбаланс, вредные привычки, сильнодействующие лекарства, стрессы.
Если при самопроизвольном выкидыше клиника выражается сильной болью и кровопотерей, то замершая беременность зачастую проходит бессимптомно. Отсутствуют тянущие и пульсирующие ощущения боли, нет напоминающих схватки позывов, из влагалища не выделяется кровь. Матка может не отторгать погибший эмбрион, оставляя его внутри себя. На начальной стадии беременности состояние обнаружить сложно, во втором и третьем триместре мать настораживает длительное отсутствие шевелений в животе. Очередной визит к врачу выявляет несоответствие сроков размерам матки, отсутствие биения сердца в материнской утробе. УЗИ ставит точный диагноз.
Если плод мертв, а отторжения тканей не происходит, назначается выскабливание или экстракция умершего эмбриона вакуумом. Если этого не сделать, велика вероятность отравления токсичными продуктами распада, попавшими из матки в кровоток. Тщательное обследование поможет установить причины аномалии, назначить эффективную терапию.
Сдавать анализы следует обоим супругам. На основе изъятого материала проводится гистология тканей эмбриона. Проводится диагностика заболеваний, назначается адекватное лечение первопричин потери плода. Комплексная диагностика включает микробиологическое, УЗ, гормональное, иммунологическое обследование.
Существующая угроза выкидыша при беременности – повод провести терапию в условиях специализированного медицинского учреждения, если установлено, что беременность прогрессирует. Стационар обеспечит спокойный режим, своевременный прием препаратов. Госпитализация женщины с привычным невынашиванием – адекватная мера реагирования на опасность утраты плода.
Состояние после выкидыша – тяжелый удар не только по моральному, но и по физическому состоянию женщины.
Естественно, представительницы прекрасного пола, получившие подобный диагноз, чувствуют, как у них опускаются руки.
Пропадает желание что-либо делать.
Но не стоит отчаиваться!
Правильное восстановление – залог возвращения репродуктивного здоровья.
Как должно происходить восстановление после выкидыша, интересуются женщины, которым не посчастливилось столкнуться с этой патологией, и как ведут себя разные органы и системы.
Каковы особенности восстановления органов и как правильно подготовиться к новой беременности?

После выкидыша: что это за состояние
Самопроизвольное прерывание беременности или, как его еще называют, выкидыш.
Это состояние, с которым может столкнуться любая, даже внешне совершенно здоровая женщина.
При этом основные оболочки плода могут или остаться внутри матки, или полностью ее покинуть.
Второй вариант, как считают врачи, гораздо лучше, чем первый.
В случае, если плодные оболочки самостоятельно покидают тело, хирургическое вмешательство может быть сведено к минимуму.
Или, как вариант, вовсе отменено.
Произойти прерывание беременности может на любом этапе.

Если инцидент развился в первые 12 недель, говорят о раннем варианте течения патологии.
Если же все происходит после 25 недель, то речь ведут уже о самопроизвольных родах.
В чем разница?
Все очень просто.
После 25 недель плод при адекватной помощи со стороны медицинских работников уже жизнеспособен.
До 25 недель все усилия, прикладываемые врачами для сохранения плода, будут бесполезны.
Объясняется это незрелостью всех органов и систем.
Организм после выкидыша находится в стрессе, который сказывается на всех органах и системах женщин.
Игнорировать это состояние нельзя, требуется квалифицированная врачебная помощь и наблюдение.
Многих женщин волнует вопрос о том, нужна ли чистка после выкидыша, и они задают этот вопрос своим лечащим врачам.
Важно понимать, что в каждом отдельном случае ситуация должна решаться в индивидуальном порядке.
При этом женщине важно избавиться от чувства вины и обязательно обратиться за врачебной помощью.
Даже если несчастье произошло в домашних условиях.
Решение о необходимости чистки принимается врачом-гинекологом.
Перед тем, как выносить свой вердикт, доктор направит пациентку на ультразвуковое обследование.
Во время УЗИ появится возможность оценить состояние матки.
Если будет определено, что в ней есть остатки плодного яйца, то выскабливания не избежать.
При этом размер остатков не имеет значения.
Сгустки после выкидыша, подъем температуры, развитие инфекций – все это может быть следствием того, что женщина не обратилась к врачу, и в ее матке остались частицы плодного яйца.
В особенно серьезных ситуациях возможно даже развитие септического состояния.
Чистка – несложная процедура, которая выполняется только в условиях медицинского учреждения.
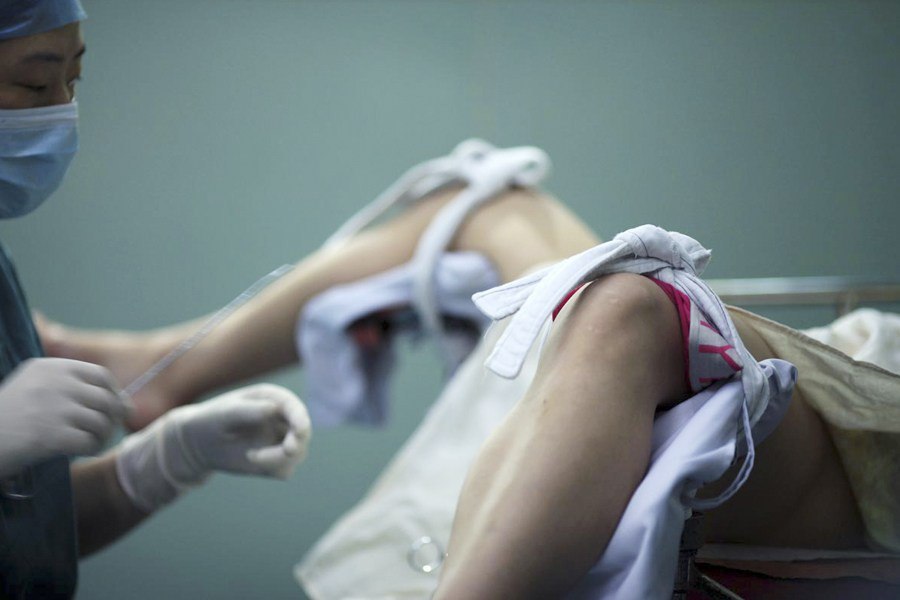
Занимает вся процедура от 10 до 20 минут максимум.
В некоторых случая, если остатки плодного яйца сохранились в больших количествах, длительность может увеличиваться.
После, если женщина себя хорошо чувствует, ее уже через несколько часов могут отправить домой.
Правда, если выкидыш произошел на втором триместре или позднее, рекомендуется остаться под медицинским наблюдением на несколько суток.
Некоторые женщины отмечают у себя кровь после выкидыша.
Подобное состояние считается вариантом нормальной реакции матки и объясняется довольно легко.
Дело в том, что при выходе плодного яйца происходит неминуемая травматизация маточных сосудов.
Вполне естественно то, что они начинают кровоточить.
Большее внимание врачи рекомендуют обращать на грудь после выкидыша.
Если определяется ее набухание, боли в груди – это повод обязательно обратиться к гинекологу.

Дело в том, что реакции со стороны груди обычно свидетельствуют о том, что в матке остались частицы плодного яйца.
При этом если сдать анализ на ХГЧ после выкидыша, показатели останутся нетипично-высокими.
В этом случае рекомендуется выполнить хирургическую чистку, при этом откладывать процедуру нежелательно.
Сколько может длиться кровотечение в том случае, если реакция на самопроизвольное прерывание беременности расценивается, как нормальная, интересуются женщины.
Сложно назвать точные числа, так как каждый организм очень индивидуален.
В среднем длительность выделений обычно не превышает 7-10 дней.
Начинать беспокоиться стоит в том случае, если кровь не останавливается в течение 14 дней.
В этом случае обязательна консультация у гинеколога.

Состояние после выкидыша
рассказывает врач гинеколог,
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Часто представительницы прекрасного пола интересуются вопросом о том, когда приходят первые месячные после выкидыша.
Вопрос вполне актуален.
Ведь многие женщины по незнанию путают выделения после выкидыша, появившиеся на фоне чистки, с полноценными менструациями.
Не стоит путать эти два понятия.
Реакция на чистку – это никак не овуляторный цикл.
Это просто избавление от лишних тканей и воспалительных жидкостей, скопившихся в матке.
В норме женщине рекомендуют начинать отсчет нового цикла сразу после того, как была произведена чистка.
При этом ожидать полноценной менструации стоит не раньше, чем через 3-5 недель с момента вмешательства.
Каким будет цикл после выкидыша, интересуются женщины.
Все зависит от изменений в гормональном фоне.
Некоторые обращают внимание на то, что менструации стали более обильными, чем ранее.
Некоторые, напротив, замечают, что обильность значительно снизилась.
Важно иметь в виду, что чем раньше все случилось, тем легче организму будет восстановиться.
Так, раннее самопроизвольное прерывание беременности обычно сопровождается более ранним восстановлением и меньшим количеством осложнений.
Чем позднее плод перестал развиваться, тем больше вероятность в дальнейшем столкнуться с проблемами с репродуктивным здоровьем.
Многих интересует вопрос о том, как ведет себя матка после выкидыша.
Репродуктивный орган облает огромной способностью к восстановлению.
А потому нет ничего удивительного в том, что уже пару суток спустя он возвращается к своим нормальным размерам.
В крайнем случае, если матка по каким-либо причинам увеличена в течение длительного времени, можно применить средства с сократительной активностью для ее стимуляции.
Важно иметь в виду следующее.
В восстановительный период вся репродуктивная система любой женщины отличается крайней восприимчивостью к различным инфекциям и другим негативным воздействиям.
В этот период женщине, чтобы сохранить возможность выносить и родить ребенка, рекомендуется с максимальным вниманием к состоянию своих половых органов.
Если отмечаются какие-либо отклонения, необходимо обязательно обратиться к медицинскому работнику.
Что делать после выкидыша, интересуются женщины, которым пришлось пережить это неприятное событие в своей жизни.
В первую очередь необходимо наладить гигиену и половую жизнь.
При этом стоит соблюдать рекомендации врача, чтобы не навредить и без того пошатнувшемуся здоровью еще сильнее.
Гигиена
Существуют опасные последствия после выкидыша, одно из которых – инфекционный процесс.
Чтобы избежать инфицирования, представительнице прекрасного пола рекомендуется соблюдать ряд базовых рекомендаций, среди которых:
- несколько раз в день рекомендован теплый, приятный душ с обмыванием внешних половых органов, при этом купаний в общественных водоемах и бассейнах лучше избегать;

- в первые 2-3 дня после больницы пользовать необходимо только прокладками, полностью исключив тампоны, при этом замену гигиенического средства производят от 4 до 5 раз в день независимо от степени загрязнения;
- тампоны использовать можно только с 4-5 дня, если разрешит гинеколог.
- необходимо внимательно относиться к выбору гигиенических средств для ухода за паховой зоной, отдавая предпочтение натуральной косметике, которая не вызовет аллергии или раздражения.
Половая жизнь
Многих волнует вопрос секса после выкидыша.
В первое время любые сексуальные контакты находятся под полным запретом.

Это связано с тем, что матка и половые пути женщины травмированы, сильно подвержены инфекционным процессам.
Начинать налаживание половой жизни можно не раньше, чем после первой нормальной менструации.
При этом супругам рекомендуется уделять особое внимание предохранению.
Чтобы предотвратить беременность до тех пор, пока организм полностью не восстановится.
Какие таблетки после выкидыша используются, чтобы нормализовать состояние женщины, интересуются пациентки.
Все зависит от общего состояния больной и того, как прошло самопроизвольное прерывание.
Так, например, если плодное яйцо вышло полностью и выскабливание в последующем не потребовалось, можно полностью исключить прием каких-либо медикаментов.
Если же от плодного яйца не удалось избавиться полностью, придется использовать целый спектр лекарственных средств.
Если все уже случилось, то антибиотики после выкидыша назначаются женщине, чтобы избежать инфекций вторичного типа.
Предпочтение в основном отдается либо макролидам, либо пенициллинам, но возможно применение и других групп.
Дозу препарата и длительность приема подбирает врач в каждом случае индивидуально.
- Маточные препараты
Маточные средства предназначены для того, чтобы нормализовать и усилить маточные сокращения.
В основном применяется Окситоцин и другие препараты, подобные ему.
С помощью этого лекарства нормализуют размеры матки, уменьшают интенсивность кровотечения.
Также препараты благотворно влияют на восстановительный процесс в целом.
- Иммуномодуляторы
Иммунитет женщины после самопроизвольного прерывания беременности сильно страдает.
Чтобы нормализовать его работу и защитить организм от воздействия вредоносных инфекций, назначаются иммуномодуляторы.

Они способны стимулировать работу иммунной защиты.
По усмотрению врача могут рекомендоваться и другие лекарственные средства.
Например, лечение после выкидыша может дополняться препаратами гормонов для нормализации гормонального фона.
Также многим женщинам из-за их нахождения в подавленном состоянии дают рекомендации по приему антидепрессантов.
По своему усмотрению врач может назначать симптоматические средства для устранения различных дискомфортных состояний.
Многих женщин, для которых ребенок был желанным, волнует вопрос о том, когда и как планировать беременность после выкидыша.
Необходимо четко запомнить, что планирование новой беременности сразу после прерывания предыдущей строго запрещено.
Женский организм должен полноценно восстановиться.
Все органы и ткани должны снова стать работоспособными, а гормональный фон должен прийти в норму.
Также полностью должна нормализовать овуляция после выкидыша с восстановлением менструального цикла.
В среднем между прерыванием беременности и планированием новой должно пройти не меньше, чем 3-6 месяцев.
Точные рекомендации каждая женщина должна получать у своего гинеколога в зависимости от своего состояния здоровья.

Важно помнить о том, что перед планированием беременности нужно посвятить время поиску причины выкидыша.
Если проигнорировать эту рекомендацию, можно столкнуться с повторением неблагоприятной ситуации.
Женский организм – сложная система, которая требует внимательного отношения и заботы.
После выкидыша любой представительнице прекрасного пола необходимо не только время на реабилитацию физической составляющей.
Но и полноценная моральная поддержка от родных и близких.
Выкидыш – сильное потрясение, с которым ни в коем случае нельзя оставаться один на один, чтобы избежать еще больших бед!
Если вас беспокоит состояние после выкидыша, обращайтесь к грамотным гинекологам нашего медицинского центра.
Читайте также:
- Массовые инфекционные заболевания и отравления
- Половые инфекции передаются через мыло
- Вакцинопрофилактика против всех инфекции
- Диета ребенка при кишечной инфекции и ацетоне
- Эпидемиологический мониторинг в системе эпидемиологического надзора за гнойно септической инфекцией


