Круглый пронатор мышца болит
Сдавление в проксимальной зоне локтевого сустава ветви двигательного сгибателя серединного нерва, круглым пронатором, вызывает патологическое состояние нерва. Область локтевого сустава находится ближе к предплечью, именно поэтому с этой стороны нерв подвержен больше всего компрессионному положению.
Причины, вызывающих сдавление нерва

Пронатор-синдром локтевого сустава
Причины, вызывающие сдавление нерва, которое вызывает его патологическое состояние несколько:
— Сдавление нерва окружающими его анатомическими структурами, в т.ч. глубокими и наружными поверхностями головок мышц.
— Гипертрофия мышцы.
— Выполнение частых движений, связанных со сгибанием и изменением положения локтевого сустава.
— Механические повреждения и травмы.
— Другие аномалии предплечья.

возникновения пронатор — синдромов
Отмечаются такие проявления пронатотрного синдрома у людей, чья профессиональная деятельность требует частой смены положения локтевого сустава – сгибание и сразу же выполнение разгибания (прессовщики, грузчики), а также при длительном выполнении движений, напрягающих мышцы, сгибающие большие пальцы руки (доярки, пианисты, стоматологи и др.). В некоторых видах спорта, при которых необходимо повторение локтевых сгибов и разгибов, спортсмены также входят в группу риска возникновения пронатор — синдромов (теннис, гребля и др.). Тип нагрузки на мышцы пронаторы будет определять степень нарушений проводимости нерва и ограничений функций мышц всей верхней конечности. Диагностическое выявление отмечается чаще у пациентов после 40 лет.
Длительное напряжение мышц-сгибателей приводит к изменению их состояния. Появляется фиброз. Такое изменение мышц в области верхней части предплечья, воздействуя на проходящий срединный нерв, компрессионно вызывают нарушение чувствительности в области пальцев руки. В случае нарастающих нагрузок на пронаторные мышцы, возможно снижение силы короткой мышцы, которая отводит большой палец кисти, в результате снижается нормальное напряжение длинного сгибателя большого пальца и глубокого сгибателя пальцев. Состояние постоянного напряжения пронаторных мышц может вызывать начало их атрофического изменения.
Осложнениями могут быть:
1). Хроническая слабость мышц пронаторов
2). Периодическое возникновение бои
3). Нарушение функциональности кисти, локтевого сустава, предплечья (моторные и сенсорные нарушения).
4). Воздействие постоянного напряжения мышц на срединный нерв может привести к его повреждению.
Характерным проявлением боли будет при усилении действия мышечной силы при сгиабании или разгибании, когда сжат кулак. Боль в покое не будет иметь четкой локализации, будет ощущаться снижение чувствительности в той части кисти, которая иннервируется локтевым нервом. В момент нагрузки отмечается усиление болевых ощущений на границе медиального участка локтя в зоне расположения круглого пронатора и предплечья по ладонной поверхности. У пациента отмечается снижение функциональной силы короткой мышцы, отводящей большой палец.
Диагностика локтевого сустава
Диагностирование основывается на клинических данных. Ослабление импульсов, степень сжатия или повреждения серединного локтевого нерва на участке предплечья устанавливают проведением электромиографического метода обследования.
Сходность симптоматических проявлений при диагностике требует необходимости исключения: кистевого туннельного синдрома или запястного канала, компрессии нервных корешков в области шеи.
Особенность пронаторов состоит в том, что они иннервируются одним срединным нервом. Такая особенность позволяет устанавливать снижение пронаторных функций мышц, на основании диагностического вызывания болевых ощущений еще в начале процесса, который сам по себе может не иметь интенсивных проявлений нарушений проводимости самого нерва. Подтвердить нарушения срединного нерва поможет проведение теста на скорость нервной проводимости. В некоторых случаях обследование дополняется проведением магнитно – резонансной томографии для определения причин сдавления нерва.
Лечение локтевого сустава
Для снижения напряжения мышц в локтевом суставе необходимо устранение действий и движений, вызывающих напряжение. Для снижения проявления нейропатических болей применяются противосудорожные препараты. В тяжелых случаях выполняется местная инъекция анестетика на участок среднего блока нерва, с кортикостероидами в область срединного нерва в локтевом суставе. Лечение дополняется применением нестероидных препаратов. После снижения напряжения мышц выполняется их электростимуляция, в комплексе с растягивающими упражнениями круглого пронатора, мышц предплечья.
Прогноз: контролируемая реабилитация медицинскими специалистами гарантирует полное восстановление локтевого сустава и предплечья, с исключением болевых проявлений в течение 3-4 месяцев.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Предплечье представляет собой зону верхней конечности (руки), начиная от локтя и заканчивая запястьем. Кости предплечья окружены мышечной тканью, сухожилиями и связками, которые контролируют двигательную активность кисти и пальцев. Практически во всех тканевых структурах предплечья, включая надкостницу, находится множество чувствительных рецепторов, соответственно боли в мышцах предплечья могут быть вызваны любым фактором, касающимся этой части тела.
Для того, чтобы разобраться, что же может болеть в antebachium – предплечье, необходимо понять, какие мышцы участвуют в его работе.
Мышцы предплечья иннервируются срединным локтевым и лучевым нервом. В наружном фасциальном пространстве находятся плечелучевая мышца, а также длинная, короткая мышца, разгибающая запястье. Также в передней зоне расположены мышцы, образующие четыре соединяющиеся слоя:
- Мышца, вращающая кисть руки или круглый пронатор (m. pronator teres), а также мышца-сгибатель запястья (лучевой сгибатель), ладонная мышца.
- Мышца – сгибатель пальцев (поверхностная мышца - m. flexor digitorum superficialis), сгибатель кисти, проксимальных и средних фаланг указательного пальца и мизинца.
- Глубокий сгибатель пальцев, сгибатель большого пальца (m. flexor pollicis longus), ногтевых фаланг и кисти.
- Квадратный пронатор (m. pronator quadratus), мышца, которая контролирует вращение, движение кисти внутрь.
Заднее фасциальное пространство предплечья содержит 2 слоя мышц:
- Мышца локтя, мышца, разгибающая локоть, запястье, кисть с ее отводом в сторону локтя, а также мышца–разгибатель мизинца, указательного пальца.
- Мышца, вращающая кисть наружу – супинатор, мышца-разгибатель указательного пальца, длинная и короткая мышца-разгибатель большого пальца, длинная мышца, контролирующая отведение большого пальца.
Боли в мышцах предплечья может быть спровоцированы как травматическим повреждением, заболеваниями опорно-двигательного аппарата, мышечно-тоническими синдромами, так и неврогенными причинами.

[1], [2], [3], [4]
Причины боли в мышцах предплечья
Основные причины боли в мышцах предплечья - это провоцирующие факторы, касающиеся непосредственно мышечной ткани, а не суставов или сосудистой системы. Считается, что растяжение мышц, связок, их разрыв, чаще всего сопровождается типичными болевыми ощущениями, характерными для симптоматики повреждения мышц. Следует отметить, что за последние десятилетия другие состояния и заболевания стали также довольно распространенными этиологическими причинами, с которыми сталкиваются врачи в рамках комплексных диагностических мероприятий.
Если ранее лидировали травматические повреждения мышц, то в настоящее время перечень факторов, провоцирующих боль в предплечье, выглядит таким образом:
- Дегенеративные процессы в позвоночном столбе (остеохондроз), в основном в шейно-грудном отделе.
- Длительное нахождение в статичной позе – позное перенапряжение мышц предплечья и соответственные мышечно-тонические синдромы.
- Иммобилизация руки в течение длительного периода.
- Динамическое давление любой интенсивности на мышцы в течение длительного времени.
- Переохлаждение, как следствие воспаление мышц - миозит.
- Травмы предплечья.
- Растяжение мышечной ткани, связок.
Выделяют следующие причины боли в мышцах предплечья:
Причины боли в мышцах предплечья часто кроются в мышечно-тонических синдромах, таких как:
- Скаленус-синдром (синдром передней лестничной мышцы).
- Пекталгический синдром или синдром грудной мышцы.
- Ишемическая контрактура или синдром Фолькманна, синдром мышечных лож. Заболевание обусловлено длительным ношением слишком тугой повязки, шины, гипса, при этом происходит значительное сдавление мышечного ложа и одновременно кровоизлияние, отек, геморрагический диатез ложа. Нарушение кровоснабжения, микроциркуляции, стаз венозной крови приводят к нарастающему болевому ощущению, утрате подвижности кисти и пальцев.
Причины боли в мышечной ткани предплечья также могут быть такими:
- Спонтанная мышечная гематома.
- Диффузный фасциит.
- Заболевания суставов – артриты, артрозы, включая ревматические.
- Остеомиелит, остеопороз, остеоартроз.
- Сосудистая недостаточность, тромбоз.
- Остеохондроз, включая протрузии и грыжи (корешковые синдромы).
- Нарушение обмена веществ, водносолевого баланса.
- Воспалительный процесс в подкожной клетчатке.
- Подагра.
- Сердечнососудистые заболевания. Кроме вышеперечисленных причин, факторов болевой симптом в предплечье может быть отраженным сигналом, источник которого находится во внутренних органах. Примером тому может служить приступ стенокардии, когда иррадиация боли ощущается в левой руке, часто в зоне предплечья.
Обобщая можно сказать, что боль в мышцах antebachium (предплечья) возникает в результате травматических, неврологических, вертеброгенных, нейрорефлекторных, васкуляторных, инфекционных заболеваний и нарушений.

[5], [6], [7]
- Анатомия и этиология синдрома круглого пронатора. Синдром круглого пронатора предполагает наличие компрессии срединного нерва в области предплечья, где он проходит между двумя головками круглого пронатора. Эта патология встречается редко и, как правило, возникает у лиц, которым по роду их деятельности приходится совершать повторяющиеся движения, связанные с пронацией предплечья. Такие движения или гипертрофия круглого пронатора могут вызывать компрессию срединного нерва. Другими возможными причинами этого заболевания могут быть фиброзный тяж от круглого пронатора к поверхностному сгибателю пальцев.
- Клиническая картина синдрома круглого пронатора. Доминирующим симптомом является боль по ладонной поверхности предплечья. Иногда наблюдается слабость короткой мышцы, отводящей большой палец, и симптомы нарушения чувствительности в зоне иннервации срединного нерва. Сила самой мышцы круглого пронатора сохраняется. При обследовании могут выявиться болезненность в зоне расположения круглого пронатора и признак Tinel над этой мышцей.
- Диагноз синдрома круглого пронатора ставится преимущественно на основании клинических данных. Результаты ЭДИ часто нормальные, но иногда может наблюдаться замедление СПНВ срединного нерва в сегменте предплечья.

- Анатомия и этиология переднего межкостного синдрома. Эта относительно редкая патология срединного нерва включает компрессию передней межкостной ветви срединного нерва в области предплечья, как правило, фиброзным тяжем от круглого пронатора или поверхностных сгибателей пальцев. Это заболевание могут вызвать также другие аномалии предплечья или травма предплечья. Передний межкостный нерв является исключительно двигательным нервом, иннервирующим длинный сгибатель большого пальца, сгибатель I и II пальцев и квадратный пронатор.
- Клиническая картина переднего межкостного синдрома включают боль в предплечье и локте в комбинации с недостаточностью сгибания дистальных фаланг большого пальца, указательного и среднего пальцев или недостаточностью некоторых из этих функций. Больные замечают неспособность соединить вместе большой и указательный пальцы, но в большинстве своем не жалуются на недостаточность пронации, поскольку круглый пронатор — основная мышца, участвующая в пронации — не вовлекается в патологический процесс.
- Диагноз переднего межкостного синдрома устанавливается на основании вышеупомянутых клинических данных и результатов ЭДИ. Исследования СПНВ срединного нерва нормальные, т. к. п. interosseus anterior (AIN) не иннервирует мышцу, в которой определяется скорость проведения импульса по срединному нерву, а чувствительные волокна срединного нерва не проникают в AIN. ЭМГ выявляет потенциалы фибрилляции в одной или нескольких вышеперечисленных мышцах, иннервируемых AIN. Когда AIN вызывает слабость m. flexor pollicis longus (FPL), ЭМГ чрезвычайно полезна при проведении дифференциальной диагностики между частичным синдромом AIN и разрывом сухожилия FPL.
- Анатомия и этиология синдрома локтевого канала. Наиболее частой причиной ущемления локтевого нерва в области локтя является его компрессия в локтевом канале. Дно канала формируется средней связкой локтя, а его крышей является апоневроз мышцы локтевого сгибателя кисти. Локтевой нерв проходит через это пространство, а затем под локтевым сгибателем кисти. Давняя травма локтя, с переломом или без него, предрасполагает к позднему развитию нейропатии в области локтевого сустава в результате ущемления нерва (поздний паралич локтевого нерва). Однако у многих пациентов нейропатия локтевого нерва развивается в результате его компрессии в локтевом канале без предшествующей травмы. Повторяющиеся движения в локтевом суставе или длительное сгибание в локтевом суставе могут явиться предрасполагающими факторами.
- Диагноз синдрома локтевого канала устанавливается на основании характерного анамнеза, данных объективного обследования и результатов ЭДИ. При нейропатии локтевого нерва в области локтевого сустава может наблюдаться снижение МПД и ПДЧН локтевого нерва. Могут быть признаки блокады проведения в двигательных волокнах, которая может локализоваться в локтевой области. СПН локтевого нерва может быть замедлена при прохождении через локоть. EMG-исследование выявляет потенциалы фибрилляции и/ или патологические двигательные единичные потенциалы (MUPs) в мышцах кисти, иннервируемых локтевым нервом. Как правило, в локтевом сгибателе кисти потенциалы фибрилляции не наблюдаются, за исключением случаев, когда двигательная часть нерва, иннервирующая эту мышцу, тоже сдавлена.
- Вернуться в оглавление раздела "Неврология."

- 1. Карпальный туннельный синдром
- 2. Синдром круглого пронатора (синдром Сейфарта)
- 3. Синдром кубитального канала
- 4. Синдром компрессии лучевого нерва
- 5. Ущемление запирательного нерва в запирательном канале
- 6. Ущемление наружного или латерального кожного нерва бедра под паховой связкой (болезнь Бернгардта-Рота или парестетическая мералгия)
- 7. Ущемление седалищного нерва (синдром грушевидной мышцы)
- 8. Ущемление большеберцового нерва в области тарзального канала (синдром тарзального канала)
- 9. Ущемление подошвенных пальцевых нервов — метатарзалгия Мортона
Туннельный синдром бывает довольно частой проблемой у людей физического труда, и в том числе спортсменов. Суть этого недуга заключается в том, что на руке или ноге происходит защемление нерва между огрубевшими связками или увеличенными мышцами, как в туннеле. В результате этого в тех участках конечности, к которым идет этот нерв, появляются неприятные ощущения.
Самые частые проявления туннельного синдрома – онемение, ползание “мурашек”, покалывание и боли в руке или ноге, обязательно с одной стороны. Они могут появляться не сразу, а постепенно и только при нагрузке. В дальнейшем при отсутствии лечения симптомы ухудшаются, становится трудно двигать рукой, удерживать в ней предметы. Если нерв защемляется на ноге, то появляется боль при ходьбе, онемение в определенной позе или при нагрузке.
Причинами защемления нерва обычно служит разрастание и огрубение связок или мышц при больших однотипных нагрузках с частыми повторениями. Например, туннельному синдрому локтевого нерва часто подвержены теннисисты, так что эта болезнь даже получила свое название – “локоть теннисиста”.
Если на болезнь не обращать внимания и не лечить, то с течением времени рука или нога могут совсем перестать слушаться своего хозяина – разовьется атрофия мышцы и нерва. Иногда процесс становится настолько запущенным, что для освобождения зажатого нерва может потребоваться нейрохирургическая операция.
Традиционное лечение туннельного синдрома основывается на применении обезболивающих лекарств и миорелаксантов – веществ, расслабляющих мышцы. Однако эти препараты влияют сразу на весь организм и не позволяют подействовать прицельно именно на ту мышцу, которая защемила нерв. Отсюда частые неудачи в лечении.
Кроме лекарственного лечения можно попытаться расслабить защемившую нерв мышцу с помощью массажа, физиотерапии или лечебной гимнастики. Проблема в том, что массаж не может обеспечить длительного эффекта, и после нескольких процедур спазм возвращается. А лечебные упражнения, как показывает практика, большинство пациентов делать не любят или не находят времени.
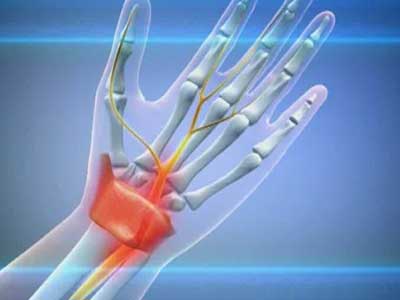
Остеопатия предлагает более качественный подход к лечению туннельного синдрома и находит корень проблемы. А почему напряглись именно эти мышцы? Почему проблема возникла, например, слева, а не справа? И так далее… Причина заболевания может оказаться где угодно: в нарушении биомеханики таза или ног, нарушении движений внутренних органов, костей черепа, в рубце из-за давным-давно перенесенной операции и т.п. И только найдя и устранив основу заболевания можно говорить о начале выздоровления. Только тогда повысится эффективность физиотерапии, массажа и лекарственных препаратов, уменьшится и исчезнет боль, а нервы перестанут травмироваться.
Карпальный туннельный синдром
Проявляется болью, онемением, покалыванием и слабостью в руке, кисти. Боль и онемение распространяются на ладонную поверхность большого, указательного, среднего и безымянного пальца, а также на тыльную поверхность указательного и среднего пальца. Вначале симптомы возникают при выполнении каких-либо действий с использованием кисти (работа за компьютером, рисование, вождение), затем онемение и боль появляются и в состоянии покоя, иногда возникают ночью.
Синдром круглого пронатора (синдром Сейфарта)
При развитии данного типа туннельного синдрома пациент жалуется на боль и жжение на 4-5 см ниже локтевого сустава, по передней поверхности предплечья, и иррадиацию боли в I-III пальцы, половину IV пальца и ладонь. Этот синдром начинает обычно проявляться после значительной мышечной нагрузки в течении многих часов с участием пронатора и сгибателя пальцев. Такие виды деятельности часто встречаются у музыкантов (пианистов, скрипачей, флейтистов, гитаристов), стоматологов, спортсменов. Синдром круглого пронатора иногда возникает и у кормящих матерей. У них компрессия нерва в области круглого пронатора происходит тогда, когда головка ребенка лежит на предплечье, его кормят грудью, убаюкивают, и спящего надолго оставляют в такой позиции.
Синдром кубитального канала
Синдром компрессии лучевого нерва
Проявляется болью в мышцах-разгибателях предплечья, их слабостью и гипотрофией. Активное разгибание III пальца при его прижатии и одновременном выпрямлении руки в локтевом суставе вызывает интенсивную боль в локте и верхней части предплечья.
Ущемление запирательного нерва в запирательном канале
Беспокоят боли в паховой области и на внутренней поверхности бедра, усиливающиеся при движениях в тазобедренном суставе, при натуживании. Боль исчезает в покое. Нарушения чувствительности распространяются по внутренней поверхности бедра. Причинами формирования могут быть: грыжи запирательного отверстия, воспалительные процессы в области лонного сочленения, переломы костей таза. Синдром может возникать после операций на мочеполовых органах, в период родов.
Ущемление наружного или латерального кожного нерва бедра под паховой связкой (болезнь Бернгардта-Рота или парестетическая мералгия)
Проявляется жгучей, подчас невыносимой болью по передне-наружной поверхности бедра, с онемением и явлениями дерматита. Боль усиливается при длительном стоянии, ходьбе, вытягивании ноги. Боли ослабевают в положении лежа с согнутыми ногами. Не наблюдается ни атрофии, ни слабости мышц. Для болезни характерно спонтанное выздоровление. Ущемление кожного нерва бедра возникает при достаточно многочисленных ситуациях: перекосе таза или туловища, укорочении нижней конечности, при ожирении III-IV степени, при асците, при ношении корсета, грыжевого бандажа, бандажа беременных.
Ущемление седалищного нерва (синдром грушевидной мышцы)
Характерны жгучие боли и покалывания в голени и стопе. Боль может локализоваться и в области ягодицы (грушевидной мышцы) и по ходу седалищного нерва (вниз по задней поверхности бедра). Усиление болей происходит при повороте бедра кнутри, при повороте бедра кнаружи боли ослабевают. Боль усиливается и при приведении бедра, так как при этом напрягается грушевидная мышца.
Ущемление большеберцового нерва в области тарзального канала (синдром тарзального канала)
Характерны значительные боли на подошве и в пальцах стопы. Боли чаще всего беспокоят ночами во время сна, а при свешивании ног с кровати – ослабевают. Боли могут возникать и в дневное время, как правило, во время ходьбы. Нередко боли распространяются по ходу седалищного нерва вплоть до ягодицы.
Ущемление подошвенных пальцевых нервов — метатарзалгия Мортона
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
Под туннельным синдромом (синонимы: компрессионно–ишемическая невропатия, туннельная невропатия, ловушечная невропатия, капканный синдром) принято обозначать комплекс клинических проявлений (чувствительных, двигательных и трофических) обусловленных сдавлением, ущемлением нерва в узких анатомических пространствах (анатомический туннель). Стенки анатомического туннеля являются естественными анатомическими структурами (кости, сухожилия, мышцы), и в норме через туннель свободно проходят периферические нервы и сосуды. Но при определенных патологических условиях канал сужается, возникает нервно–канальный конфликт [Аль–Замиль М.Х., 2008].

Туннельные невропатии составляют 1/3 от заболеваний периферической нервной системы. В литературе описано более 30 форм туннельных невропатий [Левин О.С., 2005]. Различные формы компрессионно–ишемических невропатий имеют свои особенности. Мы рассмотрим вначале их общие характеристики, затем остановимся на наиболее распространенных формах туннельных синдромов руки (табл. 1).
Причины
Клинические проявления
Полная картина туннельного синдрома включает в себя чувствительные (боль, парестезии, онемение), двигательные (снижение функции, слабость, атрофии) и трофические нарушения. Возможны различные варианты клинического течения. Чаще всего – дебют с боли или других чувствительных расстройств. Реже – начало с двигательных нарушений. Трофические изменения обычно выражены незначительно и только в запущенных случаях.
Наиболее характерной для туннельного синдрома является боль. Обычно боль появляется во время движения (нагрузки), затем возникает и в покое. Иногда боль будит пациента ночью, что изматывает больного и заставляет его обратиться к врачу. Боль при туннельных синдромах может включать в себя как ноцицептивный компонент (боль, обусловленная воспалительными изменениями, происходящими в зоне нервно–канального конфликта), так и нейропатический (поскольку имеет место повреждение нерва). Для туннельных синдромов характерны такие проявления нейропатической боли, как аллодиния и гиперпатия, ощущение прохождения электрического тока (электрический прострел), жгучая боль. На более поздних стадиях боль может быть обусловлена мышечным спазмом. Поэтому при выборе противоболевой терапии необходимо руководствоваться результатами тщательного клинического анализа особенностей болевого синдрома.
При компрессии артерий и вен возможно развитие сосудистых расстройств, что проявляется побледнением, снижением локальной температуры или появлением синюшности и отечности в области поражения. При изолированном поражении нерва (при отсутствии компрессии артерий и вен) трофические изменения чаще всего выражены незначительно.
Диагностика
Принципы лечения
Прекратить воздействие патогенного фактора. Иммобилизация
Изменить привычный локомоторный стереотип и образ жизни
Противоболевая терапия
• Противовоспалительная терапия. Традиционно при туннельных синдромах используются НПВП с более выраженным противоболевым и противовоспалительным эффектом (диклофенак, ибупрофен). Следует помнить, что при длительном применении препаратов этой группы возникает риск желудочно–кишечных и сердечно–сосудистых осложнений. В связи с этим при умеренной или сильной боли целесообразно использовать комбинацию невысоких доз опиоидного анальгетика трамадола (37,5 мг) и самого безопасного анальгетика/антипиретика парацетамола (325 мг). Благодаря такому сочетанию достигается многократное усиление общего обезболивающего действия при меньшем риске развития побочных эффектов.
• Инъекции анестетика + гормонов. Весьма эффективным и приемлемым для большинства видов туннельных нейропатий методом лечения является блокада с введением анастетика (новокаина) и гормона (гидрокортизоном) в область ущемления. В специальных руководствах описаны техники и дозы препаратов для различных туннельных синдромов [Жулев Н.М., 2005]. К этой процедуре обычно прибегают, если оказываются неэффективными другие меры (холодовые компрессы, применение анальгетиков, НПВП), но в некоторых случаях, если пациент обращается на более развернутой стадии заболевания и испытывает сильную боль, целесообразно сразу предложить такому пациенту эту манипуляцию.
• Другие методы обезболивания. В настоящее время имеются сообщения о высокой эффективности инъекционного введения мелоксикама с гидрокортизоном в область туннеля.
Эффективным способом уменьшения боли и воспаления является электрофорез, фонофорез с димексидом и другими анастетиками. Их можно проводить в условиях поликлиники.
Симптоматическое лечение. При туннельных синдромах также применяются противоотечные препараты, антиоксиданты, миорелаксанты, препараты, улучшающие трофику и функционирование нерва (ипидакрин, витамины и др.).
Синдром карпального канала
Клинические проявления
Синдром карпального канала проявляется болью, онемением, парестезиями и слабостью в руке, кисти. Боль и онемение распространяются на ладонную поверхность большого, указательного, среднего и 1/2 безымянного пальца, а также на тыльную поверхность указательного и среднего пальца. Вначале симптомы возникают при выполнении каких–либо действий с использованием кисти (работа за компьютером, рисование, вождение), затем онемение и боль появляются и в состоянии покоя, иногда возникают ночью.
Для верификации диагноза синдрома карпального канала предлагаются следующие тесты.
Тест Тинеля: постукивание неврологическим молоточком по запястью (над местом прохождения срединного нерва) вызывает ощущение покалывания в пальцах или иррадиацию боли (электрический прострел) в пальцы руки (рис. 2). Боль может ощущаться также в области постукивания. Положительный симптом Тинеля обнаруживается у 26–73% пациентов с синдромом карпального канала [Аль Замиль М.Х., 2008].
Тест Дуркана: сдавление запястья в области прохождения срединного нерва вызывает онемение и/или боль в I–III, половине IV пальцах руки (как при симптоме Тинеля).
Тест Фалена: сгибание (или разгибание) кисти на 90 градусов приводит к онемению, ощущению покалывания или боли менее чем за 60 секунд (рис. 3). У здорового человека также могут развиться подобные ощущения, но не ранее, чем через 1 минуту.
Оппозиционная проба: при выраженной слабости тенара (которая наступает на более поздней стадии) пациент не может соединить большой палец и мизинец (рис. 4); либо врачу (исследователю) удается легко разъединить сомкнутые большой палец и мизинец пациента.
Дифференциальная диагностика
Лечение
Синдром круглого пронатора (синдром Сейфарта)
Синдром круглого пронатора иногда возникает и у кормящих матерей. У них компрессия нерва в области круглого пронатора происходит тогда, когда головка ребенка лежит на предплечье, его кормят грудью, убаюкивают и спящего надолго оставляют в такой позиции.
Клинические проявления
При развитии синдрома круглого пронатора пациент жалуется на боль и жжение на 4–5 см ниже локтевого сустава, по передней поверхности предплечья и иррадиацию боли в I–IV пальцы и ладонь.
Синдром Тинеля. При синдроме круглого пронатора будет положительным симптом Тинеля при постукивании неврологическим молоточком в области табакерки пронатора (на внутренней стороне предплечья).
Пронаторно–флексорный тест. Пронация предплечья с плотно сжатым кулаком при создании сопротивления этому движению (противодействие) приводит к усилению боли. Усиление боли также может наблюдаться при письме (прототип данного теста).
При исследовании чувствительности выявляется нарушение чувствительности, захватывающее ладонную поверхность первых трех с половиной пальцев и ладонь. Чувствительная ветвь срединного нерва, иннервирующая ладонную поверхность кисти, обычно проходит выше поперечной связки запястья. Возникновение нарушения чувствительности на ладонной поверхности I пальца, тыльной и ладонной поверхности II–IV пальцев с сохранением чувствительности на ладони позволяет уверенно дифференцировать синдром запястного канала от синдрома круглого пронатора. Атрофия тенара при синдроме круглого пронатора, как правило, не так выражена, как при прогрессирующих синдромах запястного канала.
Синдром супракондилярного отростка плеча (синдром ленты Стразера, синдром Кулона, Лорда и Бедосье)
Синдром кубитального канала
Клинические проявления
Диагностика
Лечение
На начальных стадиях заболевания проводится консервативное лечение. Изменение нагрузки на локоть, максимальное исключение сгибания в локтевом суставе могут значительно уменьшить давление на нерв. Рекомендуется фиксировать локтевой сустав в разгибательном положении на ночь с помощью ортезов, держать руль автомобиля разогнутыми в локтях руками, выпрямлять локоть при пользовании мышью компьютера и т.д.
Если применение традиционных средств (НПВП, ингибиторов ЦОГ–2, шинирование) в течение 1 недели не оказали положительного влияния, рекомендуется проведение инъекции анестетика с гидрокортизоном.
Если эффективность указанных мероприятий оказалась недостаточной, то выполняется операция. Существует несколько методик хирургического освобождения нерва, но все они так или иначе подразумевают перемещение нерва кпереди от внутреннего надмыщелка. После операции назначают лечение, направленное на скорейшее восстановление проводимости по нерву.
Туннельный синдром канала Гийона
Туннельный синдром канала Гийона развивается вследствие сдавления глубокой ветви локтевого нерва в канале, образованном гороховидной костью, крючком крючковидной кости, ладонной пястной связкой и короткой ладонной мышцей. Отмечаются жгучие боли и расстройства чувствительности в IV–V пальцах, затруднения щипковых движений, приведения и разведения пальцев.
Туннельный ульнарный синдром очень часто является результатом длительного давления рабочих инструментов, например, вибрирующих инструментов, отверток, щипцов, поэтому встречается чаще у представителей определенных профессий (садовники, резчики кожи, портные, скрипачи, лица, работающие с отбойным молотком). Иногда синдром развивается после пользования тростью или костылем. К патологическим факторам, которые могут вызвать компрессию, также относятся увеличенные лимфатические ганглии, переломы, артрозы, артриты, аневризма локтевой артерии, опухоли и анатомические образования вокруг канала Гийона.
Дифференциальный диагноз. На отличие синдрома канала Гийона от синдрома локтевого канала указывает то, что при поражении нерва в области кисти боль возникает в области гипотенара и основания кисти, также как и усиление и иррадиация в дистальном направлении при провоцирующих тестах. Расстройства чувствительности при этом занимают только ладонную поверхность IV–V пальцев. На тыле кисти чувствительность не нарушена, так как она обеспечивается дорсальной ветвью локтевого нерва, отходящего от основного ствола на уровне дистальной трети предплечья.
При дифференциальном диагнозе с корешковым синдромом (С8) следует учесть, что парестезии и расстройства чувствительности могут также проявиться по ульнарному краю кисти. Возможны парез и гипотрофия мышц гипотенара. Но при корешковом синдроме С8 зона чувствительных расстройств значительно больше, чем при канале Гийона, и при этом отсутствует гипотрофия и парез межкостных мышц. Если диагноз устанавливается на ранних стадиях, то может помочь ограничение активности. Пациентам можно рекомендовать на ночь или днем использование фиксаторов (ортезов, шин) для уменьшения травматизации.
В случае неуспеха консервативных мероприятий проводится хирургическое лечение, нацеленное на реконструкцию канала для того, чтобы освободить нерв от сдавления.
Синдром компрессии лучевого нерва
Лечение включает общую этиотропную терапию и местные воздействия. Учитывают возможную связь туннельного синдрома с ревматизмом, бруцеллезом, артрозоартритами обменного происхождения, гормональными нарушениями и другими состояниями, способствующими компримированию нерва окружающими тканями. Местно, в область ущемления нерва, вводят анестетики и глюкокортикоиды. Комплексное лечение включает физиотерапию, назначение вазоактивных, противоотечных и ноотропных препаратов, антигипоксантов и антиоксидантов, миорелаксантов, ганглиоблокаторов и др. Хирургическая декомпрессия с рассечением сдавливающих нерв тканей показана при безуспешности консервативного лечения.
Таким образом, туннельные синдромы на руке представляют собой разновидность повреждений периферической нервной системы, обусловленных как эндогенными, так и экзогенными воздействиями. Исход зависит от своевременности и адекватности лечения, правильных профилактических рекомендаций, ориентации больного в выборе или изменении профессии, предраспологающей к развитию туннельной невропатии.
В статье использованы рисунки из книги S. Waldman. Atlas of commom pain syndromes. – Saunders Elsevier. – 2008.
Читайте также:


