Крючковидный отросток крючковидной кости

Перелом крючковидной кости запястья, несмотря на относительную редкость, является достаточно серьезным повреждением и имеет ряд особенностей в течении, лечении и диагностике. Это характерно и для перелома тела кости, и для перелома её крючка. Перелом происходит либо в результате удара по пятой пястной кости, либо вследствие падения на вытянутую руку. При этом достаточно падения с высоты собственного роста. В группу риска входят спортсмены, дети и люди пожилого возраста.
- Симптомы и диагностика перелома крючковидной кости
- Лечение перелома крючковидной кости
- Реабилитация после перелома крючковидной кости
- Комплекс упражнений при переломе крючковидной кости
Симптомы и диагностика перелома крючковидной кости
Основные симптомы, указывающие на перелом крючковидной кости выражаются болью и отеком в основании ладони с локтевой стороны. Боль усиливается при движениях кисти. Кроме того, у пострадавшего отмечается:
- чрезмерная чувствительность в нижней части кисти;
- боль при тыльном разгибании кисти;
- уменьшение силы захвата;
- возможно подкожное кровоизлияние и онемение части кисти.

Перелом изгиба крючковидной кости не определяется на рентгенограммах в стандартных проекциях. Наиболее эффективным является рентгеновский снимок в аксиальной проекции запястного канала. Однако в некоторых случаях случаях, даже этот метод не позволяет поставить диагноз. Кроме того, на профильной рентгенограмме запястного канала часто не отображается перелом основания крючка. В то же время, рентген в обычных проекциях, но с особыми укладками кисти оптимально подходит для диагностики. Детализировать картину перелома поможет компьютерная томография или МРТ.
Лечение перелома крючковидной кости
Консервативное лечение перелома крючковидной кости обычно заключается в иммобилизации лучезапястного сустава с помощью гипса на срок около 5-6 недель. При наличии смещения показано хирургическое вмешательство — открытая репозиция костных фрагментов и их фиксация с помощью спиц. После сопоставления фрагментов проводится контрольный рентген и накладывается гипс сроком до двух месяцев. Дальнейшая тактика лечения зависит от клинических проявлений.

Довольно часто возникает несращение крючка крючковидной кости, которое в дальнейшем сопровождается различными осложнениями: воспалением сухожилия локтевого сгибателя запястья, теносиновитами сгибателей пальцев, двигательными и чувствительными нарушениями со стороны ветвей локтевого или срединного нервов, вторичными разрывами сухожилий сгибателей запястья.
При данных осложнениях показано оперативное вмешательство с резекцией крючка, невролизом глубокой ветви локтевого нерва, восстановлением сухожилий и др. Также возможно удаление крючка при отсутствии существенных осложнений. Скрупулезное проведение операции приводит к полному исчезновению патологической симптоматики. Хирургическое вмешательство осуществляется под общим наркозом, в некоторых случаях может быть использовано местное обезболивание.
Реабилитация после перелома крючковидной кости
Продолжительная иммобилизация приводит к частичной атрофии мышц, нарушению кровообращения в кисти и снижению чувствительности нервных окончаний. Избежать подобных осложнений можно, начав заниматься лечебной физкультурой через 3-4 дня после наложения гипсовой повязки. Движение пальцами, не зафиксированными повязкой, значительно улучшит циркуляцию крови в кисти.
Восстановление полноценной двигательной функции руки займет от 3 до 6 месяцев. На сроки восстановления влияют сложность и характер травмы, возраст пострадавшего и его старание во время занятий ЛФК. Заниматься ЛФК стоит несколько раз в день.

Помимо лечебной физкультуры, при переломе крючковидной кости назначаются физиотерапия и массаж. Данные процедуры способствуют притоку крови к травмированной области, купируют боль, снимают отек.
Физиопроцедуры включают в себя:
- воздействие лазером;
- магнитную терапию;
- ионофорез;
- прогревание парафином или озокеритом.

При проведении всех мероприятий, направленных на восстановление после перелома крючковидной кости, в 90 процентах случаев удается добиться полного восстановления функции кисти. Если пренебрегать указаниями реабилитолога, возрастает вероятность развития различных осложнений, к примеру, контрактуры суставов. Поэтому следует правильно и систематично выполнять назначенный комплекс упражнений. Только в таком случае можно достичь полного восстановления и вернуть кисти работоспособность.
Комплекс упражнений при переломе крючковидной кости
Перелом крючковидной кости кисти встречается достаточно редко. Основными симптомами перелома является отек в области травмы, локальная болезненность и ограничение движений. Из-за небольших размеров кости затрудняется диагностика перелома, поэтому рентген выполняется в нескольких проекциях с особым расположением кисти. Лечение перелома может быть консервативным и оперативным с наложением гипса на срок до двух месяцев. С первых дней ношения гипса назначается восстановительные мероприятия, которые помогут полностью восстановить активность руки. Большое значение для скорейшего выздоровления имеет соблюдение всех рекомендаций врача.
содержание
- 1 Структура
- 1.1 Поверхности
- 1.2 крюк
- 1.3 Разработка
- 1.4 У животных
- 2 Функция
- 3 Клиническое значение
- 4 Морфологические
- 5 Дополнительные изображения
- 6 Смотрите также
- 7 Ссылки
Состав
Крючковатый являются неправильной формой кистевых костей найдены в руке . Крючковатый находятся в пределах дистального ряда костей запястья, и примыкают к пятнистым костям на мизинец и безымянный палец .
Рядом с крючковидным на стороне локтевой, и немного выше него, являются гороховидными костьми . Рядом с радиальной стороны является головчатым и проксимальным являются полулунным .
Крючковидная кость имеет шесть поверхностей:
- Выше , вершина клина, узкая, выпуклая, гладкая, и сочленяется с в виде полумесяца .
- В низших сочленяется с четвертой и пятой пястных костей, вогнутыми гранями , которые разделены хребтом.
- Спинной треугольная форма и грубая для связочного вложения.
- В ладонные подарки, на ее нижней стороне и локтевой, изогнутым, как крючок-процесса, в крючковидный отросток , направлены вперед и в поперечном направлении .
- В медиальном сочленяется с треугольной костью с помощью продолговатой фаски, срезанные под углом сверху, вниз и medialward.
- В боковых сочленяется с головчатым по его верхней и задней части, оставшаяся часть выполнена шероховатой, для прикрепления связок.
Крюк крючковидного ( латинский : крючковидный отросток ) находится на проксимальном, локтевая стороне от крючковидной кости. Крюк изогнутый, крюк-подобный процесс , который проецирует на 1-2 мм дистально и в радиальном направлении .
Крючок образует локтевую границу кистевого туннеля , а радиальная границы для канала Гийона . Многочисленные структуры приложить к нему, в том числе связок из Гороховидных , поперечной связки запястья и сухожилия сгибателей запястья локтевых .
Его Медиальная поверхность к сгибателя мизинца Brevis и opponens мизинца ; его боковая сторона с канавками для прохождения сухожилий сгибателей в ладонь руки.
Окостенение крючковидного начинается от 1 до 12 месяцев. Крючковатый не полностью не окостенеть примерно до 15-ом году жизни.
функция
Кистевой функции кости как единое целое , чтобы обеспечить костную надстройку для рук .
Клиническое значение
Крюк крючковидного особенно склонен к осложнениям переломов, связанным с такими, как отсутствием союза в связи с его разреженным кровоснабжением.
Кальциноз крючковидной кости виден на рентгеновских лучах в период полового созревания и иногда используется в ортодонтии , чтобы определить , является ли пациент подростка подходит для ортогнатического вмешательства (то есть до или в их бурный росте).
Этимология
Дополнительные изображения
Положение крючковидной кости (показано красным). Левая рука. Анимация.
Крючковидная кость левой руки. Крючок подобный процесс называется крючковидный отросток .


Правая рука вид передней (вид ладонной). Большой палец сверху.
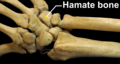
Правая задняя рука (дорсальный вид). Большой палец на дне.

Кости левой руки. Ладонной поверхности. Крючковидной показаны желтым цветом.

Кости левой руки. Спинная поверхность. Крючковидной показаны желтым цветом.
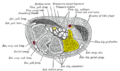
Поперечный разрез через запястье и цифры. Крючковидной показаны желтым цветом.

Поперечное сечение запястья (большой палец слева). Крючковидной показаны красным цветом.

Право лучезапястного сустава. Глубокое рассечение. Передний (ладонной) вид.
Смотрите также
| Викискладе есть медиафайлы по теме крючковидной кости . |
- кость запястья
- Синдром мизинец молотка
Рекомендации
Эта статья включает в себя текст в общественном достоянии от страницы 227 в 20 - м издании Анатомия Грей (1918)
г. Балаково, ул. Трнавская, д 4. тел. +7-987-356-69-05
Вы здесь
Несросшийся крючковидный (локтевой) отросток (ununited anconeal process(UAP)) – форма дисплазии локтя собак крупных пород при которой крючковидный отросток не формирует должной связи с проксимальным метафизом локтевой кости. Крючковидный отросток развивается из вторичного центра оссификации локтевой кости в возрасте 11-12 недель, и срастается с локтевой костью в возрасте 4-5 месяцев.
Предложено несколько теорий развития UAP: проявления остеохондроза при котором происходит нарушение своевременной эндохондральной оссификации и прикрепления локтевого отростка; стрессовое воздействие на хрящ вызывающее нарушение оссификации локтевой кости; наследственность; гормональный фон; нарушения кормления; острая или хроническая травма. Основная теория причины нарушения сращения отростка - мальформация блоковидной вырезки и асинхронный рост костей с нарушением конгруэнтности сустава и повышением давления на локтевой отросток, в последующем нестабильность отростка ведет к развитию вторичного остеоартроза.
К заболеванию предрасположены собаки крупных и гигантских пород, с самой высокой заболеваемостью у немецкой овчарки. Заболевание обычно проявляется в возрасте 6-12 месяцев, у пожилых животных первичным поводом обращения может быть хромота по причине вторичного остеоартрита. Первичными признаками является перемежающаяся хромота одной или обоих конечностей, которая ухудшается после нагрузок. Владельцы часто обращают внимание на скованность походки по утрам или после отдыха.
При осмотре обычно отмечается выраженная хромота, походка может быть скованной по причине снижения амплитуды движений в локтевом суставе. Животное может сидеть или стоять с наружно ротированными пальцами конечностей. При наличии вторичного остеоартрита – вероятна крепитация при сгибании и разгибании сустава, также вероятна идентификация суставного выпота и отека периартикулярных мягких тканей. При манипуляциях в суставе и пальпации над локтевым отростком может быть выявлена болезненность. При проведении физикального обследования важно оставлять в неподвижности плечевой сустав, во избежании ошибочного выявления боли в плече.
При радиографическом исследовании сустава применяется три проекции – стандартная латеральная, латеральная при согнутом локте и краниокаудальная с локтем согнутым на 30 градусом и слегка ротированным медиально. Предпочтительно проводить радиографическое исследование обоих конечностей, ввиду того что поражение в 20%-35% случаев может быть двусторонним. Наиболее информативна латеральная проекция с согнутым локтем, она позволяет более достоверно оценить несросшийся крючковидный отросток – определить видимую рентгенопрозрачную линию отделяющую отросток от локтевой кости. Также, снимок оценивается на другие формы дисплазии локтя (пр. FCP) и признаки вторичного остеоартроза – субхондральный склероз костей, формирование периартикулярных остеофитов, отек мягких тканей, внутрисуставной выпот и увеличение объема мягких тканей вокруг сустава. При радиографическом исследовании животных младше 5 месячного возраста – несращение крючковидного отростка считается вариантом нормы.
Список дифференциальных диагнозов у молодых животных включают расслаивающийся остеохондрит, фрагментированный короноидный отросток и паностеит.
Консервативное лечение применимо ко взрослым животным со вторичным остеоартритом, у них хирургическое удаление локтевого отростка не останавливает прогресс вторичного дегенеративного поражения сустава и следовательно не приносит пользы. У молодых животных без выраженного вторичного поражения сустава – стандартом лечения является хирургическая коррекция. В зависимости от предпочтений хирурга, вероятно проведение следующих методик коррекции – удаление несросшегося отростка, хирургическое сопоставление и фиксация отростка винтом, остеотомия локтевой кости совместно с фиксацией отростка. Все вышеперечисленные процедуры проводятся у животных в возрасте до 1 года с минимальными дегенеративными изменениями сустава в месте нарушенного сращения.
Все вышеперечисленные методы хирургической коррекции способны лишь значительно замедлить прогресса заболевания, но не способна излечить животное полностью, в большинстве случаев неминуемо формирование вторичного остеоартрита.
Валерий Шубин, ветеринарный врач, г. Балаково.
Дисплазия локтевого сустава (ДЛС) - наследственно обусловленное заболевание, которое приводит к различным аномалиям, вызывающим деструктивные процессы и вторичный остеоартрит в локтевом суставе. Понятие ДЛС - это целый симптомо-комплекс патологий основанный на дисконгруэнтности суставных поверхностей и на остеохондропатических проявлениях возникающих в области венечного или крючковидного отростков.
Существуют несколько видов остеохондропатий, которые объединены термином дисплазия:
- неприращение или фрагментация крючковидного отростка
- фрагментация медиального венечного отростка
- расслаивающий остеохондрит медиального мыщелка
- несращение медиального надмыщелка
- расслаивающий остеохондрит латерального венечного отростка
Часто патологии комбинированные. Самой вероятной причиной различных дисплазий является нарушение созревания костей. Кости, формирующие сустав, растут неравномерно, что приводит к дисконгруэнтности поверхностей в суставе, и как следствие, к чрезмерной нагрузке на определенные участки сустава, повреждению или даже отрыву частиц хрящевой и костной ткани и возникновению артроза. В основе развития патологического процесса лежит быстрый рост, питание и генетика, которые приводят к развитию остеохондропатии.
Клинически ДЛС выражается:
- хромотой на одну или обе передние конечности, усугубляющейся после нагрузок
- болью при сгибании или разгибании конечности
- увеличением локтевого сустава при пальпации
- атрофией мускулатуры в области плеча
- крепитацией в суставе
- наполнением синовиальных выворотов
Часто хромота начинается с 4-6 месячного возраста. В породной предрасположенности безусловные лидеры: немецкие овчарки, лабрадоры и голден-ретриверы. А также сенбернары, ньюфаундленды, кане-корсо, бордосские доги, чау-чау, ротвейлеры, бернские овчарки, мастифы и другие крупные породы собак.
Диагностика ДЛС включает в себя клинический осмотр, рентгенографию, артроскопию и МРТ.
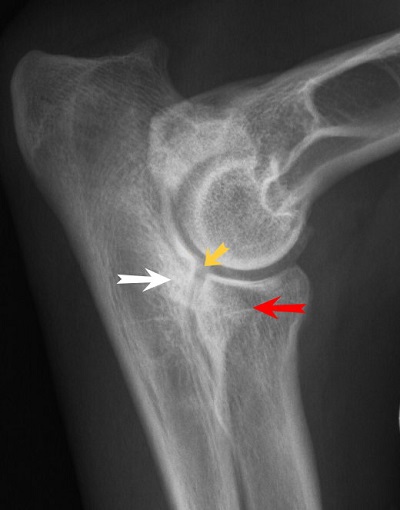
Стрелками показаны дисконгруэнтность - "ступенька" - суставных поверхностей, склероз субхондральной кости в области медиального венечного отростка и расширение суставной щели.
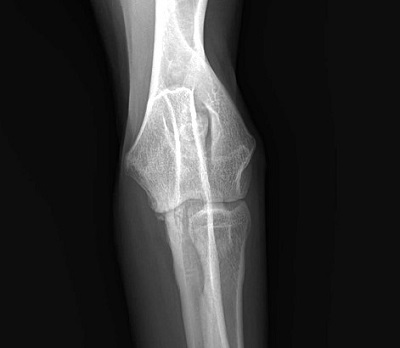
Фрагментированный медиальный венечный отросток в локтевом суставе.
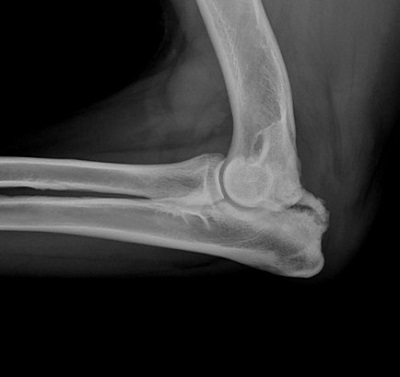
Фрагментированный крючковидный отросток.
Артроскопия является наиболее информативным методом диагностики, а впоследствии и лечения патологий локтевого сустава вызванных дисплазией. Она позволяет определить степень и объем повреждения суставного хряща и представить последующую тактику лечения и прогнозы.
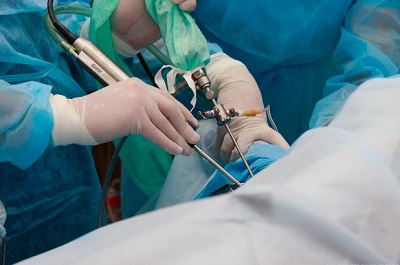
Артроскопия локтевого сустава.
Тяжелая форма повреждения суставного хряща до субхондральной зоны кости на фоне фрагментации медиального венечного отростка.
Консервативное лечение дисплазии локтевых суставов малоэффективно. Артроскопическая лечебная операция показана на стадии развития патологического процесса .
Преимуществами артроскопического лечения дисплазии являются:
- Полноценность проведения операции
- Эндоскопическая прицельная хондростимуляция
- Малая травматичность
- Быстрая реабилитация животного
- После артроскопии животное уже в первые часы может пользоваться конечностью
Лечение неприросшего крючковидного отростка только ХИРУРГИЧЕСКОЕ. В 4-5 месяцев достаточно выполнить динамическую остеотомию. При отсутствии вторичного остеоартрита необходима фиксация отростка и динамическая остеотомия. При наличии остеоартрита необходимо удаление фрагментированного отростка.
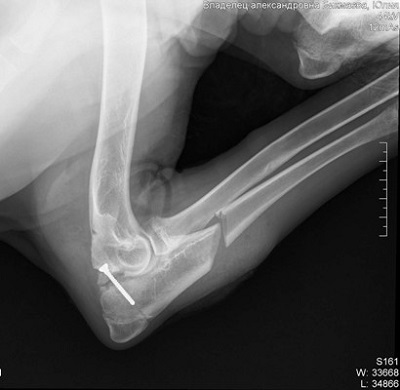
Динамическая остеотомия с фиксацией крючковидного отростка.
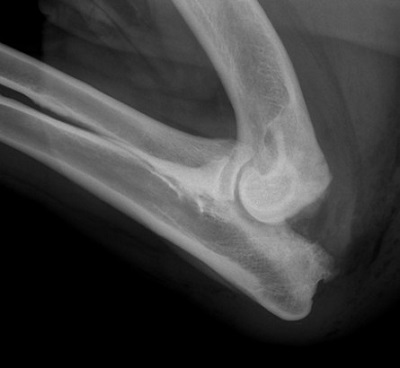
Рентгенограмма после удаления неприросшего крючковидного отростка.
Добрый день.у нас малый шпиц. Начали замечать месяца три назад ,что когда ложиться на бок и начинает расслабляться, происходят подергивания задними лапами. недолго, потом меняет позицию или ложиться на живот и всё проходит..или можно начинать поглаживать,и тоже всё проходит..он в сознании, не скулит, спит нормально. анализы крови сдали всё в норме. это серьезно или нет? Дима
Вопрос: шпиц дергает задними лапами, когда ложится на бок, это серьезно?
Здравствуйте! У сфинкса заворот век, в связи с этим возникает кератит и белесые пятна на глазном яблоке. Врачи говорят делать блефаропластику. У кота затруднено дыхание, и я боюсь, что он не переживет наркоз. Вопрос: есть ли альтернатива операции? Очень хочется помочь котику. Елизавета
Вопрос: у кота сфинкса заворот век, есть ли альтернатива операции?
Локтевой сустав сформирован тремя костями: плечевой, локтевой и лучевой. При нарушении развития этих костей они не сочленяются друг с другом правильно. Образовавшееся в результате этого несоответствие суставных поверхностей вызывает локальную перегрузку определённых частей локтевого сустава: крючковидного и венечного отростков, которые затем фрагментируются или ломаются.
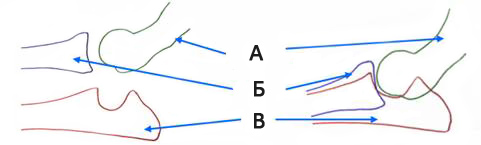
Рис. 1 — Локтевой сустав:
А — плечевая кость
Б — лучевая кость
В — локтевая кость 
Рис. 2 — Локтевая кость:
А — венечный отросток
Б — крючковидный
отросток
- Расслаивающийся остеохондрит локтевого сустава
- Остеоартроз локтевого сустава
- Изоляция (отрыв) крючковидного отростка вследствие следующих причин:
- Недостаточное окостенение хрящевого паза (метафиза) между крючковидным отростком и локтевым бугром
- Отставание в росте локтевой кости
- Фрагментация или перелом венечного отростка; причины:
- Перегрузка венечного отростка вследствие ротации лучевой кости
- Аномальная форма суставной впадины локтя (более эллиптическая)
- Отставание в росте лучевой кости

Рис. 3 — Скиаграмма локтевого cустава, демонстрирующая наложения теней компонентов сустава друг на друга на рентгенограмме в латеральной проекции:
А — венечный отросток
B — крючковидный отросток
1 — лучевая кость
2 — плечевая кость
3 — локтевая кость
Расслаивающийся остеохондрит вызывает локальную перегрузку венечного отростка, приводящую к деформации хрящевых слоёв, ограничению подвижности сустава и отслоению фрагментов кости. То же самое происходит при остеоартрозе локтевого сустава, который может возникнуть у молодого животного вследствие механических или биологических воздействий на растущий организм (травма, дисбаланс кальция и фосфора в рационе). Например, если метафиз повреждён или уплотнён вследствие травмы, то нарушается транспортировка питательных веществ в матричный слой кости. Это приводит к нарушению нормального роста костей, образующих сустав, и к замедлению формирования хрящевых слоёв. Как результат, сочленение суставных поверхностей становится дисконгруентным.

Рис. 4 — Отрыв крючковидного отростка.
Рис. 5 — фрагментация венечного отростка.
Заболевание диагностируют на основании рентгенологического исследования. Снимки на дисплазию локтевого сустава выполняются в прямой краниокаудальной и боковой латеромедиальной проекциях одновременно со снимками на дисплазию тазобедренного сустава, по достижении возраста 12-мес. для мелких и средних пород и 18-мес. для крупных и гигантских пород.
В боковой проекции передняя конечность должна быть согнута в локтевом суставе под углом 36–45°. Подобное положение делает возможным визуализировать отростки с минимальным наложением теней.
Лечение ДЛС может быть консервативным и оперативным, его тактика всегда индивидуальна и зависит от причины возникновения дисплазии, а также от степени её тяжести. Операции выполняются как открытым способом, так и артроскопически. Существуют различные оперативные техники: артроскопическое удаление патологического фрагмента, остеотомия венечного отростка, проксимальная остеотомия локтевой кости, иссечение дистального сухожилия бицепса в месте его прикрепления к локтевой кости и др. В тяжёлых случаях возможно тотальное эндопротезирование локтевого сустава. В настоящее время о ДЛС проводится сбор статистической информации и данное заболевание, за исключением тяжёлых форм, не является строгим показанием к выбраковке, однако рекомендовано всё же не допускать собак с данной патологией к разведению, так как они могут передавать её наследственной линии. Сустав признается аномальным, если рентгенографически подтверждаются описанные ниже деструктивные артрозные изменения.
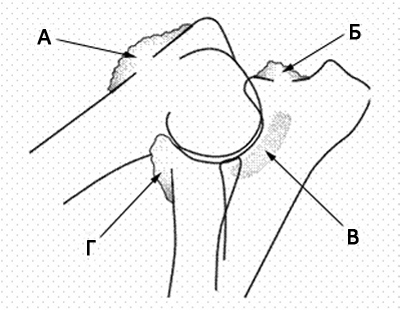
Рис. 6 — Рентгенологические признаки ДЛС:
А — экзостозы (наросты) на мыщелке плечевой кости;
Б — экзостозы на крючковидном отростке;
В — субхондральный склероз на дист. конце блоковой вырезки;
Г — экзостозы на краниальной части лучевой кости.
Кисть - самый совершенный сегмент опорно-двигательного аппарата. Она используется не только для высокоточных движениях, но и как специализированный орган чувствительности.
Благодаря высокоточным движениям кисть стала важной частью в общении. Жесты, которые возможны с помощью кисти, очень часто говорят больше чем слова. У глухонемых она стала настоящим органом общения, позволив с помощью рук иллюстрировать каждую букву.
Из сенcорных функций стоит отметить:
- Стереогнозия – возможность узнавать предметы на ощупь, за счет объема и формы;
- Барогнозия – способность определять вес предметов;
- Кинестезия – ощущение положения частей собственного тела относительно друг друга и в пространстве.
Так же развитые сенсорные и двигательные функции имеет и каждый палец в отдельности.
Большой палец (pollex) – из-за расположения под углом к другим пальцам и больших объёмов движения играет особую роль, позволяя создавать давление, направленное против других пальцев, что является основой хватательной функции.
Указательный палец (index) – имеет силу и является главным стабилизатором хватательной функции. Так же имеет самую развитую тактильную функцию.
Средний палец (medius) – как и предыдущий, имеет силу, незаменим в захвате тяжелых предметов, а также при висении и поддержки.
Безымянный палец (annularis) – дополняет функции среднего пальца.
Мизинец (minimus) – его роль менее важна, добавляет стабильности захвату.
Скелет кисти состоит из 27 костей и они делятся на:
- Запястные кости (ossa carpi);
- Пястные кости (ossa metacarpi);
- Кости пальцев кисти (ossa digitorum manus).
Рис. 1. Кисть. Вид с ладонной стороны.
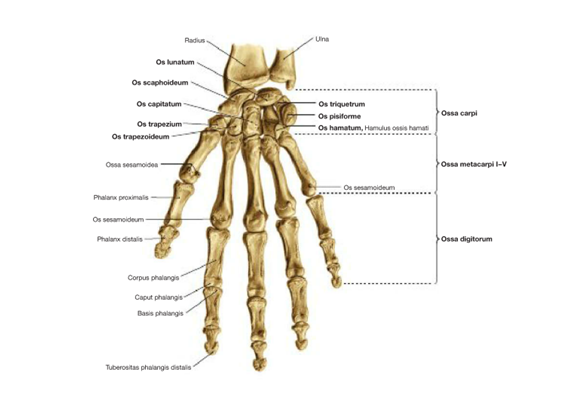
Рис. 2. Вид с тыльной стороны.
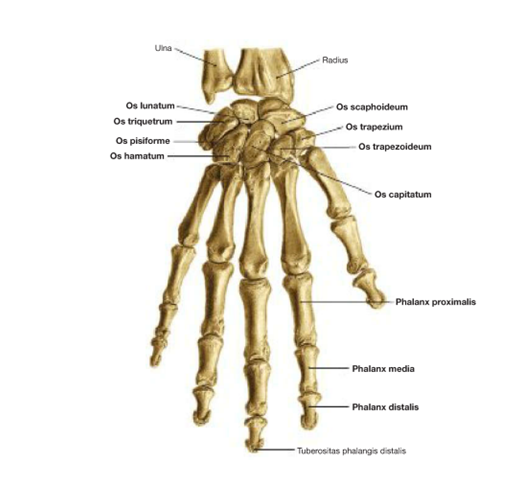
Запястье образовано восьмью костями, расположенными двумя рядами, по четыре в каждом.
В проксимальном ряду они расположены, начиная с латеральной стороны, следующим образом:
- Ладьевидная (os scaphoideum);
- Полулунная (os lunatum);
- Трёхгранная (os triquetrum);
- Гороховидная (os pisiforme).
В дистальном ряду они расположены, начиная с латеральной стороны, следующим образом:
- Трапеция (os trapezium);
- Трапециевидная (os trapezoideum);
- Головчатая (os capitatum);
- Крючковидная (os hamatum).
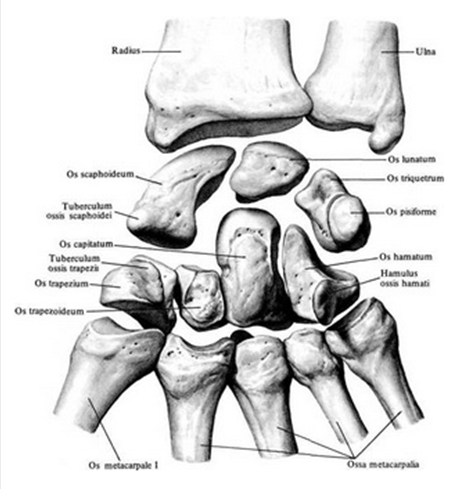
Рис. 3. Пястные кости.
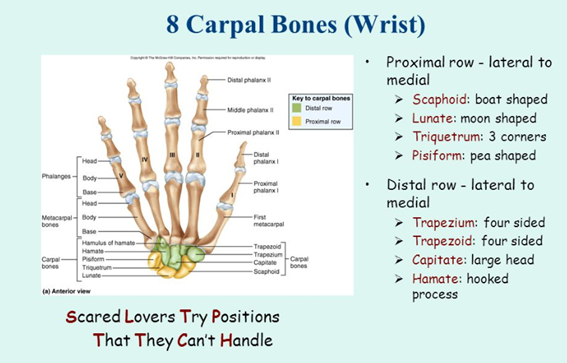
Для того, чтобы запомнить очерёдность костей существуют разные мнемонические правила:
- На русском (первый ряд латерально-медиально; второй ряд медиально-латерально)

- На английском (оба ряда латерально-медиально)
Все кости имеют суставные поверхности для соединения с другими костями. Кости запястья формируют цельный массив полуцилиндрической формы с четырьмя поверхностями.
Передняя поверхность вогнута и формирует запястную борозду (sulcus carpi) где проходят сухожилия сгибателей пальцев и срединный нерв. Запястная борозда латерально ограничена возвышенностью, образованной бугорками ладьевидной кости и трапеции –лучевое запястное возвышение (eminenta carpi radialis). С медиальной стороны – ограничена локтевым запястным возвышением, которое формируется из крючка крючковидной кости и гороховидной кости.
Задняя поверхность выгнута и соприкасается с сухожилиями разгибателей.
Верхняя поверхность обращена к костям предплечья, где суставные поверхности первых трёх запястных костей образуют запястный мыщелок – эллипсовидной формы – который сочленяется с лучевой костью.
Нижняя поверхность – неправильной формы – сочленяется с пястными костями.
Пястные кости (ossa metacarpalia) – короткие трубчатые кости, в количестве пяти, с одним эпифизом. Их перечисление начинается с латеральной стороны от большого пальца (Ⅰ) к мизинцу (Ⅴ). Каждая пястная кость сформирована из тела (corpus), основание (basis) и головка (caput).
Рис. 6. Пястные кости.
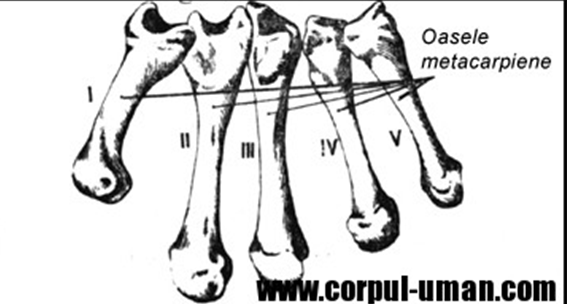
Тела костей с ладонной стороны чуть вогнуты, а с тыльной стороны немного выпуклы.
Основания Ⅱ–Ⅴ пястных костей имеют верхнюю суставную поверхность – для сочленения с запястными костями из дистального ряда и по одной латеральной и медиальной суставной поверхности – для сочленения с соседними пястными костями.
Ⅰ пястная кость самая короткая и толстая. На её основании есть суставная поверхность седловидной формы, которая сочленяется с трапецией.
Головки Ⅱ–Ⅴ пястных костей округлой формы, каждая с суставной поверхностью для сочленения с основаниями соответствующих проксимальных фаланг пальцев. Головка Ⅰ пястной кости имеет суставную поверхность эллипсовидной формы.
Кости которые формируют пальцы называются фалангами (phalanges digitorum). Это короткие трубчатые кости. По три для пальцев Ⅱ–Ⅴ: проксимальная (phalanx proximalis), средняя (phalanx medialis) и дистальная (phalanx distalis). Большой палец имеет только две фаланги: проксимальную и дистальную. Проксимальные – самые длинные, а дистальные – самые короткие. Каждая фаланга имеет основание (basis) для сочленения с соответствующей пястной костью, тело (corpus) и головка (caput). Дистальная фаланга заканчивается бугристостью (tuberositas phalangis distalis), которая соответствует ногтевой пластине.
Сесамовидные кости. Это маленькие кости, содержащиеся в толщине сухожилий или в связках вблизи некоторых суставов. У руки их количество варьирует и все находятся с ладонной стороны. Две из них постоянны и находятся на уровне пястно-фалангового сустава большого пальца: медиально и латерально. Можно встретить по одной сесамовидной кости на уровне пястно-фалангового сустава указательного пальца и мизинца. Реже на уровне межфаланговых суставов большого пальца.
Ручное исследование:
Ладьевидную кость можно пропальпировать медиально и ниже шиловидного отростка лучевой кости. Её также можно пропальпировать в верхней части анатомической табакерки.
Трёхгранная кость пальпируется на задней части кисти под шиловидным отростком локтевой кости.
Гороховидная кость чувствуется на передней части кисти, под головкой локтевой кости.
Трапецию можно исследовать в нижней части анатомической табакерки.
Крючок крючковидной кости с трудом можно пропальпировать на 1 сантиметр ниже гороховидной кости.
Полулунная и трапециевидная недоступны для ручного исследования.
Читайте также:


