Лавсановые швы на связках
Лавсановые ленты, специально разработанные для пластических операций на связках и сухожилиях, положили начало новому этапу восстановительной хирургии опорно-двигательного аппарата.
Мелкоячеистая лавсановая лента имеет столь плотное плетение пучков нитей, что при исследовании под лупой (х5) просвет между ними не определяется, тогда как в крупноячеистой лавсановой ленте на 1 см2 определяется 240—260 ячеек Структура лавсановых лент такова, что они, обладая большой прочностью, при нагрузках в функциональных условиях практически не растягиваются.
В настоящее время лавсановые ленты выпускаются серийно: мелкоячеистые— 4 размеров по ширине (5, 7, 10 и 15 мм), крупноячеистые — 5 размеров (5, 7, 10, 15 и 20 мм) В зависимости от ширины прочность мелкоячеистой ленты соответственно равна 80, НО, 160, 270 кгс, крупноячеистой— 26, 40, 62, 94, 117 кгс. При рабочей (функциональной) нагрузке лента сохраняет свои эластические свойства и не подвергается растяжению, что весьма важно при операциях на связках и сухожилиях.
Крупноячеистая лента через 4—5 нед надежно прорастает соединительной тканью, превращаясь в рубцово-лавсановый тяж. Мелкоячеистая лента прорастает соединительной тканью практически лишь в области фиксации ее к мышце или кости Прорастание происходит главным образом по швам, фиксирующим ленту к последним.
Своевременно начатое функциональное лечение способствует формированию вокруг мелкоячеистой лавсановой ленты соединительнотканного влагалища с гладкой блестящей внутренней поверхностью.
Перед стерилизацией лавсановые ленты должны быть хорошо простираны с мылом или стиральным порошком, промыты в проточной горячей воде, высушены. Лишь после этого можно приступить к стерилизации их одним из общедоступных методов — кипячением в дистиллированной воде (40 мин) или лучше автоклавированием. При этом следует иметь в виду, что многократная (4—5 раз) стерилизация снижает прочность ленты. Хранить стерилизованные ленты лучше в банке с притертой пробкой в 96% этиловом спирте Допустимый срок хранения 1 мес.; при более длительном хранении прочность ленты снижается.
В настоящее время известно более 50 видов различных операций с применением лавсановых лент. Все они могут быть объединены в две группы — лавсанодез и лавсанопластика.
Лавсанодез — это операция, при которой лавсановая лента выполняет роль связки, ограничивающей определенные движения сустава, сегмента позвоночника, фрагментов костей. Оба конца ленты при этом чаще всего крепятся трансоссально. Примером такого вида операции может служить лавсанодез стопы (см. с 281) К такому виду лавсанодеза относятся также задняя фиксация позвоночника, илиоспондилолавсанодез при сколиозе, задний лавсанодез коленного сустава и т д..
Однако при лавсанодезе крепление ленты может быть и иным: один конец ее фиксируют к кости, а другой вшивают в немобилизованную мышцу, т е в мышцу, которая не отсечена от места своего прикрепления. Примером такой операции может служить бедренно-поясничный лавсанодез, применяющийся при параличе ягодичных мышц. При этой операции нижний конец лавсановой ленты фиксируют трансоссально к бедренной кости, а верхний вшивают с натяжением в m. erector spin.ae. Поскольку эту мышцу не мобилизуют, т е не отсекают от места прикрепления, она не оказывает активной тяги на ленту, а является лишь точкой ее фиксации, которая благодаря эластичности мышцы при сгибании бедра может пассивно смещаться вниз и вследствие этого не препятствовать сгибанию бедра. Если бы верхний конец ленты фиксировали также к кости, например к гребню подвздошной кости, то такая вновь образованная связка затрудняла бы сгибание бедра.

.
4 Лавсановые ленты.
а — мелкоячеистые, б — крупноячеистые.
Наконец, к группе лавсанодезов можно отнести и ректоаддукторную лавсанопластику (см с 234), при которой лавсановую ленту фиксируют к двум сухожилиям — сухожилию прямой мышцы бедра и сухожилию большой приводящей мышцы, причем сухожилия не отсекают от места их прикрепления. В результате такой операции вновь образованная лавсановая связка при сгибании коленного сустава препятствует смещению надколенника кнаружи.
Таким образом, при лавсанодезе лавсановая лента по существу выполняет пассивную (удерживающую, ограничивающую) роль.
Миолавсанопластика является принципиально иным видом операции. Лавсановую ленту используют для создания или удлинения сухожилия пересаживаемой мышцы, т е в активном мышечно-сухожильном комплексе лента выполняет роль сухожилия.
Примером такого вида операции является миолавсанотранспозиция широчайшей мышцы спины на бедро при параличе ягодичных мышц (см. с 169) Лавсановую мелкоячеистую ленту при этой операции подшивают к мобилизованному дистальному отделу мышцы; предварительно ее отсекают с частью поверхностного листка грудопоясничной фасции и отделяют от нижних ребер. Нижний конец ленты фиксируют трансоссально к основанию большого вертела. Сокращение широчайшей мышцы спины ведет к активному натяжению подшитой к ней лавсановой ленты и разгибанию с некоторым отведением бедра.
При лавсанопластике необходимо строжайшее соблюдение правил асептики. По ходу операции хирург должен неоднократно обрабатывать перчатки антисептическим раствором, особенно непосредственно перед работой с лавсановой лентой. Все манипуляции с лентой следует осуществлять по возможности инструментами Нужно помнить, что в случае возникновения инфекция распространяется по ленте, как по фитилю. Отсюда вытекает непременное условие: тщательная подготовка ленты перед операцией, бережное отношение к тканям во время операции, анатомичное оперирование, тщательный гемостаз. При возникновении нагноения вокруг ленты ее обычно приходится удалять.
Важным моментом лавсанопластики является обеспечение первоначальной прочной фиксации лавсановой ленты к мышце, сухожилию или кости..
Наиболее надежным методом крепления к кости является трансоссальный. Он сводится к формированию в кости короткого (1 —1,5 см) канала, для чего в кортикальном слое сверлом или шилом делают два отверстия и субкортикально соединяют их; через образованный канал проводят конец лавсановой ленты, который подшивают к этой же ленте. Диаметр отверстия должен быть достаточным для свободного проведения ленты соответствующей ширины. В костных каналах в зоне метафизов ленту можно фиксировать коническими костными аллоштифтами по типу шпонки, но этот метод менее надежный.
По данным А. Хуснитдинова и О. Мухамедова, наложение 2 швов лавсановой нитью № 4 дает прочность 8,24 кгс, 4 швов—14,51 кгс, 6 швов — 25,2 кгс, Таким образом, каждая последующая пара швов увеличивает прочность фиксации ленты к мышце в 1,7 раза. Наш клинический опыт свидетельствует о том, что при миолавсанопластике 6—8 швов достаточно для надежной фиксации лавсановой ленты к мышце. Такое количество швов обеспечивает прочность соединения в 25—40 кгс. Последующее прорастание ткани по ходу швов еще более укрепляет соединение лавсановой ленты с мышцей.
Натяжение ленты должно быть оптимальным, в противном случае развивается контрактура сустава или образованное сухожилие (связка) оказывается несостоятельным. Если речь идет о лавсанодезе, это не представляет особого труда: создается максимальное натяжение ленты, которое обеспечивает необходимое положение соответствующего сегмента конечности. Труднее бывает при миолавсанопластике Степень натяжения подшитого к мышце искусственного сухожилия — мелкоячеистой лавсановой ленты — должна быть такой, чтобы не перерастянуть мышцу и в то же время не допустить удлинения искусственного сухожилия по сравнению с нормальным. Для оптимального натяжения мышцы можно пользоваться методом Эдельштейна — Краснова, в основу которого положен принцип сохранения длины мышцы, подлежащей пересадке (см. с 170).
Направление искусственного сухожилия должно соответствовать новой функциональной оси пересаживаемой мышцы, быть прямолинейным и, следовательно, наиболее коротким. Если мышце не придать прямолинейного направления, т. е. при наличии перегиба ее, сила мышцы значительно теряется..
Срок иммобилизации конечности должен быть достаточным для надежной фиксации ленты к мышце и кости, которая обеспечивается не только за счет наложенных швов, но и за счет прорастания ленты соединительной тканью в местах фиксации (примерно 4—5 нед) Слишком длительная иммобилизация нежелательна в связи с возможностью развития контрактуры и ослабления мышц. Для профилактики этого уже с первых дней после операции больному назначают ритмичное сокращение мышц оперированной конечности синхронно со здоровой. В дальнейшем после снятия иммобилизирующей повязки больной должен упорно заниматься лечебной гимнастикой с целью укрепления и функциональной переориентировки пересаженной мышцы.
Изобретение относится к медицине, а именно к травматологии и ортопедии, и предназначено для оперативного восстановления функции коленного сустава при свежих и застарелых разрывах передней крестообразной связки.
Известны способы оперативного лечения разрывов крестообразной связки путем ее восстановления из пластического материала с фиксацией в каналах интерферентными винтами (2, 3, 5, 6). Известен способ (1), который состоит в артротомии, формировании каналов во внутреннем мыщелке большеберцовой кости и наружном мыщелке бедра, проведении в них аутотрансплантата из собственной связки надколенника с костными фрагментами на концах. Также известен способ пластики передней крестообразной связки (патент №2007137), принятый за прототип (4), с прошиванием дистального конца аутотрансплантата из собственной связки надколенника с костными фрагментами на концах лигатурой из непрерывного Z-образного шва, формирования канала в нижнем полюсе надколенника, проведения через него лигатуры и фиксации в натяжении.
Однако при выполнении известных способов пластики передней крестообразной связки аутотрансплантат не обладает достаточной прочностью и не имеет собственного напряженного состояния, противодействующего силам растяжения при функциональной нагрузке коленного сустава. Поэтому возможно возникновение разрывов трансплантата при функциональной нагрузке коленного сустава с передней нестабильностью, что требует повторной операции.
Цель предложенного способа пластики передней крестообразной связки состоит в повышении прочности аутотрансплантата и создании в нем напряженного состояния, противодействующего нагрузке растяжения при функции коленного сустава.
Указанная цель реализуется за счет того, что аутотрансплантат из собственной связки надколенника, взятый с небольшими костными фрагментами, армируют тремя нитями. Одну, осевую, нить проводят через центр поперечного сечения трансплантата и костных фрагментов. Две нити в виде двух встречных зигзагообразных швов, проводят только через поперечное сечение трансплантата. Свободные концы всех трех нитей соединяют между собой и выводят через костные каналы мыщелков бедра вверх, а большеберцовой кости вниз, чтобы центральная часть армированного аутотрансплантата находилась между суставными поверхностями. Затем в состоянии натяжения армированного трансплантата свободные концы нитей фиксируют в каналах бедра и большеберцовой кости костными кортикальными гвоздиками, взятыми рядом, и связывают все три нити между собой.
Приводим на рисунке схему предложенного способа пластики передней крестообразной связки коленного сустава.
Где на фиг. 1 показано: а - методика взятия свободного аутотрансплантата на 1/3 ширины собственной связки надколенника с костными фрагментами из нижнего полюса надколенника и бугристости большеберцовой кости; 6 - армирование аутотрансплантата осевой нитью 1, проходящей через центр поперечного сечения трансплантата и костных фрагментов; в - дополнительное армирование трансплантата двумя нитями 2 и 3 в виде двух встречных зигзагообразных швов, проходящих только через поперечное сечение трансплантата; 1,2,3 - свободные длинные концы нитей готового трансплантата после армирования.
На фиг. 2 показана схема установки армированного аутотрансплантата из собственной связки надколенника в костные каналы наружного мыщелка бедра и внутреннего мыщелка большеберцовой кости: а - свободные концы всех трех нитей соединены между собой, проведены через костные каналы мыщелков бедра вверх и большеберцовой кости вниз, центральная часть армированного трансплантата находится между суставными поверхностями; 6 - в состоянии натяжения за свободные концы всех трех нитей, нити армированного трансплантата фиксируют в костных каналах кортикальными гвоздиками, взятыми рядом, а свободные концы нитей связывают между собой.
На фиг. 3 показана биомеханическая схема напряженного состояния установленного армированного аутотрансплантата из собственной связки надколенника: а - общая схема, 6 - силовая схема распределения усилий сжатия и растяжения, в - схема сил сжатия в центральной (суставной) части армированного аутотрансплантата.
На фиг. 4 показана силовая схема противодействия центральной (суставной) части армированного тремя нитями аутотрансплантата функциональной нагрузке: а - при растяжении (разгибании в коленном суставе), 6 - при сжатии (сгибании в коленном суставе).
На фиг. 3 и фиг. 4 стрелками указано направление сил растяжения и сжатия.
Как следует из приведенных схем, в противодействии силам сжатия и растяжения участвуют силы натяжения всех трех нитей армированного аутотрансплантата, причем по закону параллелограмма все три силы суммируются, и происходит усиление центрального противодействия.
Предложенный способ выполняется следующим образом.
Внутренним парапателлярным разрезом производят артротомию коленного сустава. Длинным сверлом диаметром 5-7 мм из полости коленного сустава в наружном мыщелке бедра снизу вверх и во внутреннем мыщелке большеберцовой кости сверху вниз формируют сквозные каналы, в которые вводят проволочные проводники. Затем берут свободный костный трансплантат из собственной связки надколенника на 1/3 ее ширины с небольшими костными фрагментами от нижнего полюса надколенника и бугристости большеберцовой кости.
Следующим этапом приступают к армированию взятого свободного аутотрансплантата из собственной связки надколенника. Материалом для армирования могут служить прочные лавсановые нити №4.
Лавсановая нить - это псевдомононить, состоящая из множества филаментов, придающих нити ребристость. Поэтому многофиламентная лавсановая нить всегда прорастает рубцовой тканью, что значительно повышает прочность трансплантата связки.
Лавсановая нить с позиции биомеханического подхода универсальный шовный и одновременно пластический материал, обладающий достаточными деформативно-прочностными свойствами к статико-динамическим нагрузкам. Испытания на прочность показали, что 2 шва лавсановой нитью №4 дают прочность в 8,24 кгс, 4 шва - 14,51 кгс, 6 швов - 25,2 кгс, 8 швов - 40 кгс. То есть каждая пара швов увеличивает прочность фиксации в 1,7 раза: 6-8 продольных швов дают прочность в 25-40 кгс. Прочность на разрыв лавсановой нити №4 составляет 40-50 кг/мм 2 , а прочность в узле составляет 10-50% исходной. Разрывное удлинение влажной лавсановой нити составляет 17-18%. Лавсановая нить имеет очень высокий модуль упругости: 990-1060 кг/мм 2 , а модуль сдвига при кручении равен 870-1080 кг/мм 2 . Степень эластичности лавсановой нити при растяжении на 4% длины составляет 100%, а при растяжении на 10% длины 55-57%. Испытания к многократным циклическим деформациям на приборе Simus, дающим 1510 изгибов в 1 минуту, показали, что при напряжении 5 кг/мм 2 лавсановая нить выдерживает 9300-12200 циклов изгиба, а при напряжении 10 кг/мм 2 в 2,5 раза больше: 21000-30000 циклов изгиба. Следовательно, усталостная прочность натянутой лавсановой нити при растяжении повышается. Поэтому лавсановая нить с учетом всех указанных деформативных и прочностных параметров является универсальным материалом для армирования биологических тканей.
Сначала длинной прямой иглой через поперечное сечение трансплантата и костные фрагменты проводят одну осевую нить, оставляя длинные свободные концы нити. Затем длинной прямой иглой прошивают трансплантат двумя встречными зигзагообразными швами, оставляя длинные свободные концы нитей. После армирования трансплантат расправляют тягой за свободные концы нитей в разные стороны (вверх и вниз).
Так как в среднем длина трансплантата из собственной связки надколенника составляет 2,5-3 см (максимум 4-5 см), то возможно выполнить 8 встречных двойных зигзагообразных лавсановых шва. Таким образом, готовый армированный трансплантат имеет восемь встречных двойных зигзагообразных лавсановых швов. Тогда суммарная прочность рабочей части трансплантата из собственной связки надколенника, армированного тремя лавсановыми нитями №4, на разрыв составит 312,16 кг (прочность одного участка, состоящего из четырех лавсановых швов, равна 14,51 кг; восемь зигзагообразных участков лавсановых швов дают суммарную прочность 116,08 кг; две зигзагообразные нити дают прочность 232,16 кг; осевая нить дает прочность 50 кг; общая прочность собственной связки надколенника равна 238 кг, прочность аутотранспланта на 1/3 ширины связки без армирования равна 80 кг). Прочность аутотрансплантата из собственной связки надколенника армированного лигатурой из непрерывного Z-образного шва (патент №2007137, прототип), составит 123,53 кг (один непрерывный Z-образный лавсановый шов нитью №4 дает прочность 43,53 кг, прочность аутотрансплантата 80 кг). Известно, что в норме предельная разрушающая нагрузка передней крестообразной связки равна 96,8 кг (М.А. Малыгина. Эндопротезирование крестообразных связок коленного сустава. Диссертация доктора мед. наук. - М., 2001). Следовательно, армированный по предложенному нами способу аутотрансплантат из собственной связки надколенника обладает 3,22 кратным запасом прочности, а по способу, принятому за прототип, только 1,27 кратным.
Подготовленный к пластике армированный аутотрансплантат из собственной связки надколенника помещают в полость коленного сустава. Затем свободные верхние и нижние концы всех трех нитей закрепляют в установленных в костных каналах проволочных проводниках, проводят их через костные каналы наружного мыщелка бедра вверх и внутреннего мыщелка большеберцовой кости вниз, и выводят наружу через небольшие разрезы кожи в проекции каналов.
После этого выполняют самый главный этап операции по установке аутотрансплантата: расправляют армированный трансплантат в полости коленного сустава тягой за свободные концы нитей вверх и вниз, создавая в нем напряженное состояние. Затем, удерживая растянутое и напряженного состояние армированного аутотрансплантата, остеотомом берут из соседних зон мыщелков бедра и большеберцовой кости кортикальные костные гвоздики, которыми плотно заклинивают свободные концы натянутых нитей в костных каналах мыщелков бедра и большеберцовой кости. Последним этапом связывают между собой свободные концы всех трех нитей над костными гвоздиками и накладывают швы на капсулу коленного сустава, фасции и кожу. Пассивная проверочная функция коленного сустава после окончания операции должно составлять: разгибание 180°, сгибание - 90°.
Так как костные фрагменты на концах армированного аутотрансплантата находятся в костных каналах наружного мыщелка бедра и внутреннего мыщелка большеберцовой кости, то в течение 2-3 недель происходит костная перестройка и прочное сращение костных фрагментов трансплантата с костными каналами мыщелков бедра и большеберцовой кости.
Этапы послеоперационной реабилитации и восстановления функции коленного сустава следующие.
На 2-3 дни после операции начинают сначала пассивные движения (сгибание - разгибание) в коленном суставе и изометрическую (статическую) гимнастику для мышц бедра без опорной нагрузки на конечность.
После полного восстановления амплитуды сгибания - разгибания в коленном суставе при пассивном режиме (сгибание до угла 90°, разгибание до 180°), разрешают активные движения со статическим удержанием голени.
Полную функциональную и опорную нагрузку на оперированную конечность начинают не ранее чем через 3-4 недели после операции, то есть после полного завершения репаративного процесса с костной перестройкой.
Как показывают клинические наблюдения, после оперативного лечения по предложенному способу наступает полное восстановление функции коленного сустава, причем даже с возможностью заниматься спортом.
Приводим наше клиническое наблюдение (1997 год).
После артротомии при ревизии коленного сустава была обнаружена растянутая, дегенеративно измененная передняя крестообразная связка с множеством мелких боковых надрывов. Была выполнена операция предложенным способом: произведена пластика передней крестообразной связки армированным тремя лавсановыми нитями №4 аутотрансплантатом из собственной связки надколенника. Послеоперационный период протекал без осложнений. Через 3 месяца после операции были начаты тренировки, а через год (1998 г.), П.К.М. стал повторно чемпионом мира по кигбоксингу. В настоящее время (спустя почти 20 лет после операции), П.К.М. продолжает тренировки, поддерживая свою спортивную форму, работает тренером по кигбоксингу в спортивной школе, боли в коленном суставе его не беспокоят, деформирующий артроз коленного сустава не прогрессирует.
Таким образом, предложенный способ пластики передней крестообразной связки армированным тремя лавсановыми нитями №4 аутотрансплантатом из собственной связки надколенника при свежих и застарелых повреждениях передней крестообразной связки позволяет полностью восстановить функцию коленного сустава.
1. Никитин В.В. Бесшовный способ аутопластики крестообразных связок коленного сустава. - Ортопедия, травматология. 1983, №3, с. 46-47.
2. А.С. №4866060. Способ пластики передней крестообразной связки.
3. Патент №2002434. Способ пластики передней крестообразной связки.
4. Патент №2007137. Способ пластики передней крестообразной связки (прототип).
5. Патент №2432125. Способ пластики передней крестообразной связки.
6. Патент №2506057. Способ пластики передней крестообразной связки коленного сустава у взрослых.
Способ пластики передней крестообразной связки трансплантатом из собственной связки надколенника с костными фрагментами на концах и прошиванием трансплантата лигатурой с последующей фиксацией в каналах мыщелков бедра и большеберцовой кости, отличающийся тем, что, с целью повышения прочности трансплантата и создания в нем напряженного состояния, противодействующего нагрузке растяжения при функции коленного сустава, аутотрансплантат после взятия армируют тремя нитями: одной осевой нитью, проходящей через центры поперечного сечения трансплантата и костных фрагментов, и двумя нитями в виде встречных зигзагообразных швов, проходящих только через поперечное сечение трансплантата, центральную армированную часть аутотрансплантата размещают между суставными поверхностями, свободные концы всех трех нитей проводят через канал наружного мыщелка бедра вверх и канал внутреннего мыщелка большеберцовой кости вниз, и в состоянии натяжения фиксируют в каналах костными гвоздиками, связывая нити между собой.
Повреждение связок колена может возникнуть после резкого движения или поворота в колене, удара по нему. Это нередко наблюдается у спортсменов, например, футболистов. Но не исключён риск травмы и в быту. Как определить, что повреждены связки? Какое лечение поможет восстановить функциональность конечности?
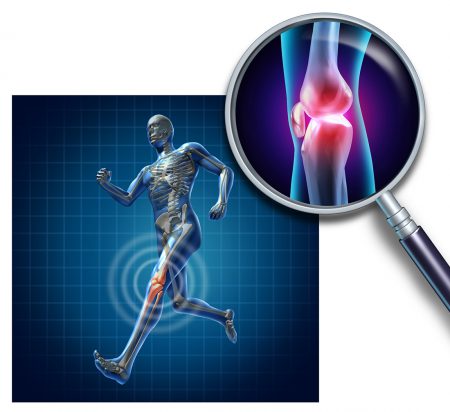
Классификация повреждений
Колено – один из самых массивных суставов человеческого организма. Он достаточно сложный по устройству, поэтому существует несколько возможных вариантов повреждений, которые могут там возникнуть. Лечение их, соответственно тоже отличается.
В зависимости от характера травмы повреждение связок может быть разной выраженности. Поэтому принято делить повреждения на три степени сложности, каждой из которых соответствует свой алгоритм лечения. Степени повреждения:
- Растяжение или частичный разрыв связок коленного сустава. Повреждены только единичные волокна.
- Надрыв связок коленного сустава или неполный разрыв.
- Полный разрыв. Нередко в таком случае оказываются поврежденными также близлежащие мышцы, их сухожилия, а иногда и кости ноги.
Связочный аппарат колена должен быть очень крепким, так как ему необходимо фиксировать сустав, в котором соединяются одни из наиболее массивных костей. А за сгибание и разгибание в колене отвечают сильные мышцы, что тоже создаёт большую нагрузку как на сухожилия мышц, так и на связки колена.
Поэтому за его укрепление отвечают четыре массивные связки, каждая из которых может быть травмирована при определённых условиях. Варианты локализации травмы связок:
- Наружная боковая. Растяжение или разрыв возникает, если голень резко или слишком сильно сгибают во внутреннюю сторону. Например, это может произойти, если подвернуть ногу. Часто наблюдается полный разрыв.
- Внутренняя боковая. Повреждается значительно чаще, но травма обычно лёгкая. Часто сочетается с нарушением в целостности мениска или суставной сумки. Причина – слишком сильное отклонение голени наружу.
- Передняя крестообразная. Может повредиться из-за удара по задней поверхности колена или удара или давления в области голени по направлению сзади, когда нога согнута.
- Задняя крестообразная. Травма вероятна при переразгибании ноги или ударе по голени или колену спереди.
Растяжение или разрыв только одной связки – очень редкое явление. Обычно оно сочетается с менее значительными травмами соседних связок, сухожилий мышц, надколенника и костей ноги.
Симптомы
Симптомы растяжений и разрывов связок схожи, изменяется только их степень выраженности. Но могут отличаться некоторые признаки в зависимости от локализации повреждения. Для того, чтоб правильно диагностировать и лечить травму, нужно их учесть. Симптомы, характерные для растяжений и разрывов связок колена:
Если после травмы развиваются такие симптомы нужно сразу же оказать первую помощь и вызвать врачей. Они проведут диагностику и смогут начать лечить повреждение.
Лечение
Суть лечения заключается в том, чтоб как можно быстрее устранить боль, восстановить целостность связочного аппарата и сустава. А также избежать каких-либо ограничений подвижности в будущем. Для этого очень важно правильно лечить травму на всех этапах оказания помощи пострадавшему.

То, насколько полным будет восстановление во многом зависит от правильности оказания первой помощи. Скорее всего, в момент травмы врачей может рядом не быть, поэтому нужно знать какие действия предпринять до приезда специалистов. Как оказать первую помощь при растяжении или разрыве связок колена:
- Запретите пострадавшему самостоятельно ходить, даже если он может это делать. Движения в суставе могут привести к усугублению повреждения и его будет тяжелее лечить.
- Обездвижьте, а при возможности и зафиксируйте конечность в таком положении. Для этого на колено нужно наложить фиксирующую повязку, а ногу прибинтовать к специальной лонгете или просто дощечке.
- Как можно быстрее приложите холод. Это предотвратит развития сильного отёка и гемартроза, то есть кровоизлияния в сустав. Гемартроз – один из факторов, который может помешать полностью вылечить травму. Предотвратив его, вы уменьшите риск нежелательных последствий растяжения или разрыва связок.
- При сильно выраженной боли можно выпить обезболивающий препарат. Но лучше дождаться обезболивания в больнице.
Лечение колена требует большой точности, поэтому после введения раствора новокаина, врач направит пострадавшего на обследование. Может понадобиться рентген или МРТ колена. На основании результатов этих диагностических процедур будет сделан вывод о тяжести травмы и подобрано лечение. Лечебные мероприятия, которые могут быть назначены:
- Пункция. Проводиться при сильном отёке или кровоизлиянии в сустав.
- Наложение тугой повязки или гипса. Зафиксированной должна быть область от лодыжек до верхней части бедра. Гипс снимают через несколько недель при частичном разрыве или через 1–2 месяца при полном.
- Обезболивающие препараты и мази против развития отёка.
- Оперативное вмешательство. Операцию делают через 5 недель после травмы, так как более раннее вмешательство приведёт к ограничению подвижности сустава. Есть два варианта хирургического вмешательства: оперирование через открытый доступ и артроскопия. Второй вариант переносится гораздо легче, поэтому сейчас врачи чаще используют его, чтоб лечить подобные заболевания.
Чаще всего через 5 недель концы разорванной связки уже неспособны к сращению. Поэтому используют аутотрансплантанты – кусочки связки надколенника или сухожилия мышц-сгибателей бедренной части ноги. В последнее время практикуют лавсанопластику – искусственная альтернатива, которая не требует повреждать другие связки и сухожилия человека, чтоб восстановить коленный сустав.
После того как человек долго ходил с гипсом или даже перенёс операцию, ему требуется пройти период восстановления, чтоб вернуться к полноценной жизни. Поэтому ему назначают физиотерапевтические процедуры, лечебные упражнения, укрепляющие препараты.
Иногда из-за образования соединительной ткани длина связки увеличивается и остальные структурные компоненты сустава неспособны это компенсировать, тогда возникает потребность в повторной операции. Эта процедура заключается в реконструкции элементов сустава. После неё тоже необходимо пройти небольшой период реабилитации. По составу лечебных мероприятий он похож на восстановительный период после первой операции.
Читайте также:


