Лечение костный мозг не вырабатывает гемоглобин
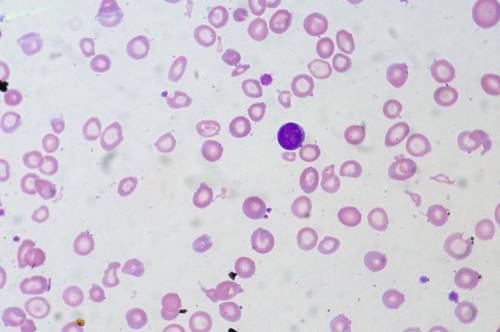
Низкий гемоглобин в крови – это состояние, при котором содержание пигмента в красных кровяных клетках, которые транспортирует кислород, опускается до такого уровня, при котором уже определяют начало болезни.
Заболевания, с которыми обычно связан низкий уровень гемоглобина, – это анемия, которая может быть вызвана генетическими дефектами, нехваткой продуктов питания или другими причинами. Также мы можем столкнуться с низким значением гемоглобина крови в случае лейкемии, инфекций, заболеваний щитовидной железы, и в условиях не патологических состояний, например, вегетарианская диета, беременность и хирургические операции.
Терапия различается в зависимости от причин, которые привели к снижению значения гемоглобина, но в более тяжелых случаях прибегают к переливанию крови.
Низкий гемоглобин – что это значит
Когда у вас низкий гемоглобин крови, может случиться так, что органы будут испытывать дефицит кислорода.
Гемоглобин – это белок, содержащий железо, который присутствует в красных кровяных клетках крови, он связывает кислород в легких и транспортирует через весь организм. Следовательно, низкий уровень гемоглобина означает сниженную доставку кислорода в ткани и органы.
Нормальные значения гемоглобина в крови зависят от возраста, они очень высокие для новорожденных и с возрастом снижаются.
Значения, по которым можно говорить о низком гемоглобине, являются:
значения ниже 12 г/дл.
значения ниже 11 г/дл.
Младенцы и дети
значения ниже 10 г/дл.
Имейте ввиду, что значения могут немного отличаться в зависимости от лаборатории, в которой проводился анализ. Чтобы сделать точный диагноз, следует сделать полный анализ крови, который, кроме гемоглобина, включает в себя оценку количества красных кровяных клеток, лейкоцитов, тромбоцитов, гематокрита и других параметров, которые указывают на количество железа, а также параметры касающиеся инфекций, и, наконец, параметров функции печени (трансаминаза) и почек (креатинин).
Это позволит иметь полное представление о ситуации и диагностировать причину снижения гемоглобина. Например, если анализ крови укажет на опухоль, то следует сделать компьютерную томографию, чтобы подтвердить её наличие.
Как проявляется низкий гемоглобин
Все симптомы, которые появляются при снижении гемоглобина, связаны с меньшим количеством кислорода, поступающего к тканям и органам.
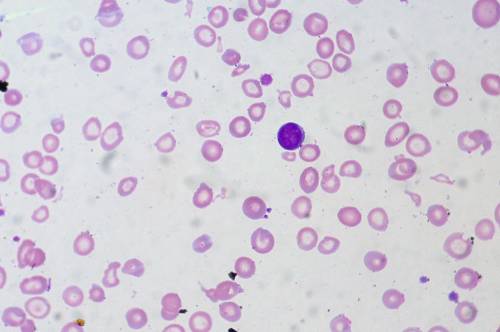
Мазок крови при анемии.
- Усталость и слабость, так как мышцы, из-за дефицита кислорода, не в состоянии переносить даже минимальные нагрузки, так что усталость может проявляться даже в состоянии покоя.
- Тахикардия, потому что сердце, в попытке компенсировать недостаток кислорода, увеличивает частоту сердечных сокращений.
- Головная боль и головокружение, вызванные низкой оксигенацией головного мозга.
- Чувство холода и охлаждение рук и ног, так как они имеют сужение сосудов, что уменьшает приток крови к конечностям, чтобы сконцентрировать кровоснабжение и обеспечить кислородом жизненно важные органы. Сужение сосудов вызывает также бледность.
Среди более серьезных рисков инфаркта следует указать застойную сердечную недостаточность и гипертрофию сердца.
Причины низких значений гемоглобина
Причины низкого гемоглобина в крови могут иметь не патологический характер или связаны с некоторыми заболеваниями.
Причины не патологические, а также все те ситуации, которые приводят к снижению гемоглобина, они переходные, легко обратимы и не связаны с патологией.
- Спортсмены: сложные занятия спортом, такие как езда на велосипеде, катание на лыжах или марафонский бег могут привести к снижению значений гемоглобина вследствие увеличения объема крови и гемодилюции, которые приводят к снижению концентрации эритроцитов в крови. Это адаптационная реакция организма на аэробный стресс.
- Вегетарианцы: те, кто придерживается вегетарианской или веганской диеты, без употребления мяса, могут столкнуться со снижением гемоглобина из-за малого поступления железа в организм. Железо, которое находится в основном в продуктах животного происхождения, является необходимым компонентом для построения гемоглобина.
- Беременность и роды: во время беременности можно наблюдать снижение уровня гемоглобина. Это зависит от множества факторов, в первую очередь, повышенная потребность железа и фолиевой кислоты, поэтому они должны быть дополнительно включены в рацион для предотвращения возникновения анемии. Кроме того, гемодилюция из-за увеличения объема плазмы, но не эритроцитов, приводит к снижению концентрации последних и снижению значений гемоглобина, а также снижению тромбоцитов и увеличению лейкоцитов.
- Менструации: у женщин, имеющих очень обильные менструации, которые длятся более 4-5 дней, можно наблюдать снижение уровня железа, эритроцитов и гемоглобина, в результате массивной потери крови.
- Пожилые люди: с возрастом происходит физиологическое снижение уровня гемоглобина, связанное с меньшим производством красных кровяных клеток из костного мозга.
- Донорство крови: после сдачи крови может наблюдаться транзиторное снижение значений гемоглобина из-за количества взятой крови.
- Хирургические операции: после операции, при которой произошла большая потеря крови, может иметь временное снижение значений гемоглобина.
- Противораковая терапия: пациенты, перенесшие лечения рака, такое как лучевая терапия или химиотерапия, могут иметь низкие значения гемоглобина, обусловленные тем, что терапия оказывает влияние на пролиферацию клеток крови или костного мозга.
Основной причиной патологического снижения гемоглобина является анемия, определяемая как гипохромная, так как уменьшается окраска эритроцитов.
Среди анемий следует выделить:
- Железодефицитная анемия: развивается вследствие дефицита железа, развившегося из-за увеличенного спроса, уменьшения поглощения или потери крови, вызванной, например, геморроем, проблемами с желудком, такие как эрозивный гастрит или язвы желудка, менструации. Диагностируется на основе микроцитоза и гипохромии эритроцитов (т.е. небольшие и мало цветных), низких значений гемоглобина, низкого запаса железа в организме, повышенного объема эритроцитов и низкого гематокрита. Гемоглобин низкий, потому что железо необходимо для его образования.
- Пернициозная анемия: развивается вследствие дефицита витамина В12, развившегося при снижении поглощения кишечником при воспалительных процессах, например, в случае целиакии. Дефицит гемоглобина связан с уменьшением числа эритроцитов в крови. Могут отмечаться высокие значения гомоцистеина, так как витамин В12 вместе с фолиевой кислотой имеют важное значение в метаболизме данного вещества.
- Талассемия: одна из форм талассемии связана с нарушением производства гемоглобина. Может быть бессимптомной или проявляться как уменьшение количества гемоглобина, эритроцитов в крови, немного повышенным значением встречаемости эритроцитов маленьких и неправильной формы, повышенным значением уровня тромбоцитов, при нормальном или высоком запасе железа, то есть ферритина.
- Гемолитическая анемия: этот тип анемии может иметь различные причины, и характеризуется увеличенной скоростью разрушения (гемолиза) эритроцитов. Такое ускоренное разрушение приводит к снижению значений гемоглобина, увеличению количества эритроцитов в крови, чтобы попытаться противостоять разрушению.
- Апластическая анемия: тип анемии, при котором костный мозг не вырабатывает клетки крови в достаточном количестве. При развиваются тромбоцитопения, лейкопения и снижение количества эритроцитов, уменьшение значений гемоглобина. Зависит не от одной причины, поэтому её происхождения до сих пор остается неясным.
Заболевания щитовидной железы: гипотиреоз, вызывающий гормональный дисбаланс, часто приводит к обильным менструальным циклам, которые связаны с большей потери крови и, соответственно, гемоглобина. Кроме того, гипотиреоз приводит к замедлению обмена веществ и сниженному поглощению фолиевой кислоты.
Заболевания печени: цирроз или опухоль печени вызывают снижение значений гемоглобина и одновременное увеличение трансаминазы. Снижение уровня гемоглобина может также быть связанны с разрывом варикозно-расширенных вен пищевода, что вызвано портальной гипертензией, и определяет появление кровотечения. При портальной гипертензии происходит также спленомегалия, то есть увеличение в размерах селезенки, в результате селезенка удерживает больше количество эритроцитов и лейкоцитов, вызывая сокращение концентрации этих клеток в крови.
Заболевания почек: хроническая почечная недостаточность приводит к снижению уровня гемоглобина ввиду недостаточного производства красных кровяных клеток. Это зависит от того, что почка вырабатывает эритропоэтин, гормон, который стимулирует производство красных кровяных клеток, нагрузка на почки из-за патологии уменьшает производство гормонов, а затем и эритроцитов.
Заболевания крови: лейкемия или лимфома связаны с низким уровнем эритроцитов и тромбоцитов и высоким уровнем белых кровяных клеток. Низкое число эритроцитов в крови снижает количество гемоглобина и приводит к развитию анемии, которая, однако, проявляется на поздних стадиях заболевания.
Инфекции: некоторые инфекции могут привести к снижению значения гемоглобина. К примеру, инфекционный мононуклеоз, заболевание, характеризующееся увеличением лимфатических узлов, лихорадкой и большим числом моноцитов, может сопровождаться низким уровнем гемоглобина вследствие увеличения гемолиза и спленомегалии.
Что делать для повышения уровня гемоглобина
Средства лечения низкого уровня гемоглобина в крови зависят от причины, которая вызвала снижение его значения. В более тяжелых случаях, однако, прежде чем лечить причину, надо лечить симптомы и восстановить уровень гемоглобина через переливание крови. Однако, переливание представляет собой крайнее средство и обычно применяются в случаях тяжелых заболеваний.
В случае с низким уровнем гемоглобина от нехватки потребления железа или повышенной потребности, Вы можете:
- Прибегнуть к приему препаратов железа, витамина В12 и фолиевой кислоты, особенно таких случаях, как беременность, при которой имеет место высокий спрос.
- Соблюдать диету, которая содержит продукты, богатые железом, такие как бобовые, шпинат, мясо, цельнозерновые продукты и продукты, богатые витамином C, такие как клубника, цитрусовые и киви, которые помогает усвоению железа.

Апластическая анемия – это состояние, при котором организм перестает вырабатывать достаточное количество новых кровяных телец.
Апластическая анемия вызывает у больных слабость и утомляемость, а также делает их очень подверженными инфекциям и кровотечениям.
Апластическая анемия, редкое и серьезное состояние, может возникнуть в любом возрасте.
Апластическая анемия может развиться внезапно, но может прогрессировать медленно, месяцами ухудшая состояние больного. Современное лечение апластической анемии включает переливания крови, лекарственные препараты и трансплантацию костного мозга.
Причины апластической анемии
Факторы, которые временно или необратимо нарушают кроветворную функцию костного мозга, включают:
• Радиоактивное облучение. Человек может стать жертвой радиации как в результате аварий на атомных объектах, так и в результате медицинского облучения – например, при лечении рака.
• Химиотерапия при раке. Воздействие многих химиотерапевтических препаратов плохо сказывается не только на раковых клетках, но и на других интенсивно делящихся клетках организма.
• Токсичные вещества. Воздействие токсинов из окружающей среды, таких как инсектициды, пестициды, лабораторные реактивы, может пагубно повлиять на костный мозг. При этом больному иногда становится лучше, если воздействие химикатов прекратится.
• Некоторые лекарства. Препараты для лечения ревматоидного артрита, некоторые антибиотики могут вызывать апластическую анемию. Данный побочный эффект обязательно должен быть указан в инструкции к препарату.
• Аутоиммунные заболевания. Это большая группа заболеваний, при которых иммунная система организма ошибочно атакует клетки хозяина. Жертвами иммунитета могут стать и клетки костного мозга.
• Вирусная инфекция. Некоторые вирусы играют роль в развитии апластической анемии. Последние исследования позволяют причислить к таким опасным организмам вирус Эпштейна-Барр, цитомегаловирус (ЦМВ), парвовирус В19 и вирус иммунодефицита человека (ВИЧ).
• Беременность. Апластическая анемия, которая возникает при беременности, может быть связана с аутоиммунной проблемой – иммунная система беременной иногда ошибочно атакует костный мозг.
• Неизвестные факторы. Во многих случаях врачи не могут установить точную причину апластической анемии. Тогда говорят о так называемой идиопатической апластической анемии.
Апластическую анемию не стоит путать с миелодиспластическим синдромом.
Апластическая анемия связана с некоторыми другими заболеваниями. У части больных с апластической анемией имеется другая редкая болезнь – пароксизмальная ночная гемоглобинурия. Эта болезнь характеризуется слишком быстрым разрушением эритроцитов.
Анемия Фанкони – это редкая, наследственная болезнь, которая приводит к апластической анемии. Дети с болезнью Фанкони могут иметь различные врожденные дефекты, такие как недоразвитие конечностей. Болезнь диагностируется при помощи генетического анализа.
Апластическая анемия встречается редко.
Факторы риска включают:
• Лучевая или химиотерапия рака в прошлом.
• Воздействие токсичных веществ на производстве и в быту.
• Использование рецептурных препаратов, таких как хлорамфеникол (Левомицетин) и некоторые средства против ревматоидного артрита.
• Некоторые заболевания кроветворной системы.
• Тяжелые инфекционные заболевания.
• Аутоиммунные процессы.
• Беременность (редко).
Симптомы апластической анемии
Признаки болезни появляются в результате снижения количества тех или иных кровяных телец.
Признаки апластической анемии могут быть следующими:
• Слабость.
• Одышка при напряжении.
• Быстрое или нерегулярное сердцебиение.
• Бледность кожных покровов.
• Частые и тяжелые инфекции.
• Склонность к появлению синяков.
• Кровотечения из десен и носа.
• Длительные кровотечения после порезов.
• Кожная сыпь.
• Головокружение.
• Головные боли.
Апластическая анемия может прогрессировать медленно, неделями и месяцами. Болезнь может быть короткой и проходящей, а может стать хронической. Апластическая анемия требует серьезного отношения, потому что в тяжелых случаях она заканчивается фатально.
Диагностика апластической анемии
Для диагностики этого заболевания врач может назначить следующее:
• Анализы крови. В крови здорового человека уровень эритроцитов, лейкоцитов и тромбоцитов находится в определенных пределах. Эти пределы могут варьировать в зависимости от возраста, пола, расы и других особенностей организма. Но если в анализах обнаружится очень низкий уровень всех трех классов клеток крови, то врач заподозрит апластическую анемию.
• Биопсия костного мозга. Для подтверждения диагноза больному придется пройти болезненную, но необходимую процедуру биопсии. Во время биопсии врач введет специальную иглу в одну из костей и возьмет образец костного мозга. Клетки костного мозга изучат под микроскопом, чтобы увидеть признаки апластической анемии или других заболеваний. При апластической анемии костный мозг будет содержать мало кровяных клеток.
После того, как подтвердится апластическая анемия, врачи назначат дополнительные обследования, чтобы выяснить причину болезни. Это может быть длительный и сложный процесс.
Лечение апластической анемии
Лечение апластической анемии в легких случаях может состоять в простом наблюдении за пациентом. При более тяжелой форме болезни могут применяться переливания крови, трансплантация костного мозга и специальные препараты, которые стимулируют кроветворение. Тяжелая апластическая анемия угрожает жизни человека и требует обязательной госпитализации.
При низком уровне тромбоцитов или эритроцитов больным переливают донорскую кровь. Это не вылечит апластическую анемию, но поможет контролировать ее симптомы, восполняя кровяные клетки, которые не вырабатывает больной костный мозг. Для переливания могут использовать отдельную массу, состоящую из эритроцитов или тромбоцитов – в зависимости от потребностей больного.
Обычно нет ограничения количества переливаний для одного больного. Но у такой процедуры могут быть осложнения. Переливаемые кровяные тельца содержат железо, которое высвобождается при их разрушении и накапливается в теле. При многократном переливании в организме откладываются большие запасы железа, которые повреждают жизненно важные органы, если не назначить специальные препараты для его выведения.
Другое осложнение заключается в том, что организм может вырабатывать антитела к переливаемым клетках. А это сделает лечение менее эффективным.
Если донор найден, то костный мозг больного сначала истощают высокими дозами радиации или химиотерапией. Далее здоровые стволовые клетки донора фильтруют из его крови, после чего вводят их в кровоток больного. Клетки сами мигрируют в полости костей и начинают там вырабатывать кровяные тельца, как это предусмотрено природой. Но вся процедура очень сложная, дорогостоящая и требует длительного пребывания в больнице. После трансплантации больной должен получать лекарства для профилактики отторжения донорских клеток.
Трансплантация влечет за собой риски. Есть вероятность, что организм начнет отторгать трансплантат. Эта реакция может быть фатальной для реципиента. Кроме того, не каждому больному удается найти донора, который совместим по всем параметрам.
Больные с аутоиммунными заболеваниями, которые повредили костный мозг, нуждаются в лечении иммуносупрессорами – препаратами, подавляющими иммунитет.
Препарат циклоспорин (Генграф, Неорал) и антитимоцитарный глобулин (Тимоглобулин) могут использоваться в качестве примера. Эти лекарства подавляют активность иммунных клеток, которые атакуют костный мозг. Лечение помогает восстановить костный мозг и повысить уровень клеток крови. Два названных выше препарата нередко используют в комбинации.
Кортикостероидные гормоны, такие как метилпреднизолон (Солу-Медрол, Медрол, Метипред), также назначают для подавления иммунитета, иногда наряду с другими лекарствами.
Иммуносупрессоры могут быть очень эффективными при апластической анемии. Обратной стороной медали является то, что подавление иммунитета приводит к риску инфекций. Кроме того, есть возможность, что после отмены лекарств апластическая анемия вернется.
Некоторые препараты помогают усилить кроветворение в костном мозге. Среди них колониестимулирующие факторы, такие как сарграмостин (Лейкин), филграстим (Нейпоген), пегфилграстим (Нейласта) и эпоэтин-альфа (Прокрит, Эпоген). Эти препараты разработаны относительно недавно, их получение является очень дорогим и трудоемким процессом, поэтому стоимость препаратов для среднестатистического больного просто фантастическая. Колониестимулирующие факторы нередко назначают наряду с иммуносупрессорами.
Апластическая анемия сопровождается понижением уровня лейкоцитов и ослаблением иммунной защиты организма. Это делает организм больного очень восприимчивым к различным бактериальным, вирусным и грибковым инфекциям.
Апластическая анемия, вызванная радиацией или химиотерапией рака, обычно улучшается после отмены лечения. То же самое касается многих лекарств и токсинов, которые поражают костный мозг.
Беременные женщины с апластической анемией получают переливания крови, потому что другие способы лечения нанесут непоправимый вред ребенку. У многих беременных апластическая анемия проходит сама по себе вскоре после родов. Если этого не произошло, требуется дальнейшее лечение.
Советы для больных апластической анемией:
• Отдыхайте, когда вам это нужно. Анемия может вызвать утомляемость и одышку, даже при незначительной нагрузке. Делайте перерывы в работе, если вы устали, берегите свои силы.
• Избегайте контактных видов спорта. Из-за высокого риска кровотечений, связанных с тромбоцитопенией, контактный спорт может вызвать проблемы. Незначительный порез, синяк, падение – и кровь будет трудно остановить.
• Защитите себя от микробов. Вы можете уменьшить риск инфекций, если будете чаще мыть руки, избегать больных людей и соблюдать правила гигиены. При первых незначительных признаках инфекции немедленно обращайтесь к врачу.
Профилактика болезни
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Костный мозг является одним из важнейших органов, который отвечает за кроветворные функции. С его помощью происходит выработка жизненно необходимых компонентов крови, из которых самыми важными являются:
- лейкоциты;
- тромбоциты;
- эритроциты.
Названия заболеваний костного мозга, симптомы и диагностика их представлены ниже. Но сначала нужно более подробно узнать о компонентах крови.
Эритроциты
В состав эритроцитов входит важный компонент под названием "гемоглобин", именно он придает крови характерный красный цвет. Главной целью эритроцитов является транспортировка кислорода по всему организму. Мозг наиболее требователен к постоянной доставке новых партий кислорода, поэтому в нем раньше всего чувствуется его недостаток. Это обычно происходит в случае недостаточного количества эритроцитов. Из-за этого человек бледнеет и начинает испытывать головные боли.
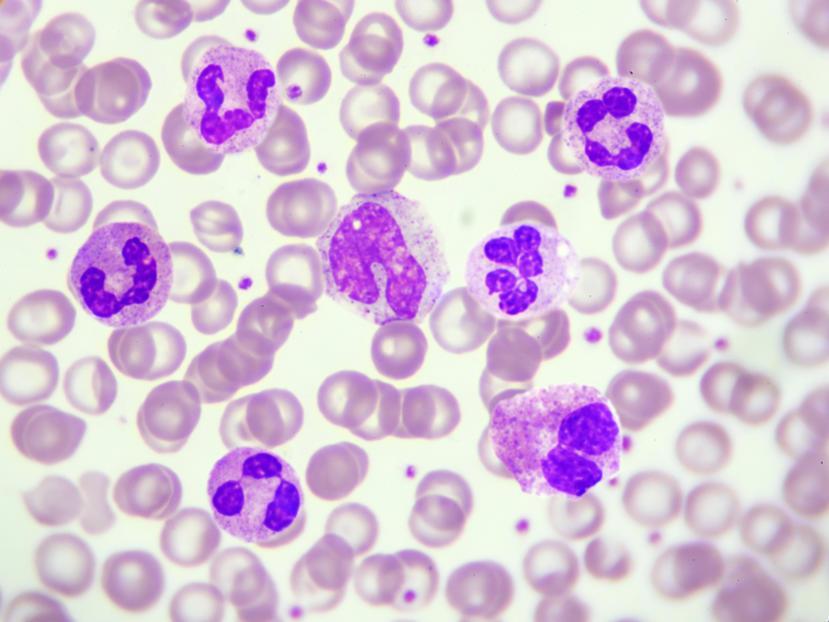
Лейкоциты
Еще одним неотъемлемым компонентом крови, который вырабатывается костным мозгом, являются лейкоциты. Это белые кровяные тельца, стоящие на страже организма и отражающие нападения болезнетворных микробов, которые пытаются нарушить нормальную работу организма. Для этого лейкоциты вырабатывают специальные защитные средства.
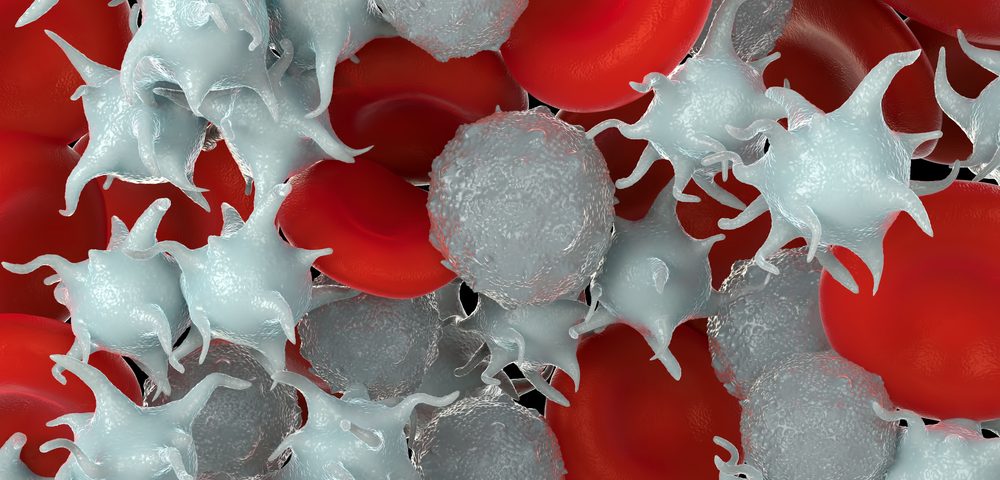
Тромбоциты
Третьей группой кровяных телец считаются кровяные пластинки, именуемые также тромбоцитами. Они заботятся о том, чтобы при появлении царапины кровотечение моментально останавливалось. При этом кровь делается липкой, и ранка от повреждения моментально затягивается. Немаловажно, чтобы организм при этом не лишился большого количества крови.
Поэтому даже небольшое нарушение в его стабильной работе может привести к замедлению и даже остановке выработки новой крови, в связи с чем появляются серьезные проблемы в работе организма.
Клетки
В костном мозге человека также расположены уникальные стволовые клетки, которые обладают способностью превращаться в любые необходимые для организма клетки. Их очень активно изучают и пытаются применить в новейших методах лечения онкологических заболеваний.
Существует два вида клеток костного мозга:
- красный, который состоит из кроветворной ткани;
- желтый, состоящий из жировой ткани.
Зарождение красных клеток происходит в организме еще во время эмбрионального развития плода. Эти клетки появляются на втором месяце в ключице, а затем формируются в костях рук и ног. Примерно на пятом с половиной месяце развития ребенка костный мозг становится полноценным органом
С возрастом у человека происходит постепенная замена красной ткани на желтую, что сопровождается процессами старения. Организм теряет свои функции, в связи с чем возникают различные заболевание костного мозга. Так как в костном мозге происходит формирование новых кровяных клеток, то существует вероятность возникновения их мутаций. Такие клетки и являются причиной появления злокачественных новообразований.

Апластическая анемия
Апластическая анемия – это заболевание, которое связанно с утратой костным мозгом возможности производства нужного количества всех основных видов клеток крови. Болезнь сочетает в себе признаки анемии (недостаточное число эритроцитов, низкий уровень гемоглобина) и аплазии кроветворения (угнетение выработки всех клеток крови).
Основной симптом заболевания костного мозга у детей и взрослых - это постоянная слабость и апатия, отсутствие сил.
Это очень редкая болезнь: ее частота составляет порядка 2-6 случаев на миллион жителей в год. Она может возникнуть в любом возрасте, но самого пика достигает в молодом (15-30 лет) и пожилом (свыше 60 лет) возрасте.
Однако по-настоящему страшным заболеванием костного мозга, несомненно, является рак. Он имеет очень спутанные и нечеткие симптомы, по которым его довольно проблематично обнаружить на ранних стадиях. А это является жизненно важным действием, поскольку рак поддается лечению только на начальных стадиях. Распространение болезненных метастазов приводит к мучительной смерти в 95 % случаев. Поэтому следует как можно раньше обратить внимание на признаки болезни и обратиться к врачу. Такие несложные действия смогут спасти жизнь больному.

Причины рака
Существует огромное количество причин, из-за которых у человека может развиться болезнь костного мозга. Достаточно важную роль играет образ его жизни, наличие стрессовых ситуаций, ослабленное здоровье по причине наличия проблем с иммунитетом и некоторые особенности здоровья, передаваемые по наследству. К их числу относится предрасположенность к появлению онкологических заболеваний.
Исследования, которые были проведены в последние годы, позволили прийти к выводу, что отдельно от других органов костный мозг довольно редко подвергается поражению. Наиболее всего распространены случаи, когда костный мозг подвергается атаке метастазов.
Специалисты в области онкологии сообщают, что метастазы в костном мозге чаще всего бывают у людей со злокачественными опухолями легких, щитовидной железы, молочных желез, предстательной железы. Попадание метастазов в мозг при злокачественных новообразованиях в толстой кишке бывают только в 8 % случаев. Распространение клеток из очага опухоли происходит при помощи крови, которая и доставляет раковые клетки в костный мозг.
В очень редких случаях возникает и первичный рак этого органа. Ученые до сих пор не пришли к единому мнению по поводу причины его появления. Такие причины, как инфекции, вредоносные химические вещества или прочие негативные воздействия окружающей среды могут играть существенную роль в его возникновении однако каких-либо убедительных доказательств этого не существует.

Симптомы рака
Заболевание имеет очень характерные особенности:
- Сильная слабость, скорая утомляемость.
- Постоянная сонливость и головные боли.
- Боли в кишечнике, которые сопровождаются диареей.
- Постоянная рвота.
- Сильные боли в мышцах и костях.
- Повышенная хрупкость костной ткани.
- Склонность к инфекционным заболеваниям.
Хотя эти симптомы заболевания костного мозга у взрослых не являются стопроцентным способом определения болезни костного мозга, они являются серьезным сигналом для обращения к высококвалифицированному специалисту за консультацией.
Диагностика
Самым эффективным способом диагностики заболеваний костного мозга является анализ крови, который позволяет выявить рак на ранних этапах развития. Довольно часто происходит обнаружение заболевания во время проведения рядовых медицинских процедур, например обычного УЗИ. Как правило, оно выявляет имеющийся рак, который достиг уже третьей стадии, поскольку метастазы в большом количестве распространились в органах пациента и нанесли удар по их стабильной работе.
Обычно такие стадии заболевания не поддаются успешному лечению, можно лишь немного замедлить процесс и заглушить при помощи медикаментов нарастающие болевые ощущения.
Дополнительные методы
Среди всех методов диагностики стоит выделить следующие:
- На сегодняшний день самым эффективным способом диагностики является обычный анализ крови при заболевании костного мозга. Это исследование позволяет диагностировать заболевание на его ранних этапах, причем сделать это очень быстро. Это поможет незамедлительно приступить к процессу лечения, что значительно увеличит шансы пациента на выздоровление.
- Пункция костного мозга представляет собой процедуру изъятия тканей, проводимую с использованием особой техники. Несмотря на то, что это довольно болезненная процедура для пациента, ее необходимо провести для подтверждения подозрений на наличие болезни. Процедура пункции заключается в использовании специального шприца, которым через прокол в груди происходит забор содержимого костей.
- Единственным способом диагностики и оценки степени развития таких опасных патологий, как лимфома и лейкоз, является биопсия костного мозга. Она также помогает оценить эффективность лекарственной терапии.
- Сцинтиграфия — это исследование с применением радиоизотопов, которое позволяет выявить наличие опухолей костей.
- Использование магнитно-резонансной томографии поможет получить полную картину заболевания, выяснить размеры и расположение раковых образование в организме.
- Еще одним современным методом диагностики является компьютерная томография, при помощи которой можно легко выявить различные патологии.
Только врач способен подобрать оптимальный метод исследования, для этого он анализирует уже имеющиеся симптомы.
Методика лечения
Лечение заболеваний костного мозга – это очень длительное, болезненное и дорогостоящее занятие. Для борьбы с анемией используется большое количество медикаментов, имеющих очень серьезные побочные эффекты. Самым радикальным способом лечения является пересадка костного мозга.
При раке костного мозга применяется три основных метода лечения:
- Во время проведения химиотерапии пациент принимает определенное количество специальных препаратов, которые оказывают воздействие на раковые клетки, вызывая их гибель, и заодно уничтожают метастазы. Такие препараты обычно назначаются курсами, количество которых устанавливается лечащим врачом. Они вызывают большое количество неприятных побочных эффектов, которые сильно ухудшают состояние пациента.
- Перед подготовкой к пересадке костного мозга используется лучевая терапия, во время которой при помощи больших доз радиации уничтожается собственный пораженный костный мозг. Пересадка костного мозга в некоторых случаях является единственным способом спасти человека. Для этого новый костный мозг берется у донора, которым очень часто выступает близкий родственник. Затем его помещают в организм больного, где он должен успешно прижиться. Через некоторое количество времени новые клетки восстанавливают стабильную работу организма.
- К большому сожалению, такая процедура может помочь лишь на начальных стадиях рака. На третьей или четвертое стадии успешное лечение невозможно, однако имеются некоторые способы, которые помогут облегчить боли и немного продлить жизнь больного.
Пересадка
Показания к пересадке важны для пациентов, страдающих гематологическими, онкологическими либо некоторыми наследственными болезнями. Кроме того своевременные показания важны для пациентов с острыми хроническими лейкозами, лимфомами, различными типами анемий, нейробластомами и разными типами комбинированного иммунодефицита.
Пациенты, больные лейкемией либо каким-либо из типов иммунного дефицита, обладают плюрипотентными СК, которые функционируют не должным образом. У заболевших лейкозом в крови начинает формироваться огромное число клеток, не прошедших все периоды развития. В случае же с апластической анемией кровь перестает восстанавливать нужное число клеток. Деградированные либо же незрелые и некачественные клетки неприметно перенасыщают артерии и костный мозг, а со временем разносятся и на другие органы.
Для того чтобы прекратить рост и уничтожить вредные клетки при заболеваниях красного костного мозга, назначается крайне радикальная терапия, такая как химиотерапия либо радиотерапия. К сожалению, во время данных радикальных операций умирают как больные клеточные составляющие, так и здоровые. И по этой причине погибшие клетки органа кроветворения сменяются здоровыми плюрипотентными СК или самого пациента, или совместимого донора.
Нужно следить за своим здоровьем, регулярно посещать специалистов, ежегодно проходить плановый медицинский осмотр. При первых признаках заболевания костного мозга следует сразу же обратиться к врачу.
Читайте также:


