Лечение остеопороза при гиперпаратиреозе
Гиперпаратиреоз – эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 – 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет. Гиперпаратиреоз может иметь субклиническое течение, костную, висцеропатическую, смешанную форму, а также острое течение в виде гиперкальциемического криза. Диагностика включает определение Ca, P и паратгормона в крови, рентгенологическое исследование и денситометрию.
- Классификация и причины гиперпаратиреоза
- Первичный гиперпаратиреоз
- Вторичный гиперпаратиреоз
- Симптомы гиперпаратиреоза
- Осложнения
- Диагностика
- Лечение гиперпаратиреоза
- Прогноз и профилактика гиперпаратиреоза
- Цены на лечение
Общие сведения
Гиперпаратиреоз – эндокринопатия, в основе которой лежит избыточная продукция паратгормона паращитовидными железами. Гиперпаратиреоз ведет к повышению уровня кальция в крови и патологическим изменениям, происходящим, в первую очередь, в костной ткани и почках. Заболеваемость гиперпаратиреозом среди женщин отмечается в 2 – 3 раза чаще, чем у мужчин. Гиперпаратиреозу подвержены в большей степени женщины от 25 до 50 лет.
Классификация и причины гиперпаратиреоза
Гиперпаратиреоз бывает первичным, вторичным и третичным. Клинические формы первичного гиперпаратиреоза могут быть разнообразными.
Первичный гиперпаратиреоз подразделяют на три вида:
I. Субклинический первичный гиперпаратиреоз.
- биохимическая стадия;
- бессимптомная стадия ("немая" форма).
II. Клинический первичный гиперпаратиреоз. В зависимости от характера наиболее выраженных симптомов выделяют:
III. Острый первичный гиперпаратиреоз (или гиперкальциемический криз).
Первичный гиперпаратиреоз развивается при наличии в паращитовидных железах:
- одной или нескольких аденом (доброкачественных опухолевидных образований);
- диффузной гиперплазии (увеличения размеров железы);
- гормонально – активной раковой опухоли (редко, в 1-1,5% случаев).
У 10% пациентов гиперпаратиреоз сочетается с различными гормональными опухолями (опухоли гипофиза, рак щитовидной железы, феохромоцитома). К первичному гиперпаратиреозу также относят наследственный гиперпаратиреоз, который сопровождается другими наследственными эндокринопатиями.
Вторичный гиперпаратиреоз служит компенсаторной реакцией на длительно имеющийся в крови низкий уровень Ca. В этом случае усиленный синтез паратгормона связан с нарушением кальциево-фосфорного обмена при хронической почечной недостаточности, дефиците витамина D, синдроме мальабсорбции (нарушением всасывания Ca в тонком кишечнике). Третичный гиперпаратиреоз развивется в случае нелеченого длительно протекающего вторичного гиперапартиреоза и связан с развитием автономно функционирующей паратиреоаденомы.
Псевдогиперпаратиреоз (или эктопированный гиперпаратиреоз) возникает при различных по локализации злокачественных опухолях (раке молочной железы, бронхогенном раке), способных продуцировать паратгормоноподобное вещество, при множественных эндокринных аденоматозах I и II типа.
Гиперпаратиреоз проявляется избытком паратгормона, который способствует выведению из костной ткани кальция и фосфора. Кости становятся непрочными, размягчаются, могут искривляться, повышается риск возникновения переломов. Гиперкальциемия (избыточный уровень Ca в крови) приводит к развитию мышечной слабости, выделению избытка Ca с мочой. Усиливается мочеиспускание, появляется постоянная жажда, развивается почечнокаменная болезнь (нефролитиаз), отложение солей кальция в паренхиме почек (нефрокальциноз). Артериальная гипертензия при гиперпаратиреозе обусловлена действием избытка Ca на тонус кровеносных сосудов.
Симптомы гиперпаратиреоза
Гиперпаратиреоз может протекать бессимптомно и диагностироваться случайно, при обследовании. При гиперпаратиреозе у пациента одновременно развиваются симптомы поражения различных органов и систем – язва желудка, остеопороз, мочекаменная, желчнокаменная болезни и др.
К ранним проявлениям гиперпаратиреоза относятся быстрая утомляемость при нагрузке, мышечная слабость, головная боль, возникновение трудностей при ходьбе (особенно при подъеме, преодолении больших расстояний), характерна переваливающаяся походка. Большинство пациентов отмечают ухудшение памяти, эмоциональную неуравновешенность, тревожность, депрессию. У пожилых людей могут проявляться тяжелые психические расстройства. При длительном гиперпаратиреозе кожа становится землисто-серого цвета.
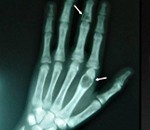
На поздней стадии костного гиперпаратиреоза происходит размягчение, искривления, патологические переломы (при обычных движениях, в постели) костей, возникают рассеянные боли в костях рук и ног, позвоночнике. В результате остеопороза челюстей расшатываются и выпадают здоровые зубы. Из-за деформации скелета больной может стать ниже ростом. Патологические переломы малоболезненны, но заживают очень медленно, часто с деформациями конечностей и образованием ложных суставов. На руках и ногах обнаруживаются периартикулярные кальцинаты. На шее в области паращитовидных желез можно пальпировать большую аденому.
Висцеропатический гиперпаратиреоз характеризуется неспецифической симптоматикой и постепенным началом. При развитии гиперпаратиреоза возникает тошнота, желудочные боли, рвота, метеоризм, нарушается аппетит, резко снижается вес. У пациентов обнаруживаются пептические язвы с кровотечениями различной локализации, склонные к частым обострениям, рецидивам, а также признаки поражения желчного пузыря и поджелудочной железы. Развивается полиурия, плотность мочи уменьшается, появляется неутолимая жажда. На поздних стадиях выявляется нефрокальциноз, разиваются симптомы почечной недостаточности, прогрессирующей со временем, уремия.
Гиперкальциурия и гиперкальциемия, развитие кальциноза и склероза сосудов, приводит к нарушению питания тканей и органов. Высокая концентрация Ca в крови способствует поражению сосудов сердца и повышению артериального давления, возникновению приступов стенокардии. При кальцификации конъюнктивы и роговицы глаз наблюдается синдром красного глаза.
Осложнения
Гиперкальциемический криз относится к тяжелым осложнениям гиперпаратиреоза, угрожающим жизни пациента. Факторами риска являются длительный постельный режим, бесконтрольный прием препаратов Ca и витамина D, тиазидных диуретиков (снижают экскрецию Ca с мочой). Криз возникает внезапно при острой гиперкальциемии (Ca в крови 3,5 – 5 ммоль/л, при норме 2,15 – 2,50 ммоль/л) и проявляется резким обострением всех клинических симптомов. Для этого состояния характерны: высокая (до 39 – 40°С) температура тела, острые боли в эпигастрии, рвота, сонливость, нарушение сознания, коматозное состояние. Резко усиливается слабость, возникает обезвоживание организма, особо тяжелое осложнение – развитие миопатии (атрофии мышц) межреберных мышц и диафрагмы, проксимальных отделов туловища. Также могут возникнуть отек легких, тромбозы, кровотечения, перфорации пептических язв.
Диагностика
Первичный гиперпаратиреоз не обладает специфическими проявлениями, поэтому поставить диагноз по клинической картине довольно сложно. Необходима консультация эндокринолога, обследование пациента и трактовка полученных результатов:
- общего анализа мочи
Моча приобретает щелочную реакцию, определяется экскреция кальция с мочой (гиперкальциурия) и повышение содержания в ней P (гиперфосфатурия). Относительная плотность понижается до 1000, часто бывает белок в моче (протеинурия). В осадке обнаруживаются зернистые и гиалиновые цилиндры.
- биохимического анализа крови (кальций, фосфор, паратгормон)
Повышается концентрация общего и ионизированного Ca в плазме крови, содержание P ниже нормы, активность щелочной фосфатазы повышена. Более показательным при гиперпаратиреозе является определение концентрации паратгормона в крови (5—8 нг/мл и выше при норме 0,15—1 нг/мл).
- ультразвукового исследования
УЗИ щитовидной железы информативно только при расположении паратиреоаденом в типичных местах - в области щитовидной железы.
- рентгенологического исследования, КТ и МРТ
Рентгенография позволяет обнаружить остеопороз, кистозные изменения костей, патологические переломы. Для оценки плотности костной ткани проводится денситометрия. При помощи рентгенологического исследования с контрастным веществом диагностируют возникающие при гиперпаратиреозе пептические язвы в желудочно-кишечном тракте. КТ почек и мочевыводящих путей выявляет камни. Рентгенотомография загрудинного пространства с пищеводным контрастированием бариевой взвесью позволяет выявить паратиреоаденому и ее местоположнение. Магнитно–резонансная томография по информативности превосходит КТ и УЗИ, визуализирует любую локализацию околощитовидных желез.
- сцинтиграфии паращитовидных желез
Позволяет выявить локализацию обычно и аномально расположенных желез. В случае вторичного гиперпаратиреоза проводят диагностику определяющего заболевания.
Лечение гиперпаратиреоза
Комплексное лечение гиперпаратиреоза сочетает операционную хирургию и консервативную терапию медикаментозными препаратами. Основным способом лечения первичного гиперпаратиреоза служит хирургическая операция, заключающаяся в удалении паратиреоаденомы или гиперплазированных паращитовидных желез. На сегодняшний день хирургическая эндокринология располагает малоинвазивными методиками хирургических вмешательств, проводимых при гиперпаратиреозе, в том числе и с применением эндоскопического оборудования.
Если у пациента был диагностирован гиперкальциемический криз, необходимо проведение операции по экстренным показаниям. До операции обязательно назначение консервативного лечения, направленного на снижение Ca в крови: обильное питье, внутривенно - изотонический раствор NaCl, при отсутствии почечной недостаточности - фуросемид с KCl и 5% глюкозой, экстракт щитовидных желез скота (под контролем уровня Ca в крови), бифосфонаты (памидроновая к-та и этидронат натрия), глюкокортикоиды.
После оперативного вмешательства по поводу злокачественных опухолей паращитовидных желез проводится лучевая терапия, также применяют противоопухолевый антибиотик – пликамицин. После хирургического лечения у большинства пациентов снижается количеств Ca в крови, поэтому им назначают препараты витамина D (в более тяжелых случаях - соли Ca внутривенно).
Прогноз и профилактика гиперпаратиреоза
Прогноз гиперпаратиреоза благоприятен только в случае раннего диагностирования и своевременного проведения хирургического лечения. Восстановление нормальной трудоспособности пациента после оперативного лечения костного гиперпаратиреоза зависит от степени поражения костной ткани. При легком течении заболевания работоспособность восстанавливается после хирургического лечения примерно в течение 3 - 4 месяцев, в тяжелых случаях – в течение первых 2 лет. В запущенных случаях могут остаться ограничивающие трудоспособность деформации костей.
При почечной форме гиперпаратиреоза прогноз на выздоровление менее благоприятный и зависит от выраженности поражения почек на дооперационном этапе. Без хирургического вмешательства пациенты, обычно, становятся инвалидами и умирают от прогрессирующей кахексии и хронической почечной недостаточности. При развитии гиперкальциемического криза прогноз определяется своевременностью и адекватностью проводимого лечения, летальность при этом осложнении гиперпаратиреоза составляет 32 %.
При имеющейся хронической почечной недостаточности имеет значение медикаментозная профилактика вторичного гиперпаратиреоза.

уролог / Стаж: 26 лет
Дата публикации: 2019-03-27
уролог / Стаж: 27 лет
Гиперпаратиреоз (фиброзная генерализованная остеодистрофия, фиброзно-кистозный остит, синдром Бернета) — это очень распространённое эндокринное заболевание, характеризующееся избыточным продуцированием паратгормона в результате увеличения (гиперплазии) паращитовидных желез или формирования опухоли в них. Это выражается очевидным нарушением кальций-фосфорного равновесия, разрушением костей, снижением движения фосфата из канальцев почек в кровь, вызывая усиление концентрации кальция в крови (гиперкальциемию), снижение уровня фосфора. Данные трансформации являются пособниками нарушений функционирования почек, формированию камней и кальцификатов в паренхиме почек, повышенная в итоге изменений всасываемость кальция в кишечнике провоцирует развитие язвенной болезни 12-перстной кишки и желудка, панкреатита. Высвобожденный из базового депо (костей) кальций провоцирует остеопороз (хрупкость, ломкость костей от разрежения плотности костной ткани).

Базовая роль паратгормона, выделяемого паращитовидными железами, выражается в стабилизации постоянного содержания кальция в крови, что претворяется в действительность влиянием паратгормона на костную ткань, кишечник и почки, от работы которых зависит обмен кальция в организме. Известно, что костная ткань — основное депо кальция, в ней содержится 99% этого макроэлемента, а функционал кишечника и почек обеспечивает мощность всасывания и выведения его из организма.
Уровень кальция в крови регулирует продуцирование паратгормона по типу отрицательной связи с участием рецепторов, чувствительных к кальцию, в клетках паращитовидной железы.
Медицина выделила следующие виды гиперпаратиреоза:
- Первичный гиперпаратиреоз возникает на фоне повышенной выработки паратгормона, что обуславливает увеличение размеров паращитовидной железы (в 15-20% случаев) или рост аденомы в ней (в 80-85% случаев). Также он выражается или формированием множественной аденомы (в 4-5% случаев), или образованием карциномы и множественной эндокринной неоплазии (в 1-3% случаев). К этой же форме относят патологию, зависящую в значительно мере от генетической предрасположенности к заболеваниям эндокринной системы. Первичным гиперпаратиреозом в два раза чаще болеют женщины (а в период постменопаузы — в пять раз чаще), чем мужчины, в возрасте от 20 до 70 лет, апогей заболеваемости — 40-60 лет на фоне большого количества недообследованности населения.
- Вторичный гиперпаратиреоз обычно развивается в связи с дефицитом кальция в организме, а также может возникнуть от недостатка витамина D.В итоге паращитовидная железа начинает усиленно вырабатывать паратгормон, стараясь компенсировать их нехватку. Кроме того, к дефициту кальция в организме приводят нарушения в работе ЖКТ, который отвечает за всасываемость кальция и витамина D в кровь.
- Третичный гиперпаратиреоз — отклонение, развивающееся по причине автономного функционирования аденомы паращитовидной железы при продолжительном течении вторичного гиперпаратиреоза.
- Псевдогиперпаратиреоз развивается в результате чрезмерного продуцирования паратгормона эктопическими новообразованиями.
По клиническим проявлениям гиперпаратиреоз делят на две формы:
- Мягкую, объединившую немалое количество малосимптомных и асимптомных видов заболевания, отличающихся повышенным уровнем паратгормона и кальция, не имеющую при этом четко выраженной клиники. Только иногда встречаются слабость, утомляемость, ослабление памяти, периодические боли в суставах и костях, снижение плотности костной ткани, что увеличивает риск переломов при минимуме неосторожных действий, хондрокальциноз (изменения в суставах) и прочее.
- Манифестную, подразделяемую на костную, висцеральную с явным поражением почек при первичном гиперпаратиреозе (в 60%) и смешанную (совмещенную с раком щитовидной железы), причем висцеральные разлады встречаются в 65% случаев.
Угрожающее жизни пациента осложнение гиперпаратиреоза —гиперкальциемический криз, развивающийся при достижении повышенного уровня общего кальция в сыворотке крови>3,6 ммоль/л (>14 мг%) и пониженного содержания фосфора.
Наиболее часто причиной криза служит первичный гиперпаратиреоз, течение которого обусловлено высокой гиперкальциемией. Другой причиной может явиться злокачественная опухоль с секретом ПТГ-связанного протеина и тяжёлая интоксикация витамином D.
В основе криза лежит увеличение секреции ПТГ или ПТГ-связанного протеина, в результате чего резко усиливается разрушение/размягчение костной ткани и выведение из неё кальция, увеличивается обратное поглощения кальция почками и наблюдается быстрое нарастание концентрации кальция в сыворотке крови.
Для гиперкальциемического криза характерны:
- внезапное тяжёлое состояние пациента;
- отсутствие аппетита, отказ от еды, тошнота, непрерывная рвота, разлад дефекации, сильная мышечная слабость, боли в суставах, мышцах, брадикардия;
- повышенное мочеотделение, неутолимая жажда, позднее — уменьшение количества суточной мочи;
- температура тела до 40 градусов;
- резкие спазмы в животе могут привести к разрыву слизистой, прободению язвы;
- симптомы почечной недостаточности вплоть до уремической комы;
- вялость, апатия, сонливость, оцепенение, утрата произвольной деятельности наряду с сохранением рефлексов, потеря памяти, психические нарушения (галлюцинации, бред,судороги);
- сердечная недостаточность, коллапс, отек легких, кома и летальный исход при отсутствии лечения.
Гиперкальциемический криз могут спровоцировать:
- неожиданный аномальный перелом;
- инфекционные заражения;
- отравления;
- беременность;
- диета, перенасыщенная кальцием;
- лечение антацидными и ощелачивающими препаратами.
Эпилог заболевания обусловлен его причинами и своевременностью предпринятого лечения, естественно, что благоприятным он будет при вовремя проведенной диагностике и терапии. Отсутствие очевидных разрушений костно-мышечной системы предполагает полное восстановление после гиперпаратиреоза.
Радикальная хирургическая терапия в несомненном преимуществе случаев повышает качество жизни пациентов, приводит к регрессу костных и висцеральный разрушений.
Поражение почек делает невозможным стойкую ремиссию без хирургического лечения.
Прогнозировать завершение гиперкальциемическогокриза можно, исходя из неотложных и эффективных мер при его терапии.
Необходимо учитывать, что развитие сильных поражений почек и костной ткани, существенно снижают надежды на полное выздоровление.
Чтобы не возник гиперпаратиреоз, необходимо периодически исследовать кровь на содержание кальция, паратгормона, особенно при наличии сбоев в работе эндокринной системы, стараться постоянно поддерживать достаточную для организма насыщенность кальцием, витамином D, находясь под наблюдением врача-эндокринолога.
Для такого заболевания, как гиперпаратиреоз, причины развития— это факторы, считающиеся главенствующими:
- наследственная предрасположенность;
- различные интоксикации организма;
- радиационное поражение/постоянный радиационный фон;
- лекарственные средства с включениями соединений алюминия и лития;
- неблагоприятная окружающая среда;
- дефицит кальция в рационе;
- хроническая почечная недостаточность;
- гиповитаминоз D;
- патологии костной системы типа остеомаляции, деформирующей остеодистрофии.
Клиническая панорама гиперпаратиреоза весьма многолика, хотя довольно часто она полностью или частично отсутствует, болезнь развивается весьма постепенно.
Гиперпаратиреоз симптомы имеет с начала болезни весьма общего характера, их сложноконкретизировать:
- слабость, сонливое состояние;
- нарушенное пищеварение, тошнота, рвота, боли внутри живота;
- боли в костях и суставах, но постепенно процессы усугубляются.
Первичный гиперпаратиреоз проявляется следующими главными симптомами:
Увеличенные паращитовидные железы изменяют показания анализов, указывая на высокую концентрацию кальция в крови, в моче, высокое содержание паратгормонов и прочее.
При наличии явных симптомов, вызывающих подозрение нагиперпаратиреоз, а также почечно-каменная/желчнокаменная/язвенная болезни у пациента, ему следует пройти ряд обследований:
- методы визуализации позволяют определить увеличение паращитовидной железы;
- исследования мочи и крови(неоднократно) на уровень кальция, фосфора в крови, паратгормона и прочих необходимых данных;
- исследование крови на уровень щелочной и кислой фосфатазы, остеокальцина;
- исследование уровня С-терминальноготелопептида коллагена I типа, который раскрывает картину активности разрушения костной ткани (костной резорбции);
- УЗИ (ультразвуковое исследование) почек, органов эндокринной и пищеварительной системы эффективно в 70-80% случаев с нарушениями кальций-фосфатного равновесия для уточнения причины этого процесса;
- компьютерная (КТ) и магнитно-резонансная томографии (МРТ) дают точность результатов исследования до 90% случаев заболевания;
- сцинтиграфия щитовидной и паращитовидных желез с технетрилом как наиболее точный современный метод исследования, предоставляет возможность не только диагностировать аденомы у больного, но и отслеживать результативность различных методов лечения;
- рентгенологическое исследование и рентгеноденситометрия (двухэнергетическая рентгеновская абсорбциеметрия) поясничного отдела позвоночника, проксимального отдела бедренной кости и предплечья проводится с целью определения уровня пораженности костей и мышц пациента, степени остеопороза, тяжелые разрушения костей, фиброзно-кистознуюостеодистрофию, наличие переломов и т.п.;
- исследование радиоизотопами совместно с УЗИ отличается самой высокой чувствительностью и информативностью;
- проведение электрокардиограммы необходимо для обнаружения потенциальных патологий работы сердечно-сосудистой системы.
- При трактовке всех анализов учитывается разлад в принципе обратной отрицательной связи уровня кальция и продуцированием паратгормона при гиперпаратиреозе.
При подозрении на гиперпаратиреоз диагностика предполагает применение комплексных исследовательских мероприятий, что будет наиболее оптимально. При установлении гиперкальциемического криза необходимы срочные меры по снижению уровня кальция в крови.
Дифференциальная диагностика гиперпаратиреоза проводится с состояниями и заболеваниями, имеющими симптомы гипекальциемии, как псевдогиперпаратиреоз, аденому, вторичные опухоли в костях, третичный гиперпаратиреоз, тиреотоксикоз, хроническую недостаточность надпочечников, заболевания крови и прочие.
Тактика лечения избирается в зависимости от причин заболевания:
- при бессимптомном течении заболевания применяется медикаментозная терапия, но с риском получения осложнений, хотя сегодня существуют высокотехнологические препараты, способные решить и эту проблему без оперативного вмешательства;
- аденомапаращитовидной железыудаляется хирургическим путём;
- гиперплазия тканей железырешается резекцией нескольких долей или полное удаление железы (при безвыходном положении), что противопоказано при гиперкальциемическом кризе и тяжёлом состоянии пациента с очень высокими показателями кальция в крови, когда первоначально нормализуется состояние больного форсированным диурезом, длящимся иногда до двух суток;
- при отсутствии нарушений почечных функций применяется ускоренное выведение кальция препаратами натрия, однако данное лечение может повысить риск образования кальцификатов в организме и привести к развитию почечной/сердечно-сосудистойнедостаточности.
- дефицит кальция в костях нормализовать следует созданными для этого препаратами.
При мягкой форме течения гиперпаратиреоза хирургическое вмешательство может быть показано при условиях:
- уровень кальция в кровиверхнего предела нормы выше, чем на 0.25 ммоль/л;
- пациент моложе 50 лет;
- плотность костной ткани снижена более −2.5 SD по Т-критерию у женщин в постклимактерическом периоде и у мужчин после 50 лет;
- скорость фильтрации в клубочках ниже 60 мл/мин.
- нахождение пациента в отделении интенсивной терапии;
- введение жидкости физраствора внутривенно;
- приём диуретиков;
- контроль за уровнем калия и магнезии в сывороткекрови;
- терапия, выводящая кальций из кости (бифосфонаты, кальцитонин, пликамицин, буферный нейтральный фосфат).
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Остеодистрофия, фиброзно-кистозный остит, гиперпаратиреоз – это заболевание паращитовидной железы, при котором секреция паратгормона выделяется в больших количествах и уровень кальция в крови растет. Чем опасен недуг, каковы его осложнения и какие существуют методы лечения – во всем нужно разобраться детально.
Относится гиперпаратиреоз к числу распространенных патологий, связанных с эндокринной системой человека. Как только возникает воспалительный процесс в паращитовидной железе, происходит переизбыток гормона, выделяемого органом. В крови наблюдается повышенное количество кальция, что весьма опасно для здоровья.
Само по себе заболевание входит в печальную тройку лидеров касательно эндокринной системы. На первом и втором патологии, нарушающие работу щитовидки и сахарный диабет, также вызывающий гиперкальциемию.
Течение обычно мягкое, симптоматика не ярко выраженная, из-за чего обнаружить заболевание сложно, особенно на ранних сроках. По этой причине, важно регулярно проходить медицинское обследование и при наличии малейших признаков обратиться к тщательной диагностике.
Роль паратгормона
Классификация гиперпаратиреоза
Согласно медицинской классификации, остеодистрофия имеет разные виды.
Первичный
Развивается на фоне чрезмерной выработки паратгормона, из-за чего происходит:
- В 20% - увеличение паращитовидной железы;
- В 85% - формирование и рост аденомы на железе;
- В 4-5% - формирование множественных аденом;
- В 1-3% - формирование злокачественных образований и неоплазии эндокринного типа.
К первичной форме также относят патологию паращитовидки, возникшей вследствие генетической предрасположенности к болезням в эндокринной сфере. Патология больше поражает женский пол – в два раза чаще, а при наступлении менопаузы – число увеличивается в 5 раз. У мужчин в возрасте от 20 до 70 лет проблема встречается редко, пик у сильного пола приходится на период с 40 до 60 лет и причиной тому медицинская безграмотность и нежелание проходить хотя бы изредка обследование.
Вторичный
Возникает вследствие недостатка в организме человека важного элемента кальция и его неотъемлемого спутника – витамина D. Чтобы компенсировать пробел, паращитовидный орган работает в усиленном режиме и производит чрезмерное количество паратгормона. Вторичный тип развивается также при сбоях в работе желудочно-кишечного тракта, нарушенного питания, заболеваний в данной системе, что приводит к плохой всасываемости кальция и витамина D в кровь человека.
Третичный
Запущенная стадия, длительное течение вторичного гиперпаратиреоза способно привести к отклонениям из-за формирования аденомы паращитовидки. Это опасная ситуация с которой придется бороться комплексной терапией с применением серьезных препаратов.
Псевдогиперпаратиреоз
На паращитовидном органе формируется множество эктопических новообразований, формируемых клетками железы.
Формы гиперпаратиреоза
Заболевание паращитовидной железы согласно симптоматике и проявлениям разделяется на формы.
Мягкая
Представляет собой ассимптомное или малосимптомное заболевание, при котором резко возрастает кальциевый уровень и паратгормон. Четкой клинической выраженности нет. У больного возникает:
- слабость;
- проблемы с памятью;
- боли в костях, суставах;
- плотность костной ткани снижается;
- повышается риск переломов;
- хондрокальциноз и др.
Манифестная
Может быть висцеральной (65%) - поражающей почки при первичной классификации, костной и смешанной – происходит совмещение с онкологией щитовидной железы.
Как видно, чаще всего встречается висцеральная форма, с которой также важно вовремя обратиться за адекватным лечением для избежания нарушения работы почечной системы.
Заболевание возникает вследствие определенных факторов и некоторые из них самые частые, то есть главенствующие:
- наследственность;
- поражение большими дозами радиации;
- постоянное нахождение в радиационной зоне;
- отравления, которым организм подвергался неоднократно;
- лекарственные препараты, содержащие литий и алюминий в совмещении;
- неблагоприятный экологический фон;
- недостаток кальция;
- заболевания почек, недостаточность;
- недостаток витамина D;
- деформационные состояния костной системы, остеомаляция и др.
Симптомы
Проявления недуга паращитовидной железы различны и многолики. Но стоит отметить, что в большинстве случаев болезнь протекает бессимптомно или малозаметно и они возникают по нарастающей. Для начала следует обратить внимание на следующие признаки:
- сонливость;
- быстрая утомляемость;
- тошнота;
- боли в нижнем отделе живота;
- рвота;
- боли в суставах, костях.
Осложнения гиперпаратиреоза
При запущенных состояниях первичный тип проявляется следующими симптомами:
- Поражение почечной паренхимы и клубков – нефрокалькулез, недостаточность, нефрокальциноз.
- Образование в почках камней, что вызывает жажду, частое мочеиспускание, сильные боли.
- Лентовидная кератопатия – в роговице глаза откладываются фосфаты – возникает при запущенной стадии глаза.
- Сбой работы внутренних органов, приводит к язвенной, мочекаменной болезни, калькулезному панкреатиту – висцеральный синдром.
- Аритмия, нервно-мышечная недостаточность, повышенное давление, мигрень, парез, слабость сердечной мышцы – все по ходу времени прогрессирует.
- Поражение костной структуры – деформация конечностей, позвоночника, что меняет походку человека, уменьшает его рост, ему трудно передвигать ногами. Развивается подагра, артрит из-за передавливания нервных окончаний в области таза и хребта.
- Депрессия, психозы, личностные расстройства, психопатия.
- Васкулит – на межклеточном уровне накапливается много кальция, из-за чего мембраны красных телец уплотняются и нарушается их эластичность. Это приводит к повреждению мельчайших сосудов – капилляр, сбивается нормальный кровоток и образуется катаракта.
- Тромбоз – по вышеуказанной причине происходит склейка тромбоцитов, из-за чего и возникают проблемы с сосудами.
- Лихорадка, анемия – возникают уже при тяжелых формах остеодистрофии.
Все это можно предупредить, если вовремя, на ранней стадии, обнаружив слабость и сонливость обратиться к специалисту и пройти тщательное обследование. В анализах уже будет отражен уровень кальция, паратгормонов, причем как в моче, так и крови человека.
В первую очередь нужно отметить, что самолечение при данном заболевании может привести к более серьезным проблемам, вплоть до летального исхода. Следует обратиться к врачу и после обследования выполнять его рекомендации. Они напрямую зависят от причин развития остеодистрофии.
- Бессимптомное течение предусматривает прием лекарственных средств, но при этом высок риск развития осложнений. Поэтому предпринимается оперативное вмешательство – современные технологии позволяют справиться с проблемой быстро и без опасных последствий.
- При аденоме единственный путь лечения – операция.
- При гиперплазии производится резекция долей или полное удаление железы, но при гиперкальциемии категорически не допускается. Необходимо нормализовать баланс, а потом приступать к операции.
Если нет нарушений работы почечной системы, производится ускоренный вывод кальция специальными препаратами на основе натрия. Лечение повышает риск формирования кальцификатов, приводящих к сердечной и почечной недостаточности.
Недостаток микроэлементов восполнятся приемом средств с данными элементами и витамина D для их лучшего усвоения.
При мягком течении болезни оперативное вмешательство предусмотрено в ситуации, когда:
- уровень кальция превышает 0,25 ммоль/л;
- больному меньше 50 лет;
- фильтрация в клубочках меньше 60 мл/мин.;
- снижена костная плотность до 2,5 SD у женщин по критерию Т в период менопаузы, у мужчин в возрасте 50 лет и старше.
- больному нужно находиться в стационарных условиях;
- показан прием диуретиков;
- ввод физраствора внутривенно;
- ввод кальция для костной структуры;
- регуляция уровня магнезии и калия в кровяной сыворотке.
Прогноз
Исход болезни зависит от причин и своевременности лечения. Конечно, самый важный фактор – это вовремя обнаруженная проблема и точная диагностика, с которой на начальном этапе легче справиться. Если отсутствуют явные поражения костной и мышечной структуры, есть шанс на восстановление при адекватной терапии.
- Наиболее эффективна радиоактивная терапия, тормозящая висцеральные и костные разрушения.
- При поражении почек невозможно добиться ремиссии без хирургического вмешательства.
Остановить процесс гиперкальциемизации и развитие криза можно только неотложными и адекватными методами.
Профилактика гиперпаратиреоза
Единственный способ избежать опасного заболевания или его последствий – регулярно посещать врача и проходить обследование. Необходимо сдавать анализ крови на уровень паратгормона, кальция, выявлять – нет ли сбоев в работе эндокринной системы. Важно правильное питание, в котором должны присутствовать все необходимые микроэлементы, регулирующие работу щитовидной и паращитовидной железы.
Читайте также:


