Лечение пиявками при очаговой склеродермии

Гирудотерапия – это лечение медицинскими пиявками, которое часто становится хорошим дополнением к основной терапии. Процедура очень распространена в борьбе с кожными заболеваниями. Это доказывает и тот факт, что пиявок активно используют в косметологии, где после нескольких сеансов кожа становится гладкой и нежной, на ней исчезают рубцы и небольшие шрамы. Показания и противопоказания к гирудотерапии в лечении кожных болезней несколько иные, но целью тоже выступает улучшение состояние пациента.

В чем польза гирудотерапии при кожных заболеваниях
Все полезные действия гирудотерапии объясняются особым составом слюны пиявок. В ней присутствуют биологически активные вещества (их насчитывается более 150), которые при попадании в кровоток и оказывают терапевтическое действие. Это снятие отечности и покраснений, рассасывание рубцов и пр.
Эффект усиливается тем, что пиявок ставят в биологически активные точки тела, так называемые энергетические центры. Еще полезное действие пиявок обусловлено укреплением иммунитета за счет потери крови и лимфы. Это заставляет лимфатическую систему работать более активно и вырабатывать антитела.
Эффективность гирудотерапии заключается в следующем:
- пиявки оказывают противовоспалительное действие;
- расширяют сосуды;
- усиливают снабжение тканей кислородом;
- нормализуют обменные процессы;
- увеличивают общий тонус организма.
Лечение псориаза пиявками имеет особую схему. Часто терапию проводят без кровоизвлечения. Это означает, что как только пиявка укусила, ее сразу же снимают. Пиявок ставят вокруг очагов поражения, а также по ходу сосудов.
Для получения хороших результатов достаточно 3-4 сеансов. Лечебный эффект гирудотерапии становится заметен сразу:
- нормализуется давление,
- уменьшаются покраснения;
- исчезает зуд;
- проходят болезненные ощущения.
Важные параметры и особенности гирудотерапии:
- Количество сеансов в курсе гирудотерапии в среднем составляет от 5 до 10. Все зависит от телосложения и возраста пациента, истории его болезни, диагноза и состояния на момент начала лечения.
- В среднем за сеанс ставят от 4 до 7 пиявок.
- Сеансы проводят с перерывами примерно в одну неделю.
- Полное выздоровление, иначе – ремиссия, наступает через 2-3 месяца после окончания всего курса.

Показания к гирудотерапии
Гирудотерапию назначают при кожных заболеваниях самой разной природы. Если раньше ими лечили в основном фурункулез и карбункулез, то сегодня список болезней значительно расширился. Основные показания к лечению пиявками в дерматологии:
- псориаз,
- атопический дерматит,
- очаговая склеродермия,
- экзема,
- нейродермит,
- угревая сыпь,
- сосудистые звездочки,
- пиодермии,
- акне,
- кожная аллергия,
- пигментные пятна.
Гирудотерапия подходит для лечения почти в любом возрасте. Она помогает справиться с кожными проблемами у подростков и возрастными изменениями кожи.
Кому нельзя проходить курс гирудотерапии
Противопоказания к лечению пиявками не очень многочисленны. Процедуру не назначают во время беременности и в течение 1 месяца после кесарева сечения. Еще гирудотерапия не проводится при наличии индивидуальной непереносимости ферментов в слюне пиявок. Еще к противопоказаниям относят гипотонию, гемофилию и фурункулез, который сопровождается анемией.
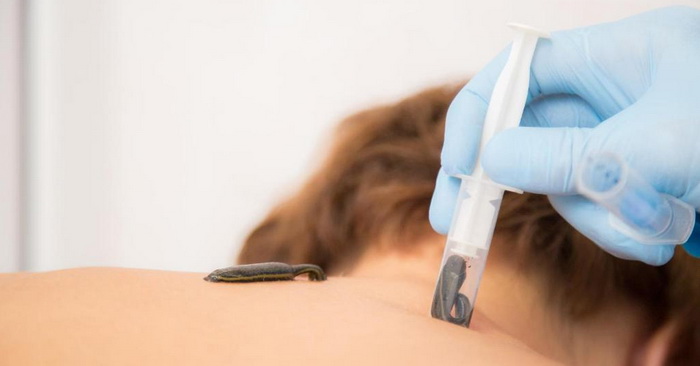
Мы учитываем все нюансы проведения процедуры: не ставим пиявок непосредственно на очаг поражения и не назначаем сеансы в острый период заболевания, чтобы не спровоцировать аллергические и другие негативные реакции.
За последнее десятилетие существенно расширились представления о системных заболеваниях соединительной ткани, среди которых второе место по частоте занимает склеродермия.
За последнее десятилетие существенно расширились представления о системных заболеваниях соединительной ткани, среди которых второе место по частоте занимает склеродермия. Заболевание характеризуется системным прогрессирующим поражением соединительной ткани с преобладанием фиброзно-склеротических и сосудистых изменений по типу облитерирующего эндартериита с распространенными вазоспастическими расстройствами [7, 12].
Несмотря на отсутствие официальных статистических данных, можно утверждать, что больных с таким аутоиммунным заболеванием, как очаговая склеродермия, становится все больше и протекает это заболевание агрессивнее [15]. Возможно, это связано с несоблюдением норм диспансеризации и сроков лечения [11].
ОСД, так же как и ССД, чаще болеют лица женского пола, например, девочки болеют чаще мальчиков более чем в 3 раза, а женщины в возрасте 40–55 лет составляют 75% больных склеродермией [21]. Заболевание может возникать в любом возрасте, даже у новорожденных, начинаясь обычно без каких-либо субъективных ощущений и нарушения общего состояния. В связи с тенденцией растущего организма к распространению патологии, к выраженным сосудистым реакциям у детей это заболевание часто имеет склонность к обширному поражению, хотя в ранние сроки может проявляться единичными очагами.
Патогенез склеродермии связывают главным образом с гипотезами обменных, сосудистых и иммунных нарушений. На возникновение ОСД влияют также нарушения вегетативной нервной системы и нейроэндокринные расстройства. Принято рассматривать ограниченную склеродермию как своеобразное аутоиммунное заболевание, в основе которого лежат аутоиммунные и воспалительные реакции на различные антигены. В. А. Владимирцев и соавт. (1982) считают, что повышенный уровень коллагеновых белков, являясь источником активной антигенной стимуляции, создает фон, на котором при генетической предрасположенности реализуются аутоиммунные реакции. Возникающий порочный круг взаимовлияния лимфоидных и коллагенсинтезирующих клеток ведет к прогрессированию фиброзного процесса [6]. Установленные нарушения гуморального и клеточного иммунитета у больных склеродермией чаще регистрировались у женщин. Клеточный иммунитет у женщин, в отличие от его гуморального звена, менее активен по сравнению с мужским. Снижение клеточного иммунитета, особенно его супрессорного звена, при повышении активности гуморального иммунитета приводит к тому, что у женщин гораздо чаще, чем у мужчин, развивается аутоиммунный процесс. Прослеживается связь склеродермии с беременностью и менопаузой [21]. В последние годы появились исследования об участии эстрогенов и прогестерона, а также некоторых других гормонов в реакциях синтеза коллагена и других компонентов соединительной ткани. Особое патогенетическое значение при склеродермии придают изменениям микроциркуляции, которые наиболее выражены в период менопаузы. В их основе лежат поражения преимущественно стенок мелких артерий, артериол и капилляров, пролиферация и деструкция эндотелия, гиперплазия интимы [3, 5, 12, 16, 20]. До сих пор обсуждается вопрос о роли наследственности в развитии ОСД. По данным Furst A. (2004) коренные индейцы штата Оклахома в 8 раз чаще болеют склеродермией, чем другие жители Соединенных Штатов. Также более подвержены данной болезни чернокожие люди, они чаще заболевают в детском возрасте и имеют более распространенный процесс по сравнению с белокожими. Однако исследования, проведенные тем же автором, установили, что всего 6% близнецов одновременно болеют склеродермией, и это недостаточно высокий процент заболеваемости среди близнецов, чтобы утверждать чисто генетическую этиологию болезни.
Противоречия данных литературы, вероятно, обусловлены тем, что характер и выраженность иммунологических, эндокринных и обменных сдвигов в значительной степени зависят от течения заболевания в целом и от степени поражения индивидуально [8].
До настоящего времени многие исследователи продолжают поддерживать инфекционную теорию возникновения склеродермии. Развитие склеродермии может быть связано с перенесением таких заболеваний, как грипп, ангина, скарлатина, пневмония. Отдельные авторы рассматривают распространенную склеродермию как позднее проявление боррелиоза (син.: иксодовый клещевой боррелиоз, Лайма болезнь), что подтверждается определением у некоторых больных (особенно бляшечной и склероатрофическими формами) высокого титра иммуноглобулиновых антител к боррелиям Бургдорфера и поразительно быстрым улучшением после лечения заболевания пенициллином. S. Вucher, основываясь на результатах иммунологических исследований и обнаруженных в замороженных биоптатах спирохетоподобных структур, посчитал это подтверждением спирохетной теории возникновения склеродермии [9, 18]. Проведенные наблюдения установили различные кожные проявления Лайм-боррелиоза: бляшечная форма склеродермии (98%), атрофодермия Пазини–Пьерини (80%), анетодермия и хронический атрофический акродерматит (100%) и редко — склероатрофический лихен [4, 9, 16, 18].
В противовес приведенным данным многие исследователи склонны расценивать случаи ограниченной склеродермии с большим титром антител к боррелиям и выявление спирохет — как боррелиоз, протекающий под маской ограниченной склеродермии, а склерозирование кожи — как псевдосклеротические изменения, но ни в коем случае не как проявления истинной склеродермии. По мнению Н. С. Потекаева и соавт. (2006), патогенетическая связь ОСД с болезнью Лайма, также как и атрофодермии Пазини–Перини, синдрома Перри–Ромберга лишь предполагается [17]. Для подтверждения наличия болезни Лайма у больного со склеродермическими очагами целесообразно определение специфических антител в сыворотках больных методами непрямой реакции иммунофлюоресценции (НРИФ), полимеразной цепной реакции (ПЦР), а также выявление боррелий в биоптатах кожи из очагов поражения методом серебрения [9, 18].
Несмотря на разнообразие теорий возникновения ОСД, ни одна из них не раскрывает инициальную причину и взаимодействие факторов патогенеза склеродермического процесса. Наиболее интересными представляются исследования некоторых показателей кальциевого обмена, проведенных Болотной Л. А. и соавт. (2004). Авторы на основании полученных результатов сделали вывод, что изменения кальция и магния, выявленные на всех этапах ОСД, имеют патогенетическое значение. Степень этих расстройств находится в прямой зависимости от активности, формы и длительности дерматоза. Дефект функций клеточных мембран может обуславливать накопление кальция в разных клетках больных ОСД и усиливать синтетическую активность фибробластов, сужение сосудов микроциркуляторного русла, стимуляцию лимфоцитов. Гипомагниемия, выявленная у данных больных, способствует дестабилизации клеточных мембран и может быть одной из причин накопления кальция в эритроцитах, а также обуславливать нарушение функции ряда ферментов [4].
Единой общепринятой классификации ОСД не существует, на наш взгляд, более приемлема классификация С. И. Довжанского (1979), в которой наиболее полно представлены все клинические формы ОСД:
Более редкой разновидностью ограниченной склеродермии является полосовидная (линейная), наблюдаемая обычно у детей. Отличие от бляшечной склеродермии заключается только в очертаниях очагов — они имеют вид полос и располагаются обычно на конечностях и по саггитальной линии на лбу (напоминают рубец от удара саблей).
Другая разновидность склеродермии — лихен склероатрофический (склеродермия каплевидная, болезнь белых пятен, лишай белый Цумбуша). Предполагают, что он может являться атрофической формой красного плоского лишая, или крауроза; не исключается самостоятельность дерматоза. Однако часто наблюдается сочетание бляшечной склеродермии и склероатрофического лихена, что говорит о единстве этих клинических форм. Высыпания при склероатрофическом лихене представлены мелкими рассеянными или сгруппированными белесоватыми пятнами, иногда с ливидным оттенком, размерами 0,5–1,5 см, чаще локализующиеся на коже туловища и шее, а также на любом участке кожного покрова. Нередко заболевание развивается у девочек и молодых женщин в области половых органов. Встречаются распространенные формы склероатрофического лихена и атипичные варианты; буллезная и телеангиоэктатическая [2, 10, 19]. Для буллезной формы характерно образование пузырей с плотной покрышкой и серозным содержимом. Пузыри могут вскрываться, обнажая эрозии, или ссыхаться в плотную серозную корку. Пузыри свидетельствуют о прогрессировании атрофического процесса, и если на их месте впоследствии образуются эрозии и язвы, процесс трудно поддается терапии. При телеангиоэктатической форме на участках белесоватой атрофии кожи образуются телеангиоэктазии [12].
Склероатрофический лихен вульвы (САЛВ) считается редким заболеванием, однако у детей заболевание встречается не столь редко, как это следует из данных зарубежной литературы. Большинство детей (70%) заболевает в возрасте до 10–11 лет, т. е. до начала пубертатного периода. САЛВ считается заболеванием с неизвестной этиологией и патогенезом, некоторые авторы отмечают участие гормонального фактора в его патогенезе. В частности, Е. А. Бурова (1989) указывает на ведущую роль дисгормональных нарушений в системе гипофиз — надпочечники — яичники. Клиническая картина САЛВ представлена образованием небольших склероатрофических очагов беловато-сероватого цвета, иногда с перламутровым оттенком, блеском, точечными углублениями, фолликулярным кератозом, сиреневым краем. Атрофические изменения наиболее выражены при локализации в области вульвы. Для девочек с САЛВ в связи с низким уровнем эстрогенов характерны более поздние сроки полового созревания, менструальная дисфункция [2, 5, 10, 19].
Атрофодермия Пазини–Пьерини характеризуется немногочисленными пятнами, которые располагаются преимущественно на спине и имеют, как правило, большие размеры (до 10 см и более) и часто неправильные очертания. Заболевание является как бы переходной формой между бляшечной склеродермией и атрофией кожи. Эта разновидность обычно наблюдается у молодых женщин. Высыпания — в виде синевато-фиолетовых пятен с гладким, слегка западающим центром, но без феномена проваливания пальца или грыжевидного выпячивания. Иногда вокруг пятна видно сиреневое кольцо. Характерным признаком этой формы ОСД является длительное отсутствие уплотнения в начале заболевания. В ряде случаев отчетливо выражена пигментация. Одновременно с клиническими проявлениями атрофодермии Пазини–Пьерини могут наблюдаться типичные проявления ОСД [2, 10, 19]. Хотя высказывается мнение, что атрофодермия является самостоятельным заболеванием, все же, по-видимому, правильнее рассматривать ее как клиническую разновидность ОСД, тем более что в ряде случаев атрофия и гиперпигментация предшествуют развитию склероза, который все же появляется на бляшках атрофодермии лишь через несколько лет. Отличие идиопатической атрофодермии от бляшечной склеродермии состоит в том, что при атрофодермии поражается главным образом кожа туловища, а не лица и конечностей, а сам процесс развивается длительно (в течение нескольких лет), очаги поражения представляют собой бляшки почти без уплотнения, синевато-коричневого цвета без лилового кольца по периферии. Полного регресса атрофодермии не наблюдается, в то время как очаг бляшечной склеродермии может исчезнуть полностью (при вовремя начатом лечении) или после него остается легкая атрофия или стойкая пигментация [2, 10, 19].
Одним из редких проявлений склеродермии является гемиатрофия лица Парри–Ромберга — заболевание, характеризующееся прогрессирующей атрофией только одной половины лица, проявляющееся дистрофическими изменениями кожи и подкожной клетчатки, в меньшей степени — мышц и лицевого скелета. Общее состояние больных, как правило, остается удовлетворительным, главной жалобой является косметический дефект в области лица. По данным литературы, среди больных преобладают женщины. В большинстве наблюдений заболевание развивается в возрасте от 3 до 17 лет. Одинаково часто отмечается левосторонняя и правосторонняя локализация процесса. Как правило, заболевание имеет длительное, хроническое течение. Активная стадия длится в основном до 20 лет, в некоторых наблюдениях — до 40 лет. Первыми признаками заболевания являются локальные изменения кожи лица, которая вскоре приобретает желтоватый или синюшный оттенок. Постепенно развивается уплотнение кожи в очагах. В дальнейшем в местах уплотнения кожа атрофируется; с течением времени атрофические изменения прогрессируют с вовлечением в процесс подкожной жировой клетчатки и мышц лица. Наиболее выраженными и частыми признаками поражения кожи являются резкое ее истончение, морщинистость, гиперпигментация диффузного или очагового характера. В атрофированных участках кожи отсутствует рост волос. У больных страдает не только кожа, но и подлежащие мягкие ткани, что, как правило, приводит к грубейшей деформации лица в виде значительной асимметрии его правой и левой половины, наиболее выраженной при дебюте заболевания в раннем детском возрасте. Костные структуры тоже поражаются, если гемиатрофия возникает до окончания их роста. У части больных наблюдается атрофия половины языка. Имеются клинические наблюдения развития прогрессирующей гемиатрофии лица как проявление терминальной стадии у больных с агрессивным течением полосовидной склеродермии на лице. В литературе приводятся данные о результатах обследования больных склеродермией, у 16,7% из которых в последующем развилась лицевая гемиатрофия. Такие случаи дают основание предполагать, что гемиатрофия Ромберга является неблагоприятным вариантом течения ОСД [1].
Диагностика ограниченной склеродермии может представлять определенные трудности, особенно в начальной стадии заболевания. Дифференциальный диагноз ОСД проводят с витилиго, краурозом, недифференцированной формой лепры, синдромом Шульмана.
В начале развития бляшечной склеродермии, когда уплотнение еще не выражено и имеется только обесцвеченное пятно, процесс может напоминать витилиго или депигментированное пятно при недифференцированной лепре. При витилиго пятна имеют более четкую границу, которая хорошо видна при наличии гиперпигментированной зоны. Поверхность пятен гладкая, без признаков атрофии и шелушения. Пятна витилиго сохраняются довольно длительно без уплотнения.
При недифференцированной лепре изменения на коже характеризуются пятнистыми высыпаниями. Последние могут быть эритематозными, различных оттенков (от розового до синюшного) и гипопигментированными. В области пятен болевая, тактильная и температурная чувствительность снижена.
Труднее дифференцировать линейную склеродермию от линейно расположенного келлоидоподобного невуса. Отличительным признаком может служить обнаружение келлоидоподобного невуса в первые месяцы жизни и его длительное существование без выраженных изменений на протяжении многих лет.
Крауроз вульвы может в известной мере напоминать склеродермию, в частности склероатрофический лихен, поскольку при этом заболевании поверхность пораженных участков сухая, блестящая, плотная. Однако при краурозе вульвы имеются интенсивный зуд и телеангиоэктазии. В дальнейшем развиваются атрофия малых и больших половых губ, лейкоплакия и, нередко, рак. Крауроз полового члена проявляется в виде хронической атрофии и сморщивания головки полового члена и внутреннего листка крайней плоти, тогда как склеротические изменения крайней плоти и головки полового члена вызывают фимоз и сужение отверстия мочеиспускательного канала. В противоположность краурозу вульвы, при поражениях полового члена зуд отсутствует и болезнь не осложняется раком.
Синдром Шульмана (син.: эозинофильный фасциит, диффузный фасциит с гипергаммаглобулинемией и эозинофилией). Под этим заболеванием понимают диффузное склеродермоподобное уплотнение кожи, утолщение мышечной фасции, инфильтрацию ее эозинофилами, лимфоцитами и плазматическими клетками. Очаги локализуются чаще на конечностях и приводят к сгибательным контрактурам. Дифференциальными признаками, характерными для синдрома Шульмана, служат отсутствие фиолетового венчика вокруг очага уплотнения и атрофии кожи, а также наличие болевого синдрома и эозинофилия в периферической крови [2, 10, 19].
При локализации очага склеродермии на лице нужно помнить о такой редкой разновидности опухоли, как склеродермоподобная форма базалиомы, при которой патогномоничный для базалиомы узелок медленно увеличивается в размерах, трансформируется в плотную, слегка возвышающуюся над поверхностью кожи бляшку цвета слоновой кости с восковидным блеском, в центральной части которой видны телеангиоэктазии. Границы очага резкие, очертания округлые или неправильные, размеры от 1 до 3 см и более. Эта форма представляет трудность для диагностики, если игнорировать имеющиеся по периферии очага узелки, патогномоничные для базалиомы.
Лечение. Терапия ОСД должна быть многокурсовой и многокомпонентной. При активном процессе количество курсов должно быть не менее 6, с интервалом 1–2 месяца; если процесс стабилизировался, интервал между курсовым лечением увеличивается до 4 месяцев; при остаточных клинических проявлениях и в целях профилактики проводится терапия 2–3 раза в год препаратами, улучшающими микроциркуляцию.
При активном процессе в лечение ОСД следует включать следующие группы препаратов:
При единичных очагах поражения можно ограничиться назначением витамина В12 в свечах и фонофореза с Лидазой, Ронидазой, трипсином, хемотрипсином (№ 7–10). Местное лечение ОСД должно состоять из аппликаций наружных средств и физиотерапии. В топической терапии ОСД обычно используются следующие мази: Гепариновая, Гепароид, Троксовазиновая, Бутадионовая, Теониколовая. Препаратами выбора топической терапии являются Димексид, Унитиол, Ронидаза, трипсин, химотрипсин, Лидаза, которые могут применяться в виде аппликаций или вводиться в очаги поражения с помощью электро- и фонофореза. Ронидазу применяют наружно, нанося ее порошок (0,5–1,0 г) на смоченную физиологическим раствором салфетку. Накладывают салфетку на очаг поражения, фиксируя бинтом в течение полусуток. Курс аппликаций продолжают 2–3 нед. Рекомендуется назначать ультрафонофорез Купренила и Гидрокортизона на очаги поражения. При ОСД применяют также магнитотерапию, вакуум-декомпрессию, низкоинтенсивную лазеротерапию. В конце курса терапии можно присоединить массаж очагов поражения. При спаде активности процесса — сероводородные и родоновые ванны [10, 19, 20].
В последние годы широкое применение при лечении различной патологии получила гипербарическая оксигенация (ГБО), способствующая более интенсивному обогащению тканей кислородом, который при повышенном давлении может оказывать также противомикробное действие, особенно в отношении анаэробных микроорганизмов. ГБО увеличивает метаболическую активность митохондрий и их способность к регенерации, нормализует окисление липидов, повышает уровень утилизации кислорода тканями в связи с активацией аэробных процессов в очагах поражения, улучшает микроциркуляцию. На целесообразность использования ГБО при склеродермии указывают ряд авторов [3, 13].
Многие авторы рекомендуют плазмозамещающие препараты декстрана (Декстран, Реомакродекс) [3, 10, 16]. Однако, на наш взгляд, к такой терапии следует прибегать при распространенных, быстропрогрессирующих формах ОСД.
Нами не отмечено значительного эффекта от лечения гормонами, анаболиками и препаратами хинолинового ряда.
В заключение хочется подчеркнуть, что к лечению больных ОСД нужно подходить индивидуально в зависимости от стадии процесса, распространенности, наличия сопутствующих заболеваний. Необходимо объяснить больному целесообразность длительной терапии, тщательного обследования и профилактического лечения.
Тибетская медицина
Врач-рефлексотерапевт, гирудотерапевт
- Болезнь Меньера
- Вестибулярный синдром
- Лабиринтит
- Нарушения слуха
- Отит
- Евстахиит
- Шум в ушах
- Боль в спине (дорсалгия)
- Боль в грудной клетке
- Боль в позвоночнике
- Боль в плечевом суставе (плечелопаточный периартроз)
- Боль в шее
- Боль в суставах ног
- Боль в локтевом суставе
- Боль в плечевом суставе
- Боль в суставах
- Боль в суставах стопы
- Боль в копчике
- Боли внизу живота
- Боль в голеностопном суставе
- Боль в тазобедренном суставе
- Боль в колене (коленном суставе)
- Бесплодие
- Гиперплазия эндометрия
- Киста яичников
- Миома матки
- Нарушение менструального цикла
- Опущение матки
- Эндометрит
- Хронический аднексит
- Эндометриоз
- Бесплодие у женщин
- Бесплодие у мужчин
- Вторичное бесплодие у женщин и мужчин
- Лечение миомы матки без операции
- Гастродуоденит
- Диарея
- Желчнокаменная болезнь
- Заболевания двенадцатиперстной кишки итонкого кишечника
- Запор
- Как набрать вес
- Метеоризм, вздутие живота
- Несварение желудка
- Опущение желудка (гастроптоз)
- Опущение кишечника (колоноптоз)
- Полипы в желудке и кишечнике
- Расстройство толстого кишечника
- Синдром раздраженного кишечника
- Спастический колит
- Трещины заднего прохода
- Хронический гастрит
- Хронический гепатит
- Хронический дуоденит
- Хронический панкреатит
- Хронический холецистит
- Хронический энтерит
- Язвенная болезнь желудка
- Язвенный колит
- Атония кишечника
- Дискинезия желчевыводящих путей
- Диспепсия
- Гепатоз
- Дисбактериоз кишечника
- Болезни двенадцатиперстной кишки
- Заболевание тонкого кишечника
- Лечение кишечника
- Катаракта
- Глаукома
- Анемия
- Высокий гемоглобин
- Повышенная мочевая кислота
- Повышенное содержание тромбоцитов
- Повышенный холестерин
- Сгущение крови
- Хронический синусит
- Хронический гайморит
- Полипы носа
- Аллергические риниты
- Хронический тонзиллит
- Хронический ларингит
- Хронический фарингит
- Аденоиды
- Бронхиальная астма
- Бронхит
- Назофарингит
- Трахеит
- Трахеобронхит
- Иммунитет пониженный
- Аллергия
- Поллиноз
- Часто болеющие дети
- Атопия
- Акне (угревая сыпь)
- Атопический дерматит
- Зуд кожи
- Крапивница
- Нейродермит
- Псориаз
- Экзема
- Вульгарный псориаз
- Фурункулез
- Склеродермия
- Псориаз волосистой части головы
- Болезнь Паркинсона
- Воспаление тройничного нерва
- Невроз
- Головная боль напряжения
- Депрессия
- Защемление нерва
- Логоневроз (заикание)
- Межреберная невралгия
- Мигрень
- Бессонница, нарушение сна
- Невралгия
- Неврастения
- Неврит бедренного нерва
- Неврит лицевого нерва
- Неврит лучевого нерва
- Ишиас (неврит седалищного нерва)
- Нервный тик
- Полиневрит (полинейропатия)
- Синдром хронической усталости
- Фобии
- Мышечная дистония
- Булимия
- Гипергидроз
- Дисгидроз
- Невропатия
- Панические атаки
- Вегето-сосудистая дистония
- Хроническое нарушение мозговогокровообращения
- Лечение седалищного нерва
- Артрит коленного сустава
- Артрит локтевого сустава
- Артрит плечевого сустава
- Артрит тазобедренного сустава
- Артроз голеностопного сустава
- Артроз кистевого сустава
- Артроз локтевого сустава
- Артроз плечевого сустава
- Артроз стопы
- Артроз тазобедренного сустава
- Бурсит
- Грыжа Шморля
- Межпозвонковая грыжа грудного отдела
- Межпозвонковая грыжа
- Межпозвонковая грыжа шейного отдела
- Коксартроз
- Люмбаго
- Нарушение осанки
- Артроз коленного сустава (гонартроз)
- Остеохондроз грудного отдела
- Остеохондроз крестцового отдела
- Остеохондроз поясничного отдела
- Остеохондроз шейного отдела
- Плечелопаточный периартрит
- Плечелопаточный периартроз
- Подагра
- Псориатический артрит
- Радикулит
- Реабилитация после травм
- Сколиоз
- Спондилоартроз
- Дорсопатии
- Синовиит
- Болезнь Бехтерева
- Миалгия
- Кифосколиоз
- Подвывих грудного позвонка
- Подвывих поясничного позвонка
- Подвывих шейного позвонка
- Подвывихи позвонков и смещение
- Протрузия дисков позвоночника
- Унковертебральный артроз
- Деформирующий остеоартроз
- Кифоз
- Лордоз
- Миозит
- Мышечные контрактуры
- Спондилез
- Стилоидит
- Тендинит
- Энтезопатия
- Эпикондилит
- Артрит голеностопного сустава
- Межпозвонковая грыжа поясничного отдела
- Остеохондроз
- Полиартрит
- Артроз
- Артрит
- Лечение поясничного отдела позвоночника
- Лечение грыжи позвоночника
- Лечение болезней позвоночника
- Лечение шейного отдела позвоночника
- Лечение тазобедренного сустава
- Лечение артрита суставов
- Парез лицевого нерва
- Детский церебральный паралич
- Аритмия
- Артериальная гипертония (гипертензия)
- Артериальная гипотония
- Атеросклероз
- Ишемическая болезнь сердца
- Кардионевроз
- Лимфостаз
- Нейроциркуляторная дистония
- Реабилитация после инсульта
- Сердечная недостаточность I и II степени
- Стенокардия
- Постинфарктное состояние
- Миокардиты
- Вертебробазилярная недостаточность
- Дисциркуляторная энцефалопатия
- Ревматоидный артрит
- Системная красная волчанка
- Болезнь Крона
- Алопеция
- Выпадение волос
- Аденома простаты
- Мочекаменная болезнь
- Недержание мочи
- Нефроптоз
- Никтурия - частое ночное мочеиспускание
- Преждевременное семяизвержение
- Снижение либидо
- Хронический гломерулонефрит
- Хронический пиелонефрит
- Хронический простатит
- Хронический уретрит
- Хронический цистит
- Частое мочеиспускание
- Энурез
- Эректильная дисфункция (импотенция)
- Нейрогенный мочевой пузырь
- Мужское бесплодие
- Хроническая почечная недостаточность
- Лечение кисты почки
- Варикозное расширение вен
- Геморрой
- Геморрой при беременности
- Наружный геморрой
- Лечение геморроя у женщин
- Лечение внутреннего геморроя
- Гипертиреоз
- Гипотиреоз
- Тиреоидит
- Зоб диффузный
- Зоб узловой
- Климактерический синдром
- Менопауза
- Мастопатия
- Ожирение эндокринное
- Сахарный диабет I типа
- Сахарный диабет II типа
- Ожирение алиментарное
- Сахарный диабет у детей
- Сахарный диабет
Склеродермия — это заболевание соединительной ткани, основные проявления которого связаны с нарушением кровоснабжения и уплотнением органов и тканей.
Эта болезнь может проявлять себя в виде образования рубцовых тканей на коже, поражении сосудов.
Болезнь может появляться независимо от возраста человека, в том числе и у детей. Причиной могут стать, например генетический фактор, воспалительный фактор.
Лечение любой болезни не стоит откладывать в долгий ящик. Если что-то в вашем организме пошло не так, значит, на то есть причина. Какие звоночки организма могут подсказать вам о том, что у вас развивается склеродермия, рассмотрим далее.
Образование рубцовых тканей на коже
Поражение сосудов
Физическая усталость
Покраснение кожного покрова
Обратить внимание следует вот на что. Как было сказано выше, если у вас проявляются образование рубцовых тканей на коже, поражение сосудов, значит, не исключен вариант того, что у вас развивается склеродермия.
Таким образом, если часть или все, присутствующие в списки симптомы, проявляются у вас, значит, пора заняться своим здоровьем.
Помните, болезнь проще и быстрее лечить на ранних этапах, когда она еще не пустила корни глубоко в ваш организм.
Однако в условиях нашей современной жизни и, не зная истинных причин болезни, следует обратиться к специалисту и пройти бесплатную диагностику в нашей клинике. По крайней мере, вы будете знать свой точный диагноз, причину болезни и рекомендации по быстрому восстановлению.
Продолжим исследование, и для начала давайте выясним, откуда берутся корни всех заболеваний, в частности и склеродермия.
Наш мир многообразен и сложен для одних, но прост и велик для других. Умение вести себя, подчинять мысли своей воле, управлять своим состоянием в разных ситуациях, запускать правильные биохимические процессы, позволяют человеку иметь сильную энергетику и крепкий иммунитет, а значит и устойчивость к любым заболеваниям.
Целостность организма начинает разрушаться с психоэмоциональных факторов, ежедневно воздействующих на нас. Если человек умеет справляться с ними, перерабатывая любые эмоциональные скачки в сторону положительного для себя сдвига вперед, он сможет на любую дискомфортную ситуацию реагировать легко, оставаться в добром здравии и, более того, развивать свой энергетический потенциал.
В противном же случае, под воздействием сумасшедших темпов жизни, стрессовых ситуаций на работе, дома или в дороге негативный энергетический заряд начинает накапливаться, постепенно разрушая энергетическую оболочку человека.
Сначала это сказывается на психологическом здоровье человека, в дальнейшем, разрушение переходит на физический уровень, где начинают страдать внутренние органы и вылазить разные болячки.
Перейдем непосредственно к причинам и факторам, которые способствуют появлению склеродермия.
- Генетический фактор
- Воспалительный фактор
- Окружающая среда
- Инфекция
- Употребление сильнодействующих лекарственных препаратов
Почему болезнь может не поддаваться лечению, а когда, казалось, все прошло, возникает рецидив? Потому что на этапе диагностики врач не определил причину болезни.
Дальше рассмотрим подход тибетской медицины к вопросу лечения склеродермия.
- Иглотерапия
- Моксотерапия
- Стоун-терапия
- Тибетский массаж
- Вакуум-терапия
- Гирудотерапия
- И другие.
Быстрое восстановление организма тибетскими способами происходит благодаря методам внешнего и внутреннего воздействия. Во внимание принимаются все, что может содействовать быстрому оздоровлению. Образ жизни и питание здесь также играют важную роль.
На бесплатной пульсовой диагностике вам ставят точный диагноз, определяют вашу преобладающую конституцию, что является одним из важнейших моментов, для постановки правильного лечения, определяю причины заболевания, сопутствующие болезни, и уже, исходя из этих данных, назначают лечение.
Повторюсь, что питание и образ жизни играют немаловажную роль в процессе исцеления. Поэтому важно знать вашу природную конституцию и положения дел в целом. И уже на основе этих данных определять необходимую диету, с присутствием обильного питья и исключением или ограничением продуктов, не подходящих вам по природе.
В комплексе с фитотерапией процедуры дают колоссальный целебный эффект и позволяют быстро снять боль и облегчить состояние.
Правильно подобранные фитопрепараты оказывают иммуномодулирующее, антибактериальное и противовоспалительное действие, гармонизируя состояние внутренних систем организма.
Комплексный подход – основа тибетской медицины. Внешнее воздействие, указанными выше процедурами, приводит к тому, что:
- Восстанавливается состояние кожного покрова
- Улучшается его функциональность
- Устраняются застойные явления
- Повышается иммунитет
- Снимаются болевые и дискомфортные ощущения
- Уходят сопутствующие заболевания
- Улучшается общее состояние организма
- Постепенное восстановление физического и эмоционального состояния
- И другие проявления болезни.
Тибетская медицина помогла многим пациентам восстановить утраченное здоровье. Даже в тех случаях, когда обычные врачи отказывались от пациента, говоря, что ему уже нельзя помочь, тибетская медицина помогала.
Не потому, что у нее есть какая-то волшебная таблетка, а потому что у нее есть колоссальные знания о природе человека и его взаимодействии с этим миром. Этот опыт копился тысячелетиями и сейчас очень быстро получает популярность благодаря своим потрясающим результатам.
Без химии, антибиотиков, болезненных процедур и операций, нам удается поднять и поставить людей на ноги, значительно улучшив их состояние.
К нам приходят и для профилактики заболеваний. Отдохнуть, разгрузить свое эмоциональное состояние, поднять свой жизненный тонус и восстановить энергетику.
После комплексных процедур человек надолго приобретает гармонию с собой и внешним миром. Он просто светится любовью, энергией и жизнью.
Поэтому, если у вас возникли проблемы со здоровьем, приходите, мы вам поможем.
Здоровья Вам и Вашим близким!
Баткаев Э.А., Галямова Ю.А. Склеродермия // Учебное пособие. Российская медицинская академия последипломного образования. М.,2002. 24 с.
Белоусова Т. А., Колмогорова И. В., Мокина Е. В. Гемиатрофия лица Ромбер- га: современный взгляд на проблему // Российский журнал кожных и венерических болезней – 1999. – № 5. – С. 20–23.
Белоусова Т.А., Теплюк Н.П., Кладова АЛО. О нозологической принадлеж- ности атрофодермии Пазини Пьерини // Клиническая дерматология и венерология. – 2003. – № 2. – С. 16-19.
Болотная Л. А., Шахова Ф. Б., Сербина И. М. Новое в патогенезе и терапии ограниченной склеродермии // Вестник дерматогии и венерологии – 2004. -№ 2. – С. 31–34.
Бутов Ю.С. // Антинуклеарные антитела у больных системными заболеваниями // Вестн. дерматол. – 1980. – II. – C. 17–21.
Владимирцев В.А., Авдеева Ж.И., Гусева Н.Г. и др. // Изучение клеточного иммунного ответа на коллаген I типа у больных системной склеродермией.– Вопр. ревмат. – 1982. – I. – С. 33–38.
Волнухин В.А. Некоторые вопросы терминологии и классификации склеродермии // Рос. журн. кожн. и вен. бол. 2002. – № 4. – С. 30-33.
Выборнова О.В., Волнухин В.А., Вавилов A.M. и соавт. Гистологическое, гистохимическое, электронно-микроскопическое и электронно-цитохимическое исследование кожи больных ограниченной склеродермией // Рос. журн. кожн. и вен. бол. 2002. – № 4. – С. 33-37.
Гончарова Л.И., Харитонова Н.И. Сочетание идиопатической атрофодермии Пазини-Пьерини и бляшечной склеродермии // Вестн. дерматол. венерол. 1988. – № 7. – С. 68-69.
Гусева Н.Г. Проблемы диагностики и лечения системной склеродермии //Рус. мед. журн. 1998. – Т. 6. – № 8. – С. 486-492.
Гусева Н.Г. Системная склеродермия и псевдосклеродермические синдромы //М., Медицина.- 1993. – C. 268.
Довжанский С. И. Клинико-иммунологические параллели при ограниченной и системной склеродермии // Рос. журн. кожн. и вен. бол. 2002, № 4. С. 26– 29.
Долбин А.Г., Федорова Е.Г., Зарецкая Ю.М. Антигены системы HLA у больных очаговой склеродермией и атрофодермией Пазини-Пьерини // Вестн. дерматол. венерол. 1978. – № 7. – С. 16-19
Иванова С.М., Гусева Н.Г., Зацепина О.В. и соавт. Аутоиммунитет при склеродермии // Сборник трудов. Современные проблемы аллергологии, клинической иммунологии и иммунофармакологии. М., 1998. – С. 365.
Мордовцев В.Н., Прохоров А.Ю. Мордовцев В.Н. и др. Современные концепции по патогенезу псориаза // Вестник дерматологии – 1987. – № 7. – C.28-33.
Читайте также:


