Лечение при гнойных заболеваниях суставов

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Чем вызывается гнойный артрит?
Любые гноеродные микробы, проникшие в полость сустава, могут вызывать воспаление суставных элементов или сустава в целом, гнойный артрит. Наиболее частые возбудители - Staphylococcus aureus, E. coli, Streptococcus spp., Enterobacter. Микробиологические исследования чаще выявляют рост ассоциаций грамотрицательных и грамположительных микроорганизмов с высокой микробной обсеменённостью суставной жидкости и окружающих тканей (до 108-109 микробных тел в 1 г ткани). Преобладают грамотрицательные микроорганизмы (Pseudomonas aeruginosa и Acinetobacter).
Различают гнойный артрит крупных суставов экзогенного и эндогенного происхождения. Экзогенный гнойный артрит развивается после открытых повреждений сустава (посттравматический и огнестрельный), после инъекционного и оперативного лечения закрытых повреждений и различных ортопедических заболеваний (постинъекционный и послеоперационный). Эндогенный гнойный артрит - осложнение различных заболеваний и вторичное проявление сепсиса.
Подавляющее большинство больных на гнойный артрит крупных суставов имеют посттравматический генез заболевания. При огнестрельных ранениях крупных суставов гнойные осложнения наблюдают чаще (32-35%), чем при открытых переломах другого генеза (14-17%). После оперативных и инъекционных вмешательств они развиваются в 6-8% случаев. Постинъекционный гнойный артрит крупных суставов встречают достаточно редко. Как правило, он возникает после введения в полость сустава стероидных препаратов (чаще всего кеналог) по поводу деформирующего артрозоартрита, ревматоидного полиартрита и диабетической остеоартропатии. Посттравматический гнойный артрит в половине случаев поражает голеностопный сустав. В группе больных с постинъекционными артритами доминирует поражение коленного сустава.
Длительность и тяжесть течения гнойного артрита служат причиной стойкой утраты трудоспособности больных в 40-45% случаев. В общей структуре инвалидности гнойные артриты крупных суставов составляют 11,7-12,5%.
Предпосылками развития инфекции в суставе служат нарушение его герметичности и наличие жидкостных полостей, окружённых синовиальной оболочкой с богатой капиллярной сетью. В зависимости от стадии развития воспалительного процесса артриты могут протекать в виде синовита (воспаление лишь синовиальной оболочки), параартикулярной флегмоны, панартрита, хондрита и остеоартрита. Воспаление синовиальной оболочки может быть гнойным или серозным. При распространении воспалительного процесса на суставной хрящ и костную ткань формируется гнойно-деструктивный остеоартрит, параартикулярная флегмона, эпифизарный остеомиелит, панартрит.
Симптомы гнойного артрита
Гнойный артрит проявляется по-разному, его симптомы зависят от распространённости процесса. Изолированный бурсит и поражение синовиальной оболочки проявляются в основном болями и болезненностью при пальпации. Активные движения ограничены из-за боли, сустав увеличивается в объёме, кожные складки сглаживаются; определяют гипертермию и гиперемию кожи. Разрушение связочного аппарата приводит к патологической подвижности или вывихам сустава. Основным диагностическим методом служит пункция сустава с последующим исследованием пунктата. Стадию развития гнойного артрита и объём поражения параартикулярных тканей определяют клиническими методами и при помощи комплекса таких же объективных критериев, как и при остеомиелите. Следует отметить, что при воспалительных заболеваниях суставов МРТ имеет более высокую чувствительность, чем КТ. Большими диагностическими возможностями в определении степени повреждения внутрисуставных структур обладает артроскопия.
Классификация
В зависимости от путей проникновения микроорганизмов гнойные артриты могут быть первичными - в результате повреждения сустава, и вторичными - при переходе воспалительного процесса из окружающих или отдалённых очагов воспаления. По объёму поражения тканей выделяют три типа артрита:
Гнойный артрит без деструктивных изменений элементов сустава:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области.
Гнойный артрит с деструктивными изменениями капсулы, связок и хрящей:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области;
- с гнойными свищами параартикулярной области.
Гнойный остеоартрит с деструктивными изменениями суставных хрящей и остеомиелитом костей:
- без поражения параартикулярных тканей;
- с гнойным воспалением и гнойно-некротическими ранами параартикулярной области;
- с гнойными свищами параартикулярной области.
Поражение мягких тканей может быть представлено следующими формами: параартикулярная флегмона, гнойно-некротические и гнойно-гранулирующие раны в области крупного сустава, гнойные свищи параартикулярной области. Обширность поражения тканей определяет характер первичного повреждения во время травмы, размер первичного гнойного очага и объём оперативных вмешательств (погружной металлоостеосинтез, осложнившийся гнойной инфекцией, и многочисленные хирургические обработки, которые неизбежно приводили к увеличению первоначальных размеров ран).

[15], [16], [17], [18]
Лечение гнойного артрита
Гнойный артрит лечится, так же как и остеомиелит.
Тактика хирургического лечения базируется на принципах метода активного хирургического ведения гнойных ран. Она состоит из следующих основных компонентов:
- пункция сустава;
- проточно-аспирационное дренирование полости сустава перфорированными трубками с последующим длительным промыванием полости сустава растворами антисептиков и антибиотиков;
- радикальная хирургическая обработка гнойного очага с иссечением всех нежизнеспособных мягких тканей и резекцией некротизированных участков;
- местное лечение раны параартикулярной области многокомпонентными мазями на полиэтиленгликолевой основе или в условиях управляемой абактериальной среды;
- дополнительные физические методы обработки раны: пульсирующей струёй антисептиков и антибиотиков, низкочастотным ультразвуковым воздействием через растворы антибиотиков и протеолитических ферментов;
- раннее пластическое закрытие раны и замещение дефекта мягких тканей полнослойными васкуляризованными лоскутами;
- реконструктивные костно-пластические операции.
Анализ результатов лечения на предыдущих этапах показал, что сложность лечения была обусловлена следующими факторами:
- трудностью определения характера и объёма поражения крупного сустава и окружающих его тканей традиционными методами диагностики;
- тяжестью поражения и сложностью борьбы с гнойной инфекцией в полости, обусловленной анатомо-функциональными особенностями его строения;
- применением большого количества паллиативных операций, рассчитанных только на дренирование полости, даже при деструктивных формах поражения;
- неудачно выбранной и длительной иммобилизацией при многоэтапном лечении, что значительно ухудшает функциональные результаты при лечении гнойных артритов без деструктивных изменений;
- тяжестью первичного поражения сустава при постинъекционных формах артритов.
Хирургическую тактику и объём оперативного лечения планируют в зависимости от результатов комплексного обследования больного. В зависимости от хирургической ситуации (объём, характер и особенности поражения структур) основные принципы хирургического лечения гнойных артритов крупных суставов применяют в один или нескольких этапов.
Метод лечения гнойного артрита выбирают в соответствии с типом заболевания. При гнойном артрите без деструктивных изменений элементов сустава (I тип) наблюдают синовит и гнойный экссудат в полости сустава. После определения объёма поражения выполняют пункцию и дренирование полости крупного сустава перфорированной силиконовой трубкой. Оба конца трубки выводят на кожу через отдельные проколы. В случае необходимости в зависимости от конфигурации поражённого сустава проводят несколько дренажных трубок. В тяжёлых случаях дренирование выполняют под контролем УЗИ или КТ. В дальнейшем налаживают длительное проточно-аспирационное промывание растворами антисептиков и антибиотиков, подобранных по чувствительности к ним микроорганизмов. Средняя длительность промывания полости составляет 20-25 дней. Необходимо подчеркнуть, что длительное проточно-аспирационное дренирование имеет первостепенное значение при лечении изолированного артрита, когда ещё можно сохранить анатомическую и функциональную целостность поражённого сустава. В течение этого времени на фоне системной антибактериальной терапии в подавляющем большинстве случаев явления гнойного артрита удаётся ликвидировать. Лечение гнойных ран и замещение дефектов мягких тканей параартикулярной области у больных с гнойным воспалением и гнойно-некротическими ранами этой области проводят по принципам лечения гнойных ран.
Хирургическое лечение больных, у которых есть гнойный артрит и деструктивные изменения капсулы, связок и хрящей (II тип) заключается в широкой артротомии, иссечении нежизнеспособных мягких тканей, резекции поражённых суставных поверхностей. Дренирование полости проводят под визуальным контролем вышеописанным способом с подключением проточно-аспирационной системы. Восстановление капсулы и полноценных кожных покровов производят первично или в ранние сроки одним из методов пластической хирургии. Иммобилизацию или артродез выполняют при помощи ортеза или аппарата внешней фиксации.
Лечение наиболее тяжёлого контингента пациентов, у которых гнойно-некротический процесс охватывает все элементы сустава и распространяется на кости, составляющие сустав, вызывая их деструкцию и секвестрацию (III тип), включает все принципы метода активного хирургического лечения гнойных артритов. Хирургическое вмешательство заключается в резекции разрушенного сустава, широком раскрытии гнойного очага с иссечением нежизнеспособных мягких тканей и концевой резекцией поражённых участков костей в пределах здоровых тканей. После радикальной хирургической обработки гнойного очага образуются обширные раневые поверхности и дефекты костей. После резекции суставных поверхностей производят артродез сустава при помощи аппарата внешней фиксации. При дефекте кости свыше 3 см проводят дозированное сближение фрагментов костей с последующей их компрессией. Образовавшийся дефект длинной кости или укорочение конечности корригируют методом дистракционного остеосинтеза по Илизарову.
Хирургическая обработка гнойно-некротических ран параартикулярной области, а также иссечение гнойных свищей с рубцово-изменёнными кожными покровами сопровождаются образованием обширных раневых поверхностей и дефектов мягких тканей. Для их закрытия и восстановления полноценных кожных покровов в параартикулярных областях применяют разнообразные методы пластических операций - от пластики ран свободным расщеплённым кожным лоскутом в нефункциональной зоне до пластики разнообразными кровоснабжаемыми лоскутами, включая и микрохирургическую технику. Характер восстановительных операций зависит от величины образовавшихся раневых дефектов мягких тканей. Первичные и ранние пластические операции позволяют в ранние сроки закрыть обширные раневые поверхности полноценным кожным покровом. Это создаёт оптимальные условия для нормального функционирования сустава или эффективного проведения костнопластических операций и формирования костной мозоли.
Применение метода активного хирургического лечения гнойного артрита позволяет ликвидировать гнойный очаг, восстановить опороспособность поражённой конечности. В последние годы в лечении тяжёлых артритов при интактном суставном хряще и ограниченном воспалительном процессе стала эффективно применяться артроскопическая техника. Данная технология позволяет отказаться от открытой артротомии и ранней синовэктомии у значительной части пациентов, что приводит к лучшим результатам у кого есть гнойный артрит.
Фото с сайта oczymlekarze.pl
Показания к назначению
Артрит представляет собой воспаление хрящевой и костной ткани. При неправильном лечении он может перейти в артроз. По этиологии происхождения артрит бывает 2 форм – асептический и инфекционный. Именно последний вид нужно лечить антибиотиками. Только эти препараты помогут побороть первопричину – патогенные микроорганизмы. В результате этого улучшается прогноз на выздоровление, продлевается ремиссия и снижается риск рецидивов.
Развитие асептического артрита никак не связано с воздействием инфекционного возбудителя, поэтому антибиотикотерапия в этом случае неэффективна. Зато антибиотики незаменимы в лечении реактивной формы. В этом случае причиной артрита становится внесуставная инфекция, чаще кишечная или мочеполовая. Необходимо избавиться от нее, иначе будут появляться рецидивы.
Также показанием к назначению антибиотиков для суставов и костей является гнойный артрит. Препараты данной группы не только устраняют причину болезни, но также предупреждают возможные инфекционные осложнения, ускоряют выздоровление.
Что касается антибиотиков при артрозе, то они неэффективны. Данное заболевание может развиваться, как осложнение инфекционного воспаления. Оно представляет собой дегенеративно-дистрофический процесс в хрящевой ткани, приводящий к ее истончению, имеет хроническое течение.
Антибиотики при артрозе назначаются лишь в случае осложнений, например, септического воспаления.
Обзор
Антибиотик при воспалении суставов необходимо применять, придерживаясь определенной схемы. Его может назначить только врач, самолечение запрещено.
От правильного выбора антибактериального препарата зависит эффективность лечения и вероятные осложнения.
Для лечения суставов используются антибиотики в форме инъекций и таблеток. Мази, кремы и другие местные средства неэффективны.
Применяются для суставов антибиотики таких групп:
- сульфаниламиды;
- тетрациклины;
- пенициллины;
- цефалоспорины;
- фторхинолоны;
- макролиды.
Выбор антибактериального препарата зависит от типа возбудителя.
Антибиотики данной группы чаще всего применяются при ревматоидном артрите. Это бактериостатические антибактериальные средства, которые останавливают рост и размножение микробов.
Ярким представителем данной группы является Сульфасалазин. Он эффективен в отношении стрептококков, гонококков, диплококков и кишечной палочки, хорошо переносится и редко вызывает побочные реакции. Лечение продолжительное, эффект заметен спустя 1,5-2,5 месяца.
Цефалоспорины обладают широким спектром антимикробного действия. Они эффективны в отношении инфекций дыхательных и мочевыводящих путей, мягкий тканей, суставов, костей и органов малого таза.
Если возбудителем артрита стал гонококк, стрепто- или стафилококк, то стоит лечиться препаратами из группы цефалоспоринов. Лучше выбирать медикаменты последних поколений, так как они безопаснее и эффективнее.
Цефалоспорины – одни из самых востребованных антибиотиков в лечении болезней суставов. Но длительное применение может стать причиной резистентности бактерий к лекарствам данной группы.
При воспалении суставов и костей подходят такие антибиотики:
- Цефазолин.Представляет собой раствор для внутримышечного и внутривенного введения. Действующее вещество – цефазолин. Продолжительность лечения 1-2 недели.
- Цефалексин.Выпускается в форме капсул и пероральной суспензии. Действующее вещество – цефалексин.
- Цефотаксим.Действующее вещество идентично названию лекарства. Это один из самых дешевых антибиотиков при заболевании суставов и костей. Применяется только для парентерального введения.
- Цефтриаксон.Выпускается в форме порошка для приготовления инъекционного раствора.
- Цефепим.Это препарат на основе цефепима для парентерального введения.
Медикаменты данной группы обладают широким спектром действия, оказывают бактерицидный антибактериальный эффект. Они эффективны в отношении аэробных и анаэробных микроорганизмов.
Одновременно с антибактериальным лечением тетрациклинами необходимо проводить дезинтоксикационную терапию.
Несмотря на высокую эффективность, тетрациклины имеют недостатки в виде большого перечня побочных реакций. Из-за этого их стоит применять только в случае острой необходимости.
Перечень медикаментов:
- Тетрациклин.Выпускается в форме таблеток, эффективен при осложненных формах артрита.
- Юнидокс Солютаб.Это таблетки с доксициклином в составе. Их нельзя назначать при болезнях печени, однако заболевания почек не являются противопоказанием.
- Амоксициллин.Существует 2 формы выпуска – таблетки и суспензия для инъекций. Антибиотик противопоказан при инфекционном мононуклеозе.
В эту группу входят препараты широкого спектра действия, которые могут применяться в лечении тяжелых форм артрита. Они эффективны в отношении грамотрицательных и некоторых грамположительных бактерий, урогенитальных инфекций и даже микобактерий туберкулеза.
Фторхинолоны не эффективны при анаэробных бактериях.
Перечень антибиотиков в лечении болезней суставов:
- Ципрофлоксацин. Один из самых действенных препаратов этой группы. Эффективен в отношении воспаления суставов, которое сопровождается инфекциями мочеполовой системы и ЛОР-органов. Препарат не рекомендован к приему пациентам в преклонном возрасте, а также при нарушении мозгового кровообращения.
- Офлоксацин.Эффективен при инфекциях различного происхождения, однако длительное применение антибиотика может привести к повреждению сухожилий.
- Ломефлоксацин.Выпускается в форме таблеток с одноименным действующим веществом. Эффективен, если инфекция попала через пищеварительную систему. Не подходит для пациентов младше 18 лет.
- Норфлоксацин.Чаще всех применяется при артрите, вызванном инфекциями мочевыделительной системы, например, хламидиями, гонореей и другими. Курс лечения 1-2 недели. Таблетки не применяется при тендините и разрыве сухожилий.
Фото с сайта vertex.spb.ru
Это самые безопасные антибиотики для лечения суставов. Они редко вызывают побочные реакции, не оказывают отрицательного воздействия на центральную нервную систему. Наиболее эффективны при туберкулезном и хламидийном артрите.
Представители макролидов в лечении болезней суставов:
- Кларитромицин.Таблетки не подходят для лечения пациентов моложе 12 лет. Действующее вещество быстро выводится из организма, вероятность негативных последствий минимальная.
- Эритромицин.Препарат в форме таблеток и суспензии для инъекций с одноименным действующим веществом. Антибиотик противопоказан при почечной и печеночной недостаточности. Существенным недостатком является развитие устойчивости бактерий к препарату.
- Азитромицин.Препарат останавливает рост патогенной микрофлоры, противопоказан при почечной и печеночной недостаточности. Таблетки нужно принимать раз в сутки, не более 3 дней. Чаще достаточно однократного приема, лечебный эффект продлевается на неделю.
Макролиды не только останавливают развитие инфекционно-воспалительного процесса при болезнях суставов, но и купируют боль.
Особенности лечения антибиотиками при разных видах артрита
Схема лечения и препарат определяется в зависимости от вида воспаления суставов. При ревматоидном артрите эффективны сульфаниламиды и тетрациклины. Их нужно использовать продолжительное время.
Неосложненные инфекционные артриты лечатся за 7-10 дней. Если возбудителем стала кишечная инфекция, то предпочтение отдается препаратам фторхинолоновой группы. Пенициллины и цефалоспорины преимущественно назначаются при стрептококковых, стафилококковых и гонококковых возбудителях. Антибактериальные препараты тетрациклинового ряда эффективны в борьбе с урогенитальными инфекциями.
При гонорейном или реактивном артрите также подойдут медикаменты макролиды и фторхинолоны. Они эффективны также при посттравматичных инфекционных осложнениях.
При болях в суставах назначаются антибиотики широкого спектра действия:
- цефалоспорины – Цефтриаксон, Цефотаксим;
- пенициллины – Амоксициллин;
- макролиды – Азитромицин, Кларитромицин.
После обследования схема корректируется. Подбираются препараты узкой направленности.
В тяжелых случаях, в том числе при гнойном воспалении суставов, антибиотики вводятся парентерально, а именно внутримышечно, внутривенно или внутрисуставно. При неосложненных артритах можно принимать таблетки.
Нежелательные последствия
Антибиотики приносят не только пользу, но и вред. С ними нужно быть осторожным, строго придерживаться дозировки и схемы лечения.
Перед терапией необходимо провести тест на чувствительность к выбранному препарату, чтобы исключить аллергическую реакцию.
Любой антибиотик, независимо от группы и названия, нарушает микрофлору кишечника. Поэтому во время терапии и 1-2 недели после нее необходимо принимать пробиотики. Подойдет Линекс. Лактобактерин, Бифидумбактерин.
Кроме нарушения микрофлоры и аллергии, во время лечения суставов возможны такие последствия:
- снижение иммунитета;
- нарушение работы пищеварительного тракта;
- изменения в системе кровообращения;
- нарушение работы центральной нервной системы;
- негативное воздействие на опорно-двигательный аппарат.
Неважно, применяются антибактериальные препараты с целью лечения суставов или других органов, их воздействие распространяется на весь организм. Одним из осложнений такой терапии может стать то, что начнут болеть суставы после антибиотиков.
Применение антибиотиков в детском возрасте чревато развитием ювенильного артрита.
Если во время лечения начали болеть суставы, необходимо отменить прием медикамента и обратиться к ортопеду или ревматологу. Врач скорректирует схему и назначит витаминные препараты.
Противопоказания
Перед применением антибактериального препарата для лечения заболеваний суставов необходимо ознакомиться с перечнем противопоказаний. Они могут отличаться в зависимости от действующего вещества.
Все антибиотики, независимо от группы, запрещены при индивидуальной непереносимости, а также для беременных и кормящих женщин. Другими противопоказаниями могут стать тяжелые болезни печени, почек, ЖКТ, детский возраст.
Антибактериальное лечение при болезнях суставов продолжительное. Чтобы вылечиться, необходимо выполнять все рекомендации врача. Терапия считается завершенной не после устранения симптоматики, а когда в биологических образцах не будет возбудителя.
Полезное видео про использование антибиотиков для лечения артрита
Список источников:
- Волошин В. П., Еремин А. В., Ошкуков С. А., Литвинов В. В., Дементьев И. М. Местное действие антибиотика при лечении инфекции костей и суставов // Современные проблемы науки и образования. – № 5 – 2015.
- Насонов Е. Л., Ананьева Л. П., Белов Б. С. и др. Рациональное применение антибиотиков в ревматологии. Методические рекомендации. – № 8. – 2008. – 24 с.
- Сидоренко, С. В. Микробиологические аспекты хирургических инфекций. / С. В. Сидоренко // Инфекции в хирургии. – № 1.– 2003. – с. 22-27
- Белобородов, В. Б. Актуальные вопросы антимикробной терапии хирургических инфекций / В. Б. Белобородов // Инфекции в хирургии. – № 1.– 2003. – с. 28-30.
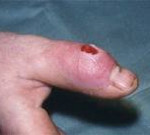
Гнойный артрит – это воспаление всех структур сустава, вызываемое гноеродной микрофлорой. Заболевание проявляется отеком, резкими болями, нарушением функции, местным повышением температуры, а также выраженными симптомами общей интоксикации: общей гипертермией, слабостью, разбитостью, головной болью. Диагноз устанавливается на основании результатов физикального обследования и данных инструментальных исследований (исследование пунктата, рентгенография, МРТ, КТ). Лечение хирургическое – вскрытие и дренирование сустава на фоне антибиотикотерапии.
МКБ-10

- Причины
- Патанатомия
- Классификация
- Симптомы гнойного артрита
- Диагностика
- Лечение гнойного артрита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Гнойный артрит – воспалительный процесс в полости сустава, вызываемый гноеродными микробными агентами. Является тяжелым заболеванием, способным вызывать серьезные отдаленные местные последствия (артроз, контрактура) и становиться причиной распространения инфекции с развитием осложнений, опасных для здоровья и жизни пациента (флегмона, абсцесс, остеомиелит, сепсис). Лечением гнойных артритов нетравматической природы занимаются гнойные хирурги. Лечение артритов, являющихся следствием травмы (открытых переломов, проникающих ран) осуществляют травматологи.

Причины
Контактное распространение микробов может наблюдаться при непроникающей ране в области сустава, гнойничковом процессе, инфицированных ссадинах, абсцессе, флегмоне окружающих тканей и остеомиелите кости, участвующей в образовании сустава. Лимфогенное и гематогенное распространение инфекции возможно при сепсисе, остеомиелите, карбункулах, абсцессах или флегмонах любой локализации, в том числе расположенных на значительном отдалении от пораженного сустава. Кроме того, гнойное воспаление сустава может стать осложнением ряда инфекционных заболеваний, сопровождающихся бактериемией: рожистого воспаления, гонореи, пневмонии, брюшного тифа и т. д. Вторичные гнойные артриты наблюдаются чаще первичных.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки. Реже причиной развития воспалительного процесса становятся гонококки, кишечная палочка, клебсиеллы, протей, пневмококки, сальмонеллы, микобактерии и другие микроорганизмы. Предрасполагающими факторами, увеличивающими вероятность развития гнойного артрита, являются обильное загрязнение ран и открытых переломов, а также снижение общей сопротивляемости вследствие иммунных нарушений, тяжелых соматических заболеваний, истощения, тяжелой сочетанной травмы и т. д.
Патанатомия
Гнойный артрит может развиться в любом суставе, но чаще страдают крупные суставы конечностей: коленные, локтевые, тазобедренные и плечевые. Особенности анатомического строения суставов (наличие изолированной замкнутой полости) способствуют скоплению гноя и распространению гнойного процесса на все структуры сустава, включая капсулу, синовиальную оболочку, хрящи и суставные концы костей. Вместе с тем, многочисленные связи суставной сумки с кровеносной и лимфатической системой создают благоприятные условия для диссеминации возбудителя через кровь и лимфу с возможным развитием сепсиса или формированием гнойных очагов в отдаленных сегментах.
Классификация
В гнойной хирургии и травматологии-ортопедии выделяют два вида гнойных артритов: первичные и вторичные. Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях, открытых переломах, вывихах и переломовывихах, а также являться следствием заноса инфекции при пункции сустава либо при проведении оперативного вмешательства. Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу.
Симптомы гнойного артрита
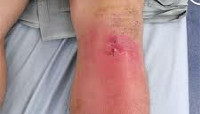
Болезнь начинается остро. Пораженный сустав отекает, становится горячим. Кожа над ним краснеет. В суставе возникают интенсивные боли, через некоторое время приобретающие пульсирующий или стреляющий характер и лишающие больного сна. Пальпация и движения резко болезненны. Наблюдается выраженное нарушение функции, обусловленное болевым синдромом. В течение нескольких дней развивается реактивный отек мягких тканей ниже и выше пораженного сустава. При этом отечность больше выражена в нижележащем сегменте, что обусловлено сдавлением лимфатических сосудов.
Местные признаки артрита сочетаются с ярко выраженными симптомами общей интоксикации. Температура поднимается до фебрильных цифр, часто наблюдается гектическая лихорадка с выраженными ознобами. Пациента беспокоит сильная слабость и разбитость. Возможны головные боли, тошнота, в тяжелых случаях – нарушения сознания. Пульс учащен, при этом его частота нередко не соответствует температуре тела.
При внешнем осмотре конечность отечна, находится в вынужденном положении. Особенно выраженный отек выявляется в области сустава, там же наблюдается местная гиперемия. Ниже кожа часто приобретает синюшный или синюшно-багровый оттенок. Пальпация сустава резко болезненна, возможна флюктуация. Пассивные и активные движения ограничены из-за боли. При опросе, как правило, удается установить наличие инфекционного заболевания, гнойного процесса или травмы в течение 2-3 недель, предшествующих началу болезни.
Диагностика
Диагноз гнойный артрит выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления (увеличение СОЭ, лейкоцитоз со сдвигом формулы влево), пункции сустава с последующим исследованием синовиальной жидкости, а также данных инструментальных исследований.
Жидкость, полученную при пункции, направляют на исследование мазка по Граму, на посев и на определение количества лейкоцитов. Обнаружение микробов в мазке, положительный результат посева, а также наличие лейкоцитов в количестве около 50 тыс. на 1 мл в сочетании с преобладанием сегментоядерных нейтрофилов (даже при отрицательном посеве) является подтверждением гнойного артрита. При этом следует учитывать, что число лейкоцитов в пунктате может значительно варьироваться, и их малое количество не должно быть основанием для исключения гнойного артрита.
Всем больным с подозрением на гнойный артрит назначается рентгенография. На рентгенограммах может выявляться отечность мягких тканей, расширение или сужение суставной щели (как равномерное, так и неравномерное), эрозивные изменения в субхондральной части кости и периартикулярный остеопороз. В начальных стадиях болезни рентгенографическая картина может соответствовать норме, поэтому отсутствие изменений на рентгенограмме также не является основанием для исключения гнойного процесса в суставе. Наряду с традиционной рентгенографией, применяются современные неинвазивные методы, позволяющие оценить состояние мягких тканей: МРТ сустава и УЗИ сустава. При наличии в анамнезе инфекционных заболеваний показана консультация терапевта, инфекциониста, пульмонолога или гастроэнтеролога.

Лечение гнойного артрита
Пациенты подлежат немедленной госпитализации. Назначается антибиотикотерапия. На ранних стадиях (при синовите с отсутствием гноя) лечение консервативное. Накладывается гипс, проводятся пункции сустава с последующим введением антибиотиков. При эмпиеме (гное в суставе) и выраженной интоксикации показана немедленная артротомия с последующим дренированием сустава. При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка с рассечением краев раны, удалением инородных тел и свободно лежащих костных отломков, иссечением нежизнеспособных тканей, широкой артротомией и вскрытием гнойных затеков. При развитии сепсиса необходимо более объемное хирургическое вмешательство – резекция сустава.
Прогноз и профилактика
В исходе часто наблюдаются ограничения движений, артрозы. Профилактическими мерами по предотвращению гнойного процесса в суставе являются ранние операции при остеомиелите, локализующемся вблизи суставов, своевременное вскрытие флегмон и абсцессов, адекватное лечение инфекционных заболеваний, а также правильная организация обработки случайных ран и открытых переломов. Первая помощь при открытых травмах суставов должна быть оказана в ранние сроки. На доврачебном этапе необходимо провести туалет раны (аккуратно смыть грязь с кожи, смазать края раны йодом и наложить асептическую повязку), выполнить иммобилизацию и как можно быстрее доставить пациента в специализированное мед. учреждение.
Читайте также:


