Лечение суставов у женщин после 50 лет
Опорно-двигательный аппарат человека, как ни одна другая система органов, восприимчив к влиянию возраста. После 50 лет в костях накапливаются микроповреждения, минеральная плотность костей снижается, а иммунная система не может адекватно выполнять свою функцию. Это приводит к тому, что у человека болят и опухают суставы преимущественно на ногах.

В чем именно причина данных симптомов? Как вовремя заподозрить и вылечить патологию?
Причины боли в суставах
Стоит разобраться в наиболее частых заболеваниях, вызывающих неприятную симптоматику у пациентов старше 50 лет. К таким болезням относятся:
- Ревматоидный артрит.
- Деформирующий артроз.
- Подагра.
- Остеопороз.
При этих патологиях чаще всего одновременно болят несколько суставов на ногах. Однако отличить заболевания друг от друга можно. Существуют характерные особенности каждой болезни, которые помогут поставить диагноз и начать лечение.
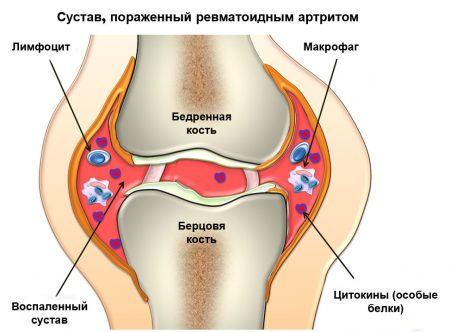
Причины возникновения ревматоидного артрита неизвестны. В механизме развития болезни участвуют собственные иммунные клетки, которые неправильно распознают суставную ткань и атакуют её, вызывая воспаление.
Существует предположение, что заболевание развивается после многочисленных перенесенных инфекций, которые приводят к нарушению работы иммунитета.
Ревматоидный артрит возникает чаще у лиц после 50 лет, поскольку с возрастом в организме накапливаются аутоантитела (белки, вызывающие воспалительную реакцию), а также патологические иммунные клетки. Отягощающим фактором является развитие инвалидности, сопутствующее поражение почек и других органов.
Необходимо вовремя начинать базисное лечение для остановки прогрессирования болезни.
Суставы ног часто вовлекаются в процесс и болят длительно и интенсивно. Чтобы распознать патологию, нужно обратить внимание на следующие признаки:
- Поражение симметрично на обеих конечностях.
- Суставы болят без нагрузки, движения ослабляют интенсивность боли.
- В руках и ногах наблюдается утренняя скованность.
- Заболевание может сопровождаться невысокой температурой, снижением работоспособности, усталостью.
- На поздних стадиях болезни возникают потеря аппетита, снижение гемоглобина, мышечные спазмы.
- Суставы болят периодически: обострения сменяются ремиссией.
Дополнительным диагностическим критерием является раннее вовлечение пальцев рук. Суставы ног обычно болят спустя несколько лет течения артрита. Однако этот симптом необязателен, встречается и атипичное начало болезни.
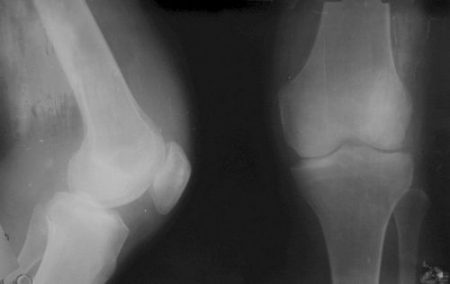
Специфического метода диагностики ревматоидного артрита не существует. Врач должен оценить клинические данные, а также результаты лабораторных и инструментальных методов исследования:
- В биохимическом анализе крови обнаруживают ревматоидный фактор, специфические антитела.
- На ренгене обнаруживают признаки воспаления того или иного сочленения.
- Для дополнительной диагностики применяют МРТ.
- Необходим контроль общего анализа мочи для выявления поражения почек.
Лечение ревматоидного артрита включает базисную и симптоматическую терапию. Последняя включает прием нестероидных противовоспалительных препаратов (Нимесулид, Диклофенак, Найз), которые помогают снять симптомы болезни.
При развитии тяжелого артрита, поражении прилежащих мышц хорошим вариантом является блокада сочленения с помощью анальгетиков или глюкокортикостероидов – гормональных противовоспалительных средств.
Базисная терапия направлена на подавление активности процесса. Эффект от препаратов не виден и не чувствуется. Без симптоматических средств суставы болят как прежде, но именно базисные средства помогут остановить артрит, избежать осложнений. К ним относятся:
- Метотерксат.
- Лефлуномид.
- Азатиоприн.
- Генно-инженерные средства: Хумира, Ремикейд.
При назначении этих средств высока вероятность развития побочных эффектов, но продолжать лечение нужно, откорректировав дозу или сменив препарат.
Еще одной частой причиной боли в суставах после 50 лет является деформирующий артроз (остеоартроз). При этой патологии поражается хрящевая ткань сустава под воздействием микротравм, серьезных ранений и ушибов, других болезней костной и соединительной ткани. Часто вследствие высокой нагрузки страдают суставы ног.
Суставы болят из-за воспаления, развивающегося сначала в хряще, а затем и в костной ткани.
К факторам риска остеоартроза относятся возраст, ожирение, менопауза, остеопороз, артриты инфекционной и ревматической природы, дефицит кальция, других микроэлементов. Если причины действуют в совокупности, вероятность артроза возрастает.
Заподозрить деформирующий артроз достаточно просто. Важно обратить внимание на следующие факторы:
- Асимметричное поражение одного или нескольких суставов.
- Боль, отек усиливаются после движений и проходят в покое.
- По мере прогрессирования симптомы проходят долго, сохраняются ночью.
- С утра может быть скованность, но она продолжается менее получаса.
- Определяются болезненные точки, ощущение треска, нестабильность суставов ног.
- Деформации сустава.
Признаки артроза суставов ног появляются еще на ранних стадиях болезни, но пациенты часто обращаются к врачу уже на этапе деформации. Чем раньше будет проведена диагностика, тем лучше эффект от назначенного лечения.
Установление достоверного диагноза возможно благодаря рентгенографии. На снимке можно обнаружить остеофиты (выросты костной ткани), сужение щели сустава, несимметричность поражения, склероз кости.
Если диагноз не удается подтвердить на рентгене, применяется МРТ или КТ суставов ног.
Лечение артроза длительное и комплексное. Ограничивается нагрузка на сочленения ног, назначается ортопедический режим, лечебная гимнастика и физиотерапия. Если перечисленные меры недостаточно снимают симптомы, прибегают к назначению медикаментозных средств.
Обменные нарушения белка в организме могут приводить к такому заболеванию, как подагра. При этой патологии в крови наблюдается избыточное количество продукта распада белковых молекул – мочевой кислоты. Этот метаболит откладывается в тканях в виде узлов – тофусов, имеющих вид подкожных уплотнений, шишек.
Суставы ног болят при подагре под воздействием двух причин:
- Острая подагрическая атака – попадание в капсулу сочленения большого количества мочевой кислоты, приводящей к нестерпимой боли и чувству скованности.
- Отложение тофусов в области сустава и постепенная деформация сочленения.
Контролировать течение заболевания можно и нужно, иначе болезнь приведёт к инвалидности и нарушению работы внутренних органов.

Подагра имеет ряд отличительных особенностей. Если следующие признаки обнаруживаются у вас, нужно обратиться к врачу ревматологу. Симптомами являются:
- Боль приступообразная, после выведения мочевой кислоты почками, суставы не болят.
- Зависимость проявлений от диеты. Ограничение мяса и алкоголя резко улучшает состояние.
- Обнаружение подкожных узелков уратов – тофусов.
- Сопутствующие заболевания почек.
Такие признаки с большой вероятностью указывают на подагру. Если не обращаться к врачу с подобными симптомами в течение нескольких лет, велика вероятность развития осложнений.
Опытный врач ревматолог сможет без труда поставить диагноз по клиническим данным. Подтвердить подагру помогут следующие методы:
- Повышение уровня мочевой кислоты в крови.
- Обнаружение её солей (уратов) в суставной жидкости.
- Рентгенологическое исследование суставов.
- Микроскопия содержимого тофусов, обнаружение уратов в узлах.
- Признаки поражения почек в общем анализе мочи.
Если подобные исследования оказались положительными, врач приступает к назначению медикаментозной терапии.
Основой купирования симптомов подагры является диета, при которой ограничиваются мясо и рыба, чай, кофе и алкоголь. Снижение поступления пуринов в организм приведет к доказанному терапевтическому эффекту.
При подтверждении диагноза подагры следует одновременно назначить симптоматическое лечение и урикозурические препараты.
Снижение интенсивности проявлений подагры возможно благодаря использованию противовоспалительных средств. Если наблюдается подагрическая атака, выраженную боль можно снять только с помощью цитостатиков, например, колхицина. Препарат обладает рядом побочных действий, поэтому подбором дозировки занимается лечащий врач.
После купирования острого артрита рекомендованы базисные препараты, самым эффективным из которых является аллопуринол. Это урикозурическое средство стимулирует выведение мочевой кислоты почками. Препарат принимается пожизненно в небольших дозировках.
Если после назначения средств возникают выраженные побочные реакции, терапию корректируют.
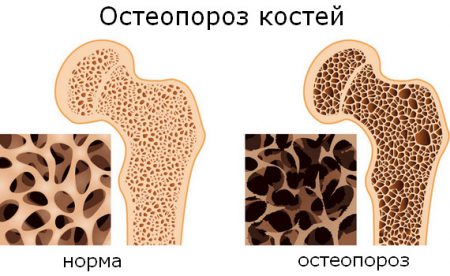
Любую боль в суставах ног после 50 лет следует дифференцировать с остеопорозом. Эта болезнь характеризуется снижением минеральной плотности кости, опорно-двигательный аппарат становится ненадёжным и нестабильным. Возникает неприятная симптоматика.
Если при остеопорозе возникает травма, восстановлению кость поддается с трудом. Самым тяжелым повреждением ног в пожилом возрасте является перелом шейки бедра, терапия которого занимает длительный срок, включает применение хирургических вмешательств.
Заподозрить, диагностировать и лечить остепороз нужно вовремя, чтобы не допустить возникновение травматических осложнений.
При остеопорозе часто возникает болезненность, имитирующая суставные боли. Начинается заболевание с признаков поражения позвоночника, к которым присоединяются симптомы со стороны нижних конечностей. Особенностями являются:
- Снижение роста, сутулость.
- Боль при пальпации позвоночника, спазм мышц спины.
- Частые травмы костей при воздействии низкой силы.
- Редко встречается острое начало. Если развивается эта форма болезни, обязательно поражается позвоночник.
В диагностике также используется исследование крови на уровень кальция и лучевые методы (рентген, КТ, денситометрия).
Основу терапии составляет диета с повышенным содержанием кальция и витамина D. Эти вещества также назначаются в виде медикаментов. Дополнительными лекарствами являются остеохин, кальцитонин, препараты стронция. Перечисленные средства замедляют разрушение костей. Стимулируют рост костной ткани паратиреоидный и соматотропный гормон, соли фтора.
Подбором комбинации средств и дозировки занимается лечащий врач, учитывая данные лабораторных и инструментальных исследований.

Если вы хотите, чтобы артроз заявил о себе как можно позже, нужно соблюдать несколько простых правил – пусть они станут для вас повседневными, войдут в привычку. Тем, у кого заболевание уже диагностировано, они тоже полезны, потому что могут заметно замедлить его прогрессирование. Итак, что же нужно делать?

1. Рассчитывать свои силы
Артроз развивается из-за того, что с возрастом нарушается обмен веществ в хрящевой ткани сустава – ее естественное восстановление замедляется, а разрушение ускоряется. Однако это хотя и главная, но не единственная причина заболевания. Артроз чаще возникает и тяжелее протекает у тех, кто регулярно перегружает суставы во время работы или занятий спортом. Это приводит к микротравмам хряща, которые долго заживают, ведь регенерация затруднена. Если это происходит постоянно, велика вероятность, что хрящевая ткань начнет быстро разрушаться.
Поэтому очень важно чередовать работу и отдых и подбирать адекватную нагрузку. Особенно опасны для суставов подъем тяжестей, прыжки, быстрый бег, любая деятельность, связанная с тряской. В молодости такую активность нужно разумно ограничивать, а после 50–60 лет следует по возможности исключить.

2. Соблюдать технику безопасности
Стать толчком к развитию артроза могут не только регулярные микротравмы суставов, но и одномоментные крупные травмы – переломы костей, растяжения связок и сухожилий, вывихи, разрыв мениска. От них, конечно, не застрахован никто, но особенно часто они случаются у тех, кто не соблюдает технику безопасности.

Если вы решили попробовать новый вид спорта, первое занятие должно быть с инструктором, который расскажет, как правильно выполнять движения, а главное – как падать. В повседневной жизни выбирайте устойчивую и комфортную обувь, зимой она не должна скользить. И, конечно, помните, что любые правила безопасности на производстве написаны не просто так, ими нельзя пренебрегать.
3. В свободное время гулять, а не сидеть перед телевизором
При недостатке физической активности ухудшаются кровоснабжение суставов и их питание. К тому же мышцы, расположенные вокруг суставов и обеспечивающие их стабильность, не тренируются и теряют тонус. Все это приводит к тому, что хрящ с трудом выдерживает даже небольшую нагрузку и может повредиться.
Всего 30–40 минут самой обыкновенной ходьбы в день позволяют уменьшить эти риски. Ставить рекорды не нужно – ходите в комфортном для вас темпе. Или запишитесь на плавание: оно очень полезно для суставов, потому что тренирует их, но при этом не перегружает. Максимально ограничивать активность можно только в одном случае – если у вас случилось обострение артроза. Да и то нужно выполнять специальную гимнастику, которую пропишет доктор.

4. Не переедать
Лишний вес – один из важнейших факторов риска поражения коленных и тазобедренных суставов, а также сустава большого пальца стопы. Из-за избытка килограммов нагрузка на них увеличивается, поэтому их хрящевая ткань быстрее изнашивается.

5. Не сидеть на жестких диетах
Для естественного восстановления хрящевой ткани нужны питательные вещества. Если мы едим слишком мало, их не хватает, и это увеличивает риск артроза. Особенно вредны монодиеты (питание только одним продуктом) и диеты с экстремально низкой калорийностью (менее 1200 ккал).
Если вы хотите сохранить суставы здоровыми, питание должно быть разнообразным и полноценным. Нужно обязательно получать из еды все витамины и минералы (особенно важны сера, кальций, селен). В рационе должно быть достаточно белка и полезного ненасыщенного жира, который содержится в рыбе и растительных маслах.
6. Обращаться к врачу, если возникло недомогание

Препараты дают наибольший эффект на первой и второй стадии артроза, когда хрящ изношен частично. Врач может их назначить и на третьей стадии, когда повреждения уже более выраженные. А вот на четвертой – применение лекарств уже не имеет смысла, потому что хрящевой ткани фактически не остается. Поэтому важно не запускать заболевание. Нельзя терпеть боль в области сустава, надеясь, что она исчезнет сама собой, или списывая недомогание на усталость. Обратиться к доктору нужно в тот момент, когда появляются первые симптомы артроза. А это вопреки расхожему мнению вовсе не болевые ощущения, а чувство скованности в суставе по утрам, которое проходит примерно через полчаса, стоит только расходиться.
Завершение гормональной функции яичников у женщин совпадает с началом климактерического периода и влечет за собой ряд физиологических и психологических проблем. В период менопаузы начинаются сбои в работе эндокринной и вегетативной нервной системы, нарушения нервно-психического состояния, дисфункция опорно-двигательного аппарата.
В данный физиологический период женщины часто жалуются на суставные и мышечные боли, которые мешают нормальной жизнедеятельности и трудоспособности. Лечение боли в суставах при климаксе должно быть комплексным и совмещать фармакологические (гормоны, БАДы, анальгетики, хондропротекторы) и нефармакологические (изменение образа жизни, коррекцию рациона, оптимизацию нагрузок) методы воздействия.
Могут ли болеть суставы при климаксе

Начинается в возрасте 45 лет, но это этот период может варьироваться. У некоторых женщин климакс имеет физиологическое течение, у других – патологическое, со всеми вытекающими последствиями менопаузального синдрома.
После 40 лет (начало биологического периода старения) происходит постепенное нарушение и потеря важных функций организма: ослабевает иммунная защита, организм утрачивает способность адаптироваться к условиям внешнего мира и противостоять инфекции, травмам.
Наблюдаются обратные изменения в репродуктивной системе:
- инволюция, угасание функций яичников – прекращается развитие фолликулов, созревание и овуляция яйцеклетки,
- менструации становятся нерегулярными или полностью завершаются,
- женщина утрачивается способность к деторождению.
С началом климактерического периода происходят гормональные изменения: уменьшается выработка эстрогенов – женских половых гормонов. Они стимулируют развитие матки, маточных труб, влагалища, молочных желез, оказывают биологическое действие на мочевой пузырь, нервные клетки головного мозга, сердце, кожные покровы, слизистые оболочки глаз, органы скелетно-мышечной системы.
Вследствие дефицита эстрогенов в постменопаузальный период начинает разрушаться анатомическая структура опорно-двигательного аппарата. Низкий уровень женских половых гормонов неблагоприятно сказывается на состоянии костной и хрящевой ткани – нарушается обмен веществ, изменяется структура костей и минеральная плотность, они становятся хрупкими, менее прочными. Женщину беспокоят боли, чувство дискомфорта в суставе, ограничение подвижности.
Причины
Появление суставной боли в период менопаузы может быть обусловлено остеопорозом, артритом, артрозом, остеохондрозом, которые служат проявлением замедленного метаболизма, плохой абсорбции белка и кальция, старения сустава.
Суставной синдром начинается вследствие нижеперечисленных факторов риска:
лишнего веса,
Справка. К предполагаемым механизмам развития суставной боли в климактерический период относят генетический компонент. Определение ревматических заболеваний в анамнезе у ближайших родственников повышает риск их возникновения в десятки раз.
Одной из причин, почему во время менопаузы болят суставы, является физиологический процесс старения. С возрастом суставы изнашиваются, теряют эластичность и прочность, что приводит к растрескиванию, обнажению субхондральной кости, появлению кист и остеофитов.
Прогрессирование дегенеративно-дистрофических процессов вызывает болезненные ощущения в патологической зоне и близлежащих органах. Как правило, период старения приходится на возраст 40-50 лет и совпадает с началом менопаузы.
Симптомы
Клиническая картина зависит от этиологических факторов, места поражения, стадии и формы, в которой протекает болезнь, индивидуальных особенностей организма.

Артрит – полиэтиологическое воспалительное поражение суставов, проявляется дисфункцией и деформацией костей скелета, ощущением скованности, изменением амплитуды движений.
Клиника складывается из артралгий, локального повышения температуры, отечности и припухлости.
Остеопороз протекает с изменением структуры костей – они становятся менее прочными. Болезнь длительное время может не проявлять себя. Состояние пациента сохраняется в норме, единственной жалобой будут боли в грудном или поясничном отделе.
Диагностическими маркерами остеопороза является изменение осанки, уменьшение роста человека, ограниченные движения в зоне позвоночного столба. Наиболее опасные проявления патологии —, переломы, которые могут привести к наступлению инвалидности.
Деформирующий остеоартроз приводит к поражению суставной ткани хряща с последующей дегенерацией всех анатомических структур. Патологическое состояние характеризуется болезненными проявлениями, которые возникают под действием определенных факторов и стихают в состоянии покоя. Свойственно ограничение подвижности и хруст в суставах, разрастание остеофитов.
Справка. Остеоартроз чаще поражает большие суставы – коленные, тазобедренные, позвоночный столб, реже в патологический процесс вовлекаются мелкие фаланговые суставы верхних и нижних конечностей.
Лечение
Что делать, если при климаксе болят суставы? Проблему можно решить с помощью фармацевтических средств и коррекции образа жизни. Усилия врачей должны быть направлены на предотвращение разрушения хряща, прекращение боли и воспаления, улучшение функциональности суставов и качества жизни пациента.

Данное условие выполнимо при раннем обращении за квалифицированной медицинской помощью. Врач должен ознакомиться с клиническими проявлениями, провести осмотр пациента, изучить анамнез. И только с учетом выявленных изменений поставить диагноз, выстроить соответствующую терапевтическую схему.
Прием лекарств необходимо начинать под контролем врача с периодическими осмотрами.
Справка. Дополнительно женщина получает рекомендации по организации режима питания и рациона. Также можно использовать советы и рецепты лечения боли в мышцах при климаксе народными средствами в домашних условиях.
При высоких рисках развития остеопороза и других ревматических заболеваний пользу принесут фармацевтические препараты, которые увеличивают плотность костной ткани, регулируют обмен кальция и фосфора, ускоряют процесс сращения костей при переломах. К данной группе лекарств относят биофосфаты, кальцитонин, витамин Д.
Чтобы избавиться от симптомов климакса, необходимо восстановить гормональный фон. Основным методом профилактики и коррекции климактерических расстройств является заместительная гормональная терапия. С данной целью используются эстрогенные средства, которые имеют идентичные химические и биологические показатели с женскими половыми гормонами.
Таким образом, происходит фармакологическая замена утраченной гормональной функции, стимулируется активность эстрогеновых рецепторов. К важным качествам гормонотерапии относят снижение в крови уровня холестерина, замедление нарушения архитектоники костей, регуляцию тонуса гладких мышц.
Прием гормонов может стать причиной развития нежелательных реакций:
- набора лишнего веса,
- появления отеков, связанных с задержкой кальция, натрия и воды,
- повышения артериального давления,
- приступов мигрени и головных болей,
- тошноты и рвоты.
Важно! К последствиям длительного применения гормонов относят риск развития рака матки, синдрома поликистозных яичников, тромбозов.
Заместительная гормональная терапия не проводится при наличии в анамнезе опухолей в печени, почечной недостаточности, тромбофлебита, сахарного диабета, доброкачественных новообразований, кровотечений, повышенной чувствительности к действующему составу.
К препаратам корригирующей гормональной терапии относят биологические активные добавки. Их основу составляют натуральные средства растительного происхождения, способные восполнить дефицит собственных гормонов в организме женщины. Они устраняют вазомоторные и психоэмоциональные симптомы климакса, нормализуют работу яичников, улучшают гемодинамические показатели, активизируют обмен веществ в костной ткани.

В числе преимуществ гомеопатической продукции выделяют хорошую лекарственную совместимость, отсутствие системных побочных реакций, возможность использовать длительным курсом.
Минус – медленный накопительный эффект, поэтому они не рассматриваются как базовые средства.
Самопроизвольное изменение суточной нормы может спровоцировать диспептические расстройства, проявляющиеся рвотой, тошнотой, головными болями.
К средствам симптоматической терапии относят нестероидные противовоспалительные препараты (НПВП). Ориентируясь на параметры болевого синдрома, выбирают удобные лекарственные формы: мази и гели для наружного использования, таблетки, капсулы и порошки для приема внутрь, суппозитории для ректального введения, уколы.
НПВП назначают для купирования болезненных проявлений, сопровождающих течение остеопороза, артритов различного генеза, остеохондроза, бурсита. Дополнительно они оказывают жаропонижающее, антивоспалительное и антиагрегантное действие.
При дегенеративно-дистрофических заболеваниях суставов, протекающих с болезненными ощущениями, оправдано будет назначение хондропротекторов. Основа препаратов – биологически активные компоненты хряща – глюкозамин и хондроитина сульфат.
Лечение климактерического синдрома народными средствами предполагает использование натуральных продуктов растительного и животного происхождения. Существуют многообразные способы воздействия на пораженный сустав. Это мази, настойки, компрессы, растирки, отвары, ванны. Оптимальный способ должен обсуждаться с ортопедом, ревматологом или терапевтом.
Совет. Перед началом лечения целесообразно выполнить аллергопробу, чтобы определить уровень чувствительности к действующим компонентам, минимизировать риск развития аллергического ответа.
Благоприятно воздействует на состояние костно-мышечной системы березовый отвар: увеличивает уровень содержания коллагена, укрепляет кости и хрящи, снимает отечность, оказывает обезболивающее и противовоспалительное действие.
Готовится рецепт по следующей схеме: 2 ст.л. сушеных или свежих почек залить горячей водой, кипятить на медленном огне 10 минут. Лекарство снять с огня, емкость накрыть крышкой и выдержать около часа. Процеженный отвар принимать внутрь по 50 мл каждые 3-4 часа, но не чаще 5 раз день. Продолжительность лечения зависит от скорости ответа организма на проводимое лечение.
Популярностью в купировании суставных болей пользуются следующие рецепты:
Травяные ванны. В емкость для купания засыпать по 2 ст.л. шалфея, душицы, тысячелистника, чабреца и горькой полыни. Для усиления лечебного действия советуют добавить 500 г глины. Принимать ванну в течение 15-20 минут. Курс лечения – 10-12 процедур.
Для уменьшения боли целесообразно использовать продукты с согревающим эффектом: мед, камфору, спирт, перец, горчицу. Они обеспечивают анальгезирующий и противовоспалительный эффект, стимулируют местный кровоток, прогревают нижние слои ткани, ослабляют тоническое сокращение мускулатуры. Долго удерживать тепло способна прогретая соль, крупа, отварной картофель.

Климактерический период у женщин часто протекает с увеличением массы тела. Правильное питание дает возможность нормализовать вес, ускорить обмен веществ, легче перенести менопаузальный синдром, предотвратить появление остеопороза, сократить продолжительность эстрогенного дефицита.
Противопоказано голодание, питаться необходимо часто (5-6 раз в день) маленькими порциями. Меню должно быть разнообразным, с высоким содержанием кальция, калия, магния, железа и других полезных макронутриентов и витаминов, отвечающих за состояние костной ткани.
Справка. В организации правильного питания важно увеличить дневную норму воды. В течение дня необходимо употреблять не менее 2 л жидкости. Это могут быть компоты, фруктовые и овощные соки, отвары, зеленый чай.
Рекомендуется полноценное питание:
- овощи и фрукты в ассортименте, зелень,
- молочная и кисломолочная продукция: молоко, кефир, творог, сыры с низким содержанием жира, яйца,
- разновидности морской рыбы, насыщенные омега-3 и жирными кислотами, красные сорта мяса, птица,
- бобовые (горох, соя, фасоль),
- крупы (гречневая, пшеничная, ячневая, овсяная),
- растительные масла, орехи.
Ограничения касаются жареных и жирных блюд, копченостей, специй, соли, сахара и кондитерских изделий, кофе, крепких спиртных напитков.
Профилактика
Профилактика ревматических заболеваний должна начинаться в юности и продолжаться всю жизнь. Особое внимание ей надо уделить в постменопаузальном периоде.
Необходимо выявить и нейтрализовать возможные факторы риска:
- отказаться от сигарет, крепких спиртных напитков,
- не перегружать организм физическими нагрузками,
- ограничить употребление жирной, копченой пищи, соли, сахара, сладких газированных напитков, избегать стрессовых ситуаций.
Совет. Женщинам после 45 лет советуют систематически проходить плановые обследования для выявления рисков развития заболеваний суставов и возможности их раннего лечения.
При необходимости нужно принимать витамин Д, комплекс витаминов, препараты кальция. Полезно гулять на свежем воздухе, заниматься плаванием, йогой, пилатесом, водной аэробикой. При предрасположенности к остеопорозу возможно профилактическое проведение гормонотерапии.
Заключение
Менопауза означает завершение репродуктивного периода в жизни женщины. Естественно, она испытывает эмоциональное и психическое потрясение, на фоне гормонального дисбаланса активизируются аутоиммунные и инфекционные заболевания, происходит разрушение костной ткани.
При отсутствии своевременной терапии признаки климактерического синдрома могут иметь продолжительное проявление. Современная медицина предлагает различные методы решения проблемы. Главная задача – выбрать оптимальный и наиболее эффективный способ лечения в случае конкретного пациента, поэтому так важно обращение к врачу.
Читайте также:


