Лекарственная красная волчанка какие лекарства вызывают

Представляет собой обратимый волчаночноподобный синдром, который возникает на фоне приема лекарственных препаратов.
Причины
Возникновение лекарственной волчанки может вызывать длительный прием или употребление в высоких дозах различных медикаментозных средств. К лекарственным средствам, способным вызвать этот побочный эффект относятся антигипертензивные, противоаритмические, противотуберкулезные, противосудорожные средства, а также сульфаниламиды и антибиотики, нейролептики.
В большинстве случаев лекарственная волчанка возникает у лиц, у которых имеется артериальная гипертензия, аритмия, туберкулез, эпилепсия, ревматоидный артрит, различные инфекционные заболевания и они принимают перечисленные препараты. Иногда развитие заболевания отмечается у женщин, которые длительно принимали оральные контрацептивы.
Симптомы
В симптоматике лекарственной волчанки преобладают общие проявления, суставной и кардиопульмональный синдромы. Патология может манифестировать остро или постепенно и начинаться с таких неспецифических симптомов, как слабость, недомогание, миалгия, лихорадка, снижение массы тела.
Примерно у 80% пациентов выявляются артралгии, реже – полиартриты. У пациентов, принимающих противоаритмические средства возникают экссудативный плеврит или перикардит, тампонада сердца, пневмонит, асептические инфильтраты в легких. Иногда возникает развитие лимфаденопатии, увеличение печени, появления эритематозных высыпаний на коже.
Основным отличием идиопатической системной красной волчанки от лекарственной волчанки считается то, что при лекарственно индуцированном синдроме редко развивается бабочковидная эритема на щеках, язвенный стоматит, синдром Рейно, алопеции, нефротический синдром, неврологические и психические расстройства, проявляющиеся судорожным синдром и психозами. Вместе с тем, для лекарственной волчанки, которая возникла на фоне употребления апрессина, характерно развитие гломерулонефрита.
Диагностика
С момента возникновения первых клинических проявлений лекарственной волчанки до постановки диагноза нередко может проходить от нескольких месяцев до нескольких лет. В течение длительного времени такие больные могут проходить безрезультатно обследоваться у пульмонолога, кардиолога, ревматолога по поводу отдельных проявлений синдрома. Однако корректная постановка диагноза возможна только при всесторонней оценке клинической симптоматики, сопоставлении признаков болезни с приемом определенных лекарственных средств, проведении иммунологических тестов.
Самыми специфичными лабораторными критериями, которые позволят подтвердить диагноз лекарственная волчанка, является наличие в крови антинуклеарных антител, антинуклеарного фактора, антител к односпиральной ДНК, LE-клеток, снижение уровня комплемента. Менее специфичными для волчаночного синдрома, но высокоспецифичными для системной красной волчанки, являются антитела к ds ДНК, анти-Ro/SS-A, Ат к Sm-антигену, анти-La/SS-B. Дифференциальную диагностику лекарственной волчанки следует осуществлять с идиопатической системной красной волчанкой, злокачественными опухолями легких и средостения.
Лечение
В основе лечения лежит отмена лекарственного препарата, который вызвал лекарственную волчанку. Отказ от опасного медикаментозного средства приводит к постепенному регрессу клинико-лабораторных признаков патологии. Регресс клинической симптоматики происходит в течение нескольких дней или недель после прекращения приема лекарственного средства. Антинуклеарные антитела исчезают медленнее, на протяжении нескольких месяцев. Для устранения суставного синдрома возможно назначение нестероидных противовоспалительных средств. При тяжелом течении патологии и длительной персистенции клинических симптомов обосновано назначение глюкокортикоидов.
Профилактика
Лицам, предрасположенным к развитию аллергии, во избежание развития лекарственной волчанки не следует бесконтрольно принимать медикаменты. Назначение медикаментозных средств таким больным должно быть обоснованным и согласованно с лечащим врачом.
[youtube.player]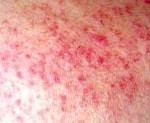
Лекарственная волчанка – обратимый волчаночноподобный синдром, вызванный приемом лекарственных препаратов. Клинические проявления лекарственной волчанки сходны с СКВ и включают лихорадку, артралгии, миалгии, полиартрит, плеврит, пневмонит, гепатомегалию, гломерулонефрит. Диагноз основывается на характерных лабораторных критериях (определении в крови антинуклеарного фактора, антинуклеарных антител, LE-клеток) и связи симптоматики с приемом определенных лекарственных медикаментов. Обычно проявления лекарственной волчанки исчезают после отмены причинно значимого препарата; в тяжелых случаях назначаются кортикостероидные препараты.
Общие сведения
Лекарственная волчанка (лекарственный волчаночный синдром) – симптомокомплекс, обусловленный побочным действием лекарственных средств и регрессирующий после их отмены. Лекарственная волчанка по своим клиническим проявлениям и иммунобиологическим механизмам сходна с системной красной волчанкой. В ревматологии лекарственная волчанка диагностируется примерно в 10 раз реже, чем идиопатическая СКВ. В большинстве случаев лекарственно-индуцированный волчаночноподобный синдром развивается у пациентов в возрасте старше 50 лет, практически с одинаковой частотой у мужчин и женщин.

Причины лекарственной волчанки
Развитие лекарственной волчанки может провоцироваться длительным применением или высокими дозировками большого круга лекарственных препаратов. К медикаментам с известным побочным эффектом относятся антигипертензивные (метилдопа, гидралазин, атенолол), противоаритмические (новокаинамид), противотуберкулезные (изониазид), противосудорожные средства (гидантоин, фенитоин), сульфаниламиды и антибиотики (пенициллин, тетрациклин), нейролептики (хлорпромазин), соли лития, золота и другие препараты. Чаще всего лекарственная волчанка возникает у пациентов, страдающих артериальной гипертензией, аритмией, туберкулезом, эпилепсией, ревматоидным артритом, инфекционными заболеваниями и принимающих перечисленные препараты. Возможно развитие волчаночноподобного синдрома у женщин, длительно применяющих оральные контрацептивы.
Патогенез лекарственной волчанки связывается со способностью названных лекарственных препаратов вызывать в организме образование антинуклеарных антител (АНА). Большую роль в предрасположенности к патологии играет генетическая детерминация, а именно – ацетилирующий фенотип пациента. Медленное ацетилирование данных препаратов ферментами печени сопровождается выработкой более высоких титров AHA и более частым развитием лекарственной волчанки. Вместе с тем, у больных с волчаночным синдромом, индуцированным новокаинамидом или гидралазином, выявляется медленный тип ацетилирования.
В целом вероятность развития лекарственной волчанки зависит от дозы препарата и длительности фармакотерапии. При продолжительном приеме лекарственного средства у 10-30% пациентов, имеющих в сыворотке крови антинуклеарные антитела, развивается волчаночноподобный синдром.
Симптомы лекарственной волчанки
В клинике лекарственной волчанки преобладают общие проявления, суставной и кардио-пульмональный синдромы. Заболевание может манифестировать остро или постепенно с таких неспецифических симптомов, как недомогание, миалгия, лихорадка, незначительная потеря массы тела. 80% пациентов беспокоят артралгии, реже – полиартриты. У пациентов, принимающих противоаритмические средства (прокаинамид) наблюдаются серозиты (экссудативный плеврит, перикардит), тампонада сердца, пневмонит, асептические инфильтраты в легких. В ряде случаев возможно развитие лимфаденопатии, гепатомегалии, появление эритематозных высыпаний на коже.
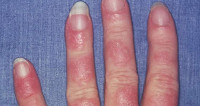
В отличие от идиопатической системной красной волчанки, при лекарственно индуцированном синдроме редко встречаются бабочковидная эритема на щеках, язвенный стоматит, синдром Рейно, алопеция, нефротический синдром, неврологические и психические расстройства (судорожный синдром, психозы). Вместе с тем, для лекарственной волчанки, вызванной приемом апрессина, характерно развитие гломерулонефрита.
Диагностика лекарственной волчанки
От момента появления первых клинических симптомов лекарственной волчанки до постановки диагноза нередко проходит от нескольких месяцев до нескольких лет. В течение этого времени пациенты могут безрезультатно обследоваться у пульмонолога, кардиолога, ревматолога по поводу отдельных проявлений синдрома. Правильная постановка диагноза возможна при всесторонней оценке клинической симптоматики, сопоставлении признаков болезни с приемом определенных лекарственных средств, проведении иммунологических тестов.
Наиболее специфичными лабораторными критериями, указывающими на лекарственную волчанку, служит наличие в крови антинуклеарных антител (антител к гистонам), антинуклеарного фактора, антител к односпиральной ДНК, LE-клеток, снижение уровня комплемента. Менее специфичны для волчаночного синдрома, но высокоспецифичными для СКВ, являются антитела к ds ДНК, анти-Ro/SS-A, Ат к Sm-антигену, анти-La/SS-B. Дифференциальную диагностику лекарственной волчанки необходимо осуществлять с идиопатической СКВ, злокачественными опухолями легких и средостения.
Лечение лекарственной волчанки
Отмена лекарственного препарата, вызвавшего лекарственную волчанку, приводит к постепенному регрессу клинико-лабораторных признаков синдрома. Исчезновение клинической симптоматики обычно происходит в течение нескольких дней или недель после прекращения приема лекарственного средства. Антинуклеарные антитела исчезают медленнее - в течение нескольких месяцев (иногда до 1 года и дольше). С целью купирования суставного синдрома возможно назначение нестероидных противовоспалительных средств. При тяжелом течении лекарственной волчанки, длительной персистенции клинических симптомов обосновано назначение глюкокортикоидов.
Во избежание развития лекарственной волчанки не следует самопроизвольно и бесконтрольно принимать медикаменты; назначение фармакологических средств должно быть обоснованным и согласованным с лечащим врачом. Для предотвращения рецидива волчаночного синдрома необходима адекватная замена причинно значимого препарата альтернативным лекарственным средством.
[youtube.player]- 18144
- 14,3
- 4
- 4
Системная красная волчанка — это мультифакторное заболевание, развивающееся на основе генетического несовершенства иммунной системы и характеризующееся выработкой широкого спектра аутоантител к компонентам клеточного ядра. Молекулярно-генетические основы болезни изучены довольно плохо, в связи с чем специфического лечения до сих пор не создано, а в основе проводимой в клинике патогенетической терапии лежат иммунодепрессанты — глюкокортикостероиды и цитостатики. И вот, после более чем 50 лет попыток разработать специфическое лечение волчанки, произошел сдвиг: Управление по контролю за качеством пищевых продуктов и лекарств США официально утвердило в качестве лекарства от волчанки препарат Бенлиста (Benlysta) на основе моноклональных антител, специфически блокирующих B-лимфоцит-стимулирующий белок (BLyS).
Системная красная волчанка (СКВ) — одно из самых распространённых аутоиммуных заболеваний, в основе которого лежит генетически обусловленное комплексное нарушение иммунорегуляторных механизмов. При заболевании происходит образование широкого спектра аутоантител к различным компонентам ядра клеток и формирование иммунных комплексов. Развивающееся в различных органах и тканях иммунное воспаление приводит к обширным поражениям микроциркуляторного кровяного русла и системной дезорганизации соединительной ткани [1], [2].
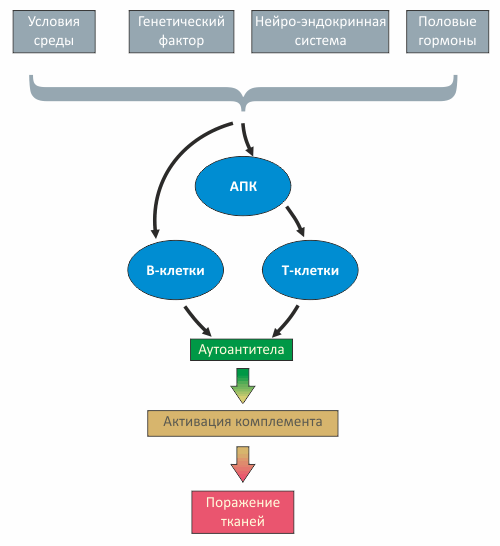
Рисунок 1. Патогенез СКВ
Волчанка во многом связана с нарушениями на уровне пролиферации различных клонов В-клеток, активируемых многочисленными антигенами, в роли которых могут выступать медицинские препараты, бактериальная или вирусная ДНК и даже фосфолипиды мембраны митохондрий. Взаимодействие антигенов с лейкоцитами связано либо с поглощением антигенов антиген-презентирующими клетками (АПК), либо с взаимодействием антигена с антителом на поверхности В-клетки.
В результате поочередной активации то T-, то B-клеток увеличивается продукция антител (в том числе, аутоантител), наступает гипергаммаглобулинемия, образуются иммунные комплексы, чрезмерно и неконтролируемо дифференцируются Т-хелперы. Разнообразные дефекты иммунорегуляции, свойственные СКВ, связаны также с гиперпродукцией цитокинов Th2-типа (IL-2, IL-6, IL-4, IL-10 IL-12).
Одним из ключевых моментов в нарушении иммунной регуляции при СКВ является затрудненное расщепление (клиренс) иммунных комплексов, — возможно, вследствие их недостаточного фагоцитоза, связанного, в частности, с уменьшением экспрессии CR1-рецепторов комплемента на фагоцитах и с функциональными рецепторными дефектами.
Распространённость СКВ колеблется в пределах 4–250 случаев на 100 000 населения; пик заболеваемости приходится на возраст 15–25 лет при соотношении заболевших женщин к мужчинам 18:1. Наиболее часто заболевание развивается у женщин репродуктивного возраста с увеличением риска обострения во время беременности, в послеродовом периоде, а также после инсоляции и вакцинации.
СКВ часто становится причиной инвалидности. В развитых странах в среднем через 3,5 года после постановки диагноза 40% больных СКВ полностью прекращают работать, — в основном, в связи с нейрокогнитивными дисфункциями и повышенной утомляемостью. К потере трудоспособности чаще всего приводят дискоидная волчанка и волчаночный нефрит.
Клинические проявления СКВ чрезвычайно разнообразны: поражение кожи, суставов, мышц, слизистых оболочек, лёгких, сердца, нервной системы и т.д. У одного пациента можно наблюдать различные, сменяющие друг друга варианты течения и активности заболевания; у большинства больных периоды обострения заболевания чередуются с ремиссией. Более чем у половины больных есть признаки поражения почек, сопровождающиеся ухудшением реологических свойств крови [4].
Поскольку молекулярные и генетические механизмы, лежащие в основе заболевания, до сих пор как следует не изучены, специфического лечения волчанки до недавнего времени не существовало. Базисная терапия основана на приёме противовоспалительных препаратов, действие которых направлено на подавление иммунокомплексного воспаления, как в период обострения, так и во время ремиссии. Основными препаратами для лечения СКВ являются:
Для лечения СКВ применяют также препарат моноклональных антител, селективно действующий на CD20 + В-лимфоциты, — ритуксимаб, зарегистрированный FDA для лечения неходжкинской лимфомы. Впрочем, высокая цена этого препарата не позволила ему получить широкого применения при лечении СКВ в нашей стране.
Исследователи, желая специфически блокировать BLyS, сделали ставку на человеческое моноклональное антитело, разработанное совместно с английской биотехнологической фирмой Cambridge Antibody Technology, и названное белимумаб (belimumab). В начале марта 2011 года американское Управление по контролю за качеством пищевых продуктов и лекарственных препаратов (FDA) впервые за 56 лет одобрило препарат, предназначенный для специфического лечения системной красной волчанки. Эти препаратом стал Бенлиста — коммерческое название антитела белимумаба, производством которого уже занимается компания GlaxoSmithKline. До того FDA одобряла для терапии СКВ гидроксихлорохин — лекарство от малярии; было это в 1956 году.
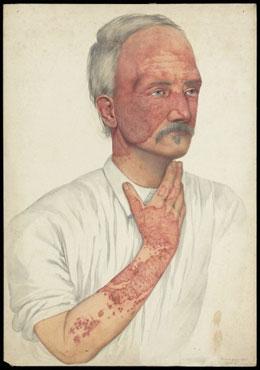
Рисунок 2. Человек, больной системной красной волчанкой (акварель 1902 года кисти Мэйбл Грин). Свое название заболевание получило ещё в средневековье, когда людям казалось, что характерная волчаночная сыпь на переносице напоминает волчьи укусы.
Целенаправленная терапия
Следующие на очереди
[youtube.player]Лекарственная волчанка — это синдром, схожий по проявлениям с волчанкой, который проявляется из-за приема ряда медицинских препаратов. Лекарственная волчанка – это не самостоятельное заболевание, а вид системной красной волчанки. Она диагностируется намного реже, чем идиопатический вид этого заболевания.

Лекарственная красная волчанка имеет такие же симптомы и характер течения, как и системная красная волчанка. Этот синдром обратим, обычно проходит через определенное время после того, как человек перестает принимать провоцирующий медикамент.
Развивается чаще у людей после 50-ти лет, одинаково часто у мужчин и женщин. Бывает реже, чем системный вид этого заболевания.
Причины
Причиной, по которой индуцированная красная волчанка начнет развиваться, называют прием на протяжении продолжительного времени определенного препарата или его неправильная дозировка. При этом у человека в организме вырабатываются антинуклеарные антитела (АНА). В зависимости от ацетилирующего фенотипа у человека может быть особая предрасположенность к образованию такой реакции. Это происходит, если ферменты печени слишком медленно перерабатывают элементы медицинских препаратов.
Какие лекарства чаще всего вызывают такой синдром?
К наиболее распространенным относят препараты от:
- аритмии (новокаинамид);
- туберкулеза (изониазид);
- нейролептики (аминазин);
- антигипертензивные (гидралазин, атенолол и т.п.);
- судорог (дифенин, гидантоин);
- от антибиотиков и сульфаниламидов (тетрациклин, пенициллин);
- оральные контрацептивы;
- эпилепсии.
Больше такой реакции подвержены люди, больные туберкулезом, аритмией, ревматоидным артритом, с нарушениями иммунитета, частыми инфекционными заболеваниями.
Симптомы
О развитии этой патологии будут свидетельствовать следующие признаки:
- потеря веса;
- боли в мышцах в спокойствии или при нагрузке;
- развиваются другие патологии суставов (например, артралгии или полиартриты);
- на коже образуются эритематозные образования;
- синдром Рейно;
- гепатомегалия и лимфаденопатия;
- лихорадка;
- серозиты;
- нефротические признаки;
- слабость и общее недомогание;
- язвенный стоматит;
- сердечная тампонада;
- асептические инфильтраты в легких;
- волосы сильно выпадают.
В зависимости от того, какие препараты вызвали реакцию, у человека могут проявляться разные симптомы.
Диагностика довольно сложна и требует подтверждения многочисленными анализами. Обычно диагноз подтверждается только в течение лет. Наиболее точным критерием, который указывает на наличие этого синдрома, является наличие в крови антител к гистонам, антинуклеарного фактора, антител у односпиральной ДНК, пониженный уровень комплемента и др.
Лечение
Главный способ лечения – отказ от медикамента, который вызывает такую реакцию.

Если возникает сильное поражение суставов, назначают прием нестероидных средств от воспаления. Если симптомы проявляются очень сильно, их могут попробовать купировать глюкокортикоидами.
Чтобы избежать такой реакции нельзя принимать лекарства без назначения врача.
Существуют многочисленные народные методы лечения, однако, заговор от лекарственной красной волчанки вряд ли поможет справиться с симптомами. Лечение должен проводить врач, а народные методы могут быть дополнением терапии.
Может ли лекарственная волчанка перейти в системную?
Вероятность этого крайне мала, однако если человек продолжит принимать лекарство, вызывающее такие признаки, это может быть возможно.
[youtube.player]

Лекарственная волчанка – обратимый волчаночноподобный синдром, вызванный приемом лекарственных препаратов. Клинические проявления лекарственной волчанки сходны с СКВ и включают лихорадку, артралгии, миалгии, полиартрит, плеврит, пневмонит, гепатомегалию, гломерулонефрит. Диагноз основывается на характерных лабораторных критериях (определении в крови антинуклеарного фактора, антинуклеарных антител, LE-клеток) и связи симптоматики с приемом определенных лекарственных медикаментов. Обычно проявления лекарственной волчанки исчезают после отмены причинно значимого препарата; в тяжелых случаях назначаются кортикостероидные препараты.
Лекарственная волчанка

Лекарственная волчанка (лекарственный волчаночный синдром) – симптомокомплекс, обусловленный побочным действием лекарственных средств и регрессирующий после их отмены. Лекарственная волчанка по своим клиническим проявлениям и иммунобиологическим механизмам сходна с системной красной волчанкой. В ревматологии лекарственная волчанка диагностируется примерно в 10 раз реже, чем идиопатическая СКВ. В большинстве случаев лекарственно-индуцированный волчаночноподобный синдром развивается у пациентов в возрасте старше 50 лет, практически с одинаковой частотой у мужчин и женщин.
Причины лекарственной волчанки
Развитие лекарственной волчанки может провоцироваться длительным применением или высокими дозировками большого круга лекарственных препаратов. К медикаментам с известным побочным эффектом относятся антигипертензивные (метилдопа, гидралазин, атенолол), противоаритмические (новокаинамид), противотуберкулезные (изониазид), противосудорожные средства (гидантоин, фенитоин), сульфаниламиды и антибиотики (пенициллин, тетрациклин), нейролептики (хлорпромазин), соли лития, золота и другие препараты. Чаще всего лекарственная волчанка возникает у пациентов, страдающих артериальной гипертензией, аритмией, туберкулезом, эпилепсией, ревматоидным артритом, инфекционными заболеваниями и принимающих перечисленные препараты. Возможно развитие волчаночноподобного синдрома у женщин, длительно применяющих оральные контрацептивы.
Патогенез лекарственной волчанки связывается со способностью названных лекарственных препаратов вызывать в организме образование антинуклеарных антител (АНА). Большую роль в предрасположенности к патологии играет генетическая детерминация, а именно – ацетилирующий фенотип пациента. Медленное ацетилирование данных препаратов ферментами печени сопровождается выработкой более высоких титров AHA и более частым развитием лекарственной волчанки. Вместе с тем, у больных с волчаночным синдромом, индуцированным новокаинамидом или гидралазином, выявляется медленный тип ацетилирования.
В целом вероятность развития лекарственной волчанки зависит от дозы препарата и длительности фармакотерапии. При продолжительном приеме лекарственного средства у 10-30% пациентов, имеющих в сыворотке крови антинуклеарные антитела, развивается волчаночноподобный синдром.
Симптомы лекарственной волчанки
В клинике лекарственной волчанки преобладают общие проявления, суставной и кардио-пульмональный синдромы. Заболевание может манифестировать остро или постепенно с таких неспецифических симптомов, как недомогание, миалгия, лихорадка, незначительная потеря массы тела. 80% пациентов беспокоят артралгии, реже – полиартриты. У пациентов, принимающих противоаритмические средства (прокаинамид) наблюдаются серозиты (экссудативный плеврит, перикардит), тампонада сердца, пневмонит, асептические инфильтраты в легких. В ряде случаев возможно развитие лимфаденопатии, гепатомегалии, появление эритематозных высыпаний на коже.
В отличие от идиопатической системной красной волчанки, при лекарственно индуцированном синдроме редко встречаются бабочковидная эритема на щеках, язвенный стоматит, синдром Рейно, алопеция, нефротический синдром, неврологические и психические расстройства (судорожный синдром, психозы). Вместе с тем, для лекарственной волчанки, вызванной приемом апрессина, характерно развитие гломерулонефрита.
Диагностика лекарственной волчанки
От момента появления первых клинических симптомов лекарственной волчанки до постановки диагноза нередко проходит от нескольких месяцев до нескольких лет. В течение этого времени пациенты могут безрезультатно обследоваться у пульмонолога, кардиолога, ревматолога по поводу отдельных проявлений синдрома. Правильная постановка диагноза возможна при всесторонней оценке клинической симптоматики, сопоставлении признаков болезни с приемом определенных лекарственных средств, проведении иммунологических тестов.
Наиболее специфичными лабораторными критериями, указывающими на лекарственную волчанку, служит наличие в крови антинуклеарных антител (антител к гистонам), антинуклеарного фактора, антител к односпиральной ДНК, LE-клеток, снижение уровня комплемента. Менее специфичны для волчаночного синдрома, но высокоспецифичными для СКВ, являются антитела к ds ДНК, анти-Ro/SS-A, Ат к Sm-антигену, анти-La/SS-B. Дифференциальную диагностику лекарственной волчанки необходимо осуществлять с идиопатической СКВ, злокачественными опухолями легких и средостения.
Лечение лекарственной волчанки
Отмена лекарственного препарата, вызвавшего лекарственную волчанку, приводит к постепенному регрессу клинико-лабораторных признаков синдрома. Исчезновение клинической симптоматики обычно происходит в течение нескольких дней или недель после прекращения приема лекарственного средства. Антинуклеарные антитела исчезают медленнее — в течение нескольких месяцев (иногда до 1 года и дольше). С целью купирования суставного синдрома возможно назначение нестероидных противовоспалительных средств. При тяжелом течении лекарственной волчанки, длительной персистенции клинических симптомов обосновано назначение глюкокортикоидов.
Во избежание развития лекарственной волчанки не следует самопроизвольно и бесконтрольно принимать медикаменты; назначение фармакологических средств должно быть обоснованным и согласованным с лечащим врачом. Для предотвращения рецидива волчаночного синдрома необходима адекватная замена причинно значимого препарата альтернативным лекарственным средством.
[youtube.player]Волчаночноподобный синдром обратимого типа представляет собой лекарственную волчанку, которая спровоцирована приемом медикаментозных препаратов.
Симптоматика подобного заболевания очень напоминает клиническую картину при СКВ: лихорадка, артралгия, миалгия, полиартрит, плеврит, гепатомегалия, гломерулонефрит.
После постановки диагноза потребуется выяснить, на какой препарат организм дал подобную реакцию и отменить его прием.
Природа лекарственной волчанки
Лекарственная волчанка – комплекс симптомов, возникновение которых обуславливается побочными действиями лекарственных средств. Он обратим, то есть, при отмене приема медикамента, спровоцировавшего подобные реакции организма, все симптомы ЛВ уходят.
Лекарственный волчаночноподобный синдром имеет аутоиммунную природу и разнообразную симптоматику. Это усложняет задачу выявления проблемы и подбора адекватного лечения осложнений, которые она вызывает. Ревматология диагностирует лекарственную форму такой болезни в среднем в 10 раз реже, чем идиопатическую системную красную волчанку.
СКВ может возникать у пациентов любого возраста, а волчанка, возникшая после приема препаратов, в большинстве случаев, характерна пожилым людям в возрасте от 50 лет. Оба типа одинаково распространены и у женщин, и у мужчин, то есть половой фактор никоим образом не влияет на особенности возникновения лекарственной волчанки.
ЛВ развивается на фоне продолжительного приема или высоких дозировок большого перечня медикаментозных препаратов, которые назначаются пациентам при терапии разного рода болезней. Заболевания подобного рода характерны пациентам со следующими проблемами:
- артериальная гипертензия;
- аритмия;
- туберкулез легких;
- эпилепсия;
- ревматоидный артрит;
- разного рода инфекционные заболевания.

Перечисленные заболевания лечатся с помощью медикаментов длительным курсом, для чего используются антигипертензивные, противоаритмические, противотуберкулезные, противосудорожные лекарства, сульфаниламиды, антибиотики, нейролептики, соли лития, золота и другие. Это и провоцирует развитие волчаночноподобного синдрома у немалого процента пациентов.
На заметку! Такая проблема может коснуться представительниц прекрасного пола, принимающих оральные гормональные таблетки от нежелательной беременности.
Еще одной причиной проявления волчаночноподобного синдрома является генетическая предрасположенность к патологии. Если пациент принадлежит к ацетилирующему фенотипу, то ферменты его печени крайне медленно и малоэффективно перерабатывают некоторые медикаментозные средства. На фоне такой генетики организм вырабатывает более высокие титры AHA, что и провоцирует развитие волчанки из-за лекарств.
Значительным образом повысить эффективность лечения любого заболевания можно путем внимательного изучения жалоб пациента. Симптомы, проявление которых говорит о наличии у пациента волчаночноподобного синдрома, следующие:
- потеря веса незначительного характера;
- боль и дискомфорт в мышцах как следствие гипертонуса мышечного эпителия в спокойном состоянии и при напряжении;
- патологии суставов;
- эритематозные образования на коже;
- синдром Рейно;
- резкое повышение температуры тела, дрожь;
- редко – гепатомегалия, лимфаденопатия, бабочковидная эритема на скулах лица;
- серозиты на фоне лечения противоаритмическими медикаментами;
- гломерулонефрит на фоне длительного приема апрессина;
- общая слабость;
- стоматит, осложненный язвочками;
- расстройства психического и невротического характера;
- сильная ломкость и выпадение волос.

Если человек замечает высыпания на коже и 2-3 симптома из данного списка, стоит обратиться к врачу для прохождения обследования.
На видео ниже рассказывается о причинах появления и особенностях протекания системных заболеваниях соединительной ткани, которые имеют аутоимунный характер: СВК, волчаночноподобный синдром и др.
Большую роль в устранении волчаночноподобного синдрома играет правильно организованная диагностика. Диагноз ставят на основании консультаций и осмотров следующих врачей:
Каждый из перечисленных специалистов должен осмотреть пациента и выслушать его жалобы. Подтвердить диагноз можно путем сопоставления времени проявления первых симптомов синдрома и принятия лекарственных средств.
Совместно с медицинским работником проводится глубокий анализ клинической картины болезни, осуществляется узкопрофильное иммунологическое тестирование пациента. Это позволит определить сложности состояния больного и обозначить направление его лечения.
При постановке диагноза важно исключить у пациента такие заболевания, как: идиопатическая СКВ, средостения, злокачественные новообразования в легких, поскольку их симптоматика похожа на клиническую картину при волчанке по причине приема лекарств. Только после этого можно отменять препараты, которые нанесли здоровью пациента вред, спровоцировав ЛВ.
Терапия лекарственной волчанки
Ликвидировать проявление СКВ можно путем отмены приема лекарства, спровоцировавшего похожую реакцию со стороны организма человека. На снятие болевого синдрома может уйти от 2-3-х дней до 2-х недель, а для выведения антинуклеарных антител времени потребуется гораздо больше: от месяца до года.

При боли в суставах показаны противовоспалительные нестероидные средства, купирующие симптом. Если же синдром проявляется особенно остро, стоит назначить пациенту препараты-глюкокортикоиды.
Чтобы избежать такой формы волчанки важно придерживаться следующих правил:
- не стоит пить лекарственные средства на свое усмотрение и без назначения профильного специалиста;
- нельзя самостоятельно увеличивать дозу или менять схему приема медикамента, назначенного врачом.
При возникновении волчаночного синдрома, препарат-возбудитель проблемы нужно заменить адекватным аналогом. Подбор аналогичного препарата по фармакологическому воздействию на организм пациента осуществляется исключительно квалифицированным специалистом.
Сделаем выводы
ЛКВ является следствием длительного приема и больших доз медикаментозных препаратов, применяемых для лечения ряда заболеваний. Иммунитет человека не справляется, а собственные клетки организма поедают друг друга.
Симптомы синдрома могут иметь разную интенсивность. При отмене лекарственного препарата-возбудителя волчаночноподобного синдрома, болезнь постепенно регрессирует.
[youtube.player]Читайте также:


