Лфк при ложных суставах
Ложный сустав – это не заболевание, как считают люди далекие от медицины, а рентгенологический термин, означающий патологическую (ненормальную) подвижность костей в определенном отделе скелета человека. Такое нарушение случается в силу различных причин, бывает врожденным и приобретенным. В статье мы рассмотрим каждый вид подробнее, расскажем о причинах, механизме развития патологии и ее лечении.
Классификация ложных суставов
В медицине существует несколько способов классификации ложного сустава, основанных на характере повреждений, отношении к инфекции и других факторах. Рассмотрим классификацию подробнее.
В зависимости от характера повреждения кости травматологи разделяют ложные суставы на 6 категорий.
Некротический ложный сустав. Сопровождается постоянной сильной болью, утратой функций поврежденной конечности и отеками, локализованными в месте повреждения. Возникает в случае, когда при переломе образуются множественные костные осколки и размозжение прилегающих мягких тканей.
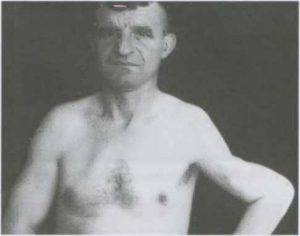
Ложный сустав в области предплечья
Формирующийся ложный сустав (другой термин – замедленная консолидация). Образуется при превышении срока сращивания сломанных костей. Сопровождается сильной болью, усиливающейся даже при незначительных физических нагрузках. Можно распознать на рентгеновском снимке (на фоне слабой костной мозоли будет четко видно линию перелома).
Разрушение костной мозоли. Тип ложного сустава, возникающий при неправильном скелетном вытяжении (методе лечения при переломах). В зависимости от ситуации может иметь признаки тугого или некротического ложного сустава.
Псевдоартроз. Эта патология появляется на месте вывихов или внутрисуставных переломов, например, при травме в области тазобедренного сустава.
В этом случае при обозначении вида ложного сустава принимается во внимание характер образования костной мозоли на месте перелома. Существует два вида.
- Гипертрофический – костная мозоль сильно выражена, прилегающие кровеносные сосуды почти не повреждены, положение костных обломков относительно стабильное. При этом виде ложного сустава боли слабой или средней интенсивности, возможны незначительные физические нагрузки.
- Аваскулярный – костная мозоль выражена слабо, обломки кости имеют незначительное или среднее расхождение, есть признаки остеопороза. Присутствует патологическая подвижность поврежденной руки или ноги, а также деформация.
Аваскулярный ложный сустав, в отличие от гипертрофического, образуется при нарушении питания кости, которое возникло при переломе.
В большинстве случаев ложный сустав создает благоприятные условия для проникновения и размножения патогенной микрофлоры. В итоге возникают воспалительные процессы, а в запущенных случаях – гнойные очаги. В медицине выделяют три типа ложного сустава, осложненных инфицированием.
- Не осложненные – заметных симптомов воспаления нет. Могут относиться к тугим ложным суставам, но есть вероятность появления инфицирования в ближайшее время.
- Инфицированные – имеется явный очаг воспалительного процесса. Инфицированный ложный сустав сопровождается повышением местной температуры, образованием опухоли возле места травмы, повышенной потливостью и недомоганием.
- Гнойный ложный сустав – в области формирования патологии образуются свищи, наполненные гноем. Могут присутствовать воспалительные процессы, инородные тела и другие ухудшающие состояние факторы.
Кроме этой классификации может применяться и другая. Например, в военной хирургии принято делить ложные суставы по характеру повреждения кости – огнестрельный или не огнестрельный. Далее рассмотрим особенности врожденного ложного сустава, так как он не попадает ни под какую категорию и классифицируется отдельно.
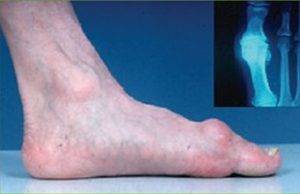
Формирование ложного сустава на пальце стопы
Особенности врожденного ложного сустава
Если у новорожденного ребенка выявляется ложный сустав – это говорит о наличии редкого и сложного заболевания. Основная причина патологии – отклонение во внутриутробном развитии плода. Врожденный ложный сустав имеет две формы.
- Истинная – диагностируется сразу после рождения при осмотре малыша.
- Латентная – на определенном участке костей могут быть обнаружены признаки склероза, в дальнейшем кость ломается на участке ее дисплазии и постепенно образовывается ложный сустав.
Чаще всего врожденный ложный сустав формируется в области голени, реже – в области бедра при вывихе тазобедренного сустава. Латентная форма проявляется после того, как ребенок начинает ходить. В этот период жизни нагрузка на кости увеличивается, что и приводит к перелому с последующим образованием патологии.
Заподозрить неладное можно по следующим симптомам:
- подвижность конечности выше, чем при обычном развитии;
- пораженная конечность непропорциональна по отношению к другой;
- имеются признаки атрофии (слабости) мышц в месте, прилегающем к ложному суставу;
- при прогрессировании патологии ребенок не может полностью наступать на ногу.
Более точный диагноз ставится на основании рентгенографического исследования. На рентгеновских снимках будет отчетливо виден пораженный участок кости, а в некоторых случаях – ее искривление.
Основные причины ложного сустава
Все виды ложного сустава, за исключением врожденного, образуются после переломов. Это единственный фактор, который может спровоцировать развитие патологии. Однако есть еще ряд причин, наличие которых повышает вероятность формирования хряща в области перелома кости. Наиболее вероятные:
- нарушения обмена веществ;
- эндокринные заболевания;
- нарушение кровообращения;
- множественные переломы;
- нарушения иннервации;
- большое расстояние между обломками;
- наличие мягких тканей между двумя частями кости.
Кроме этого, ложный сустав может сформироваться и при неправильной тактике лечения различных переломов. Например, при ранней физической нагрузке, неправильно подобранном противовесе при скелетном вытяжении или действиях, приведших к инфицированию.
Что касается псевдоартроза, то он формируется в случае, если вывих сустава длительное время не лечился. Отдельно стоит упомянуть и о паллиативных операциях, например, при переломе шейки бедра. Если по каким-то причинам сделать эндопротезирование невозможно, то врачи специально добиваются формирования псевдоартроза для обеспечения нормального функционирования конечности.
Симптомы ложного сустава
Клинические признаки описываемой патологии могут отличаться в зависимости от типа ложного сустава, об этом мы писали выше. Обобщим, какими симптомами может сопровождаться нарушение:
- боль различной интенсивности;
- появление опухоли;
- повышение местной температуры;
- признаки интоксикации при гнойном ложном суставе (тошнота, слабость);
- искривление поврежденной конечности.
В большинстве случаев теряются опорные и двигательные функции – пациенты испытывают приступы боли при попытке наступить на поврежденную ногу, конечность не сгибается или наоборот, приобретает патологическую подвижность.
Атрофия мышц в области формирования ложного сустава
Поставить диагноз на основании этих признаков не всегда возможно. Поэтому в медицинской практике применяется инструментальная диагностика и другие мероприятия, направленные на выявление патологии.
Диагностика ложного сустава
Предварительный диагноз врач ставит на основании первичного осмотра и пальпации. На этом этапе обследования можно выявить повышение местной температуры, наличие опухоли и болезненность.
Более полную картину можно установить с помощью рентгенографического обследования. На рентгеновских снимках, сделанных в двух проекциях (прямой и косой), будут отчетливо видны следующие признаки ложного сустава:
- замедленное образование костной мозоли (при этом учитывается время получения травмы);
- патологический остеосклероз (повышение плотности кости);
- наличие в костномозговой полости соединительных пластинок;
- разрастания кости в области формирования ложного сустава (характерный признак гипертрофии);
- искривление костей конечности относительно оси;
- смещение обломков кости;
- остеопороз (патологическое снижение плотности костной ткани).
При грамотном подходе к диагностике проблемы могут понадобиться и дополнительные обследования, направленные на выявление причины формирования ложного сустава.
Лечение ложного сустава
В настоящее время нет медикаментозных препаратов, способных устранить патологию. Это же касается и всевозможных методов народной медицины, применение которых не только бесполезно, но и губительно для организма. Единственными эффективными способами лечения являются хирургическое вмешательство и наложение компрессионно-дистракционного аппарата Илизарова. Кроме того, могут применяться вспомогательные методы, например, ЛФК. Расскажем о каждом способе подробнее.
Техника хирургического вмешательства выбирается врачом и зависит от расположения ложного сустава, его типа и срока с момента формирования. В большинстве случаев операция проводится под общим наркозом. Если не вдаваться в подробности, то ход операции следующий.
- После того, как наркоз подействовал, хирург делает разрез кожи и мышц в области локализации патологии.
- Получив доступ к ложному суставу, врач удаляет фиброзные ткани между частями кости.
- Затем экономно отсекает концы обломков кости.
- Вскрывает костномозговой канал.
- Фиксирует обломки в анатомически-правильном положении.
Чтобы кость быстрее восстановилась, дополнительно к фиксации применяются гомотрансплантаты и аутотрансплантаты.
Подготовка к остеопластике ложного сустава
Остеопластика – это хирургическое вмешательство, целью которого является трансплантация костной ткани для восстановления целостности кости или изменения ее формы. Костная пластика ускоряет сращивание костей при переломах или резекции, поэтому, в большинстве случаев, этим методом завершается операция по устранению ложного сустава.
В качестве материала для последующей пересадки используется часть ребра, большого бедра или подвздошной кости пациента (аутопластика). Значительно реже используются костные ткани другого больного или трупа, обработанные низкими температурами (гомопластика).
При хирургии ложных суставов разной локализации используется костная стружка. Ее помещают вокруг обломков кости, а в дальнейшем поврежденную конечность фиксируют наложением гипса.
Аппарат Илизарова – это сложные инструмент, состоящий из стальных спиц и колец. С его помощью хирург может не только растягивать или сжимать определенные участки кости, но и регулировать скорость сращивания при переломах и операциях. По этой причине аппарат Илизарова часто применяется после хирургического вмешательства по поводу ложного сустава. Имеются клинические доказательства эффективности этого метода.
Установка аппарата Илизарова на поврежденную конечность происходит следующим образом:
- Врач рассказывает пациенту об особенностях методики, берет с него письменное разрешение.
- Блокирует передачу нервного импульса с помощью местной или общей анестезии.
- С помощью специальной медицинской дрели вкручивает в кость две спицы аппарата под углом 90 0 друг к другу.
- Их концы, оставшиеся снаружи, фиксирует с помощью специальных колец.
- Между кольцами устанавливает штанги, с помощью которых и регулируется скорость сращивания костных обломков.
Длительность ношения аппарата Илизарова при лечении ложного сустава зависит от тяжести патологии и эффекта, которого врач планирует достичь. Первые две недели пациент находится в отделении стационара, затем его выписывают домой, не снимая аппарата.
С того момента, как врач начинает регулировать расстояние между кольцами, могут начаться неприятные ощущения. При сильных болях рекомендуют курс обезболивающих препаратов. Для предупреждения инфицирования назначают антибиотики. За самим аппаратом нужен уход, который заключается в дезинфекции металлических частей с помощью медицинского спирта. В домашних условиях можно использовать водку.
При нормальном сращивании кости боль и неприятные ощущения проходят в срок 3-7 дней. Если этого не произошло, нужно обратиться к врачу. В этом случае аппарат снимают, чтобы избежать развития воспалительного процесса и исключить осложнения.
Лечение ложного сустава аппаратом Илизарова
Если процесс протекает нормально и осложнений нет, аппарат Илизарова остается на конечности весь срок лечения. Затем врач его снимает, перекусывает спицы и накладывает гипс. В дальнейшем, для более быстрого восстановления, назначается ЛФК и терапевтический массаж.
ЛФК при ложном суставе
ЛФК (лечебная физкультура) является вспомогательным методом лечения ложного сустава. Физические упражнения подбираются с учетом локализации патологии и результата, которого нужно добиться. Срок назначения ЛФК различный, врач ориентируется на результат обследования, чтобы не начать упражнения раньше времени. В противном случае возможен рецидив образования ложного сустава.
В качестве примера рассмотрим лечебную физкультуру, назначаемую при переломах в области бедра. Она же будет назначаться при локализации ложного сустава бедренной кости. В этом случае срок лечения делится на три периода, каждый из которых отличается видами упражнений.
Комплекс упражнений первого периода ЛФК:
- сгибание и разгибание стопы;
- сгибание и разгибание пальцев ног;
- напряжение и расслабление мышц поврежденной конечности.
Для профилактики развития пролежней, а также укрепления всего организма, назначается дыхательная гимнастика и другие упражнения. Обычно они проводятся под контролем медицинского персонала, который следит, чтобы больной не превысил допустимую нагрузку и не нарушил режим восстановления.
- Вытянуть руки вдоль туловища, поднять их вверх и сделать вдох. Опустить вниз и сделать выдох. Повторить 8 раз.
- Поднять руки перед грудью, согнуть в локтях. Имитировать удары, как в боксе 12 раз.
- Наклоняя голову вперед постараться достать подбородком груди 8 раз.
- Сжимать пальцы руки в кулак при вдохе, разжимать при выдохе – 12 подходов.
- Подтягивать стопу не поврежденной ноги к тазу, не отрывая их от горизонтальной поверхности – 12 подходов.
- Согнуть здоровую ногу в колене 10 раз, не отрывая пятки от горизонтальной поверхности.
- Сгибать и разгибать большой палец ноги 10 раз.
- Закинуть руки за голову на вдохе, вернуться в исходное положение на выдохе – 12 подходов.
- Вдыхая, задействовать мышцы брюшного пресса и грудную клетку (мужской тип дыхания).
- Вдыхать и выдыхать с задержкой дыхания на 2-3 секунды.
- Поочередно напрягать и расслаблять мышцы ягодиц и четырехглавую мышцу бедра.
Во время первого периода ЛФК восстанавливается кровообращение, кровь насыщается кислородом, нормализуются функции внутренних органов. Это облегчает состояние пациента и ускоряет восстановление после операции.
Комплекс ЛФК упражнений при лечении патологий бедра
Второй и третий периоды начинаются с момента наложения гипса. Предыдущие упражнения остаются, но к ним добавляются новые. Положение тела такое же, как и в первом периоде.
- Руки положить на затылок, пальцы сцепить в замок. На вдохе выпрямлять руки, на выдохе возвращать в исходное положение. Требуется 10 подходов.
- Представить, будто вы руками растягиваете резиновый жгут. Подобные движения выполнить 8 раз.
- Мысленно сгибать, разгибать, отводить в сторону ногу в тазобедренном и голеностопном суставах. Мышцы должны напрягаться.
- Взяться руками за край кровати, поднимать туловище вверх на вдохе, опускать – на выдохе. Требуется 10 подходов.
- Взять в руку какой-либо предмет и передать его помощнику, затем принять обратно.
- Дышать, задействовав грудную клетку.
- Согнуть здоровую конечность, упереться руками на край кровати. Осторожно приподнимать таз и загипсованную ногу, опираясь и на здоровую конечность. Требуется 10 подходов, можно с небольшими перерывами.
- С помощью ассистента поворачивать туловище влево и вправо по 6 подходов.
- Подложить под загипсованную ногу кусок фанеры или доску, осторожно давить на нее стопой. Количество подходов до 10 раз.
Все упражнения нужно проводить с помощью медицинского работника или родных. Нужно помнить, что неосторожные движения могут привести к неправильному сращению кости.
На этом этапе пациент уже может приподниматься и переворачиваться, поэтому исходное положение тела разное. Упражнения остаются прежними и к ним добавляются новые.
- Лежа на спине совершать круговые движения руками по 10 раз.
- Поднимать руки вверх на вдохе и отпускать на выдохе по 8 раз.
- Опираясь на руки, затылок и здоровую ногу приподнимать таз и загипсованную конечность по 10 раз.
- Совершать дыхание, задействовав мышцы брюшного пресса. Контролировать вдох и выдох ладонями рук (одну положить на грудь, вторую – на живот).
- Постараться самостоятельно перевернуться на живот, затем вернуться в исходное положение. Нужно хотя бы четыре подхода, но лучше – шесть.
- Лечь на живот, руками и носками стопы опереться о кровать. Отжиматься до выпрямления рук шесть раз. Приподнимать тело нужно на вдохе, а опускать на выдохе.
Во время всего курса ЛФК необходимо принять меры, чтобы не было пролежней. Для этого можно использовать специальные мази или подкладывать под ягодицы и другие уязвимые места противопролежнивые подушечки.
Ложный сустав или псевдоартроз – это серьезная патология, требующая сложного хирургического лечения и длительного восстановительного периода. Без лечения возникает опасность развития некрозов, переломов и других осложнений. Поэтому, если вы обнаружили у себя какие-либо признаки, описанные в статье, обратитесь к хирургу. Врач сможет поставить точный диагноз и назначить лечение только после изучения рентгеновского снимка.
Для того чтобы предотвратить возможные осложнения и не позволить кости срастись неправильно, доктора используют гипс и другие инструменты. Они хорошо фиксируют частицы кости, вытягивают ее. Хотя, есть вероятность, что кость все же не восстановится нужным образом. Бывает, что соприкасающиеся края кости сглаживаются, образуя ложный сустав после перелома голени, например.
О заболевании
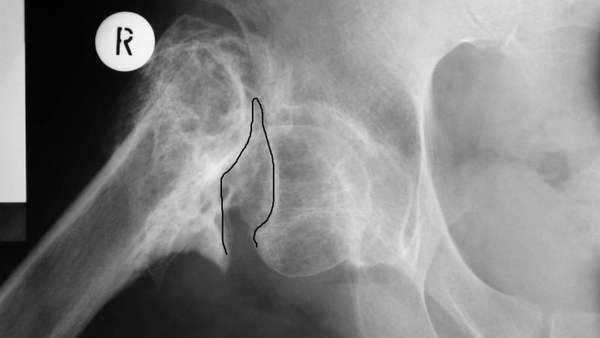
Что такое ложный сустав (фото см.выше) – это патология, которая характеризуется нарушением непрерывности кости с приобретением ею несвойственной подвижности. Наибольшая вероятность возникновения патологической подвижности существует на большеберцовой, лучевой и локтевой кости, меньшая – на плечевой и бедренной зоне.
Также, существует врожденный ложный сустав. Он формируется на голени и является большой редкостью среди врожденных нарушений.
Причины развития
Патологическая подвижность – это следствие плохого сращения костной ткани. Вероятность появления аномалии увеличивается, если между отломков кости находятся соединительные ткани.
Большое расстояние между костными отломками, не своевременная нагрузка, местное нарушение кровоснабжения и воспаление перелома может также спровоцировать появление патологии. Риск появляется, даже если у пациента нарушен обмен веществ, или у него присутствуют эндокринные и инфекционные заболевания, сбои в системе кровообращения.
Аномалия может быть следствием шока или значительной потери крови, многочисленных переломов, тяжелой комплексной травмы, нарушений иннервации в области перелома.
Знаете ли вы: Как лечить тендинит суставов ?
Если ложный сустав появился после травм, то промежуток между фрагментами кости заполнен соединительной тканью. Мало того, когда патология существует достаточно долго, то ее структура видоизменяется. Отломки со временем покрывает хрящевая ткань, от чего приобретается еще большая патологическая подвижность. Внутри щели формируется капсула, которая заполняется потом синовиальной жидкостью.

Фактором развития врожденного ложного сустава может быть сбой в иннервации конкретной части конечности во внутриутробном периоде. В таком случае, пораженная зона заполнена недоразвитой костной тканью. Именно поэтому она в дальнейшем не способна сносить серьезные нагрузки. Хотя, это очень редкое явление для новорожденных.
Классификация
Псевдоартрозы имеют свою систему классификации. Так, их возможно поделить по этиологии, по виду и по типу формирования. По этиологии различают приобретенные и врожденные ложные суставы. По виду псевдоартрозы бывают фиброзные, то есть без потери костного вещества, истинные (фиброзно-синовиальные), а также с костным дефектом (потерей костного вещества).
Читайте также: Как лечить мышечно-тонический синдром
В зависимости от типа формирования ложные суставы могут иметь нормотрофическую, атрофическую и гипертрофическую природу.
Симптоматика аномалии
Приобретенные ложные суставы появляются на месте перелома конечности, и характеризуется несвойственной подвижностью кости. Если формирование костной мозоли происходит на одной из двух костей конечности (к примеру, после перелома лучевой кости), признаки могут быть почти незаметными.
При пальпации пациент не испытывает болевых ощущений, но если очень нагрузить ложный сустав после перелома шейки бедра, то боль будет ощущаться в области прошлого повреждения кости. А вот врожденный ложный сустав обнаружить сразу не получится. Он замечается только тогда, когда малыш пробует ходить.
Диагностика
До того как начать лечение ложных суставов обязательно пройти осмотр у травматолога. Хороший специалист не только проанализирует жалобы пациента, но и проведет основательную диагностику состояния кости. Для этого врачом проводится рентгенологическое исследование, учитывается и то, сколько времени прошло после перелома, насколько тяжелым он был. В ряде сложных случаев доктором назначается томография.

Если прошел относительно небольшой срок, который нужен для восстановления конечности после травмы, то речь идет о замедленной консолидации. Когда срок сращения значительно превышен, то подозрение на псевдоартроз подтверждается.
Подробнее про то, как лечат синдром Шегрена читайте тут.
Кроме того, во время изучения снимков поврежденной конечности становятся явными такие изменения:
Как лечить псевдоартроз
Всем пациентам независимо от вида и сложности болезни показано лечение, которое в первую очередь направлено на повышение тонуса мышц. Также, врачи принимают меры для улучшения кровотока в поврежденной зоне, возвращения всех возможностей больной ноги (если это псевдоартроз бедренной кости) или руки (если ложный сустав появился после перелома лучевой кости).
Чтобы возобновить возможности конечностей, больные проходят курс физиотерапевтических процедур, массажа. ЛФК тоже имеет не маловажную роль в лечении.
Местный способ лечения – это хирургическое вмешательство, которое в будущем облегчает и ускоряет процесс правильного срастания костных отломков. Для этого края кости сближают между собой и обездвиживают.
Кроме этого, специалист во время операции помогает наладить кровообращение в поврежденной области. Более того, проводятся противоинфекционные мероприятия, а также устраняются гнойные отложения, если таковые присутствуют.
Также, в местном лечении можно выделить три основных варианта его проведения:
- компрессионно-дистракционный остеосинтез,
- устойчивый остеосинтез,
- костная пластика.
Тип операции во многом зависит от разновидности псевдоартроза и его место нахождения. Так, если недуг имеет гипертрофическую форму, то операция может быть внеочаговой. А если псевдоартроз атрофический, то для того, чтобы устранить патологию требуется провести пластику.
Дополнительно, учитывается и локализация болезни:
- если очаг находится около сустава, то применяется компрессионно-дистракционный остеосинтез,
- если псевдоартроз развился после перелома шейки бедра, то его лечат посредством интрамедуллярного остеосинтеза,
- если развилась косорукость на фоне перелома лучевой кости, то сначала проводят дистракцию, а потом – пластику,
- когда псевдоартроз появился после перелома плечевой кости, его лечат методом компрессионно-дистракционного остеосинтеза.
Как лечить синдром гипермобильности суставов подробно описано тут
Лечение в рамках этого метода реализуется помощью медтехники, которая корректирует положение фрагментов кости. Во время процедуры конечность должна быть обездвижена. Метод обеспечивает приближение обломков и их сдавливание. Кроме этого, таким способом возможно устранить деформацию и укорочение. Именно поэтому он часто применяется в лечении ложного сустава ладьевидной кости кисти.
Способ включает в себя использование пластин, стержней. Именно благодаря им фрагменты кости фиксируются, обеспечивая тем самым максимально правильное срастание кости.
Для того чтобы наложить фиксаторы хирург обнажает нужную часть кости, но если речь идет о гипертрофическом псевдоартрозе, то восстановление кости происходит без пластики. Но при атрофическом типе болезни такое вмешательство необходимо.
Этот вариант лечения считается самым радикальным из всех. Именно поэтому доктора прибегают к нему очень редко (в частности для того, чтобы убрать ложный сустав ключицы). Он используется, если нужна стимуляция остеогенеза при атрофических ложных суставах.
До того как приступить к решению проблемы путем операции, надо устранить все гнойные воспаления и рубцы. Только после завершения такого подготовительно лечения, по истечении минимум 8 месяцев можно ложиться на операцию.
Реабилитационные меры

Продолжительность реабилитации поврежденной конечности разная. Как правило, она проходит в два-три раза дольше, чем лечение обычного перелома. Обычно, для полного восстановления пациенту нужно немало времени и комплекс процедур. Наиболее часто используемые из них это:
- массаж,
- физиотерапия,
- ЛФК.
Заключение
Ложные суставы и несросшиеся переломы довольно частое явление после перенесенных травм. Также, аномалия может быть врожденной, но встречается она у детей очень редко. На данном этапе развития медицины существует множество способов, как его вылечить.
Различные виды хирургического вмешательства помогут избавиться от дискомфорта и деформации конечностей в большинстве случаев. А после грамотной реабилитации от былой травмы не останется видимого следа.
Ложный сустав – распространенное расстройство, при котором в месте перелома появляется соединительная ткань. Из-за этого поврежденный участок приобретает патологическую подвижность, что доставляет серьезный дискомфорт для пациента.
Данная проблема может быть как первичной, так и вторичной. Чаще всего она возникает на фоне нарушения питания еще во время внутриутробного развития. При приобретенном ложном суставе патология развивается из-за неправильно срастающегося перелома.
Описание
Наиболее важной классификацией ложных суставов является определение характера его появления: он может быть приобретенным и врожденным. Распознать врожденную форму патологии удается только после того, как ребенок начинает активно передвигаться.
Врожденный ложный сустав диагностируется редко, в подавляющем большинстве случаев возникает в нижней трети голени. Приобретенная форма патологии возникает при неправильном сращении сломанной кости.

Спровоцировать это явление могут следующие группы причин:
- Ошибки, допущенные в процессе лечения, — неполное совмещение обломков или устранение зажатых обломками тканей, неправильная иммобилизация;
- Тяжесть травмы – образование ложного сустава возникает при утрате части кости, нагноении, размозжении участка мышечной ткани;
- Анатомические и физиологические особенности – нарушения в кровообращении и трофике негативно сказываются на прочности тканей, препятствуют заживлению.
Спровоцировать развитие приобретенного ложного сустава может недостаток витаминных комплексов в организме. На скорости восстановления костей негативно сказывается дефицит витамина Д. Риск возникновения ложного сустава значительно повышается при переломе у беременных женщин и людей с гормональными нарушениями или расстройством нервной системы. Очень важно провести расширенную диагностику и определить причину такой патологии.
Симптомы
Точные признаки ложного сустава зависят от места, где он находится. Однако распознать такое новообразование можно по общим проявлениям, которые характерны для любой области. Диагностировать отклонение можно по:
- Нарушению походки;
- Боли в месте перелома;
- Деформации поврежденной конечности;
- Нарушению функционирования;
- Неестественному изгибу руки или ноги;
- Снижению мышечного тонуса, атрофии тканей;
- Невозможность удерживать предмет в одном положении двумя руками;
- Отечность поврежденного участка;
- Ограниченная подвижность;
- Увеличение амплитуды движения;
- Отсутствие дискомфорта при пальпации.
Проще всего диагностировать приобретенную форму ложного перелома – человек сразу же замечает изменения и обращается к врачу. Выявить эту патологию у детей удается только после того, как они начинают активно передвигаться.
Классификация
Чтобы подобрать наиболее подходящую тактику воздействия на ложный сустав, необходимо провести расширенную дифференциацию. В первую очередь необходимо определить причины такого изменения. В зависимости от этого параметра выделяют врожденные и приобретенные ложные суставы. Последние делятся на травматические и патологические.
Наиболее важной классификацией является деление новообразований по симптомам. Выделяют ложный сустав:
- Формирующийся – диагностировать его удается до момента полноценного образования ложного сустава. При рентгенологическом исследовании удается четко определить границы перелома и костную мозоль. Отличается появлением болезненных ощущений при пальпации.
- Фиброзный – на концах поврежденной кости скапливается фиброзная ткань, которая четко просматриваться на КТ. Распознать такое состояние можно по ограниченной подвижности суставов.
- Некротический – возникает после ранений или переломов, которые имеют высокую вероятность к развитию некроза. Чаще всего возникает при повреждении бедренной кости или таранной шейки.
- Псевдоартроз костного регенерата – возникает при развитии остеотомии берцовой кости, ее недостаточной иммобилизации или растяжении мышц.
- Истинный – формируется на одной кости из-за ее чрезмерной подвижности. На острие формируется гиалуроновый хрящ, со временем возникает околосуставная сумка с жидкостью.

При оценке течения дегенеративных процессов выделяют неосложненные и инфицированные ложные суставы. В первом случае заболевание протекает без образования гноя и воспалительного процесса, во втором – присоединяется инфекция, возникают признаки заражения организма.
Особенности врожденных ложных суставов
Ложный сустав у детей – редкое явление, которое возникает у 1 ребенка на миллион. Такое сложное заболевание требует незамедлительной коррекции. Причиной возникновения данной патологии является нарушение развития костного скелета во время развития в утробе матери. Врожденная патология может быть двух форм:
- Истинная – диагностируется сразу же после рождения во время первого осмотра.
- Латентная – признаки патологии скрыты, после рождения проявляются симптомы склероза. Со временем участок кости надламывается, происходит постепенное формирование ложного сустава.
Поспособствовать проявлению патологии способен вывих тазобедренного сустава. Первые признаки латентной формы отклонения возникают после того, как ребенок начинает активно передвигаться. По мере возрастания нагрузки на костный скелет такой сустав ломается, что приводит к серьезным осложнениям. Распознать признаки врожденного ложного сустава можно по:
- Чрезмерной подвижности конечности;
- Проявлениям атрофии мышечной ткани в определенном месте;
- Переносу массы тела на одну ногу, так как ребенок не может полностью наступить на патологическую конечность;
- Непропорциональности размеров конечностей.

Однозначно определить ложный сустав позволит только расширенное диагностическое обследование. С его помощью специалист точно скажет, что спровоцировало отклонение. После этого он назначит эффективное и безопасное лечение.
Диагностика
При комплексном подходе диагностировать ложный сустав достаточно просто. Для этого необходимо обратиться к квалифицированному травматологу. Он соберет подробный анамнез, после чего отправит пациента на расширенное диагностическое обследование. В первую очередь ему необходимо узнать, имеются ли у пациента переломы, как давно они зажили, как долго восстанавливались кости. Если ложный сустав удалось диагностировать до момента полного формирования, избавиться от него получится гораздо быстрее.
Чтобы подтвердить диагноз, пациенту необходимо пройти прямую и боковую рентгенографию. В особо запущенных случаях дополнительно назначается исследование сустава в косых проекциях.

На рентгеновском снимке специалист сможет определить сглаживание и закругление обломков кости, отсутствие мозоли. Диагностировать ложный сустав удается по образованию замыкательной пластины в патологическом месте. При детальном изучении такого образования специалист определяет сужение костных фрагментов, а также утолщение отломков. При правильном сращении костей. Один обломок становится вогнутым, другой – выпуклым.
Методы лечения
Чтобы избавиться от ложного сустава, необходимо комплексно подойти к решению проблемы. Назначать все процедуры должен исключительно квалифицированный лечащий врач. Он поможет восстановить непрерывность костной ткани, избавит человека от произошедших деформаций. Благодаря этому конечности удастся вернуть ее физиологические функции. При определении тактики терапии нужно учитывать характер образования, а также индивидуальные особенности организма.
Важно, чтобы лечение включало в себя следующие мероприятия:
- Общие лечебные действия – позволяют восстановить мышечный тонус, способствуют укреплению всего организма. Они необходимы для ускоренного заживления поврежденной конечности. Они заключаются в проведении различных физиотерапевтических процедур: иглоукалывания, грязелечения, парафинировании, магнитной терапии, УВЧ, воздействии токами, массажа.
- Местные воздействия – способствует активизации восстановительных процессов, ускоряет регенерацию кожного покрова и заживление отломком. Использование медикаментозных препаратов способствует нормализации кровообращения, профилактике гнойных осложнений. Это помогает снизить скорость дегенеративных процессов.
- КДО – помогает уменьшить расстояние между поврежденными отломками, избавиться от деформации конечности и ее укорочения. Процедуры проводятся при помощи специальных аппаратов. Важно, чтобы конечность во время воздействия была прочно зафиксирована.
- Устойчивый остеосинтез – патологическому суставу необходимо обеспечить полный покой. Это обеспечивают фиксаторы, которые помогают добиться полной неподвижности. Благодаря этому удается полностью срастить кости, восстановить их целостность без хирургического вмешательства.
- Костную пластику – наиболее радикальный метод воздействия, которой проводится в качестве терапии псевдоартроза. Перед хирургическим вмешательством необходимо избавиться от воспаления или имеющегося гноя, подавить активность любых вирусов и бактерий в организме. В ходе процедуры специалист иссекает ложный сустав, на его место устанавливает металлическую пластину.

Выбор определенной тактики лечения ложного сустава зависит от вида поражения.
Если образование успело полноценно сформироваться, то обойтись без хирургического вмешательства невозможно. Подобные операции не проводятся в детском возрасте, так как в этот период костная ткань активно растет. Обычно вмешательства назначаются по достижению 14-летнего возраста, по мере роста может потребоваться дополнительная операция для замены металлической пластины. При комплексном подходе и соблюдении рекомендаций врача избавиться от ложного сустава получится без хирургического вмешательства.
Для успешной терапии заболевания нужно учитывать некоторые особенности:
- При появлении околосуставной сумки проводится КДО;
- Если ложный сустав возник на бедренной кости, пациенту назначается интрамедуллярный остеосинтез;
- При псевдоартрозе большой берцовой кости назначается закрытый тип компрессионно-дистракционного остеосинтеза;
- Патология на лучевой кости требует аппаратного вытяжения и костной пластики;
- При повреждении лучевой кости предплечья проводится аппаратная дистракция и костная пластика.
Реабилитация
Терапия ложного сустава предполагает длительный реабилитационный период. Он необходим для восстановления кровообращения, нормализации питания тканей, а также ускоренного заживления поврежденных тканей. Наибольшую важность представляют следующие процедуры:
- Лечебная гимнастика – позволяет вернуть организм к привычной активности, способствует постепенному нарастанию мышечной ткани.
- Массаж – ускоряет кровообращение, благодаря чему восстановительный процесс протекает быстрее.
- Физиотерапевтические процедуры – позволяют ускорить процесс восстановления, избавляют от болезненности и дискомфорта.
- Фитотерапия – лечение целебными травами. Употребление различных отваров и настоев благоприятно сказывается на всем организме, способствует более быстрому восстановлению и купированию болезненных ощущений.




При организации восстановления у пожилых людей количество физиотерапевтических процедур и занятий ЛФК снижается – важно не перенапрягать организм. Ускорить заживление поможет прием различных витаминных комплексов. Они улучшают кровообращение, повышают трофику и напитывают организм полезными микроэлементами.
Читайте также:


