Лихорадка и папулезная сыпь
ЛИХОРАДКИ, СОЧЕТАЮЩИЕСЯ С СЫПЯМИ
Эта группа лихорадок наиболее многочисленна, но к тому же и весьма вариабельна. Последнее объясняется тем, что при многих лихорадочных заболеваниях экзантемы возникают лишь при тяжелых и среднетяжелых формах болезни. Легкие же формы могут протекать без сыпи. Кроме того, далеко не каждому заболеванию свойствен тот или иной характер сыпи, которая может проявляться в макулезной, папулезной, уртикарной или геморрагической формах.
Наиболее многочисленную группу лихорадочных заболеваний, сопровождающихся высыпаниями, составляют заболевания инфекционной природы — бактериальной, риккетсиозной или вирусной этиологии.
Стафилококковая инфекция со скарлатиноподобным синдромом. Клиническая картина этой инфекции и скарлатины настолько похожа, что здесь целесообразно будет сказать лишь о дифференциально-диагностических признаках. Так, при стафилококковой инфекции почти всегда имеется первичный стафилококковый очаг (инфицированная рана, ожоговая поверхность, панариций, флегмона, фурункул, периодонтит и др.), после которого на 3—4-й день появляется сыпь; интенсивность сыпи уступает скарлатинозной, она держится 1 — 2 дня; зев умеренно гиперемирован, увеличение передних шейных лимфоузлов выражено незначительно.
Краснуха начинается после инкубационного периода, который продолжается 15—21 день.
Продромальный период длится 1-2 дня и характеризуется незначительным подъемом температуры тела, несильным насморком, незначительным кашлем и, иногда, умеренно выраженным конъюнктивитом. Типичным симптомом является припухание за 1—3 дня до появления сыпи затылочных, задних шейных и других лимфатических узлов, которые достигают величины фасоли, уплотняются, становятся болезненными, но перестают пальпироваться через несколько дней после угасания сыпи. В 1-й или на 2—3-й день от начала заболевания на лице, шее, а затем и на всем теле появляется сыпь, которая локализуется преимущественно на разгибательных поверхностях конечностей, ягодицах, спине. Сыпь состоит из бледно-красных пятен круглой или овальной формы, от 1 до 4 мм в диаметре, иногда слегка приподнимающихся над уровнем кожи. Сыпь держится 2—3 дня, исчезая без пигментации или шелушения. Одновременно исчезает и лихорадка.

Ветряная оспа проявляется после инкубационного периода, продолжающегося от 11 до 21 дня. В продромальном периоде (1—172 сут) возможно некоторое недомогание, сопровождающееся субфебрильной температурой тела. Температура тела поднимается, вслед за этим начинается высыпание, появляющееся сначала на волосистой части головы, лице, а затем на туловище и конечностях (рис. 20). В период высыпания увеличиваются все лимфатические узлы, достигая размеров крупной горошины, но оставаясь безболезненными. Возникая в виде макулопапулезных элементов, сыпь па протяжении нескольких часов превращается в везикулы размером от булавочной головки до крупной горошины. Везикулы подсыхают через 1 — 2 дня, образуя бурые корочки, отпадающие через 1—3 нед. Температура тела снижается на 3—5-й день от высыпания. Возможны клинические варианты в виде абортивного течения, пустулезной формы сыпи, буллезной формы, гангренозной и геморрагической.
Синдром Кроет и — Джанотти возникает при инфицировании детей в возрасте 5 мес—15 лет вирусом В инфекционного гепатита. Заболевание начинается остро, с повышения температуры тела до 38-39 °С и появления сыпи либо одновременно на руках и йогах, либо на ногах, руках, лице. Сыпь в виде красных или медно-красных папул, 1—2 мм в диаметре, выступает над кожей. Через несколько дней в центре каждой папулы возникает шелушащийся кружок. Элементы сыпи бледнеют и исчезают спустя 4—6 нед. Если отмечается увеличение паховых и подмышечных узлов, а также спленомегалия, то почти всегда обнаруживается безжелтушный гепатит.
Паратифы А и В дают сходную в общих чертах клиническую картину, отличаясь, однако, более легким течением.
Своеобразную группу составляют так называемые эритемы, объединяемые общим признаком — покраснением кожи в виде пятен, обусловленных нарушениями кровообращения в результате инфекционных, аллергических и других процессов. При растяжении кожи или надавливании на нее эритема исчезает полностью или почти полностью. Фактически все пятнистые сыпи, о которых мы говорили (розеолезная, коревая, краснушная), могут быть отнесены к эритемам. Однако существует ряд лихорадочных заболеваний, сопровождающихся весьма своеобразными эритемами.
Внезапная экзантема (exanthema subitum) встречается редко, в основном у детей раннего возраста. Спустя 3— 7 дней инкубационного периода остро повышается температура тела и возникают умеренные симптомы интоксикации. Через 3-4 дня температура тела критически падает, а на туловище, спине, затем животе, груди и на конечностях появляется мелкопятнистая бледно-розовая сыпь на неизмененном фоне кожи. Сыпь держится 2—3 дня.
Многоформная экссудативная эритема (exanthema exsudativum multiforme), как идиопатическая, так и симптоматическая, встречается у детей старшего школьного возраста и у подростков в период полового созревания. Начало заболевания проявляется ангиной, жалобами на боли в суставах, лихорадкой; редко, но могут быть симптомы поражений желудочно-кишечного тракта, нервной системы, сердца, легких. Одновременно на лице, шее, тыле кистей, предплечьях, голенях возникают эритематозные пятна, папулы, везикулы, пузырьки. Основным элементом является эритематозная папула, вскоре бледнеющая в центре, но сохраняющая по периферии красный и синюшный цвет. Заболевание носит сезонный— весенне-осенний характер.
Эритема девятого дня (erythema drei nonae)—высыпание, наблюдаемое на 7—11-й день после приема лекарственного препарата. Сыпь может симулировать скарлатинозную, коревую или краснушную и сопровождается подъемом температуры тела, головной болью, лихорадкой.
Синдром Стивенса — Джонсона (полиморфная экссудативная эритема Хегглина, мажорная многоформная экссудативная эритема, многоформная околоотверстная эритема) по праву относится к разделу эритем и расценивается как гиперергическая реакция на инфекционный или токсический (лекарственный) агент. Многоформная экссудативная эритема, синдром Стивенса — Джонсона и Лайелла (пузырчатая эритродермия с эпидермолизом) могут считаться клиническими формами одного н того же заболевания. Болезнь начинается остро, с высокой лихорадки, катаральных явлений, недомогания. На 4—5-й день температура тела повышается до 39-40°С, возникает эритематозно-папулезная или везикуло-буллезная сыпь на красной кайме губ, воспаляется слизистая оболочка носа с появлением слизисто-гнойно-кровянистых выделений, отмечаются отечность век с таким же отделяемым, перианальное и периуретральное воспаление, полиморфная эритема на шее. На 8—10-й день температура тела спадает, стихают воспалительные изменения слизистых оболочек. Выздоровление наступает через 3—4 нед.
Везикулезный риккетсиоз (rickettsiosis vesiculosa) — болезнь, вызываемая риккетсией, передаваемой через укусы клещей, живущих на домашних мышах и крысах. Инкубационный период 10—12 дней; к концу периода на месте укуса клеща появляется папула, после которой развивается некроз со струпом и эритематозиым венчиком. Болезнь начинается с лихорадки, озноба, обильного пота, головной боли и болей в мышцах. Спустя 1-3 дня возникает макуло-папулезная сыпь, сменяющаяся папуло-везикулезной.
Продолжительность болезни — 5—8 дней.
Марсельская лихорадка (febris mediterrania) также вызывается риккетсией, передаваемой клещом, живущим на собаках. Инкубационный период длится от 3 до 10 дней. К общим с везикулезным риккетсиозным симптомам добавляются конъюнктивит и гиперемия зева. Макуло-папулезная сыпь с вторичными геморрагиями появляется на 3—5-й день лихорадки, распространяясь по всему телу, не щадя ладоней и подошв. Период реконвалесценции продолжительный.
Болезнь Кавасаки (слизисто-кожный лимфатический синдром) встречается у детей в возрасте от 2 до 10 лет; начинается с высокой лихорадки, продолжающейся 12—36 дней, конъюнктивита, интенсивной эритемы пальцев верхних и нижних конечностей, сочетающейся с макулярными эритематозными высыпаниями па лице, шее, верхних отделах туловища и на дистальных отделах верхних и нижних конечностей. Слизистая оболочка рта гиперемирована, язык — малиновый. Одновременно возникает острый лимфаденит, преимущественно шейный, характерны диарея, кардиомегалия, нарушения сердечного ритма.
Содоку (болезнь крысиного укуса) возникает спустя 5— 14 дней после укуса крысой. Начинается с регионарного лимфаденита, сочетающегося с лимфангитом. О генерализации процесса свидетельствует лихорадка, носящая интермиттирующий или волнообразный характер. Приступы лихорадки продолжительностью 2—5 (1—10) дней начинаются с озноба и кончаются потами. На фоне лихорадки возникает сыпь макуло-эритематозного или макуло-папулезного характера. Отдельные пятна сыпи округлой формы, красноватого или синевато-красного цвета хорошо отграничены от окружающей бледной кожи. Иногда пятна сливаются. Сыпь отсутствует на ладонях, подошвах и волосистой части головы. Сыпь усиливается в пиретические и угасает в апиретические периоды. Характерна краснота век на фоне бледного лица. В триаду признаков генерализации входит и гиперплазия лимфатического аппарата.
Отдельную группу заболеваний, при которых лихорадка сочетается с кожными сыпями, составляют коллагенозы. К последним относятся ревматизм, системная красная волчанка, ревматоидный артрит, нодозный периартериит, дерматомиозит и склеродермия. Всем этим заболеваниям соединительной ткани, характеризующимся прогрессирующим течением, аллергическими проявлениями, похуданием больных и необычайным полиморфизмом клинической картины, свойственны стойкие лихорадки неправильного типа, иногда сопровождающиеся ознобами. Кожные сыпи, общие для всех, носят аллергический характер, проявляясь в виде уртикарных, эритематозных и других высыпаний. Вместе с тем каждая нозологическая форма обладает чертами, присущими только ей.
Ревматоидный артрит заслуживает рассмотрения в этом разделе лишь из-за двух его форм: суставно-висцеральной с непрерывно рецидивирующим течением (болезнь Стилла) и аллергического субсепсиса Висслера — Фанкони.
Болезнь Стилла у большинства детей начинается остро, с высокой лихорадки, артропатий, появления сыпи. Иногда за 1 — 2 нед — 3 мес до острого начала возникают предвестники в виде недомогания, эфемерных сыпей, субфебрилитета, артралгий. Лихорадка, достигшая в начале болезни высоких цифр, носит в большинстве случаев неправильный характер, но по мере прогрессирования суставного синдрома (опухание суставов, резкая болезненность) проходит. Аллергическая сыпь полиморфна, может напоминать аннулярную эритему, но носит более грубый характер, чем при ревматизме. Возможны уртикарные и макуло- папулезные сыпи. Характерны лимфаденопатия, сплено- и гепатомегалия, кардит.
Аллергический субсепсис Висслера — Фанкони начинается с высокой температуры тела при ремиттирующем или гектическом типе лихорадки. Длительность последней — от 2—3 нед до нескольких месяцев. Возможны ознобы и потливость. Сыпь носит выраженный аллергический характер, отличаясь полиморфизмом и обильностью. Суставной синдром является нестойким. Часто встречаются неврологические жалобы в виде болезненности по ходу нервных стволов. Отмечается лимфаденопатия.
Подозный периартериит. Заболевание редко наблюдается у детей раннего возраста. Начинается, как правило, остро, с высокого подъема температуры тела. Характер температурной кривой неопределенный. Лихорадка может сочетаться с ознобами и профузными потами. Сыпи носят аллергический характер (уртикарии, пурпура, петехии).
Дерматомиозит. Болезнь начинается у трети больных настолько остро, что дети или родители могут точно назвать день начала заболевания. Наряду с повышением температуры тела, катастрофически нарастают мышечная слабость и мышечный болевой синдром. Появляется лиловая поясная эритема с отеком, наиболее часто в параорбитальных областях, распространяясь на поверхность носа, щеки, лоб, виски, ушные раковины. От эритемы при системной красной волчанке дерматомиозитная отличается отсутствием воспалительной яркости. Возникают симметричные эритематозно-лиловые пятна над разгибательными поверхностями пястно-фаланговых, коленных, локтевых суставов. На коже могут появляться петехии, телеангиэктазии на ладонях. Одновременно могут возникать коре- и скарлатиноподобные сыпи.
Склеродермия — заболевание, при котором лихорадка, как правило, встречается лишь в стадии предвестников, а в период прогрессирования болезни наблюдается непостоянно; на первый план выступают изменения кожи, проходящие 3 стадии: отека, индурации и атрофии. Сыпи аллергического характера отступают на 2-й план, уступая 1-е место специфическим склеродермическим поражениям кожи.
Если в предыдущем изложении мы приводили лихорадочные заболевания, при которых сыпь является почти облигатным симптомом, то сейчас мы остановимся на заболеваниях, которые могут сопровождаться кожными высыпаниями.
Возвратный тиф — при этом заболевании возможно появление сыпи в виде розеол, петехий или крупнопятнистых эле- мёй^бв.
Лихорадочные заболевания, сопровождающиеся геморрагическими высыпаниями. При многих вышеупомянутых заболеваниях тяжелые формы, сопровождающиеся интоксикацией, нередко протекают с геморрагическим высыпанием; в этом же разделе мы рассмотрим те нозологические формы, при которых геморрагическая сыпь является патогномоничным симптомом.
Вирусная геморрагически-почечная болезнь (геморрагическая лихорадка с почечным синдромом, ГЛПС, геморрагический инфекционный нефрит) относится к зооантропонозам и вызывается вирусом. Заболевание, относительно редко поражающее детей, отличается выраженной сезонностью (осенне-весенней) и эндемичностью (Европейский и Дальневосточный регионы). После 13—15 (4—46) дней инкубации остро возникает лихорадка (39-40°С), продолжающаяся в среднем 4—9 дней. Температура тела высокая и снижается по литическому типу. Характерны жалобы на резкую головную боль, озноб, иногда потливость. Отмечается гиперемия лица с первых же дней болезни, сочетающаяся с пастозностью век, губ и носа. Геморрагическая сыпь, состоящая из групп петехий, появляется к 6—7-му дню, локализуясь в области большой грудной мышцы, реже — в верхних отделах трапециевидной мышцы. Размеры петехий — от точечной до 3—5 мм. Сыпь держится до 4—5 сут, постепенно угасая. На 2—3-й день определяется поражение почек, которое начинается с жалоб на боли в пояснице, возникновения олигурии и появления в моче белка, цилиндров и многочисленных круглых эпителиальных клеток.
Крымская геморрагическая лихорадка характеризуется острым началом с подъемом температуры тела до 39°С и выше, головной болью, тошнотой, болями в конечностях. На 2-й день появляется петехиальная сыпь (иногда розеолезно-папулезная) на боковых поверхностях груди и живота. Лихорадка снижается к 7—8-му дню.
Омская (эндемическая) геморрагическая лихорадка также характеризуется острым началом, высокой лихорадкой, инфекционным токсикозом, носовыми кровотечениями и появлением на 4—5-й день болезни петехиальной сыпи на конечностях.
Целый ряд сосудистых заболеваний и заболеваний кроветворного аппарата (капплляротоксикоз, тромбоцитопеническая пурпура, лейкозы, гипопластическая анемия и др.) могут сопровождаться геморрагическими высыпаниями и лихорадкой. Последняя, однако, не может считаться патогномоничным симптомом для этих состояний, и поэтому мы не рассматриваем их в этом разделе.
В этом разделе заслуживают упоминания еще несколько синдромов, встречающихся при различных заболеваниях, но включающих в себя два интересующих нас момента: лихорадку и геморрагическую сыпь.
Синдром Уотерхауса — Фридериксена (синдром острого надпочечникового гинокортицизма) может возникать при различного рода тяжелых инфекциях, сопровождающихся интоксикацией (токсическая дифтерия, сепсис, тяжелая форма гриппа, кишечный токсикоз, цитомегалия), у новорожденных, в результате асфиксии, родовой травмы, сопровождающихся кровоизлиянием в надпочечники; возможна ятрогенная провокация синдрома при внезапной отмене длительно и в больших дозах назначавшихся гормональных препаратов.
Частным случаем синдрома Уотерхауса — Фридериксена является синдром Баматтера — проявление менингококковой септицемии. Заболевание возникает остро, сопровождаясь высокой фебрильной температурой и жалобами на головную боль, боли в животе и конечностях. Беспокойство быстро сменяется адинамией, переходящей в кому. Через несколько часов после начала болезни появляется геморрагическая сыпь, элементы которой имеют неправильную (звездчатую) форму, варьируя в размерах (от 1—2 мм до 5—6 см) и в интенсивности окраски (от розово-красной до темно-вишневой). Возможно развитие некротических участков на коже с образованием синюшных пузырей, наполненных прозрачной жидкостью. Изменения в крови и спинномозговой жидкости находятся в обратной зависимости от остроты процесса, при молниеносном течении изменения могут быть минимальными или отсутствовать.
Подострый септический эндокардит может наблюдаться у детей начиная с возраста 3—4 лет, осложняя врожденные или приобретенные заболевания сердца. Заболевание начинается с лихорадки в виде непостоянного субфебрилитета с периодическими подъемами температуры тела до фебрильных цифр. Больные жалуются на утомляемость, потерю аппетита, появление одышки, боли в животе, головокружение. Следует помнить, что жалобы возникают на фоне имеющегося врожденного или приобретенного порока сердца. По мере прогрессирования процесса у больного развивается анемия, лихорадка приобретает характер постоянной либо питермиттирующей, с гектическими размахами или с подъемами в 12—14—24 часов. Возможны озноб, пот, либо профузный, либо изолированный (голова, лоб, верхняя половина туловища), не приносящий облегчения. На коже конечностей возникает симметрично располагающаяся геморрагическая сыпь, на элементах которой вскоре намечаются центрально расположенные некротические участки с воспалительным ободком. Могут возникать узелки Ослера диаметром до 1,5 см, болезненные, появляющиеся на несколько часов на подошвах, ладонях н пальцах рук. Патогномоничпым симптомом W. Nelson (1979) считает линейные геморрагии под ногтями. Характерны симптомы поражения почек по типу моносимптомного варианта острого гломерулоиефрита [Студеникии М. Я., 1976], спленомегалия.
Кожная сыпь – самая частая причина обращения к дерматологам. В данной статье подробно рассмотрим папулезные высыпания, их характеристику и заболевания, сопровождающиеся морфологическим элементом кожи – папулой
Кожная сыпь – самая частая причина обращения к дерматологам. В данной статье подробно рассмотрим папулезные высыпания, их характеристику и заболевания, сопровождающиеся морфологическим элементом кожи – папулой
Папула (papula) – это морфологический элемент кожных высыпаний, представляющий собой бесполостное образование, плотное или мягкое при пальпации, возвышающееся над уровнем кожи. Узелки являются первичными элементами сыпи, возникая на неизмененной коже, и в ряде случаев могут трансформироваться в везикулы, пустулы, бляшки и сочетаться с другими изменениями на коже.
Классификация папул
- по размеру элементов:
– милиарные – имеют форму конуса. Мелкие по размеру милиарные папулы (1–2 мм в диаметре, с просяное зерно);
– лентикулярные – имеют плоскую округлую форму. Их размер – 5–10 мм, с чечевицу;
– нуммулярные – крупные элементы. Могут достигать размера монеты, до 2 см. Возникают в результате слияния мелких папул или формируются самостоятельно. Более 20 мм – бляшки.
- по глубине размещения:
– поверхностные – плоские папулы величиной не более 5 мм. Имеют розовый или красный цвет. Возникают по причине нарушения функциональности верхнего слоя эпидермиса. Не вызывают болезненных ощущений;
– глубокие – появляются между слоями кожи эпидермиса и дермы. Могут иметь красноватый или синеватый оттенок. При надавливании на такую папулу чувствуется неприятное, болезненное ощущение.
- по характеру проявления:
– воспалительные папулы возникают вследствие локального расширения сосудов, иммиграции клеток иммунной системы, вызванных выделением индукторов воспаления, например при псориазе, сифилисе. В данном случае папулы обычно имеют розовую или красную окраску вследствие расширения сосудов. Равномерную величину папулы имеют при вторичном сифилисе, красном плоском лишае, амилоидозе, муцинозе. При псориазе, напротив, они всегда различной величины;
– невоспалительные папулы возникают из-за чрезмерного размножения клеток эпидермиса или дермы. Например, плоские бородавка. В этом случае папулы имеют бледную окраску. В некоторых случаях происходит бесследная регрессия высыпания, но есть вероятность перехода во вторичный элемент кожи – пятна, эритема.

Контагиозный моллюск характерен появлением малых образований, похожих на узелки.
Этиология и патогенез
Папулезная сыпь возникает в результате определенных заболеваний, являясь признаком серьезного хронического дерматоза. Может быть бактериальной, вирусной, паразитарной или же инфекционной этиологии, а также аллергической природы (на определенные раздражители) и быть следствием иммунологических реакций. В случае аллергического генеза провоцирующим фактором является контакт с аллергенами, которыми могут быть различные продукты питания, лекарственные препараты, бытовая химия, пыльца растений, выделения животных и даже обычная домашняя пыль.
При нарушениях в печени папулезные высыпания сопровождаются желтым оттенком кожи, рвотой, тошнотой, нарушением стула, горьким привкусом во рту, резким похудением, изменением цвета языка, появлением на нем небольших трещин, повышением температуры.
Высыпания папулезного характера, распространенные по всему телу, чаще всего свидетельствуют об инфекционной патологии. Дерматологические элементы в виде папул возникают при заболеваниях вирусной природы у детей и взрослых: корь, краснуха, энтеровирусная инфекция, ветряная оспа, контагиозный моллюск. Папулы инфекционного генеза представляют собой лишь одну из стадий развития морфологических типов заболеваний. Подобная реакция кожи может быть вызвана множеством разнообразных факторов, но чаще это самостоятельное заболевание. И сопровождается, как правило, повышением температуры, ознобом, снижением аппетита, нарушение пищеварения, болевым синдромом в горле и животе, а также головными болями.
Ветрянка начинается с высыпаний на волосистая часть головы, которые охватывают весь кожный покров за несколько часов, и выглядит как множество мелких папул и пузырьков, наполненных жидкостью. Краснуха проявляется в виде легкой сыпи на лице и шейной области, после чего в течение нескольких часов распространяется по всему телу. Выглядят такие высыпания как круглые покраснения диаметром до 10 мм. Корь, как правило, начинается катарально, сыпь поражает кожу только через несколько суток после начала болезни и в первые часы – на лице, а затем распространяется на кожу рук и груди.
При контагиозном моллюске у детей вначале наблюдаются небольшие узелки телесного цвета с пупковидным вдавлением в центре элемента, они появляются на коже лица, конечностях или туловище, а у взрослых чаще на половых органах, ягодицах, внизу живота, на бедрах. При выдавливании из элементов выходит творожистоподобная масса.
При контагиозном моллюске у детей вначале наблюдаются небольшие узелки телесного цвета с пупковидным вдавлением в центре элемента, они появляются на коже лица, конечностях или туловище, а у взрослых чаще на половых органах, ягодицах, внизу живота, на бедрах. При выдавливании из элементов выходит творожистоподобная масса.
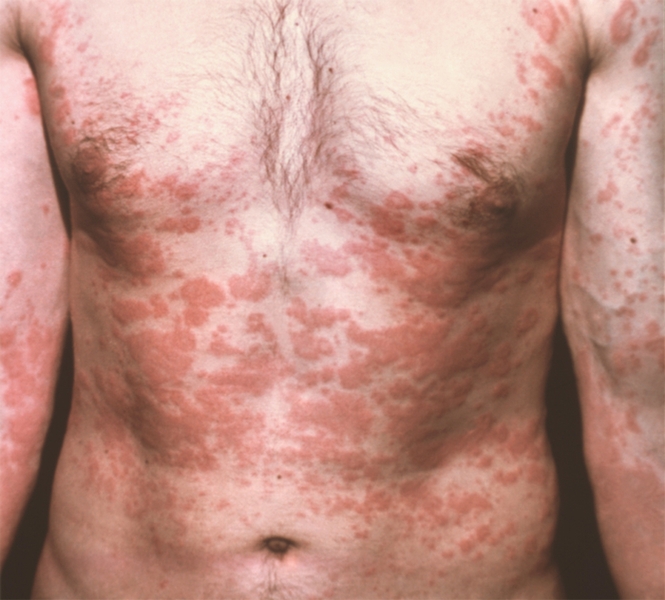
Аллерготоксикодермия, вызванная препаратом сульфадимезин:
эритема – папулезные высыпания на коже груди, живота и верхних конечностей.
Герпетическая сыпь характеризуется образованием мелких пузырьков и папул в области лица, особенно на губах.
Чесотка проявляется в виде пузырьков или папул с заметными чесоточными ходами в виде белесоватых линий, характерен сильный зуд в области высыпаний, усиливающийся ночью. Излюбленной локализацией клеща являются межпальцевые промежутки, передняя поверхность лучезапястного сустава, разгибательная сторона предплечий и локтей, боковые части туловища, околопупочная зона, ягодицы, бедра, половые органы.
Причинами возникновения папулезной сыпи могут быть и укусы членистоногих. Папула встречаются при вторичном и рецидивном сифилисе, псориазе, красном плоском лишае и его многочисленных разновидностях, лихеноидном парапсориазе, папулезной форме розового лишая, амилоидном лишае, ограниченном нейродермите типа лишая Видаля, болезни Фокса – Фордайса, красном волосяном лишае Девержи, папулезной крапивнице и т. д.
Элементы папул, характерные для красный плоский лишай – хронического заболевания токсико-аллергического происхождения: на коже и слизистых оболочках появляются плоские розово-фиолетовые папулы с блестящей шелушащейся поверхностью и полигональными очертаниями со склонностью к слиянию в бляшки, чаще локализованы на предплечьях и голенях (сгибательных и разгибательных поверхностях соответственно), бедрах, паховых и подмышечных зонах. После исчезновения сыпи на ее месте остается стойкая пигментация. Из субъективных ощущений характерен зуд, иногда весьма интенсивный. Линейный лишай – кожная патология неясной этиологии, с папулезной сыпью в виде узких полос на конечностях и туловище, которые соответствуют расположению нервных стволов.
Папулы вторичного рецидивного сифилиса чаще всего выражаются в лентикулярных высыпаниях – округлой формы, полушаровидные, плотноэластичные, медно-красного цвета, с шелушащейся поверхностью. Сифилитическая сыпь отличается яркостью, симметричностью и обильностью. Она располагается на различных участках тела, но чаще всего в области гениталий, на ладонях и подошвах, лице. При надавливании в центр узелка возникает резкая болезненность. Существует несколько разновидностей папулезных сифилидов: монетовидные, псориазиформные, себорейные, широкие кондиломы.

Папулезная сыпь при ВИЧ-инфекции.
Папулезная сыпь при ВИЧ-инфекции отличается небольшими размерами, полушаровидной формой, цветом нормальной кожи, плотной консистенцией без тенденции к слиянию и локализуется на голове, шее, туловище, конечностях в количестве от нескольких единиц до нескольких сотен.
Таким образом, спектр вероятной патологии папулезных высыпаний очень разнообразен. Папулы (узелки) также появляются при паразитарных инвазиях (чесотка, демодекоз), аллергических реакциях, дерматозах (красный плоский лишай, псориаз), аутоиммунный процесс (васкулиты, красная волчанка), венерических болезнях (сифилис). И соответственно, каждый случай папул рассматривается в индивидуальном порядке с проведением дифференциальной диагностики и в зависимости от провоцирующего фактора, вызвавшего появление высыпаний, а также мест их локализации назначается обследование.
В обследование входят: общий анализ крови; анализ на RW (реакция Вассермана); серологические тесты (РИФ, ИФА, РПГА); микроскопия соскобов; аллергопробы; гистологическое исследование (в сложных случаях производится биопсия пораженных участков кожи с их дальнейшим гистологическим изучением, так как большинство разновидностей дерматозов достаточно сложно диагностировать и дифференцировать).
На основании результатов комплексного обследования выставляется диагноз и назначается терапия, направленная прежде всего на устранение причины сыпи и лечение основного заболевания.
Сания Оспанова, дерматовенеролог, дерматокосметолог, к. м. н.;
Сыпь – это резкое появление на коже или на слизистых оболочках разных изменений, которые отличаются от обычной кожи по внешнему виду и цвету. Часто сопровождаются зудом и покраснением.
Сыпь может быть местной реакцией эпидермиса на какой-либо раздражающий фактор или симптомом заболевания. Существует десяток заболеваний кожи, а также инфекционных болезней, при которых обязательно появляется сыпь. И несколько сотен – когда сыпь возможна.
Причины сыпи
Существуют заболевания, когда на коже или на слизистых может появиться сыпь:
• болезни сосудов и крови.
Чаще всего сыпь появляется при инфекционных заболеваниях (корь, краснуха, ветряная оспа, скарлатина, герпес, инфекционный мононуклеоз, инфекционная эритема и т. д.). Кроме кожных реакций, обязательно есть и другие симптомы: повышенная температура тела, отсутствие аппетита, озноб, боль (в горле, головная), насморк, кашель или диарея.
Аллергическая сыпь – также не редкость. Ее можно заподозрить, если был контакт с источником аллергии но нет признаков инфекции. Аллергенами могут быть: цитрусовые, шоколад, яйца, мед, лекарства, краска, духи, стиральный порошок, шерсть животных и т. д.
При заболеваниях крови и сосудов сыпь возникает по таким причинам:
• уменьшение количества или нарушение функций тромбоцитов;
• нарушение проницаемости сосудов.
Виды сыпи
1. Пузырек, который заполнен жидкостью (диаметр – 0,5 см). Чаще всего это свидетельствует о таких заболеваниях, как: герпес, экзема, аллергический дерматит, ветряная оспа, опоясывающий лишай.
2. Гнойничок, внутри которого – гнойное содержимое. Так проявляются фолликулиты, фурункулез, импетиго, пиодермии, угри.
3. Волдыри возникают обычно как аллергическая реакция и проходят через некоторое время. Они появляются как реакция на укус насекомого, при ожоге крапивой, бывают при крапивнице, токсикодермиях.
4. Пятна – это покраснение или обесцвечивание отдельных участков кожи. Бывают при сифилитической розеоле, дерматитах, лейкодерме, витилиго, брюшном и сыпном тифе. Родинки, веснушки и загар – это пигментированные пятна.
5. Эритема – это резко ограниченный участок кожи красного цвета, который слегка возвышается. Возникает у людей с повышенной чувствительностью к некоторым продуктам (например, к клубнике, яйцам), медикаментам, после загара, при рожистом воспалении. В случае инфекционного заболевания или ревматизма возможны экссудативная или узловатая эритема.
6. Пурпура – кровоизлияния на коже различного размера (мелкие, точечные или крупные синяки). Такое возможно при гемофилии (когда нарушается свертываемость крови), болезни Верльгофа, капилляротоксикозе, лейкозах, цинге.
7. Узелок – это изменение рельефа, цвета и консистенции кожи. Размеры узелка – 1-3 мм – 1-3 см в диаметре. Это может быть псориаз, красный плоский лишай, бородавки, атопический дерматит, папиллома, экзема.
8. Узел отличается от узелка размерами. Он может достигать диаметра до 10 см и располагаться глубоко в коже. Когда узел исчезает, часто после этого остается рубец.
А теперь давайте рассмотрим различные примеры сыпи (55 фото)
Гнойничковое поражение кожи, вызванное бактериями группы стрептококков и стафилококков. Имеет пустулезный характер. На месте лопнувших гнойничков образуются корочки.
2. Опоясывающий герпес (лишай)
Вызван вирусом ветряной оспы (семейство герпесвирусов). Характерно одностороннее распространение сыпи по ходу нервных стволов. Параллельный симптом – болевые ощущения.
3. Скабиес (чесотка)
Заболевание вызвано чесоточным клещом. Проявляется папуловезикулезной сыпью, зудом, множественными расчесами, вторичными гнойничковыми поражениями кожи.
Это острое или хроническое заболевание кожи воспалительного характера, которое не передается от человека к человеку. Основными симптомами являются чувство жжения, зуд и частые рецидивы.
6. Инфекционный мононуклеоз
Патология вирусного характера. Пятна неправильной формы. Средний размер высыпаний – 5-15 мм.
Инфекционное заболевание вирусного происхождения с высокой степенью восприимчивости. Симптомы: пятнисто-папулезная сыпь, интоксикация, повышение температуры тела.
8. Ветряная оспа
Инфекционное заболевание, передающееся воздушно-капельным путем. Возбудитель – вирус варицелла-зостер. Характеризуется папуловезикулезной сыпью и повышением температуры.
В самом начале развития заболевания краснуха похожа на корь, затем напоминает скарлатину. Высыпания локализуются на лице, пояснице, сгибах рук и ног. Сыпь со временем бесследно пропадает, не сопровождаясь пигментацией и шелушением.
Это системная воспалительная реакция организма на попадание в кровь инфекции. При данной патологии кожа становится бледно-серой. При сепсисе появляются герпетические высыпания на губах и сыпь геморрагического характера на коже.
11. Системная красная волчанка
Энтеровирусный везикулярный стоматит – это пятна в сочетании со множественными везикулами на ладонях, подошвах, ягодицах и губах. Сыпь сопровождается зудом.
13. Синдром Кавасаки
Эритема или трещины на губах, эритема ладоней и стоп. На кончиках пальцев появляется шелушение. Экзантема не имеет корочек и пузырьков.
14. Контактный дерматит
Кожное заболевание воспалительного характера, которое начинается из-за реакции на аллерген, химическое вещество или УФ-излучение.
Гелиотропная сыпь и симптом Готтрона – такими кожными проявлениями характеризуется данное заболевание.
Системная патология, при которой поражены многие органы – в них образуются гранулемы. На коже голеней при этом проявляется узловатая эритема.
Это наследственное заболевание, при котором нарушается метаболизм аминокислот. Из-за дефицита мелатонина кожа светлеет, появляются красные пятна.
При этом заболевании происходит гиперпигментация кожи, повышается ее травматизация. Попадание прямых солнечных лучей вызывает эрозии и трещины.
19. Инфекционная эритема
Острое вирусное заболевание, при котором повышается температура тела, появляются красные пятна на щеках и кружевная сыпь на туловище и конечностях.
20. Аллергическая крапивница
Группа заболеваний, которые характеризуются развитием плоско приподнятых зудящих волдырей.
Воспаление волосяного фолликула. Возбудитель – бактериальная инфекция стафилококковой природы.
Главные симптомы – характерный узел в области фолликула ярко-красного оттенка, покраснение пораженного места, боль при нажатии на фурункул, отечность пораженного места, повышение температуры тела, общая интоксикация организма.
Гнойно-воспалительное кожное заболевание, которое вызвано стрептококками, стафилококками, реже – синегнойной палочкой, пневмококками.
Хроническое воспалительное заболевание сальных желез из-за их закупорки при повышенной секреции кожного сала.
25. Стригущий лишай (микроспория)
Заразное кожное заболевание, при котором поражаются кожа, волосы, иногда – ногти. Заражению способствуют мелкие повреждения кожи и ослабленный иммунитет. Переносчики – больные животные, а также предметы быта, содержащие споры грибка.
26. Красный плоский лишай
Хроническое заболевание, сыпь локализуется на голеностопах, внутренних поверхностях предплечий, лучезапястных суставах, слизистых и ногтях.
27. Отрубевидный (разноцветный) лишай
Возникновение на коже несимметричных пятен разных оттенков (розового, желтого, коричневого). Постепенно они сливаются в большие очаги с неровными краями. Оттенок пятен может меняться. Если человек загорает, они белеют или розовеют.
Острое воспалительное заболевание кожи или слизистых, которое возникает на прием внутрь, вдыхание или введение в организм веществ-аллергенов, обладающих токсическими действиями.
39. Ожог крапивой
30. Ожог борщевиком
Причина ожога – два фактора: сок растения и УФ-лучи. Попав на кожу, сок нейтрализует естественную защиту, поэтому можно получить ожог І или ІІ степени.
31. Сифилитическая розеола
Розовые, а позже бледные высыпания с размытыми контурами и гладкой поверхностью. Их диаметр – не больше 1 см. Ежедневно появляется около десятка новых элементов сыпи. Длительная розеола становится желто-бурого цвета. Расположена такая сыпь беспорядочно, не затрагиваются только лицо, кисти и стопы.
Нарушение пигментации кожи. При этом полностью исчезает или уменьшается выработка меланина (красящего пигмента) – появляются пятна белого цвета (на руках, животе, шее, лице и даже слизистой рта, полости носа и на сетчатке глаза).
Бляшки от розового до красного цвета, которые покрыты корочкой серебристого оттенка из ороговевших клеток эпителия.
34. Эпидемический сыпной тиф
Инкубационный период – 7-14 дней, лихорадка, головная боль, общая слабость, температура достигает 40 градусов.
35. Экссудативная эритема
Острое заболевание инфекционно-аллергического или токсико-аллергического характера. Проявляется синюшно-красными пятнами, папулами, везикулами, эрозиями. В тяжелых случаях возможны поражения и внутренних органов. Симптомы: зуд, жжение, болезненность.
36. Геморрагическая сыпь
Такая сыпь возникает при разрыве капилляров и выходе эритроцитов за пределы сосудов. Сыпь не пальпируется (исключение – воспаление стенок сосудов). От похожих высыпаний отличается тем, что при надавливании не бледнеет и не исчезает.
37. Варикозная экзема
Поражаются чаще всего голени из-за затрудненного кровообращения, реже – дерматит проявляется на сгибах конечностей, в паху.
38. Болезнь Лайма
Передается через комариный укус. Симптомы: жар, головная боль, слабость, ломота в суставах и мышцах, конъюнктивит, сыпь, редко – тошнота и диарея.
40. Острая ВИЧ-инфекция
Для кожной сыпи при ВИЧ характерны: микотические проявления, пиодермиты, себорейный дерматит, пятнистая сыпь, злокачественные образования, папулезная сыпь.
41. Лихорадка Эбола
В первые дни Эбола похожа на ангину – воспаляются миндалины, дальше начинается сильная рвота, боли в животе и кровавая диарея.
42. Рожистое воспаление
Человек может заболеть, если у него есть микротравмы кожи. Симптомы болезни: головная боль, озноб, общая слабость, тошнота, рвота, повышение температуры, запор, диарея, боль в мышцах. Проявления рожистого воспаления: ярко-красные образования на коже, болезненность, отечность, быстрый рост пораженного участка, увеличенные лимфоузлы.
Симптомы: постоянная сухость кожи, образование чешуек светло-серого или белого цвета, а позже – грубых пластин коричневого оттенка, плотных бугорков. Уменьшение ногтевых пластин, их трещины и расслоение. При тяжелом течении заболевания чешуйки могут покрывать все тело, образуя что-то наподобие панциря.
Читайте также:


