Лихорадка неясного генеза приказ минздрава
Причины лихорадки неясного генеза
- инфекции
- злокачественные опухоли
- аутоиммунные состояния
- прочие причины
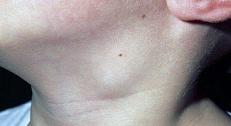
Шейным лимфаденитом называют остро возникшее увеличение шейн.
- классический подтип
- внутрибольничный подтип
- иммунодефицитный (нейтропенический) подтип
- ВИЧ-ассоциированный подтип
Классификация лихорадки неясного генеза (FUO) Таблица 1
Инфекции, злокачественные опухоли, коллагеновые сосудистые заболевания
Продолжительность >3 недель
Наличие как минимум трех амбулаторных визитов к врачу или проведение трех суток в стационаре
Энтероколит, вызванный Clostridium difficile (антибиотик-ассоциированная диарея), лекарственно-индуцированная лихорадка, легочная эмболия, септический тромбофлебит, синусит
Начало лихорадки в стационаре, ≥24 часов от поступления.
Отсутствие диагноза после трех суток поиска
Оппортунистические бактериальные инфекции (то есть инфекции бактериальными возбудителями, не вызывающими болезней у людей с сохранным иммунитетом), аспергиллез, кандидоз, герпетическая инфекция
Абсолютное количество нейтрофилов ≤ 500 кл в мм 3
Отсутствие диагноза после трех суток поиска
Цитомегаловирус, Микобактериальная внутриклеточная инфекция (специфическая инфекция ВИЧ-инфицированных пациентов в стадии СПИДа), пневмония, вызванная Pneumocystis carinii, лекарственно-индуцированная лихорадка, саркома Капоши, лимфома
Продолжительность> 4 недель для амбулаторных больных,> 3-х дней для стационарных больных
Дифференциальная диагностика лихорадки неясного генеза
Дифференциальный диагноз FUO обычно разбивается на четыре основных подгруппы: инфекции, злокачественные новообразования, аутоиммунные состояния и прочие (см. таблицу 2).
Основные причины лихорадки неясного генеза. Таблица 2
Болезнь Стилла у взрослых
Абсцесс малого таза
Воспалительные заболевания
толстого кишечника
Вирус иммунодефицита человека
Гепатит (алкогольный,
гранулематозный или волчаночный)
Тромбоз глубоких вен
Рак толстого кишечника
Рак поджелудочной железы
Среди множества инфекционных заболеваний, способных вызывать FUO, туберкулез (особенно внелегочные формы) и абсцессы брюшной/тазовой области являются наиболее распространенными.
Врачи первичного звена сталкиваются с разными случаями, когд.
Из-за существенного увеличения продолжительности жизни, а также достижений в области диагностики и лечения болезней, обычных в этой группе населения, злокачественные новообразования стали частым явлением у пожилых пациентов. Злокачественные новообразования нередко трудно диагностировать, особенно такие, как хронические лейкозы, лимфомы, почечно-клеточный рак и рак с метастазами. Именно эти виды рака часто вызывают лихорадку неясного генеза.
Ревматоидный артрит и ревматизм являются воспалительными заболеваниями, которые раньше были самой частой причиной FUO, однако с развитием серологической диагностики эти заболевания, как правило, теперь диагностируется более оперативно. На этом фоне такие болезни как Болезнь Стилла у взрослых и височный артериит - стали наиболее распространенными аутоиммунными причинами FUO, потому что они остаются весьма труднодиагностируемыми даже с помощью лабораторных исследований.
Мультисистемные воспалительные заболевания, такие как височный артериит и ревматическая полимиалгия, особенно часто являются причиной FUO у пациентов старше 65 лет.
Самой частой причиной FUO в этой группе является медикаментозная (лекарственно-индуцированная) лихорадка. Это состояние является частью реакции гиперчувствительности к конкретным препаратам, таким как диуретики, обезболивающие препараты, антиаритмические средства, противосудорожные препараты, седативные средства, некоторые антибиотики (цефалоспорины), антигистаминные препараты, барбитураты, салицилаты, и сульфонамиды (см. таблицу 3).
Осложнения цирроза и гепатита (алкогольного, гранулематозного или волчаночного), также могут являться потенциальными причинами FUO. Тромбоз глубоких вен хотя и является редкой причиной FUO, однако должен быть исключен у таких пациентов с помощью доплеровского исследования вен. Искусственная лихорадка должна быть заподозрена у пациентов с медицинским образованием или большим опытом общения с медицинскими работниками, при наличии психиатрических симптомов, и при продолжительности лихорадки более шести месяцев.
Даже после проведения всех необходимых методов диагностики – отсутствие окончательного диагноза у пациента с FUO – не является редкостью; по статистике около 20% случаев остаются без диагноза. Однако, если самое тщательное исследование не выявило причины FUO, то прогноз такого пациента, как правило, благоприятный.
Диагностический подход к пациенту с лихорадкой неясного генеза
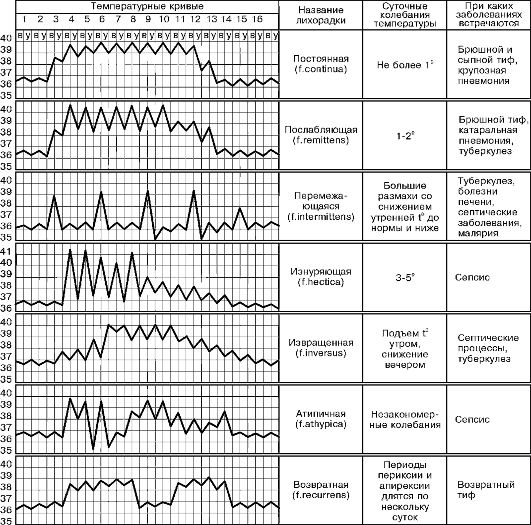
Стартовый подход к пациенту с лихорадкой неясного генеза включает в себя: полный подробный анамнез, физикальный осмотр и базовые дополнительные методы обследования (ОАК, ОАМ, рентгенограмма/флюорография легких, осмотр гинеколога для женщин). Первым шагом диагностики является изучение анамнеза лихорадки и документирование ее модели (см рисунок 1).
Различают следующие основные модели лихорадки: постоянная, ремиттирующая (послабляющая), интермиттирующая (перемежающаяся), извращенная, гектическая (истощающая) и неправильная.

Симптомы настораживающие в отношении туберкулеза. Тактика де.
- Развернутый клинический (общий) анализ крови.
- Биохимический анализ: АЛС, АСТ, СРБ, ЩФ, билирубины
- Общий анализ мочи
- Посев мочи и/или крови на стерильность.
- проба Манту
- рентгенограмма легких или флюорография
- УЗИ брюшной полости и органом малого таза — по показаниям.
Простые "симптомы-подсказки", найденные во время стартового тестирования, часто позволяют врачу склониться к одной из больших групп FUO, сконцентрировать и оптимизировать усилия. Дальнейшие диагностические исследования — должны быть логичным продолжением зародившихся диагностических гипотез; не следует скатываться к бессистемному назначению дорогостоящих и/или инвазивных методов.
Кожная проба с туберкулином — недорогой скрининговый тест, который должен быть назначен всем пациентам с лихорадкой неясного генеза. Однако сам по себе этот метод не может быть достаточным обоснованием туберкулезной этиологии лихорадки, или наличия активного туберкулеза. Рентгенограмма грудной клетки также должна быть проведена всем таким пациентам для выявления возможной инфекции, коллагеновых сосудистых заболеваний, или злокачественных новообразований. Если рентгенограмма не дала нужных сведений, а подозрение на эти болезни сохраняется — возможно назначение более конкретных методов исследования: серологических, УЗИ, компьютерной томографии (КТ), магнитно-резонансной томографии (МРТ) и изотопного сканирования.
УЗИ брюшной полости и органов малого таза, как и КТ — могут быть назначены и на первом этапе диагностики при уверенном подозрении на заболевания органов этих полостей. Эти методы, вкупе с прицельными биопсиями — значительно снижают необходимость в инвазивных методиках (лапароскопии, биопсии и др)
МРТ следует отложить на последующие этапы, и применять лишь когда в этом возникла необходимость или диагноз остается неясным. Использование радионуклеотидных методов — оправданно при некоторых воспалительных или опухолевых болезнях, однако совершенно бесполезно при коллагеновых сосудистых заболеваниях и других болезнях.
Лихорадки неясного генеза
| Под лихорадкой неясного генеза (ЛНГ) понимаются клинические случаи, характеризующиеся стойким (более 3 недель) повышение температуры тела выше 38°С, которое является главным или даже единственным симптомом, при этом причины заболевания остаются неясными, несмотря на интенсивное обследование (обычными и дополнительными лабораторными методиками). |
Лихорадки неясного генеза
Под лихорадкой неясного генеза (ЛНГ) понимаются клинические случаи, характеризующиеся стойким (более 3 недель) повышение температуры тела выше 38°С, которое является главным или даже единственным симптомом, при этом причины заболевания остаются неясными, несмотря на интенсивное обследование (обычными и дополнительными лабораторными методиками).
Терморегуляция организма осуществляется рефлекторно и является показателем общего состояния здоровья. Возникновение лихорадки (> 37,2°С при подмышечном измерении и > 37,8 °С при оральном и ректальном) связано с ответной, защитно-адаптационной реакцией организма на болезнь. Лихорадка - один из самых ранних симптомов многих (не только инфекционных) заболеваний, когда еще не наблюдается других клинических проявлений болезни. Это служит причиной трудностей в диагностики данного состояния.
Для установления причин лихорадки неясного генеза требуется более обширное диагностическое обследование. Начало лечения, в т. ч. пробного, до установления истинных причин ЛНГ назначается строго индивидуально и определяется конкретным клиническим случаем.
Причины и механизм развития лихорадки
Лихорадка продолжительностью менее 1 недели, как правило, сопровождает различные инфекции. Лихорадка, длящаяся более 1 недели, обусловлена, скорее всего, каким - либо серьезным заболеванием. В 90 % случаев лихорадка вызвана различными инфекциями, злокачественными новообразованиями и системными поражениями соединительной ткани. Причиной лихорадки неясного генеза может быть атипичная форма обычного заболевания, в ряде случаев причина повышения температуры так и остается невыясненной.
В основе лихорадки неясного генеза могут лежать следующие состояния:
· заболевания инфекционно-воспалительного характера (генерализованные, локальные) – 30 - 50% от всех случаев (эндокардит,пиелонефрит, остеомиелит, абсцессы, туберкулез, вирусные и паразитарные инфекции и др.);
· онкологические заболевания - 20 – 30% (лимфома, миксома, гипернефрома, лейкемия, метастазированый рак легких, желудкаи др.);
· системные воспаления соединительной ткани – 10 -20% (аллергический васкулит, ревматизм, ревматоидный артрит, болезнь Крона, системная красная волчанка и др.);
· прочие заболевания - 10 – 20% (наследственные заболевания и болезни обмена веществ, психогенные и периодические лихорадки);
· недиагностируемые заболевания, сопровождающиеся лихорадкой – примерно 10% (злокачественные образования, а также случаи, когда лихорадка проходит спонтанно или после применения жаропонижающих или антибактериальных средств).
Механизм повышения температуры тела при заболеваниях, сопровождающихся лихорадкой, следующий: экзогенные пирогены (бактериальной и небактериальной природы) воздействуют на центр терморегуляции в гипоталамусе посредством эндогенного (лейкоцитарного, вторичного) пирогена – низкомолекулярного белка, вырабатываемого в организме. Эндогенный пироген оказывает влияние на термочувствительные нейроны гипоталамуса, приводя к резкому повышению теплопродукции в мышцах, что проявляется ознобом и снижением теплоотдачи за счет сужения сосудов кожи. Также экспериментально доказано, что различные опухоли (лимфопролиферативные опухоли, опухоли печени, почек) могут сами вырабатывать эндогенный пироген. Нарушения терморегуляции иногда могут наблюдаться при повреждениях ЦНС: кровоизлияниях, гипоталамическом синдроме, органических поражениях головного мозга.
Классификация лихорадки неясного генеза
Выделяют несколько вариантов течения лихорадки неясного генеза:
· классический (известные ранее и новые заболевания (болезнь Лайма, синдром хронической усталости);
· нозокомиальный (лихорадка появляется у больных, поступивших в стационар и получающих интенсивную терапию, спустя 2 и более суток после госпитализации);
· нейтропенический (количество нейтрофилов
Последнее изменение этой страницы: 2016-04-26; Нарушение авторского права страницы
Российское общество скорой медицинской помощи Союз педиатров России
1. Клинические рекомендации (протокол) по оказанию скорой медицинской помощи при острой лихорадке у детей
Лихорадка (febris, pyrexia) является неспецифической защитной приспособительной реакцией человека, выработанной в процессе эволюции, представляющей собой ответ организма на болезнь или иное повреждение, которая характеризуется повышением температуры организма.
Лихорадка является наиболее распространенным поводом к вызову врача-педиатра — 8 из 10 вызовов, а врача скорой медицинской помощи — до 30%.
R50.9 Лихорадка неуточненная.
Способы измерения температуры тела у детей: в аксиллярной зоне, ректальный способ, в паховых складках.
Лихорадка может быть обусловлена инфекционным либо неинфекционным процессом (кровоизлиянием, опухолью, травмой, отеком мозга и т.д.).
В отличие от перегревания (гипертермии), когда организм не может сохранить температуру тела в пределах нормы, при лихорадке все возможные механизмы терморегуляции направлены на усиленный нагрев тела за счет возрастания теплопродукции и ограничения теплоотдачи. Колебания температуры тела во время инфекционного заболевания зависят от степени прогрессирования или затихания инфекционного процесса, т.е. от взаимодействия микро- и макроорганизмов.
В большинстве случаев возникновения лихорадки первичным является попадание в организм инфекционных и некоторых неинфекционных патологических агентов, а также образование в самом организме субстанций, которые иммунная система воспринимает как чужеродные, которые активируют фагоцитарную систему организма (выделение биологически активных веществ, эндогенных пирогенов). Проникшие в головной мозг пирогены способствуют высвобождению арахидоновой кислоты, значительное количество которой метаболизируется в простагландины группы Е, которые повышают температуру тела в термоустановочном центре (области гипоталамуса), что, соответственно, определяет клиническую картину лихорадки.
В зависимости от степени повышения температуры тела выделяют варианты лихорадок:
субфебрильную — не выше 37,9 °C;
умеренную — 38–39 °C;
высокую — 39,1–41 °C;
гипертермическую — более 41 °C.
В зависимости от клинических проявлений выделяют два вида лихорадки:
Критерии лихорадки без очага инфекции:
температура тела более 39 °С у детей в возрасте от 3 до 36 мес;
температура тела более 38 °С у детей до 3 мес при отсутствии других признаков заболевания.
2. ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ДОГОСПИТАЛЬНОМ ЭТАПЕ ВЫЕЗДНЫМИ БРИГАДАМИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Для лихорадки неясного происхождения характерны следующие признаки: продолжительность лихорадки более 3 нед или подъемы температуры тела в течение этого периода, температура тела до 38,3 °С и выше, неясность диагноза после стационарного общеклинического обследования.
Возможность осложнений у больного с лихорадкой определяется прежде всего абсолютной величиной температуры тела.
Для уточнения диагноза необходимы тщательный сбор анамнеза болезни и жизни ребенка, определение вакцинального статуса, продолжительности симптомов, сопутствующих проявлений и недавнего контакта с инфекционным больным.
Дифференциальную диагностику при лихорадке неясного происхождения необходимо проводить со следующими заболеваниями: острыми (тифопаратифозными заболеваниями, орнитозом, бруцеллезом, генерализованным хламидиозом, ВИЧ-инфекцией) и хроническими (токсоплазмозом, глистными инвазиями, хроническим гепатитом) инфекциями; внелегочными формами туберкулеза, различной очаговой инфекцией (отогенной, синусогенной, инфекционным эндокардитом, холециститом, урологической инфекцией); злокачественными опухолями (мозга, почек, печени, легких, желудка, кишечника), лимфогранулематозом; иммунокомплексными заболеваниями (системной красной волчанкой, системными васкулитами, узелковым периартериитом и др.).
Оценка общего состояния и жизненно важных функций: сознания, дыхания, кровообращения. Проводят термометрию, определяют число дыхания и сердечных сокращений в минуту, измеряют артериальное давление, осматривают кожу, видимые слизистые оболочки полости рта, грудную клетку, живот; проводят оценку скорости наполнения ногтевого ложа после его анемизации, аускультацию легких и сердца (стандартный соматический осмотр). Обязательно проверяют наличие менингеальных знаков, симптомов острой патологии органов брюшной полости, лор-органов (острого отита, эпиглоттита, синусита и др.).
Признаки токсикоза (болезненный вид, отказ от питья, апатия, повышенная раздражительность, трудность установления глазного контакта, удлинение времени наполнения капилляров ногтевого ложа более 2 с) требуют исключения бактериемии.
Показания к жаропонижающей терапии:
умеренная лихорадка (38 °С) у больных с эпилепсией, онкологической патологией, симптомами повышения внутричерепного и артериального давления, пороками сердца, гидроцефалией и другими прогностически неблагоприятными факторами риска;
умеренная лихорадка у детей первых 3 мес жизни;
умеренная лихорадка у детей до 3 лет жизни с последствиями перинатального повреждения ЦНС (особо — у детей с экстремально низкой массой тела при рождении);
все случаи высокой лихорадки (39 °С и выше) вне зависимости от возраста ребенка;
Выбор антипиретика основан на его безопасности и переносимости, поэтому, по международным стандартам, предпочтение отдают двум базовым препаратам — парацетамолу и ибупрофену.
парацетамол в разовой дозе 10–15 мг/кг внутрь или ректально;
или ибупрофен в разовой дозе 5–10 мг/кг детям старше 6 мес (В, 2++);
физические методы охлаждения (обтирание водой комнатной температуры, пузырь со льдом над головой ребенка) проводят сразу после введения жаропонижающих препаратов. Однократное применение физических мер должно продолжаться не более 30–40 мин (не подтверждено в многоцентровых исследованиях, международных и зарубежных национальных рекомендациях) (D, 3).
Повторное использование парацетамола и ибупрофена возможно не ранее чем через 4–5 ч после первого их приема.
В случае невозможности применения или отсутствия парацетамола и ибупрофена возможно использование 50% раствора метамизола натрия детям до 1 года из расчета 0,01 мл/кг, старше 1 года — 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина детям до 1 года в дозе 0,01 мл/кг, старше 1 года — 0,1 мл/год жизни, но не более 1 мл (D, 3) или по показаниям (при обеспечении венозного доступа) — введение парацетамола (внутривенно медленно!) из расчета разовой инфузии для детей от 1 года и старше — по 15 мг/кг.
парацетамол или ибупрофен внутрь (дозы см. выше), при тяжелом состоянии ребенка и невозможности применения внутрь препаратов (при обеспечении венозного доступа) — введение внутривенно медленно раствора парацетамола из расчета разовой инфузии для детей от 1 года и старше по 15 мг/кг (В, 2++);
в случае невозможности применения или при отсутствии парацетамола и ибупрофена возможно внутримышечное введение 50% раствора метамизола натрия из расчета 0,1 мл на год жизни, 2% раствора папаверина детям до 1 года —0,1–0,2 мл, старше года — 0,1–0,2 мл на год или раствора дротаверина в дозе 0,1 мл на год жизни в сочетании с 2% раствором хлоропирамина из расчета 0,1 мл на год жизни, но не более 1 мл (D, 3). При использовании метамизола следует учитывать крайне высокий риск развития следующих нежелательных явлений: агранулоцитоза (1:1700), лейкопении, тромбоцитопении, аллергических реакций (ангионевротического отека, крапивницы), транзиторных нарушений функций почек (олигурии, анурии, интерстициального нефрита), а также вероятность развития анафилактического шока, синдромов Стивенса–Джонсона и Лайелла. Хлоропирамин обладает выраженными нежелательнымиэффектами, в том числе седативным, а также может оказывать антихолинергический, анти-α-адренергический и антисеротониновый эффекты: сухость слизистых оболочек, сгущение бронхиального секрета, запор или диарею, тошноту, и тахикардию. Регуляторное агентство по лекарственным препаратам и здравоохранению [the Medicines and Healthcare products Regulatory Agency (MHRA) in the United Kingdom] не рекомендует использовать у детей младше 6 лет препараты от кашля и простуды, содержащие Н1-антигистаминные препараты, в связи с нерациональным соотношением пользы и риска их применения. Получено 3000 сообщений о неблагоприятных реакциях на эти лекарственные средства, в том числе о смертельных исходах, при использовании препаратов, содержащих дифенгидрамин и хлорфенирамин;
при наличии у больного судорожного синдрома — введение 0,5% раствора диазепама из расчета 0,1 мл/кг массы тела, но не более 2 мл однократно (D, 3);
в более тяжелых случаях эпилептических проявлений и лихорадки — внутривенное введение (или внутрикостное) лиофилизата вальпроата натрия из расчета 10–15 мг/кг болюсно в течение 5 мин, растворяя каждые 400 мг в 4 мл растворителя (воды для инъекций), затем внутривенно капельно по 1 мг/(кг×ч), растворяя каждые 400 мг в 500 мл 0,9% раствора натрия хлорида или 20% раствора декстрозы (В, 2++).
Показания к доставке в стационар:
неэффективное использование двух схем терапии и более;
сочетание устойчивой лихорадки и прогностически неблагоприятных факторов риска (эпилепсия, артериальная и внутричерепная гипертензия, гидроцефалия, порок сердца и т.д.);
геморрагическая сыпь на фоне лихорадки, а также нарушение сна, отказ от еды и питья, беспокойство, тахикардия, одышка (исключить менингококкемию);
лихорадка на фоне болей в животе и рвоты (исключить аппендицит, инфекцию мочевыводящих путей).
3. ОКАЗАНИЕ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ НА ГОСПИТАЛЬНОМ ЭТАПЕ В СТАЦИОНАРНОМ ОТДЕЛЕНИИ СКОРОЙ МЕДИЦИНСКОЙ ПОМОЩИ
Все больные со стойким лихорадочным синдромом (в соответствии с показаниями к доставке) подлежат экстренной доставке в многопрофильный детский (или инфекционный) стационар скорой медицинской помощи, где имеются возможности для определения основного заболевания.
Больным в СтОСМП или (при его отсутствии) в боксированном инфекционном отделении, выполняют:
измерение ЧД, ЧСС, АД, проводят термометрию и по показаниям пульсоксиметрию, глюкометрию;
общий анализ крови, мочи, биохимический анализ крови (С-реактивный белок).
По показаниям — прокальцитонин, анализ кала (посев на микрофлору); вирусологическая экспресс-диагностика; бактериологическое исследование (слизь из ротоглотки, носа) для исключения дифтерии и менингококковой инфекции; спинномозговая пункция; консультация невролога, инфекциониста, анестезиолога-реаниматолога, оториноларинголога и др.; использование методов нейро-визуализации (КТ, МРТ головного мозга и т.д.), рентгенография органов грудной клетки, почек, УЗИ органов брюшной полости.
По показаниям назначается эмпирическая (или основанная на результатах экспресс-тестов) антибактериальная терапия, коррекция – после уточнения возбудителя.
По показаниям в целях регидратации назначают инфузионную терапию (под контролем диуреза) 10–20% раствором декстрозы или 0,9% раствором натрия хлорида из расчета 30–50 мл на кг массы тела в сутки.
Дальнейшее ведение больного зависит от выверенного диагноза заболевания в условиях стационара.
Прогноз может быть серьезным и сомнительным при лихорадке неинфекционного происхождения и в случаях молниеносных форм и выраженного прогрессивного течения инфекционных заболеваний.
Профилактика направлена на повышение реактивности организма ребенка, санацию очагов хронической инфекции и своевременное проведение активной иммунизации.
Скорая медицинская помощь: Краткое руководство / Под ред. А.Г. Мирошниченко, В.В. Руксина, В.М. Шайтор. — М.: ГЭОТАР-Медиа, 2010. — С. 220–223.
Лихорадочные синдромы у детей: рекомендации по диагностике и лечению / Под общ. ред. А.А. Баранова, В.К. Таточенко, М.Д. Бакрадзе. — М.: Союз педиатров России, 2011. — 211 с.
Шайтор В.М. Скорая и неотложная медицинская помощь детям на догоспитальном этапе: Краткое руководство для врачей. — СПб.: ИнформМед, 2013. — С. 72–77.
Wyatt J. et al. Oxford Handbook of Emergency Medicine. — 4th edition published. — Oxford: Oxford University Press, 2012. — P. 663–668.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Иногда встречаются случаи, когда у пациента повышается температура тела (более 38° C) практически на фоне полного здоровья. Такое состояние может быть единственным признаком заболевания, причем многочисленные исследования не позволяют определить какую-либо патологию в организме. В данной ситуации врач, как правило, ставит диагноз – лихорадка неясного генеза, и после этого назначает более детальное обследование организма.
Код МКБ 10
Лихорадка невыясненной этиологии R50 (кроме родовой и послеродовой лихорадки, а также лихорадки новорожденных).
- R 50.0 – лихорадка, сопровождающаяся ознобом.
- R 50.1 – стойкая лихорадка.
- R 50.9 – нестойкая лихорадка.
Код по МКБ-10
Причины лихорадки неясного генеза
- Системные обширные инфекционные болезни:
- туберкулез;
- тифозные заболевания (сыпной, брюшной, эндемический и пр.);
- поражение сальмонеллой, шигеллой;
- мальтийская лихорадка (бруцеллез);
- иерсиниозы, хламидиозы;
- бореллиоз;
- болезнь Франсиса (туляремия);
- сифилитическая инфекция;
- лептоспироз;
- малярийная болезнь;
- цитомегаловирус, токсоплазма, гистоплазма, мононуклеоз;
- СПИД;
- сепсис.
- Локализованные инфекционные болезни:
- воспаление эндокарда, тромботическое воспаление сосудов;
- абсцессы, бронхоэктазы;
- гепатит, холангит;
- инфекционные поражения мочевыводящих путей и половой сферы;
- остеомиелит, стоматологические инфекционные заболевания.
- Опухолевые процессы:
- злокачественные заболевания крови или лимфы (лейкемия, лимфогранулематоз);
- опухоли печени, почек, легких, пищеварительной системы;
- метастазирование опухолей.
- Соединительнотканные патологии:
- гранулематоз;
- СКВ;
- ревматизм;
- периартериит.
- Лекарственные синдромы (злокачественная гипертермия, экстрапирамидные расстройства).
- Патологии пищеварительных органов (язвенное воспаление кишечника, алкогольная интоксикация, цирроз).
- Саркоидоз.

[1], [2], [3], [4], [5], [6], [7], [8]
Симптомы лихорадки неясного генеза
Основным (зачастую и единственным) присутствующим признаком лихорадки неясного генеза считается повышение температурных показателей. На протяжении длительного периода повышение температуры может наблюдаться без сопутствующих симптомов, либо протекать с ознобом, усиленным потоотделением, кардиологическими болями, одышкой.
- Обязательно присутствует повышение температурных значений.
- Тип повышения температуры и температурные характеристики, как правило, мало помогают раскрыть картину заболевания.
- Могут присутствовать другие признаки, которые обычно сопровождают повышение температуры (боли в голове, сонливость, ломота в теле и пр.).
Температурные показатели могут быть различными, в зависимости от типа лихорадки:
- субфебрильная (37-37,9°C);
- фебрильная (38-38,9°C);
- пиретическая (39-40,9°C);
- гиперпиретическая (41°C >).
Длительная лихорадка неясного генеза может быть:
- острая (до 2-х недель);
- подострая (до полутора месяцев);
- хроническая (более полутора месяцев).
Повышенная температура у ребенка – наиболее распространенная проблема, с которой обращаются к педиатру. Но какую именно температуру у детей следует считать лихорадкой?
Врачи отделяют лихорадку от просто высокой температуры, когда показатели превышают 38°C у грудных детей, и выше 38,6°C – у старших детей.
У большей части маленьких пациентов лихорадка бывает связана с вирусной инфекцией, меньший процент детей болеют воспалительными заболеваниями. Часто такие воспаления затрагивают мочевыводящую систему, либо наблюдается скрытая бактериемия, что в дальнейшем может осложниться сепсисом и менингитом.
Чаще всего возбудителями микробных поражений в детском возрасте становятся такие бактерии:
- стрептококки;
- грам (-) энтеробактерии;
- листерии;
- гемофильная инфекция;
- стафилококки;
- сальмонеллы.
Наиболее часто микробные инфекции поражают детей в первое полугодие жизни: особенно подвержены таким заболеваниям недоношенные новорожденные.

[9], [10], [11], [12], [13], [14], [15]
Диагностика лихорадки неясного генеза
По результатам лабораторных анализов:
- общий анализ крови – изменения количества лейкоцитов (при гнойной инфекции – сдвиг лейкоцитарной формулы влево, при вирусном поражении – лимфоцитоз), ускорение СОЭ, изменение численности тромбоцитов;
- общий анализ мочи – лейкоциты в моче;
- биохимия крови – повышенное содержание СРБ, повышенное содержание АЛТ, АСТ (заболевания печени), Д-димер фибриногена (ТЭЛА);
- бакпосев крови – демонстрирует возможность бактериемии или септицемии;
- бакпосев мочи – для исключения почечной формы туберкулеза;
- бакпосев бронхиальной слизи или фекалий (по показаниям);
- бактериоскопия – при подозрении на малярию;
- комплекс диагностики на туберкулезную инфекцию;
- серологические реакции – при подозрении на сифилис, гепатит, кокцидиоидомикоз, амебиаз и пр.;
- тест на СПИД;
- обследование щитовидной железы;
- обследование при подозрении системных болезней соединительной ткани.
По результатам инструментальных исследований:
- рентгенограмма;
- томографические исследования;
- сканирование костной системы;
- ультразвуковое исследование;
- эхокардиография;
- колоноскопия;
- электрокардиография;
- пункция костного мозга;
- биопсии лимфоузлов, мышечной или печеночной ткани.
Алгоритм диагностики лихорадки неясного генеза вырабатывается доктором в индивидуальном порядке. Для этого у пациента определяется хотя бы один дополнительный клинический или лабораторный симптом. Это может быть заболевание суставов, пониженный уровень гемоглобина, увеличение лимфатических узлов и пр. Чем больше будет обнаружено таких вспомогательных признаков, тем легче будет установить правильный диагноз, сузив круг предполагаемых патологий и определяя целенаправленную диагностику.

[16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Дифференциальный диагноз, как правило, разделяют на несколько основных подгруппы:
- инфекционные заболевания;
- онкология;
- аутоиммунные патологии;
- прочие заболевания.
При дифференциации обращают внимание не только на симптомы и жалобы пациента на данную минуту, но и на те, которые были до этого, но уже пропали.
Необходимо брать во внимание все болезни, которые предшествовали лихорадке, в том числе и оперативные вмешательства, травмы, психоэмоциональные состояния.
Важно уточнить наследственные особенности, возможность приема каких-либо лекарственных средств, тонкости профессии, недавние путешествия, информацию о сексуальных партнерах, о присутствующих дома животных.
В самом начале диагностики необходимо исключить преднамеренность лихорадочного синдрома – не так уж редко встречаются случаи задуманного введения пирогенных средств, манипуляций с градусником.
Большое значение имеют кожные высыпания, проблемы с сердцем, увеличение и болезненность лимфоузлов, признаки нарушений глазного дна.

[26], [27], [28], [29]
Читайте также:


