Лихорадка при красной и белой гипертермии
Различные заболевания проявляются в повышении температуры, что имеет научное название гипертермия. Она наблюдается у взрослых и детей. Условно делится на красную и белую гипертермии, о которых пойдет речь в данной статье.

Повышение температуры у ребенка и взрослого считается защитной реакцией организма на проявляющиеся патологии. Многие знают о данном явлении не понаслышке. Многочисленные болезни проявляются различными симптомами, одним из которых является высокая температура. К ним можно отнести такие:
- Инфекционные воспаления, спровоцированные бактериями и вирусами.
- Болезни эндокринной системы.
- Онкология.
- Хронические болезни органов.
- Аллергическое состояние.
- Посттравматическое состояние.
- Обезвоживание, нарушение солевого или другого баланса в организме.
- Воспалительные процессы неинфекционного характера.
У детей причинами появления высокой температуры может быть перегрев, прорезывание зубов, психоэмоциональное состояние.

Чем отличается гипертермия от лихорадки? Речь и в том, и в другом случае идет о высокой температуре.
- Лихорадка развивается на фоне воспалительного процесса, который заставляет гипоталамус менять температурные показатели организма. Данный процесс является естественным для организма при появлении различных патологий.
- Гипертермия скорее указывает на перегрузку системы терморегуляции либо на ее неправильное функционирование. Обычно высокая температура при таком явлении повышается очень резко и на высокие отметки, что вызывает опасения и угрозу жизни.
Характеристика процессов повышения температуры
Повышение температуры, в зависимости от характеристик происходящих процессов, делится на белую и красную гипертермию. Красная гипертермия (еще называется розовой) проходит без нарушения со стороны кровеносной системы. Кожа ребенка или взрослого становится красной, поскольку расширяются сосуды. Организм старается отдать максимально нужное тепло, чтобы охладить органы. Происходит обильное потоотделение.
При красной гипертермии человек чувствует себя просто слабым. Его поведение не меняется, отсутствуют судороги и прочие неприятные проявления. Если принимать жаропонижающие лекарства, то они окажут эффективное и продолжительное воздействие.
Красная гипертермия считается безопасной для ребенка, в отличие от белой. При белой гипертермии включается сосудистый компонент. В кровь выбрасывается большое количество гистамина, что провоцирует спазмы в периферических сосудах. Кожа из-за этого становится белой с синюшным оттенком. Вот откуда такое название высокой температуры.
При белой гипертермии потоотделение не наблюдается. Отдача жара не происходит. Головной мозг и внутренние органы подвергаются перегреву, что является опасным состоянием. В данном случае следует принимать меры.
Гипертермия сама по себе является опасным состоянием, особенно для ребенка. Появляется большая нагрузка на кровеносную систему. Пульс и дыхание учащаются, чтобы снабдить все органы кислородом. В противном случае развивается гипоксия (кислородное голодание). Одним из первых симптомов являются судороги, которые указывают на развитие гипоксии.
Клинические проявления
Белая и красная гипертермии проявляются у взрослых и детей. Как их можно отличить? По тем клиническим проявлениям, через которые они себя выражают.
Красная гипертермия проявляется в таких симптомах:
Белая гипертермия проявляется в других симптомах:
- Кожа белая и даже синюшная, отмечается мраморный рисунок на ней.
- Состояние нарушено, наблюдается вялость, апатичность, возбуждение, бред.
- Синеватый оттенок ногтей и губ.
- Появление судорог.
- Конечности сухие и холодные на ощупь.
- Сохранение бледного пятна на коже, если надавить на нее.
- Присутствие озноба.
- Повышение артериального давления.
- Прием жаропонижающих препаратов малоэффективен.
- Жалобы на холод.
Красная гипертермия встречается чаще, нежели белая. Однако при появлении белой повышенной температуры следует немедленно обратиться за врачебной помощью, поскольку данное состояние является опасным для здоровья и не поддается обычным методам лечения.

Оба вида гипертермии вызывают различные инфекционные и воспалительные процессы, которые протекают в организме. Однако подобная реакция иммунной системы может возникать и при вакцинации, что часто наблюдается у детей. Другими причинами могут стать аллергические реакции, которые сопровождаются высокой температурой.
Мероприятия по снижению температуры
Не всегда температуру следует сбивать. Поскольку данная реакция иммунитета является защитной, направленной на уничтожение инфекции, то мероприятия по снижению температуры следует проводить в таких случаях:
- При появлении белой гипертермии, независимо от того, какие температурные показатели отмечаются.
- При повышении температуры более 38,5°С.
- При повышении температуры более 38°С у лиц с эпилепсией, нарушенным мозговым кровообращением, с сердечно-сосудистыми патологиями, а также у беременных женщин.

При красной гипертермии все меры направлены на увеличение теплоотдачи. К ним относят такие:
- Создание прохладной температуры в помещении, где лечится больной – приблизительно 18-20 градусов.
- Прохладное обильное питье: охлажденный чай, соки, вода, не газированная вода и пр.
- Отсутствие дополнительных укутываний.
- Протирания холодной водой с уксусом (ст. л. 9% уксуса на литр воды) или водкой. Испарения данных жидкостей способствуют теплоотдаче. Обтирать организм следует в местах, где сосуды проходят максимально близко к коже.
- Хлопчатобумажная ткань одежды, в которую должен быть одеть больной и регулярно ее менять по мере потоотделения.
- Прием Парацетамола и Ибупрофена. Аспирин детям не дают, а взрослые должны принимать его с осторожностью.
Приведенные меры помогают в снижении температуры где-то на 1 градус, чего уже достаточно, чтобы больной почувствовал себя удовлетворительно и даже не принимал жаропонижающих средств.
Устранение белой гипертермии заключается в противоположных мероприятиях:
- Теплое укутывание ног и рук, растирание их до появления красноты, надевание носков, нагревание грелкой.
- Прием жаропонижающих лекарств (Ибупрофен, Парацетамол), даже при отсутствии температуры в 38°С.
- Теплое обильное питье: малиновый чай, отвар шиповника.
- Прием антигистаминных лекарств, в соответствии с возрастом.
- Прием спазмолитических средств для устранения судорог в периферических сосудах: Никошпан, Папаверин.
- Вызов врача на дом, если в течение 1 часа отсутствует положительная реакция на проведенные меры.
Врачи используют литическую смесь внутримышечно, которая включает в свой состав 50% раствора анальгина, димедрола, папаверина, антигистаминного и сосудосуживающего средства, супрастина и но-шпы. Данный раствор применяется при лечении детей от 1 года. Более младшим деткам раствор делается из анальгина и антигистаминных средств.
Прогноз
Красную гипертермию достаточно легко устранить, нежели белую. Однако прогноз ухудшается, когда высокая температура не может быть диагностирована. Не выявлены причины ее возникновения, в данном случае взрослый или ребенок должен пройти комплексное обследование.
Среди других видов высокой температуры следует выделить:
- Ревматическую, которая отмечается у детей 3-5 лет и поражает сердечную мышцу.
- Геморрагическая, которая является следствием воздействия вируса. Проявляется подкожными и внутренними кровоизлияниями, слабостью, болями в мышцах, токсикозом.
- Мышечная, которая провоцирует почечную недостаточность. Проявляется в виде кровотечений из десен и носа, тошноты, мигрени, озноба и пр.
Каждый вид высокой температуры требует лечения, поскольку он сказывается на продолжительности жизни взрослого или ребенка.
В данной статье я бы хотел обобщить весь арсенал имеющихся средств для снижения температуры тела при гриппе, простуде и других заболеваниях, которые уже упоминались на разных страницах и в разных разделах моего сайта. Также дать характеристики различным типам лихорадок (красной и белой) и рассказать о способах снижения температуры у взрослых и детей, а также при беременности, так как данная тема интересна многим людям и особенно родителям.
Давайте сразу озаботимся терминологией, ведь повышение температуры тела у человека может называться как гипертермия, так и лихорадка. Так вот термин лихорадка можно использовать только при повышении температуры и изменении терморегуляции в результате развития инфекционного заболевания. А термин гипертермия используется в глобальном плане при любых других неинфекционных случаях повышения температуры (такое может наблюдаться при тепловом ударе и перегреве, при злокачественных образованиях, нарушении работы терморегуляторного центра головного мозга, лучевой болезни).

Вообще лихорадка - это защитная реакция организма на внедрение инфекционного агента (вируса или бактерии) в тело человека. При попадании чужеродного к нам в организм, к этому месту сразу устремляются полчища защитных клеток крови, называемых лейкоцитами и макрофагами, которые выбрасывают в кровь эндогенные пирогены (интерфероны, цитокины, интерлейкины) - специальные вещества, которые сами по себе являются стимуляторами лейкоцитов и макрофагов (этот процесс можно рассматривать как способ передачи информации между этими клетками о чужеродном агенте, проникшем в наш организм), то есть стимулируют защиту организма от вирусов и бактерий, они же вызывают повышение температуры тела.
Исходя из вышесказанного, лихорадка является нормальной реакцией организма на проникновение чужеродных агентов и бороться с ней необходимо тогда, когда температурная реакция превышает некий предел и становится патологической и опасной для человека. Увлекаться жаропонижающими препаратами точно не стоит - это только увеличивает сроки выздоровления, так как мы боремся с нашими пирогенами, которые стимулируют защитные клетки организма. Отсюда и длительные сроки выздоровления от банальных инфекций, и плохое самочувствие в сочетании с субфебрильной температурой (в районе 37 градусов) как во время, так и после гриппа и других инфекций. А все из-за увлечения порошками и таблетками от температуры.
Любая лихорадка проходит в своем развитии три стадии:
- Повышение температуры.
- Удержание температуры на определенном уровне.
- Снижение температуры.
Первая стадия - повышение температуры. В это время начинается дисбаланс между теплоотдачей и теплообразованием в организме заболевшего. В норме это выглядит так - тепло образующиеся в организме в результате процессов жизнедеятельности, уравновешено с процессами теплоотдачи во внешнюю среду. В результате поддерживается баланс температур. Температура тела человека за счет этого находится приблизительно на одном уровне - пресловутые 36,6 °C. В результате проникновения чужеродного агента и нарушения терморегуляции это соотношение меняется. В результате мы имеем:
- у взрослых - организм идет по более экономному пути терморегуляции и сокращает теплоотдачу во внешнюю среду, не увеличивая значительно теплообразование, то есть у взрослых температура растет в основном из-за уменьшения отдачи тепла во внешнюю среду;
- у детей - наоборот теплообразование увеличивается при относительно стабильной теплоотдаче, то есть у детей температура растет в основном из-за нагрева.
В этом принципиальное различие организации терморегуляции у взрослых и детей в развитии патологических процессов, о чем будет сказано далее.
Таким образом, у взрослых для реализации механизма теплосбережения при инфекционном заболевании на первой стадии развития лихорадочного процесса происходит спазм периферических сосудов, уменьшение потоотделения. Кожные покровы бледнеют. Происходит спазм мышц поднимающих волосы, отсюда появляется так называемая "гусиная кожа". Появляется дрожь или озноб (включаются механизмы центра терморегуляции головного мозга).
Затем наступает вторая стадия - удержание температуры на определенном уровне. То есть когда температура достигает пика и процессы теплоотдачи и теплообразования себя уравновешивают, но вот в этой высокой точке, не в точке нормы. При этом пропадает озноб или дрожь и появляется чувство жара из-за того, что спазм периферических сосудов проходит и кровь приливает к поверхности тела. Кожные покровы розовеют, становятся влажными. Суточные колебания температур сохраняются, но при этом они происходят в рамках превышенной температуры, то есть снижаются до 37 градуса или выше и затем поднимаются до своих высших значений. Обычно повышение температуры происходит вечером.
При выздоровлении наступает третья стадия, которая характеризуется нормализацией процессов терморегуляции и снижением температуры тела. Оно может быть постепенным или резким. В крови уменьшается количество пирогенов, наш мозг воспринимает температуру как повышенную и начинает подключать факторы снижения температуры, то есть увеличивать теплоотдачу лишней температуры. Для этого усиливается система выведения жидкости из организма - увеличивается потоотделение (так называемые проливные поты), усиливается диурез (мочеотделение). Температура постепенно приходит в норму.
Таким образом, ознакомившись с процессами терморегуляции при развитии инфекционных заболеваний мы можем понимать, почему в первые дни повышения температуры мы не потеем, а при выздоровлении хоть рубашку выжимай и можем двигаться дальше.
Типы и классификация лихорадок
По степени повышения температуры различают:
- Субфебрильная лихорадка (субфебрилитет) обозначает повышение температуры тела не выше 38 °C.
- Слабая лихорадка - повышение температуры тела до 38,5 °C.
- Умеренная лихорадка - повышение температуры тела до 39 °C.
- Высокая лихорадка - повышение температуры тела до 41 °C.
- Гиперпиретическая или чрезмерная лихорадка - повышение температуры тела более 41 °C.
По характеру колебаний суточной температуры:
- Постоянная лихорадка - длительное устойчивое повышение температуры тела, суточные колебания не превышают 1 °C.
- Ремитирующая лихорадка - значительные суточные колебания температуры тела в пределах 1,5-2 °С. Но при этом температура не снижается до нормальных цифр.
- Перемежающаяся лихорадка - характеризуется быстрым, значительным повышением температуры, которое держится несколько часов, а затем сменяется быстрым её падением до нормальных значений.
- Гектическая, или изнуряющая лихорадка - суточные колебания достигают 3-5 °С, при этом подъёмы температуры с быстрым спадом могут повторяться несколько раз в течение суток.
- Извращенная лихорадка - для неё характерно изменение суточного ритма с более высокими подъёмами температуры по утрам.
- Неправильная лихорадка - для которой характерны колебания температуры в течение суток без определенной закономерности.
- Возвратная лихорадка - характеризуется чередованием периодов повышения температуры с периодами нормальной температуры, которые длятся несколько суток.
Приведенные выше типы лихорадок могут встречаться не только при гриппе, ОРВИ или других простудных заболеваниях, но также при малярии, брюшном тифе и других заболеваниях самолечение при которых недопустимо. Здесь и далее мы будем рассматривать стандартный вариант ремитирующей лихорадки, с подъемами температуры чаще по вечерам и снижением в утренние часы, характерной для простуды в различных ее проявлениях.
По типу:
- Красная или розовая лихорадка (она же "горячая").
- Белая лихорадка (она же "холодная").
Принципиальный момент, особенно у детей, это то, что при белой лихорадке происходит спазм периферических кровеносных сосудов и артериол. То есть процесс развивается по взрослому типу. У детей, как было сказано выше, повышение температуры тела при развитии инфекционного патологического процесса происходит из-за увеличения теплопродукции, а не ограничения теплоотдачи (последний тип встречается у взрослых).
Тактика ведения больного и проявления при красной и белой лихорадке будут отличаться.
Для красной лихорадки (которая чаще встречается у детей) характерно:
- кожные покровы гиперемированы, теплые и влажные на ощупь;
конечности теплые; - учащение пульса и дыхания соответствуют повышению температуры;
- поведение ребенка обычное, не смотря на повышение температуры до высоких значений;
- наблюдается хороший эффект от приема жаропонижающих препаратов;
- при обтирании кожных покровов водкой или прохладной водой симптом "гусиной кожи" не появляется.
Для белой лихорадки характерно:
- кожные покровы ребенка бледные или цианотичные (синюшного оттенка);
- холодные на ощупь и сухие (особенно ручки и ножки);
- ребенок вялый, пониженной активности, даже несмотря на малые цифры температуры, возможны также непонятные возбуждение, бредовые состояния;
- могут наблюдаться тахикардия (учащение пульса) неадекватное повышенной температуре и одышка;
- озноб;
- слабый эффект от приема жаропонижающих препаратов.
Что делать и чем снижать повышенную температуру тела
Из всего материала, вы уже поняли, что повышенную температуру тела лучше не снижать, так как это естественная защитная реакция организма человека на попадание вирусов и бактерий в организм.
Когда необходимо снижать температуру тела:
- температура тела выше 38,5 в любом возрасте;
- температура тела выше 38,0 у детей;
- температура тела выше 38,0 у беременных;
- температура тела выше 38,0 у больных эпилепсией, судорожным синдромом, при повышенном внутричерепном
- давлении, пороках сердца;
- при любых значениях температуры при белой лихорадке.
Естественно это относится к относительно здоровым лицам, не имеющим хронической и другой отягощающей патологии. Есть люди, которые не переносят повышение температуры, выше 37,5 у них начинается чуть ли не обморочное состояние, появляются судороги, таким лицам необходимо снижение температуры на более низких значениях.
Это же относится и к беременным женщинам, высокие цифры температуры могут навредить ребенку, находящемуся в утробе матери. Так длительные высокие цифры температуры могут оказывать тератогенный эффект и приводить к нарушениям эмбрионального развития (в частности страдает сердечно-сосудистая и нервная система ребенка). На поздних сроках, длительное повышение температуры может приводить к изменениям в плаценте и преждевременным родам. В любом случае беременной женщине имеет смысл обратиться к врачу (вызвать на дом) при высоких цифрах на термометре. Допускать повышения температуры выше 38 градусов беременным точно не стоит, и начинать снижать необходимо на более низких значениях.
Это не относится к случаям, когда мы в силу природной любви к себе тянемся к жаропонижающим препаратам, даже если температура не достигла пика и балансирует вблизи отметок 37-37,5. Надо терпеть. Да будет плохо, но есть достаточно физических методов снижения температуры, которые позволяют без химии понизить температуру тела на пару градусов и этого достаточно для облегчения состояния, зато процесс выздоровления не будет тормозиться внешними факторами (приемом пилюлей, порошков и таблеток).
Для снижения температуры можно использовать физические методы и химические методы (использование лекарственных препаратов).
Физические методы снижения температуры тела
Суть их заключается в увеличении отдачи организмом лишнего тепла во внешнюю среду. Как это можно реализовать:
- не укутывать человека лишними перинами и одеялами;
- одеваться достаточно прохладно, в легкие натуральные ткани, которые будут впитывать пот и не нарушать теплообмен;
- можно использовать обтирания (водкой или прохладной водой с уксусом (1 столовую ложку 6 процентного уксуса на литр прохладной воды)). Смачиваем губку в жидкость и обтираем больного, особое внимание уделяем местам, где близко проходят кровеносные сосуды: запястья, область шеи и суставов рук и ног. Естественно делаем это не на сквозняках, чтобы не заморозить больного. На лоб можно положить салфетку, смоченную в обычной прохладной воде (уксуса не надо, чтобы не раздражало нежную кожу).
Несмотря на кажущуюся простоту, данные методы позволяют снизить температуру тела на 0,5-1 градус и этого бывает достаточно, кроме того, они не тормозят развитие защитных реакций организма, не вторгаются грубо в процессы терморегуляции. Их можно повторить через некоторое время и использовать чаще, чем лекарства, за тот же период времени. К тому же их можно использовать на более низких температурных значениях, а не только выше 38 градусов и выше, таким образом облегчая страдания пациента.
Медикаментозные (химические) способы снижения температуры
В настоящее время представлены огромным числом разнообразных жаропонижающих препаратов, подробнее тактику их использования, состав и механизм воздействия популярных жаропонижающих средств я указал в соответствующей статье, где подробно и без рекламы описаны все типы жаропонижающих, адекватность и необходимость их приема.
Помните только, что для снижения температуры при гриппе не стоит использовать аспирин, особенно у детей - он может вызвать опасное осложнение синдром Рея. Вообще лучше не используйте этот препарат для снижения температуры у детей и у взрослых при простуде.
Также не следует при повышенной температуре использовать такие народные способы как чай с малиновым вареньем или париться в сауне или бане, это дополнительная нагрузка и дополнительные градусы к итак разогретому организму. Никакой пользы эти процедуры организму не принесут, он справится и без них, отвечая на инфекцию повышением температуры.
Необходимость достаточного водного режима красной нитью проходит по всей статье. Пить надо много и достаточно (следить за отеками у лиц предрасположенных к ним и особенно у беременных в третьем триместре беременности, смотреть лучше всего на голенях, там они появляются быстрее и легче диагностируются). Детей выпаивать насильно помимо их воли, для этого можно использовать любые жидкости (только не газировки, богатые химическими подсластителями и ароматизаторами), а обычную воду, чай, с лимоном и без, компоты, морсы. Можно использовать растворы солей, например регидрон (продается в аптеках).

Ну и напоследок опишу тактику поведения при белой лихорадке у детей, так как тема волнует многих и подходы в купировании этого состояния отличаются от таковых при стандартной розовой лихорадке:
- используют те же жаропонижающие препараты, что и при стандартной розовой лихорадке (парацетамол и препараты производные от него) в возрастной дозе;
- необходимо использовать спазмолитические препараты для устранения спазма периферических сосудов. Но-шпу, которую так советуют использовать при белой лихорадке на форумах, не стоит использовать, так как она необходима для снятия спазмов внутренних органов и глубоких сосудов, лучше использовать такие препараты как Папаверин или Никошпан (смесь но-шпы и никотиновой кислоты);
- кисти и стопы необходимо согреть грелкой или растиранием;
- давать обильное питье в обязательном порядке, контролируя при этом мочеотделение.
Если в течение часа после указанных выше процедур температура не снижается - это свидетельствует о серьезных нарушениях и необходимо обратиться к врачу (вызвать скорую помощь).
Вот такой защитный механизм как лихорадка рассмотрен в статье. Теперь вы знаете, какие типы лихорадок бывают и что необходимо предпринять для снижения температуры у взрослых, детей и у беременных.
Этот термин часто используется для описания состояний, при которых система терморегуляции либо функционирует неправильно, либо просто перегружена под действием различных внутренних или внешних факторов. Из этой статьи вы узнаете что такое гипертермия у детей, основные виды и симптомы гипертермии у малышей, а также о том, как оказать помощь при гипертермии у ребенка.
Почему возникает лихорадка у детей?
Лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящей к повышению t° тела, что стимулирует естественную реактивность организма.
Температуру тела измеряют в подмышечной впадине, ротовой полости, прямой кишке. У новорожденных t° тела в подмышечной впадине устанавливается в пределах 37 °С, у грудных – 36,7 °С, в прямой кишке – 37,8 °С. Такие же показатели свойственны и детям старшего возраста.
В зависимости от степени повышения температуры тела выделяют:
- субфебрильную – 37,3 – 38,0°С;
- фебрильную – 38,1 – 39,0 °С;
- гипертермическую – 39,1°С и выше.
Наиболее частые причины лихорадки:
- острые инфекционные заболевания, инфекционно-воспалительные заболевания;
- тяжелые метаболические расстройства;
- перегревание;
- аллергические реакции;
- эндокринные расстройства.
В чем разница между лихорадкой и гипертермией? Лихорадка возникает из-за смещения установочной точки в гипоталамусе, что обычно является конечным результатом запуска нескольких пирогенных цитокинов.
Причины гипертермии у детей
Гипертермия у ребенка может возникнуть в результате заболеваний, сопровождающихся избыточной теплопродукцией (тепловой удар при нагрузке, тиреотоксикоз), состояний, связанных с уменьшением теплопотери (классический тепловой удар, тяжелая дегидратация, вегетативная дисфункция).
Гипертермический синдром следует считать патологическим вариантом лихорадки, при котором отмечается быстрое и неадекватное повышение t° тела, сопровождающееся нарушением микроциркуляции, метаболическими расстройствами и прогрессивно нарастающей дисфункцией жизненно важных органов и систем.
Виды гипертермии у детей
Очень важно различить красную и белую гипертермию.
Красная гипертермия у детей
- кожные покровы красноваты, на ощупь – горячие, влажные, конечности теплые;
- происходит учащение пульса и дыхания, что соответствует повышению температуры (на каждый градус свыше 37°С частота дыхания становится на 4 дыхания больше за 1 минуту, а частота сердечных сокращений – на 20 ударов в минуту).
- поведение малыша не нарушено, несмотря на повышение t° до фебрильных цифр.
Белая гипертермия у детей
Она наиболее опасна. Для нее характерны следующие симптомы:
Эффект от жаропонижающих средств для успешного лечения гипертермии недостаточен.
Неотложная помощь при гипертермии
Если возникла гипертермия у ребенка, надо ли снижать температуру? Жаропонижающую терапию исходно здоровым детям следует проводить при показателях выше 38,5 °С. Однако если у мальчика или девочки на фоне лихорадки, независимо от степени выраженности состояния, отмечается ухудшение состояния, появляются такие симптомы, как озноб, мышечные боли, нарушения самочувствия, бледность кожных покровов, антипиретическая терапия должна быть назначена незамедлительно.
Оказание первой помощи при гипертермии
Дети из группы риска по развитию осложнений на фоне лихорадки требуют для лечения назначения жаропонижающих лекарственных средств при красной лихорадке при наличии температуры выше 38,0 °С, а при белой – даже при субфебрильной.
В группу риска по развитию осложнений при лихорадочных реакциях включаются дети:
- первых месяцев жизни;
- с фебрильными судорогами в анамнезе;
- с патологией ЦНС;
- с хроническими заболеваниями сердца и легких;
- с наследственными метаболическими заболеваниями.
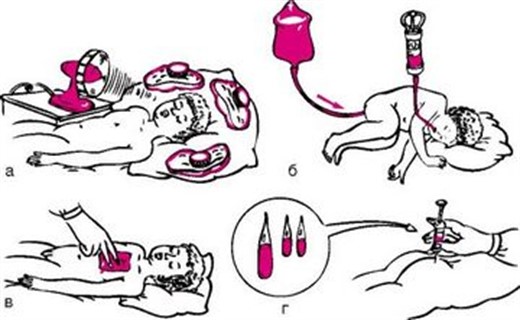
Лечение гипертермии у детей
Для лечения красной гипертермии:
- ребенка необходимо раскрыть, максимально обнажить, обеспечить доступ свежего воздуха, не допуская сквозняков;
- назначить обильное питье (на 0,5 – 1 л больше возрастной нормы жидкости в сутки);
- использовать очень осторожно физические методы охлаждения.

Обтирания при лечении гипертермии у ребенка
Оптимальная температура воды при обтирании влажной губкой с целью лечения лихорадки индивидуальна. Сама эффективность данного метода спорна. Этот метод позволяет использовать испарение, которое помогло бы охладить малыша. Обтирание проводится только губкой (квадратиком тонкого поролона), его можно применять в сочетании с антипиретиками, при этом проходит до 20 мин до появления эффекта. Пользуйтесь только прохладной или тепловатой водой, чтобы ребенку было комфортно и он не дрожал! Лучше всего, если вода будет на 1 °С ниже, чем t° тела ребенка, контролируйте это. Если температура 40 °С, то вода – 39 °С, при t° тела малыша 39 °С нагрейте воду до 38 °С и т.д.
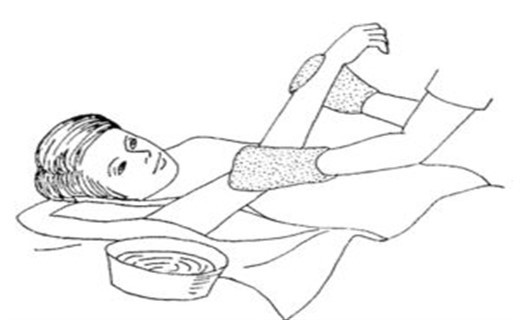
Важно! Никогда не применяйте холодную воду, спирт, поскольку это вызывает спазм сосудов и озноб. Местное применение спирта может вызвать тяжелое отравление вследствие его всасывания через кожу или вдыхания паров. Более того, в результате эффекта охлаждения кожи возникает спазм периферических сосудов, что ограничивает способность ребенка избавляться от эндогенного тепла.
Лекарства при лечении гипертермии
Лучше всего для лечения дать жаропонижающие средства:
Неотложная помощь при белой гипертермии
При появлении ее симптомов нужно дать одновременно с жаропонижающими средствами сосудорасширяющие препараты внутрь или внутримышечно:
Если держится гипертермия у малыша, температура тела контролируется каждые 30 – 60 минут.
Госпитализация для лечения ребенка от гипертермии
Дети, у которых диагностированы симптомы заболевания, должны быть обязательно госпитализированы. После снижения до 37,5 °С лечебные гипотермические мероприятия прекращаются, так как в дальнейшем она может понижаться без дополнительных вмешательств.
Стремление добиваться снижения субфебрильной (менее 38 °С) с помощью жаропонижающих средств необоснованно. Не следует угнетать защитные силы организма! Помните, что при большинстве инфекций максимум температуры устанавливается в пределах 39 °С, что не грозит стойкими расстройствами здоровья. Повышение t° имеет защитный характер, поскольку многие микроорганизмы снижают темпы размножения при повышенной температуре, она стимулирует иммунную систему, повышает дезинтоксикационную функцию печени, секрецию гормонов.
О тяжести состояния ребенка с лихорадкой свидетельствуют:
- ослабленный голос, хныканье, всхлипывания;
- изменение окраски кожных покровов, появление бледности и акроцианоза;
- сухость слизистых оболочек полости рта;
- ослабление внимания, появление вялости.
О необходимости срочной госпитализации свидетельствуют:
- появление слабого, стонущего и сиплого голоса;
- постоянный плач;
- если ребенок не спит совсем или спит на просыпаясь;
- резкая бледность кожи, цианоз, мраморность и особенно пепельно-серый оттенок кожных покровов;
- полное безразличие, вялость, отсутствие реакций.
Повышение t° тела на 1 градус требует дополнительного введения жидкости в объеме 10 мл на кг массы тела. Первая помощь до прибытия врача: постарайтесь выпаивать сына или дочку отваром изюма, кураги, сухофруктов.

Злокачественная гипертермия у детей
Является состоянием острого гиперметаболизма скелетных мышц, которое возникает во время общей анестезии или сразу же после нее и вызывается летучими ингаляционными анестетиками, сукцинилхолином, и, вероятно, стрессом и нагрузкой.
Синдром проявляется повышенным потреблением кислорода, накоплением лактата и продукцией большого количества углекислого газа и тепла.
Частота этого синдрома составляет примерно 1 на 15000 случаев общей анестезии. Абортивные, умеренно выраженные формы встречаются с частотой 1 на 4500 случаев анестезии, причем у малышей чаще, чем у взрослых.
Летальность при молниеносной форме этого синдрома без использования дантролена, являющегося специфическим антидотом, достигает 65 - 80%.
Причины возникновения злокачественной гипертермии
Злокачественная гипертермия у ребенка является наследственным заболеванием, передающимся по аутосомно-доминантному типу. Отмечаются изменения генетического участка в 19 паре хромосом, отвечающего за структуру и функции кальциевых каналов саркоплазматического ретикулума миоцитов скелетных мышц. Установлено, что злокачественная гипертермия у мальчиков и девочек довольно часто сочетается с двумя основными синдромами: синдромом King-Denborough (низкий рост, скелетно-мышечные нарушения, крипторхизм) и болезнью центральных волокон (миопатия мышечных волокон I типа с центральной дегенерацией).
Лекарства, провоцирующие появление злокачественной гипертермии
Препараты, способные провоцировать развитие заболевания называются тиггерными агентами. Традиционно триггерными считаются галогеносодержащие анестетики, сукцинилхолин и некоторые стероидные миорелаксанты.
В результате прямого или опосредованного воздействия триггерных агентов нарушается функция кальциевых каналов саркоплазматического ретикулума. Ионизированный кальций накапливается в цитоплазме, связывается с тропонином и образует стабильный актин-миозиновый комплекс, что вызывает патологическое мышечное сокращение. Клинически это проявляется появлением мышечной ригидности. Длительное мышечное сокращение требует постоянного потребления энергии. Результатом возросшего метаболизма является повышенное потребление кислорода, образование СО2 и тепла. Повреждение мембраны миоцитов и рабдомиолиз приводят к гиперкалиемии, гиперкальциемии, миоглобинурии и повышению уровня креатинфосфокиназы в крови. Метаболические и электролитные нарушения вызывают угнетение сердечно-сосудистой системы, отек головного мозга и другие тяжелые расстройства.
Симптомы злокачественной гипертермии
К классическим признакам и симптомам, которыми проявляется гипертермия у ребят, относятся тахикардия, тахипноэ, цианоз и генерализованная мышечная ригидность. Самым ранним симптомом является быстрый рост концентрации СО2 в выдыхаемом газе. При исследовании КОС отмечается значительное повышение РаСО2, снижение РаО2 и смешанный ацидоз.
Уже на ранней фазе развития состояния могут наблюдаться нарушения сердечного ритма - желудочковая тахикардия и экстрасистолия. При прогрессировании патологического процесса развивается брадикардия с последующей остановкой сердечной деятельности. Причиной остановки сердца является резкая гиперкалиемия на фоне гипоксии и метаболических расстройств.
Выраженность мышечной ригидности может быть различная, от умеренной неподатливости до генерализованной мышечной контрактуры. Курареподобные миорелаксанты не купируют мышечную ригидность, вызванную злокачественной гипертермией.
Смерть может наступить в результате остановки сердца, повреждения головного мозга, внутреннего кровотечения или поражения других систем организма.
Лечение злокачественной гипертермии
В настоящее время разработан протокол ведения больных с острым синдромом злокачественной гипертермии:
- Неотложная помощь при гипертермии: немедленно прекратить введение всех триггерных препаратов.
- Начать гипервентиляцию легких 100% кислородом.
- Для лечения нужно ввести внутривенно дантролен в дозе 2 - 3 мг/кг. Общая доза препарата вместе с повторными введениями может составить 10 мг/кг и более. (Дантролен - некурареподобный миорелаксант, замедляет высвобождение ионов кальция из саркоплазматического ретикулума. В результате угнетается сократимость мышечных волокон и устраняется гиперметаболизм мышечной клетки).
- Катетеризировать центральную вену.
- Провести коррекцию метаболического ацидоза с помощью внутривенного введения гидрокарбоната натрия в дозе 1 - 3 мэкв/кг.
- Проводить активное охлаждение пациента. Внутривенно вводить охлажденный физиологический раствор по 15 мл/кг каждые 10 минут 3 раза. Промывать желудок холодным раствором, лед на голову, шею, паховую область.
- Коррекция гиперкалиемии внутривенным введением концентрированных растворов глюкозы с инсулином (глюкозы 0,5 г/кг и инсулина 0,15 Ед/кг), после этого введение хлористого кальция - 2 - 5 мл/кг.
- Для лечения аритмии внутривенно вводится новокаинамид (1 мл/кг/час до 15 мг/кг) или лидокаин - 1 мг/кг. Блокаторы кальциевых канальцев в сочетании с дантроленом противопоказаны.
- Поддерживать диурез (не менее 1 мл/кг/час) с помощью внутривенного введения маннитола (0,5 г/кг) или фуросемида (1 мг/кг).
- Каждые 10 минут контролировать КОС, газы крови, концентрацию сывороточных электролитов.
- Применение дантролена в сочетании с рациональной интенсивной терапией позволило в последние годы снизить летальность при молниеносных формах злокачественной гипертермии у детей примерно до 20%.
Теперь вы знаете основные причины и симптомы гипертермии у детей, а также о том, как проводится лечение гипертермии у ребенка. Здоровья вашим детям!
Читайте также:


