Лихорадка железы слюнные железы
Строение подчелюстных слюнных желез
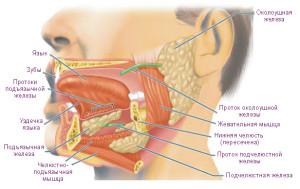
Функцию выработки слюнной жидкости в человеческом организме выполняют три пары соответствующих желез. Выделяют околоушные, подчелюстные и подъязычные (железы расположены в порядке убывания размеров). Также в данном процессе участвует большое количество мелких слюнных протоков. Со схемой строения подчелюстной железы можно ознакомиться на рисунке.
Подчелюстная железа почти круглая – формой напоминает грецкий орех, весит около 15 г. Место ее расположения – поднижнечелюстной треугольник. Латеральная поверхность слюнной железы находится в непосредственной близости от лимфатических поднижнечелюстных узлов, прилегает к лицевой вене и артериям. Задний край челюстно-подъязычной мышцы соприкасается с передней частью железы (рекомендуем прочитать: строение и анатомия челюстно-подъязычной мышцы). Расположение подчелюстной слюнной железы — снизу выходит из-под нижнего края челюсти, соприкасаясь с последней в своей верхней части. Кожа и поверхностная пластинка шейной фасции примыкают к железе с ее внешней стороны, тогда как подъязычная и шило-язычная мышцы примыкают к ее медиальной поверхности.
ИНТЕРЕСНО: к какому врачу обращаться, если сильно болит челюсть?
Почему возникает воспаление?
Сиалоаденит может протекать как в острой, так и в хронической форме. Особенность этого заболевания заключается в том, что хронический сиалоаденит представляет собой самостоятельную патологию, только в редких случаях развивающуюся из недолеченного острого сиалоаденита, но чаще их вызывают разные причины.
| Форма | Разновидность | Причины | Примечание |
| Острая | Вирусный | Эпидемический паротит | Передача вирусной инфекции происходит воздушно-капельным путем. Возбудитель проникает в ткани околоушных слюнных желез через слизистые оболочки дыхательных путей. Может приводить к мужскому бесплодию. |
| Цитомегаловирусная инфекция | Вызывает острый сиалоаденит у детей, в редких случаях – у взрослого населения. Особенно опасно заболевание для беременных женщин при сроке до 20 недель. | ||
| Бактериальный | Несоблюдение гигиены рта | Бактерии, попадая в полость рта, могут попасть в протоки слюнных желез посредством слизистых оболочек. | |
| Реактивная обтурация | Просвет протоков суживается рефлекторно, происходит снижение объема выделяемой слюны. Возникает скопление секрета в больших слюнных железах, начинается интенсивное развитие микроорганизмов ротовой полости. Причинами становятся патологии и состояния, вызывающие общее истощение организма:
| ||
| Механическая обтурация | Проток слюнной железы перекрывается инородным телом или камнем (см. также: камень в слюнной железе: причины образования и способы лечения). | ||
| Тяжелые инфекционные заболевания | Скарлатина, тиф. | ||
| Воспалительные болезни слизистых оболочек рта, горла и лица (см. также: анатомия рта и описание функций органов, которые в нем находятся) |
| ||
| Хронический | Генетическая предрасположенность слюнных желез к изменениям в их тканях | Спровоцировать могут следующие факторы:
| |
| Аутоиммунные заболевания | |||
| Возрастные изменения человеческого организма (развитие атеросклероза, воздействие свободных радикалов) | |||
Симптомы заболевания с фото
В зависимости от формы сиалоаденита, могут проявляться различные симптомы. Поставить точный диагноз может только доктор, основываясь на результатах комплексной диагностики. Заподозрить у себя развитие острого или хронического воспаления больших слюнных желез можно, при появлении следующей характерной симптоматики:
- железа увеличивается в размерах (в месте ее расположения визуализируется или ощущается припухлость),
- при нажатии ощущается боль различной интенсивности,
- ощущение сухости в ротовой полости,
- угнетение функции выработки слюнной жидкости,
- появляются головные боли, которые с течением времени усиливаются,
- повышенная температура тела.
Если воспалена околоушная слюнная железа, то может присутствовать частичная или полная потеря слуха (из-за того, что слуховой проход сдавливается увеличившейся железой). Боли в подъязычной области и под нижней челюстью, а также дискомфорт при открывании рта характерны для сиалоаденита двух других пар желез (рекомендуем прочитать: что делать, если у вас щелкает челюсть при открывании рта?). В некоторых случаях воспалительный процесс может развиться во всех больших слюнных железах одновременно. Некоторые симптомы, ввиду их распространенности, следует рассмотреть подробнее вместе с фото.
ЧИТАЕМ ПОДРОБНО: воспаление подъязычной железы — как лечить?

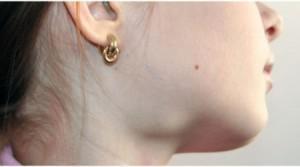
При легкой форме протекания болезни пациент может обнаружить незначительные припухлости в области воспаленных слюнных желез. При средней форме отмечается, что воспаленная железа увеличена, при этом припухлость хорошо видна. При тяжелой форме сиалоаденита опухание околоушных слюнных желез распространяется до области ключиц (подробнее в статье: подчелюстной сиалоаденит слюнной железы: диагностика и лечение). Если воспалена подчелюстная — отмечается припухлость шеи. Визуально увеличение одной из желез будет выглядеть так, как на фото к статье.
ЧИТАЕМ ТАКЖЕ: как лечится воспаление околоушной железы?
Практически для всех форм рассматриваемого воспаления характерно снижение количества выделяемой слюнной жидкости (для хронического – в период обострений). Это связано с нарушением функционирования воспаленных желез. Чтобы получить представление о том, как проявляется этот симптом, следует обратить внимание на фото.
У пациента, страдающего от сиалоаденита изменяется не только количество слюны, но и ее качество. В нормальном состоянии слюнная жидкость почти прозрачная и жидкая, воспалительный процесс может привести к тому, что она станет излишне густой или мутной. Может появляться слюна с примесями в виде хлопьев, слизи, гноя.
Диагностика заболевания
Для того, чтобы успешно диагностировать острый сиалоаденит, врачу достаточно осмотреть и опросить пациента. Контрастная сиалография для выявления этого заболевания считается нерациональным методом, так как введение специального вещества приводит к усугублению состояния больного, в частности, усиливается интенсивность болевых ощущений. Заболевание хронического течения диагностируется с помощью контрастной сиалографии. По результатам исследования специалист определяет форму и разновидность заболевания:
- интерстециальный – протоки сужены, количество контраста по сравнению с нормой понижено (0,5 – 0,8 мл вместо 2 – 3 мл),
- паренхиматозный – ткани и протоки железы не визуализируются, присутствует множество полостей объемом 0,5 – 1 см. Количество необходимого контраста превышает норму и составляет до 8 мл.
Лечение воспаления слюнных желез

Острый сиалоаденит можно лечить только в условиях стационара. Как правило, для облегчения состояния пациента достаточно применения консервативных методов, но возможно и хирургическое вмешательство в случаях, когда развивается гнойный процесс. Терапия хронических форм воспаления слюнных желез в период обострения проводится аналогичными методами.
При лечении в медицинском учреждении курс терапии будет разрабатываться на основе интенсивности протекания заболевания, его формы, общего состояния здоровья пациента и причин, вызвавших развитие патологии. Если слюнные железы воспалились из-за заражения эпидемическим паротитом (свинка), то доктором будет назначено симптоматическое лечение, прием препаратов интерферона.
ЧИТАЕМ ТАКЖЕ: воспаление слюнной железы: симптомы и лечение
| Форма заболевания | Лечение | Примечание |
| Острая неспецифическая | Внутривенное введение растворов контрикала, трасилола | Препараты антифибринолитического, противовоспалительного действия |
| Прием антибиотиков | Перорально | |
Введение в протоки препаратов:
|
| |
| Физиолечение | Грелки, УВЧ | |
| Новокаиново-пенициллиновая блокада | Если отек и воспаление прогрессируют | |
| Обезболивающие, противовоспалительные компрессы | 30% раствор димексида 1 раз в сутки на полчаса | |
| Диета слюногонная |
| |
| Хирургическое вмешательство | Проводится по следующим показанием:
| |
| Хроническая | Рентгенотерапия области воспаленных желез | Антиинфекционное, противовоспалительное действие |
| Гальванизация | Ежедневно, 1 месяц | |
| Массаж протоков желез, введение в них препаратов антибиотического действия | Устранение гнойных масс | |
| Новокаиновая блокада в подкожную клетчатку / подкожное введение галантамина или электрофорез | Повышение секреторной активности слюнной железы | |
| 1 раз в 4 – 8 недель в железу вводится йодолипол (4 – 5 мл) | Профилактика обострений | |
| 2% йодистый калий по 1 ст.л. 3 раза / сутки в течение 30 дней каждые 4 месяца | ||
| Удаление проблемной железы | По показаниям |
Домашние средства и рецепты народной медицины станут прекрасным дополнением к консервативному лечению, предписанному лечащим врачом. При этом важно помнить, что поставить диагноз и разработать эффективный терапевтический курс может только специалист – заменять назначенные им лекарственные средства и процедуры нетрадиционными методиками нельзя, так как есть риск усугубить свое состояние.
Популярные рецепты народной медицины при сиалоадените:
- рассасывать небольшие кусочки лимона (без сахара) 3 – 4 раза в сутки,
- полоскать ротовую полость солевым раствором (0,5 ч.л. соли на стакан теплой воды),
- хвойный настой: довести до кипения 1 л воды, всыпать туда 5 ст.л. игл хвойного дерева, кипятить на среднем огне 30 минут, настоять в течение часа, процедить, принимать по 2 ст.л. 2 раза в день.
Нервная дистрофия – это такое нарушение трофики, в основе которого лежит поражение иннервации элементов (в данном случае – полости рта).
Эти нарушения могут затрагивать: все слизистые (десны, неба, щек, миндалин и т.д.)
Соединительную ткань десны
Может нарушаться трофика костной ткани.
В зависимости от степени поражения нервной ткани проявления могут быть большей или меньшей степени выраженности.
1) Истончение слизистой десен, кровоточивость, повышение чувствительности (сначала ↑, а затем чувствительности), болезненность. Вплоть до мелких кровоизлияний 3-5 мм.
2) Пародонтоз (со всеми его проявлениями)
3) Расшатывание и выпадения зубов (следствие атрофии альвеолярного отростка)
4) Твердые ткани зуба становятся ломкими (может сломаться коронка, а корень остаться)
ЭКЗАМЕНАЦИОННЫЕ ВОПРОСЫ
для студентов стоматологического факультета БГМУ
1. Предмет и задачи патологической физиологии. Ее место в системе высшего медицинского образования. Патофизиология как теоретическая основа клинической медицины.
2. Моделирование заболеваний. Основные условия постановки биологического эксперимента. Морально-этические аспекты экспериментирования на животных. Острый и хронический эксперимент (Клод Бернар, И.П. Павлов).
3. Определение понятия "болезнь". Стадии развития болезни, ее исходы.
4. Понятие о патологическом процессе, патологической реакции, патологическом состоянии. Взаимоотношение между понятием "патологический процесс" и " болезнь". Понятие о типовых патологических процессах.
5. Факторы, определяющие специфичность патологического процесса и избирательность локализации основных структурно-функциональных нарушений.
6. Закономерности угасания и восстановления жизненных функций. Терминальные состояния: преагония, агония, клиническая смерть, их характеристика. Постреанимационная болезнь.
7. Учение об этиологии. Основные теории возникновения болезни: монокаузализм, кондиционализм, конституционализм, их критическая оценка. Современные представления о причинах и условиях возникновения болезни.
8. Принцип обратной связи в норме и патологии (И.П. Павлов, М.М. Завадовский, П.К. Анохин). Понятие о патологической системе, ее отличияот функциональной системы. Патологическая доминанта, ее роль в патологии. Роль порочных кругов в развитии болезни.
9. Взаимосвязь сомы и психики в норме и патологии. Роль охранительного торможения в патологии. Слово как болезнетворный и лечебный фактор. Медицинская деонтология. Понятие об ятрогении.
10. Взаимоотношения между местными и общими, специфическими и неспецифическими проявлениями болезни на примере патологии полости рта и челюстно-лицевой области.
11. Двойственная природа болезни. Движущая сила ее развития.
12. Понятие об адаптации и компенсации. Общая характеристика, виды адаптационных и компенсаторных реакций.
13. Структурные основы и механизмы компенсаторно-приспособительных процессов. Понятие о "цене" адаптации и компенсации.
14. Общая характеристика патологических и компенсаторных реакций больного организма, примеры, патогенетическая оценка.
15. Характеристика стадий болезни с учетом соотношения степени выраженности патологических и компенсаторных реакций, состояния функциональных резервов организма при различных исходах болезни: а) выздоровлении, б) смерти.
16. Феномен стресса (Г. Селье). Стресс-реализующие и стресс-лимитирующие системы. Адаптивные и повреждающие эффекты стресс-реакции. Роль стресса в патологии.
17. Реактивность организма. Определение понятия, виды, основные показатели, роль в патологии. Значение возраста и пола в развитии болезни. Особенности течения болезни в детском, зрелом и старческом возрасте.
18. Неспецифическая резистентность организма. Определение понятия; факторы, снижающие неспецифическую резистентность. Пути и средства повышения неспецифической резистентности организма.
19. Учение о конституции. Основные принципы классификации конституциональных типов. Роль конституции в патологии.
20. Иммунологическая реактивность. Понятие об иммунопатологических процессах. Иммунодефицитные состояния, их классификация и проявления.
21. Аллергия, определение понятия. Формы аллергических реакций. Характеристика основных форм аллергических реакций (немедленного и замедленного типа). Анафилактический шок.
22. Понятие об экстремальных факторах, экстремальных условиях существования и экстремальных состояниях организма, общая характеристика.
23. Действие электрического тока на организм. Электротравма. Особенности электрического тока как повреждающего фактора.
24. Общие и местные проявления при поражении электрическим током. Патогенез электротравмы, причины смерти. Принципы оказания первой помощи.
25. Влияние повышенного и пониженного барометрического давления на организм. Высотная и кессонная болезнь. Дизбаризм.
26. Действие высокой температуры на организм. Гипертермия. Тепловой и солнечный удар, их патогенез.
27. Действие низкой температуры на организм. Гипотермия, ее патогенез.
28. Действие ионизирующего излучения на организм. Лучевые поражения. Общая характеристика, классификация, патогенез.
29. Острая лучевая болезнь, патогенез, формы, исходы.
30. Костно-мозговая форма острой лучевой болезни, патогенез, клинические проявления, исходы.
31. Кишечная форма острой лучевой болезни, патогенез, проявления, исход.
32. Токсемическая и церебральная формы острой лучевой болезни, патогенез, проявления, исход.
33. Хроническая лучевая болезнь, патогенез, основные проявления.
34. Отдаленные последствия действия ионизирующей радиации. Понятие о стохастических и нестохастических эффектах ионизирующей радиации.
35. Шок. Определение понятия, виды, стадии, общие механизмы развития.
36. Травматический шок. Этиология, патогенез, стадии, проявления. Теории травматического шока.
37. Сущность и механизмы нарушений гемодинамики при шоке. Централизация и шунтирование кровотока, их патогенетическая оценка.
38. Коллапс, его виды, патогенез, отличия шока и комы.
39. Кома, ее виды, общие звенья патогенеза коматозных состояний.
40. Понятие о наследственных и врожденных болезнях. Классификация наследственных форм патологии. Роль наследственных и средовых факторов в развитии болезней. Фенокопии.
41. Понятие о пенетрантности и экспрессивности, роль в патологии.
42. Этиология наследственных форм патологии. Мутации, их виды. Понятие об антимутагенезе и антимутагенных факторах.
43. Генные болезни. Этиология, общие закономерности патогенеза. Клинические проявления некоторых наследственно обусловленных болезней обмена веществ (алкаптонурии, фенилкетонурии, галактоземии. гепато-церебральной дистрофии).
44. Хромосомные болезни. Трисомии: болезнь Дауна, Клайнфельтера, трисомия X, XYY, синдром Патау. трисомия 8, синдром Эдвардса. Кариотип, клинические проявления.
45. Хромосомные болезни. Моносомии и делеции: синдромы Шерешевского-Тернера, Вольфа-Хиршхорна, "кошачьего крика"). Кариотип, клинические проявления.
46. Врожденные и наследственные пороки развития челюстно-лицевой области, общая характеристика.
47. Артериальная и венозная гиперемии. Определение понятий, классификация, этиология, патогенез, проявления, исходы.
48. Ишемия. Определение понятия, классификация, этиология, патогенез, проявления, исходы. Типы строения коллатералей в различных органах. Механизмы включения коллатерального кровотока. Факторы, определяющие последствия ишемии.
49. Тромбоз. Определение понятия, этиология, патогенез тромбообразования, последствия и исходы тромбоза.
50. Эмболии, определение понятия, классификация, проявления и последствия эмболий. Виды
51. Типовые нарушения микроциркуляции: вне-, внутрисосудистые, интрамуральные. Сладж, капилляротрофическая недостаточность. Этиология, патогенез, исходы.
52. Повреждение клетки. Этиология и наиболее общие звенья патогенеза повреждения клетки Специфические и неспецифические проявления повреждения клетки.
53. Воспаление. Определение понятия, классификация. Компоненты воспаления, их общая характеристика. Воспаление как типовой патологический процесс. Местные и системные проявления воспаления.
54. Этиология воспаления. Первичная и вторичная альтерация при воспалении. Роль медиаторов воспаления в развитии вторичной альтерации.
55. Медиаторы воспаления, их происхождение, принципы классификации, основные эффекты. Эндогенные противовоспалительные факторы.
56. Физико-химические изменения в очаге воспаления, механизмы их развития, значение.
57. Сосудистые реакции, динамика нарушений периферического кровообращения в очаге воспаления, биологическое значение.
58. Экссудация, определение понятия. Причины и механизмы повышения проницаемости сосудистой стенки в очаге воспаления. Значение экссудации при воспалении. Виды экссудатов.
59. Стадии, пути и механизмы эмиграции лейкоцитов при воспалении. Основные хемоаттрактанты, обусловливающие миграцию лейкоцитов.
60. Определение понятия и биологическая роль фагоцитоза (И.И. Мечников). Стадии фагоцитоза, механизмы бактерицидности фагоцитов. Причины и виды нарушения фагоцитоза. Наследственные дефекты фагоцитов.
61. Стадия пролиферации, ее основные проявления и механизмы развития. Виды и исходы воспаления. Основные теории воспаления.
62. Связь местных и общих явлений при воспалении. Роль нервной, эндокринной и иммунной систем в развитии воспаления. Положительное и отрицательное значение воспаления для организма.
63. Воспалительные процессы в тканях челюстно-лицевой области. Особенности их возникновения и течения.
64. Особенности изменений системы белой крови при воспалительных процессах в тканях челюстной-лицевой области.
65. Лихорадка. Определение понятия. Этиология лихорадки. Первичные пирогены, их виды. Роль первичных пирогенов в развитии лихорадки.
66. Патогенез лихорадки. Вторичные пирогены, их происхождение, центральные и системные эффекты. Стадии лихорадки. Изменение процессов терморегуляции в различные стадии лихорадки.
67. Изменение функций органов и систем при развитии лихорадки. Биологическое значение лихорадочной реакции. Понятие о пирогенной терапии.
68. Виды лихорадки. Типы температурных кривых.
Изменения функции слюнных желез и состояния ротовой полости при лихорадке.
70. Гипоксия. Определение понятия, классификация, патогенетическая характеристика различных типов гипоксии.
71. Механизмы срочных и долговременных компенсаторно-приспособительных реакций при гипоксии. Адаптация к гипоксии, стадии развития. Принципы патогенетической терапии гипоксиче-ских состояний.
Дата добавления: 2015-10-01 ; просмотров: 1429 . Нарушение авторских прав

Слюнные железы – железы, относящиеся к переднему отделу пищеварительного тракта. Благодаря вырабатываемым ферментам, способствующим образованию слюны, слюнные железы участвуют в процессе пищеварения и необходимы для обеспечения нормального состояния полости рта человека.
Строение слюнных желез
Слюнные железы можно разделить:
- По размеру – на малые и большие;
- По характеру выделяемого секрета – на белковые, слизистые и смешанные.
К малым слюнным железам (слизистым и смешанным), расположенным в подслизистом слое области губ, щек, неба и языка, относятся:
Большие слюнные железы являются парными органами и оказывают большое влияние на пищеварение. Различают три вида больших слюнных желез:
- Околоушную слюнную железу, расположенную в позадичелюстной ямке, передний отдел которой лежит на жевательной мышце. Она самая крупная из всех слюнных желез и ее масса варьируется от 20 до 30 г. Околоушная железа покрыта плотной околоушной фасцией и разделена на дольки перемычками. Внутри этой железы проходит наружная сонная артерия, лицевой нерв с его основными ветвями и крупные вены. Кровоснабжение околоушной железы происходит через ветви поверхностной височной артерии;
- Подчелюстную слюнную железу с выводным протоком в передний отдел подъязычной области, расположенную в подчелюстном треугольнике. Кровоснабжение подчелюстной железы происходит через ветви лицевой артерии;
- Подъязычную слюнную железу с выводным протоком на подъязычном мясце и подъязычной складке, расположенную в подъязычном пространстве на челюстно-подъязычной мышце. Кровоснабжение происходит через ветви язычной артерии.
Функции слюнных желез
Можно выделить несколько основных функций слюнных желез, а именно:
- Секреция гормоноподобных веществ (эндокринная);
- Выработка слизистых и белковых компонентов слюны (экзокринная);
- Выведение продуктов метаболизма (экскреторная);
- Фильтрация компонентов плазмы крови из капилляров ротовой полости в состав слюны (фильтрационная).
Ферменты для образования слюны поступают в полость рта через протоки слюнных желез, которые открываются под языком и на уровне верхних больших коренных зубов.
Слюна, проводя первоначальную химическую обработку пищи и обволакивая ее муцином (специальным слизистым веществом), способствует формированию пищевого комка.
Слюнные ферменты, такие как мальтаза, пероксидаза, амилаза, оксидаза, птиалин и другие белковые вещества, продолжают оказывать действие на пищу и после того, как она попадает в желудок.
Слюна, образованная при помощи ферментов, вырабатываемых слюнными железами, способствует:
- Пережевыванию пищи и артикуляции;
- Усилению вкусовых качеств продуктов;
- Защите зубов от термических, механических и химических повреждений.
Кроме того, слюна оказывает антибактериальную защиту (местный иммунитет) полости рта, а также защиту зубов от кариеса и деминерализации.
Заболевания слюнных желез
Среди заболеваний слюнных желез чаще всего встречается слюннокаменная болезнь.
При этой болезни камни (конкременты, сиалолиты) препятствуют свободному току слюны из протоков слюнных желез, что приводит к развитию воспалительного процесса в тканях железы. Основными симптомами заболевания являются:
- Припухлости в области щеки и перед ухом (околоушная слюнная железа) или под челюстью (поднижнечелюстная железа), которые увеличиваются при приеме пищи;
- Неприятный привкус во рту, который вызывает гноетечение через проток слюнных желез;
- Болезненность, возникающая при надавливании на припухшую железу;
- Повышение температуры тела, озноб, слабость и другие общие признаки воспалительного процесса (при обострении заболевания).

Увеличиваясь в размерах, камень со временем полностью перекрывает ток слюны, что способствует возникновению инфекции и требует проведения операции.
Удаление камня имеет риск тяжелых осложнений в виде повреждения язычного нерва и травм крупных сосудов. В случаях, если камень расположен в толще железы или в глубоких отделах протока слюнных желез, может потребоваться удаление слюнной железы.
Хирургическое удаление слюнной железы имеет ряд рисков и может привести к:
- Повреждению язычного нерва;
- Травме ветвей лицевого нерва, что может вызвать нарушения мимики лица;
- Травме крупных сосудов шеи или лица с развитием опасных кровотечений;
- Деформации мягких тканей и образованию рубца.
В некоторых случаях лечение слюнных желез и удаление камней проводят при помощи сверхтонких эндоскопов, что позволяет значительно снизить риск от проводимого вмешательства.
Также к распространенным болезням слюнных желез относится стриктура протока слюнных желез. Это заболевание характеризуется уменьшением просвета выводного протока железы за счет сужения его стенок, что нарушает естественный отток слюны и вызывает воспалительный процесс. Лечение слюнных желез при данной патологии проводят при помощи сиалоскопии, что позволяет расширить суженный участок протока.
Паротит, основным симптомом которого является воспаление слюнных желез, может быть как инфекционного характера (эпидемический паротит), так и возникать вследствие переохлаждения или инфицирования ран, расположенных в ротовой полости.
Паротит характеризуется болезненным опуханием слюнных желез, что приводит к трудностям пережевывания пищи. К другим симптомам заболевания относится повышенная температура (обычно до 38°), потеря аппетита, головная боль и слабость.
Паротит может носить неосложненный характер, при котором поражаются только слюнные железы. В некоторых случаях помимо них поражаются и другие органы, что приводит к развитию таких тяжелых заболеваний, как орхит, миокардит, менингит, панкреатит, менингоэнцефалит, артриты, мастит, нефрит.
Специфического лечения слюнных желез при этом заболевании нет. В зависимости от течения болезни проводят симптоматическую терапию.
К другим заболеваниям слюнных желез относятся:
- Саладенит (паренхимотозный или интерстициальный);
- Обструктивные поражения (полипы);
- Сиалдохит;
- Синром Шегрена, болезнь Микулича;
- Сиалозы (нейрогенные, эндокринные, аутоимунные).
70. Гипоксия. Определение понятия, классификация, патогенетическая характеристика различных типов гипоксии.
Гипоксия (кислородное голодание) - типовой патологический процесс, возникающий в результате недостаточности биологического окисления и обусловленной ею энергетической необеспеченности жизненных процессов.
В зависимости от причин и механизма развития гипоксии могут быть:
экзогенные (при изменениях содержания во вдыхаемом воздухе кислорода и/или общего барометрического
давления, сказывающихся на системе обеспечения кислородом) — подразделяются на гипоксическую
(гипо - и нормобарическую) и гипероксическую (гипер - и нормобарическую) формы гипоксии;
- циркупяторная (ишемическая и застойная);
- гемическая (анемическая и вследствие, инактивации гемоглобина);
- тканевая (при нарушении способности тканей поглощать кислород или при разобщении процессов биологического окисления и фосфорилирования);
- субстратная (при дефиците субстратов);
- смешанная. Различают также гипоксии:
по течению — молниеносную (длится несколько десятков секунд), острую (десятки минут), подострую (часы, десятки часов), хроническую (недели, месяцы, годы);
по распространенности — общую и регионарную;
по степени тяжести — легкую, умеренную, тяжелую, критическую (смертельную).
Проявления и исход всех форм гипоксии зависят от природы этиологического фактора, индивидуальной реактивности организма, степени тяжести, скорости развития, от продолжительности процесса.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ ГИПОКСИИ ГИПОКСИЧЕСКАЯ ГИПОКСИЯ
Гипобарическая форма возникает при понижении парциального давления кислорода во вдыхаемом воздухе в условиях разреженной атмосферы. Имеет место при подъеме в горы (горная болезнь) или при полетах на летательных аппаратах (высотная болезнь, болезнь летчиков). Основными факторами, вызывающими при этом патологические сдвиги, являются: 1) понижение парциального давления кислорода во вдыхаемом воздухе (гипоксия); 2) понижение атмосферного давления (декомпрессия или дизбаризм).
Нормобарическая форма развивается в тех случаях, когда общее барометрическое давление нормальное, но парциальное давление кислорода во вдыхаемом воздухе понижено. Возникает данная форма гипоксии главным образом в производственных условиях (работа в шахтах, неполадки в системе кислородного обеспечения кабины летательного аппарата, на подводных лодках, имеет место также при нахождении в помещениях малого объема в случае большой скученности людей.)
При гипоксической гипоксии снижаются парциальное давление кислорода во вдыхаемом и альвеолярном воздухе; напряжение и содержание кислорода в артериальной крови; возникает гипокапния, сменяющаяся гиперкапнией.
Нормобарическая форма развивается как осложнение при кислородной терапии, если длительно используются высокие концентрации кислорода, особенно у пожилых людей, поскольку у них с возрастом падает активность анти-оксидантной системы.
При гипероксической гипоксии в результате увеличения парциального давления кислорода во вдыхаемом воздухе возрастает его воздушно-венозный градиент, но снижается скорость транспорта кислорода артериальной кровью и потребления кислорода тканями, накапливаются недоокисленные продукты, возникает ацидоз.
дыхательная (респираторная) гипоксия
Развивается в результате недостаточности газообмена в легких в связи с альвеолярной гиповентиляцией, нарушением вентиляционно-перфузионных отношений, с затруднением диффузии кислорода (болезни легких, трахеи, бронхов, нарушение функции дыхательного центра; пневмо -, гидро-, гемоторакс, воспаление, эмфизема, саркоидоз, асбестоз легких; механические препятствия для поступления воздуха; локальное запустевание сосудов легких, врожденные пороки сердца). При респираторной гипоксии в результате нарушения газообмена в легких снижается напряжение кислорода в артериальной крови, возникает артериальная гипоксемия, в большинстве случаев сочетающаяся с гиперкапнией.
ЦИРКУЛЯТОРНАЯ (СЕРДЕЧНО-СОСУДИСТАЯ) ГИПОКСИЯ
Возникает при нарушениях кровообращения, приводящих к недостаточному кровоснабжению органов и тканей. Важнейшим показателем и патогенетической основой ее развития является уменьшение минутного объема крови
из-за расстройства сердечной деятельности (инфаркт, кардиосклероз, перегрузка сердца, нарушения электролитного баланса, нейрогуморальной регуляции функции сердца, тампонада сердца, облитерация полости перикарда); гипово-лемии (массивная кровопотеря, уменьшение притока венозной крови к сердцу и др.). При циркуляторной гипоксии падает скорость транспорта кислорода артериальной и капиллярной кровью при нормальном или сниженном содержании его в артериальной крови и низком - в венозной, т.е. имеет место высокая артериовенозная разница по кислороду.
КРОВЯНАЯ (ГЕМИЧЕСКАЯ) ГИПОКСИЯ /
Развивается при уменьшении кислородной емкости крови. Причинами ее могут быть анемия и гидремия; нарушение способности гемоглобина связывать, транспортировать и отдавать тканям кислород при качественных изменениях гемоглобина (образование карбоксигемоглобина, метгемоглобинообразование, генетически обусловленные аномалии гемоглобина). При гемической гипоксии снижается содержание кислорода в артериальной
и венозной крови; уменьшается артериовенозная разница по кислороду.
Различают первичную и вторичную тканевую гипоксию.
К первичной тканевой (иеллюлярной) гипоксии относят состояния, при которых имеет место первичное поражение аппарата клеточного дыхания. Основными патогенетическими факторами первично-тканевой гипоксии являются:
- снижение активности дыхательных ферментов (цитохромоксидазы при отравлении цианидами), дегидрогеназ (действие больших доз алкоголя, уретана, эфира), снижение синтеза дыхательных ферментов (недостаток рибофлавина, никотиновой кислоты);
- активация процессов перекисного окисления липидов, ведущая к дестабилизации и декомпозиции мембран митохондрий и лизосом (ионизирующее излучение, дефицит естественных антиоксидантов - рутина, аскорбиновой кислоты, глютатиона, каталазы и др.);
- разобщение процессов биологического окисления и фосфорилирования, при котором потребление кислорода тканями может возрастать, но значительная часть энергии рассеивается в виде тепла и, несмотря на высокую интенсивность функционирования дыхательной цепи, ресинтез макроэргических соединений не покрывает потребностей тканей; в результате возникает относительная недостаточность биологического окисления и ткани оказываются в состоянии гипоксии. При тканевой гипоксии парциальное напряжение и содержание кислорода в артериальной крови могут до известного предела оставаться нормальными, а в венозной крови значительно повышаются; уменьшается артериовенозная разница по кислороду.
Вторичная тканевая гипоксия может развиться при всех других видах гипоксии.
Развивается в тех случаях, когда при адекватной доставке кислорода к органам и тканям, нормальном состоянии мембран и ферментных систем возникает первичный дефицит субстратов, приводящий к нарушению всех звеньев биологического окисления. В большинстве случаев такая гипоксия обусловливается дефицитом в клетках глюкозы (например, при расстройствах углеводного обмена - сахарный диабет и др.) или других субстратов (жирных кислот в миокарде), а также тяжелым голоданием.
Гипоксия любого типа, достигнув определенной степени, неизбежно вызывает нарушения функции различных органов и систем, участвующих в обеспечении доставки к ним кислорода и его утилизации. Сочетание различных типов гипоксии возможно, в частности, при шоке, отравлении боевыми отравляющими веществами, заболеваниях сердца, при коматозных состояниях и др.
Механизмы срочных и долговременных компенсаторно-приспособительных реакций при гипоксии. Адаптация к гипоксии, стадии развития. Принципы патогенетической терапии гипоксических состояний
Первые изменения в организме при гипоксии связаны с включением реакций, направленных на сохранение гомеостаза (фаза компенсации). Если этих приспособительных реакций оказывается недостаточно, в организме происходят структурно-функциональные нарушения (фаза декомпенсации). Различают реакции, направленные на приспособление к кратковременной острой гипоксии (срочные), и реакции, обеспечивающие устойчивое приспособление к менее выраженной, но длительно существующей или многократно повторяющейся гипоксии (реакции долговременного приспособления).
Срочные реакции возникают рефлекторно вследствие раздражения рецепторов сосудистой системы и ретикулярной формации ствола мозга изменившимся газовым составом крови. В результате усиливается альвеолярная вентиляция, увеличивается минутный дыхательный объем (за счет углубления дыхания, учащения дыхательных экскурсий и мобилизации резервных альвеол -компенсаторная одышка); учащаются сердечные сокращения, увеличиваются масса циркулирующей крови (за счет выброса крови из кровяных депо), венозный приток, ударный и минутный объемы сердца, скорость кровотока, кровоснабжение мозга, сердца и других жизненно важных органов, уменьшается кровоснабжение мышц, кожи и т.д. (централизация кровообращения); повышается кислородная емкость крови (за счет усиленного вымывания эритроцитов из костного мозга), а затем - активации эритропоэза, улучшаются кислородсвязывающие свойства гемоглобина (оксигемоглобин приобретает способность отдавать тканям большее количество кислорода даже при умеренном снижении рО2 в тканевой жидкости, чему способствует развивающийся в тканях ацидоз; при нем оксигемоглобин легче отдает кислород). Кроме того, ограничивается активность органов и тканей, непосредственно не участвующих в обеспечении транспорта кислорода. Повышается сопряженность процессов биологического окисления и фосфорилирования. Усиливается анаэробный синтез АТФ за счет активации гликолиза. В различных тканях возрастает интенсивность процесса продуцирования оксида азота, что ведет к расширению прекапиллярных сосудов, снижению адгезии и агрегации тромбоцитов, к активации процесса синтеза стресс-белков, защищающих клетку от повреждения. Важной приспособительной реакцией при гипоксии является активация гипоталамо-гипофизарно-надпочечниковой системы (стресс-синдром), гормоны которой (глюкокортикоиды), стабилизируя мембраны лизосом, снижают тем самым повреждающее действие гипоксического фактора и препятствуют развитию гипоксического некробиоза, повышая устойчивость тканей к недостатку кислорода.
Компенсаторные реакции при гипероксической гипоксии направлены на предупреждение возрастания напряжения кислорода в артериальной крови и в тканях — на ослабление легочной вентиляции и центрального кровообращения, снижение минутного объема дыхания и кровообращения, частоты сердечных сокращений, ударного объема сердца, уменьшение объема циркулирующей крови, ее депонирование в паренхиматозных органах; понижение артериального давления; сужение мелких артерий и артериол мозга, сетчатки глаза и почек, наиболее чувствительных как к недостатку, так и к избытку кислорода. Эти реакции в целом удовлетворяют соответствующие потребности тканей в кислороде.
Принципы устранения гипоксии
-Этиотропный:1)экзогенный тип гипоксии:нормализация pO во вдыхаемом воздухе,добавление во вдыхаемый воздух СО;2)эндогенный тип:устранение болезни или патологического процесса,причины гипоксии;
-Патогенетический:ликвидация или снижение степени ацидоза,уменьшение дисбаланса ионов в клетке и биологической жидкости,предотвращение или снижение степени повреждения мембран и ферментов клетки,оптимизация или снижение уровня функции органов и их систем;
-Симптоматический: устранение неприятных ощущений, усугубляющих состояние пациента.
Не нашли то, что искали? Воспользуйтесь поиском:
Читайте также:


