Лизис кости после перелома
Остеолиз – заболевание костной системы с нарушением баланса образования и разрушения тканей костей. Из-за особенностей строения суставов и самой костной системы вылечить полностью связанные с ними многочисленные заболевания сложно, иногда практически невозможно. Частые дегенеративно-дистрофические процессы, сопровождающие многие заболевания костей, вспять повернуть нельзя, можно только немного притормозить патологический процесс. Только если болезнь выявлена на самой ранней стадии, возможно приостановить развитие патологического процесса.
При остеолизе нарушение баланса приводит к тому, что костная ткань формироваться нормально не в состоянии. Такая патология способствует развитию множества осложнений.
Причины возникновения и предрасполагающие факторы
Рассмотрены и изучены многие причины развития остеолиза, но главный фактор до конца не выявлен. Отмечено, что заболевание может развиться как следствие другого хронического заболевания, а может возникнуть самостоятельно.
Возможные причины остеолиза:
- заболевания центральной нервной системы;
- повреждения периферической нервной системы;
- осложнение болезни Рейно;
- на почве склеродермии;
- многочисленные ожоги;
- нарушение кровообращения в костной ткани;
- изменение метаболического процесса;
- различные травмы;
- воспалительные заболевания (например, остеомиелит);
- опухолевые процессы в костях.
Факты развития остеолиза отмечены также после длительного приема глюкокортекостероидных гормонов, вследствие нарушения ими метаболических процессов в организме. Предрасполагающими факторами могут быть туберкулез, подагра, коксартроз, частые ушибы костей и суставов.
Вследствие развития данного заболевания из костей начинают вымываться важные минеральные вещества, а определенный ряд ферментов костную ткань начинают просто растворять. По существу, при остеолизе кости и суставы не столько подвергаются разрушению, сколько растворению. Разрушение происходит при посредстве остеокластов.
Формы и характер остеолиза
По характеру течения остеолиз подразделяется на травматический и воспалительный, по природе возникновения – врожденный и приобретенный.
Тип прогрессирующего характера встречается очень редко. При нем происходит стремительное разрушение и растворение многих костей в любой части тела: череп, фаланги пальцев ног или рук, грудная клетка, тазовые кости, тазобедренные кости. Иногда в организме разрушаются сразу несколько типов костей, например, коленный сустав и ребра.
Несколько характерных особенностей очагов остеолиза
Кистозый ангиматоз – этиология не установлена, патологии костей сопутствуют аналогичные изменения и болезни в других органах (например, в селезенке). Более всего поражаются осевые кости. Поражение характеризуется появлением кистозных просветлений с очерченными склеротическими краями. Дефекты выявляются в костномозговом канале. Для уточнения биопсия обязательна.
Если остеолиз развился на фоне остеомиелита, то первые патологические участки выделяются в области метафиза.
Частой причиной развития остеолиза является и остеопороз, на почве которого кости истончаются, что приводит к патологическим переломам и многим осложнениям.
Развитие заболевания возможно в любом возрасте. В процессе возникновения и развития патология легко переходит с одной кости на другую, суставы при этом не являются преградой. Иногда наблюдаются небольшие перерывы, затихания болезни, после вновь возобновляются патологические процессы. Иногда в патологический процесс вовлекаются и соседние структуры, например, стенки аорты или коленные связки, межпозвонковые диски, стенки других органов.
Симптомы остеолиза
Основным клиническим проявлением этого заболевания являются кости, не срастающиеся после различных переломов или вывихов. Из-за этого происходит нарушение и изменение функций конечностей, негативное влияние на состояние скелета человека, изменение осанки.
Если прогрессирующий остеолиз выявлен в позвоночном столбе, это приводит к его быстрой деформации, при этом деформация затрагивает и грудную клетку. Болевой синдром нарастает. Важно дифференцировать остеолиз грудной клетки и позвоночника от других патологических состояний, например, заболевания сердца и/или сердечных сосудов.
Диагностика
Главный метод диагностического обследования – рентгеновские снимки костей. По ним всегда видны опухолевые новообразования, места разрушений, локализация заболевания.
Также необходимы лабораторные анализы: общий анализ мочи и крови, биохимический анализ крови.
Для диагностирования имеет также значение тщательный осмотр пациента, сбор всего анамнеза, жалобы самого пациента.
Все пациенты предъявляют жалобы на частые или постоянные боли в местах развития патологии, которые могут быть ноющими или очень сильными. В течение дня характер болей может меняться, уменьшаться или усиливаться, особенно после небольших физических нагрузок. При этом часто возникает озноб и повышение общей температуры тела, может появиться ломота во всем теле, сухость во рту и общая слабость.
Во время пальпации боль становится сильнее, кожа часто гиперемирована, идурирована. Эти факты тоже помогают в установлении диагноза. Однако указанное болевое место не всегда является местом локализации патологии, так как иногда такая боль является отраженной.
На последней стадии заболевания иногда можно ощутить во время пальпации часть опухоли. Как правило, она распространяется в соседние мягкие ткани, окружающие опухоль.
На рентгеновских снимках видны участки разрежения костной ткани, не имеющей четких видимых контуров. При динамическом исследовании такое разрежение приводит впоследствии к полному исчезновению кости.
Также может наблюдаться неравномерное развитие патологии. При этом образуется секвестроподобная тень, которая впоследствии также рассасывается.
При неврогенных артропатиях заболевание часто поражает длинные трубчатые кости. Околосуставные оссификаты могут сопровождать данный процесс. Периостальная реакция в основном отсутствует. Это служит одним из дифференциальных признаков для диагностики заболевания.
Лечение и профилактика
Важно! Лечением остеолиза может заниматься только специалист. Самолечение, применение народных средств без согласования с врачом приводит к серьезным осложнениям и смерти больного.
Эффективность лечения зависит от диагностирования заболевания на самых ранних этапах формирования, а также от быстроты выявления причины, вызвавшей остеолиз.
В основном назначается консервативное лечение с применением медикаментозных препаратов, витаминных и минеральных комплексов, применения физиотерапии. Важными в лечении являются специальные препараты, которые способны замедлить или остановить процессы растворения костной ткани.
Для профилактики важно:
- своевременное лечение дегенеративно-дистрофических заболеваний костной системы;
- избегание травм, ушибов, переломов;
- лечение хронических процессов в организме;
- своевременное обращение к врачам при малейших болях или дискомфорте в костях, суставах, позвоночнике;
- сбалансированное питание с употреблением жизненно важных витаминов и микроэлементов в продуктах питания (кальций, кремний, фтор, йод, магний, вит. С);
- избегание стрессовых ситуаций и частых волнений;
- полноценный отдых и сон (не менее 8 часов в сутки);
- хорошие условия труда.
Только своевременное обращение к врачу поможет надолго сохранить хорошее здоровье, избежать серьезных заболеваний и осложнений. Лечение возможно только традиционное, народные методы бессильны.
В случае, если консервативная терапия окажется неэффективной, проводится хирургическое лечение, с заменой разрушенных костей на протезы.
Страничка оказалась полезной? Поделитесь ею в своей любимой соцсети!
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин "остеосинтез". R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента ("Theorie et practique de l’osteosynthese", 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще.
Принципы заключаются в следующем:
1) анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
2) стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
3) предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
4) активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития "переломной болезни".
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
– низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
– невозможно создать компрессию (рис. 1);
– повреждение мягких тканей (пролежни, нарушение трофики);
– нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
– контрактура суставов;
– ограничение функции поврежденной конечности;
– вторичное смещение костных отломков (рис. 2);
– отсутствие точной полной репозиции;
– несоответствие принципам функционального лечения переломов;
– атрофия мягких тканей;
– является фактором дополнительного беспокойства для животного;
– несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это: замедленное (неполное) сращение и несрастание (рис.3,4); остеомиелит; порочное срастание костной ткани; патологические процессы при переломе; саркома в месте перелома; жировая эмболия.
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- При замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- При несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
– Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (рис. 7).
– Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (рис. 8).
2. Биологически неактивные несрастания:
– Дистрофическое несрастание. Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (рис. 9).
– Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (рис. 10).
– Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (рис. 11).
– Атрофическое несрастание. Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (рис. 12).
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (рис. 16) и местные болезни (рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (рис. 15); гиперпаратиреоз, гиперадренокортицизм (рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
1. Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
2. Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (рис. 17); неравномерная периостальная реакция (рис. 18); увеличенная плотность окружающих кость тканей (рис. 18); формирование секвестров (хроническая форма) (рис. 18).
Лечение: стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель); удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (рис. 20). Выделяются два вида порочного срастания: функциональное (функция конечности не нарушается) срастание, не требующее лечения; нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Содержание:
Лизис кости, который ещё носит название остеолиз, это патологический процесс, который протекает в костях человека и характеризуется нарушением баланса между разрушением и образованием их ткани. При этом остеокласты намного быстрее разрушают губчатое и кортикальное вещество, чем остеокласты способны его воспроизвести.
В результате этой патологии кости начинают рассасываться. При этом процесс рассасывания протекает в 2 стадии. При первой стадии из ткани удаляются минералы, а это в основном кальций. При второй стадии каркас тоже начинает рассасываться при помощи ферментов. При этом губчатое вещество разрушению поддаётся быстрее, чем кортикальный слой. Однако, чтобы увидеть эту патологию на рентгенологическом снимке необходимо, чтобы было разрушено более половины именно губчатого вещества. Кортикальный слой разрушается медленнее, однако его дефекты на рентгенограмме можно увидеть намного раньше и проще.

Разновидности
Для того, чтобы определить правильный диагноз, надо выяснить причину, которая привела к развитию патологии. В некоторых случаях остеолиз может передаваться по наследству и здесь возможно назначить только симптоматическую терапию, так как пока лечить генетические заболевания никто не умеет.
Остеолиз бывает и приобретённым. И здесь можно выделить такие факторы, как воспаление кости или ткани вокруг неё, травму, например, перелом, или даже ушиб, а именно травма чаще всего запускает процесс растворения повреждённой кости, и, конечно, это бывает опухоль в ней или опухоль, которая образовалась рядом.
Также патология может носить как доброкачественный, так и злокачественный характер, и быть либо первичным, то есть самостоятельным заболеванием, или возникать на фоне других недугов. По причинам развития лизис бывает метаболическим, то есть появляться в результате нарушения обмена веществ, и ишемическим, который бывает при нарушении нормального кровоснабжения кости.
Клиническая картина
В клинической картине огромную роль играет возраст больного. При этом некоторые состояния, например, фиброзный лизис кортикального слоя, бывает только у молодых людей, в то время как у людей старше 40 лет главной причиной становится метастазы опухолей, которые попали в костную ткань.
Если говорить о семейном анамнезе, то здесь часто обнаруживается патология у всех членов одной семьи. Так, например, в некоторых случаях факторами, приведшими к расплавлению костей, могут стать такие редкие наследственные болезни, как нейрофиброматоз, врожденное заболевание нейроэктодермальных структур кожи и мезодермы.
Основной симптом – повышение температуры тела, которая возникает на фоне воспалительного процесса в организме. Второй не менее важный симптом – это боль, однако в некоторых случаях она может отсутствовать. Если говорить о повышении температуры – то расплавление костой ткани носит инфекционный характер, а если присутствует боль, то здесь, скорее всего, не обходится без онкологии. Часто дефект той или иной кости обнаруживается совершенно случайно, например, при рентгенологической диагностике по поводу перелома. Нередко остеолиз развивается во время лимфолейкоза или рака, также причиной может стать туберкулёз. И тогда на первый план будут выступать симптомы основной болезни, а вот лизис в данном случае вторичен и его симптомы могут быть незаметны на фоне основного недуга.
Диагностика и лечение
Без хорошей диагностической аппаратуры выявить эту патологию практически невозможно. Для лабораторных анализов характерно повышение лейкоцитов в крови и высокое СОЭ. Также в крови обнаруживается большое количество кальция и пониженное содержание фосфора. Точный диагноз ставится на основе рентгенологического исследования, КТ или МРТ.
Что же касается терапии, то она зависит от причины заболевания. Если лизис первичный, то чаще всего он вызван инфекцией, поэтому здесь необходимы антибиотики. Если эта болезнь вторична и развивается на фоне туберкулёза, рака или другого серьёзного недуга, то здесь необходимо все усилия направить на лечение именно этой болезни.
Теоретически все началось с R. Danis, ученика A. Lambotte, которому принадлежит термин "остеосинтез". R. Danis разработал теорию биомеханически стабильного остеосинтеза и сформулировал принципы анатомической реституции кости и ранней мобилизации пациента ("Theorie et practique de l’osteosynthese", 1949).
В 1958 году сформулировали четыре принципа лечения переломов, которые должны соблюдаться не только при использовании метода внутренней фиксации, но и при переломах вообще. Принципы заключаются в следующем:
- анатомическое вправление фрагментов перелома, особенно при внутрисуставных переломах;
- стабильная фиксация, предназначенная для восполнения местных биомеханических нарушений;
- предотвращение кровопотери из фрагментов кости и из мягких тканей путем атравматичной оперативной техники;
- активная ранняя безболезненная мобилизация мышц и суставов, прилежащих к перелому, и предотвращение развития "переломной болезни".
Необходимо помнить, что лечение шока и повреждений, которые угрожают жизни пациента, имеют приоритет перед любой операцией на кости. Переломы черепа, позвоночника, политравма требуют незамедлительного вмешательства. Переломы проблемных зон, такие как суставы, осложненные диафизарные переломы, требуют лечения не позднее 4-5 дней после травмы. Менее проблемные переломы: закрытые, простые диафизарные, переломы по принципу зеленой ветки, переломы лопаток – позволяют отложить оперативное вмешательство на срок до 14 дней.
Почему применение гипсовых повязок ошибочно?
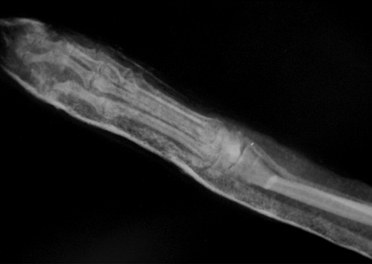
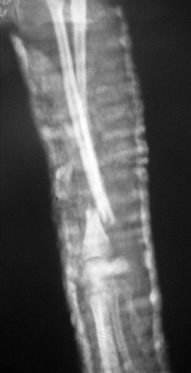
Рис. 1. Перелом эпифиза лучевой и
Рис. 2. Вторичное смещение костных отломков локтевой кости.
- низкая устойчивость соединения отломков (после наложения гипсовой повязки сохраняется подвижность фрагментов до 2 град. при допустимых 0,5);
- невозможно создать компрессию (рис. 1);
- повреждение мягких тканей (пролежни, нарушение трофики);
- нарушение кровообращения в результате резкого ограничения функции поврежденной конечности;
- контрактура суставов;
- ограничение функции поврежденной конечности;
- вторичное смещение костных отломков (Рис. 2);
- отсутствие точной полной репозиции;
- несоответствие принципам функционального лечения переломов;
- атрофия мягких тканей;
- является фактором дополнительного беспокойства для животного;
- несращения, псевдоартроз.
Применение гипсовых повязок при лечении переломов противоречит принципам стабильно-функционального остеосинтеза, т.к. не обеспечивает комплекса оптимальных условий заживления перелома: нет сопоставления отломков, отсутствует высокая жесткость фиксации отломков, нарушено кровоснабжение и не сохранены функции поврежденной конечности.
Основные осложнения, с которыми приходится сталкиваться ветеринарному врачу при лечении переломов, это:
- замедленное (неполное) сращение и несрастание (Рис.3,4);
- остеомиелит;
- порочное срастание костной ткани;
- патологические процессы при переломе;
- саркома в месте перелома;
- жировая эмболия.
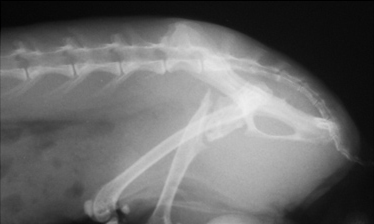
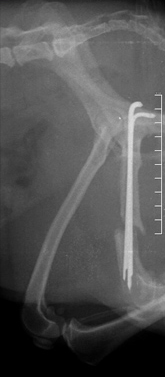
Рис. 3. Рис. 4.
При замедленном (неполном) сращении и несрастании необходимо понимать факторы, оказывающие влияние на время, отведенное для заживления перелома. К таким факторам относят:
Заключение о том, что перелом срастается медленно или не срастается вовсе, может быть сделано на основании рентгенологического исследования. Здесь можно выделить следующие особенности:
- при замедленном срастании: сохраняющаяся линия перелома при наличии признаков протекания процессов заживления; открытая мозговая полость; неровные поверхности линии перелома; отсутствие склероза.
- при несрастании: промежуток между концами сломанной кости; закрытая мозговая полость; склероз; гипертрофия или атрофия концов кости.
Несрастание перелома классифицируется по системе Вебера-Сича, описанной в 1976 г. Согласно этой классификации несрастание переломов делят на две группы: биологически активные (жизнеспособные) и биологически неактивные (нежизнеспособные). Эти две группы подразделяют на более специализированные по причине их возникновения и рентгенологическому проявлению:
Биологически активные несрастания
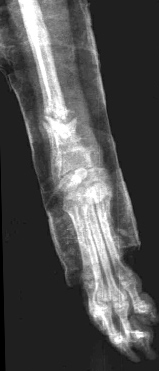
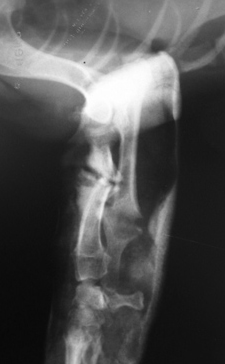
Рис. 5, 6. Гипертрофическое несрастание перелома.
- Гипертрофическое несрастание в легкой степени. Происходит некоторое формирование мозоли, но также без перекрытия щели. Причина чаще заключается в ротационной или/и угловой неустойчивости (Рис. 7).
- Олиготропное несрастание. Отсутствует или происходит очень ограниченное формирование мозоли. Обычно причиной является авульсионное повреждение, которое лечат консервативным путем. Такой тип несрастания может произойти, если присутствует сопутствующая системная болезнь, например гиперадренокортицизм, гиперпаратиреоз (Рис. 8).
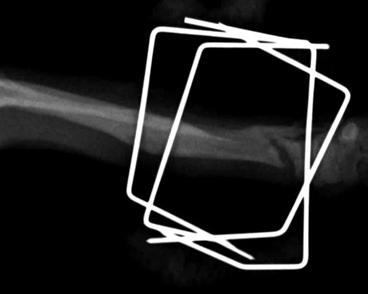
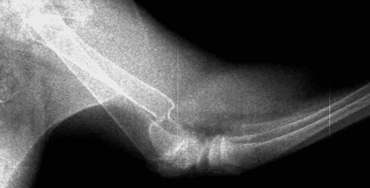
Рис. 7. Гипертрофическое несрастание в легкой степени.
Рис. 8. Олиготропное несрастание.
Биологически неактивные несрастания
- Дистрофическое несрастание.
Рис. 9. Дистрофическое несрастание.
Промежуточный фрагмент объединяется только с одним из двух главных фрагментов, и это ослабляет часть кости, которая не участвует в процессе заживления и приводит к формированию преграды (Рис. 9).
- Некротическое несрастание. Обычно при оскольчатых переломах, при которых исходная травма вместе с хирургическим вмешательством приводит к формированию бессосудистых, некротических частей в зоне перелома (Рис. 10).
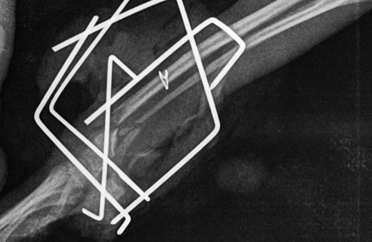
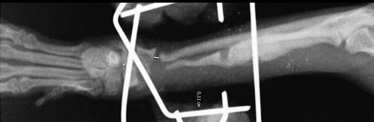
Рис. 10. Некротическое несрастание.
Рис. 11. Дефектное несрастание.
- Дефектное несрастание. Оно возникает в тех случаях, когда происходит значительная потеря вещества кости (Рис. 11).
- Атрофическое несрастание.
Рис. 12. Атрофическое несрастание.
Данный тип несрастания свойственен собакам карликовых пород при простых переломах лучевой и локтевой костей (Рис. 12).
При лечении замедленного срастания основной дилеммой для ветеринарного врача является выбор между необходимостью вмешаться в процесс заживления или просто подождать. Чаще всего причиной замедленного срастания является неустойчивость.
Причинами несрастания являются неустойчивость, препятствия для заживления, местная ишемия и системная или местная болезни. Неустойчивость – самая распространенная причина несрастания. Она появляется из-за несоответствующего выбора метода фиксации (Рис. 13); неадекватного применения метода фиксации (Рис. 14); инфекции.
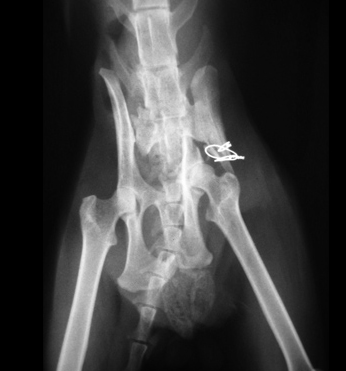
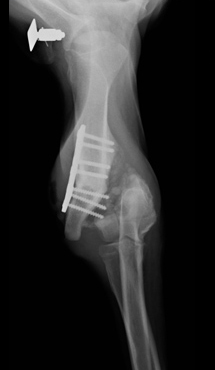
Рис. 13. Несоответствующий выбор.
Рис. 14. Неадекватное применение метода фиксации.
Для лечения несрастания необходимо устранить неадекватную систему фиксации, для этого мозоль резецируют, стабилизируют перелом компрессионной пластиной или внешним костным фиксатором.
Преградами для заживления могут стать бедная васкуляризация фрагмента; большой дефект; некротический участок кости; свободный имплантат. В данной ситуации необходимо произвести резекцию некротического участка кости и заполнить дефект костным трансплантатом губчатого вещества. Затем добиться стабилизации участка перелома.
Местная ишемия возникает из-за повреждения мягких тканей; чрезмерной экспозиция; затрудненности за счет имплантатов. Необходимо избегать повреждения мягких тканей.
Системные (Рис. 16) и местные болезни (Рис. 15), приводящие к несрастанию: неоплазия, остеолиз, продуцирование костной ткани и минерализация мягкой ткани (Рис. 15); гиперпаратиреоз, гиперадренокортицизм (Рис. 16); болезни печени; почечный вторичный гиперпаратиреоидизм.
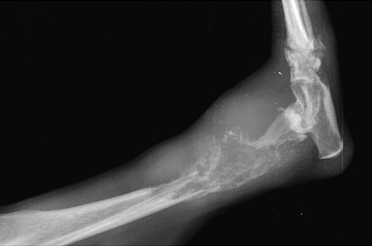
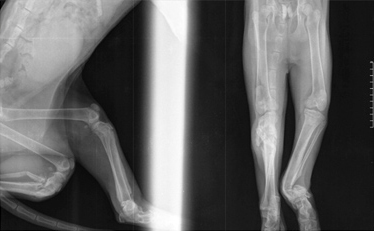
Рис. 15. Рис. 16.
Остеомиелит
Как показало исследование (Caywood et al., 1978), 58% случаев остеомиелита является следствием слабой хирургической техники открытой репозиции. Следует выделить три основных фактора, приводящих к его возникновению: инфицированная рана; благоприятная среда для размножения бактерий; плохая васкуляризация кости.
Плохое кровоснабжение кости приводит к образованию секвестра. Такой секвестр может быть очагом инфекции. Инфекция, в свою очередь, приводит к ослаблению имплантата, нестабильности, и дальнейшему несрастанию. При возникновении остеомиелита необходимо провести оперативное лечение по удалению секвестров и имплантатов.
Существуют две формы клинического проявления:
- Острая – недомогание, отсутствие аппетита, гипертермия, на участке перелома типичные признаки воспаления (высокая температура, боль, припухлость и покраснение).
- Хроническая – системных признаков, как правило, нет, локально проявляется наличием свищей и хромотой.
Рентгенография. Характерные черты: припухлость мягких тканей (острая форма); лизис кости (Рис. 17); неравномерная периостальная реакция (Рис. 18); увеличенная плотность окружающих кость тканей (Рис. 18); формирование секвестров (хроническая форма) (Рис. 18).
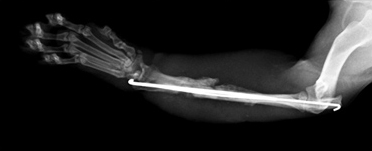
Рис. 17. Рис. 18.
Лечение:
- стабилизация участка перелома; длительный курс антибиотикотерапии (4-6 недель);
- удаление имплантатов и дополнительно недельный курс антибиотикотерапии.
Порочное срастание костной ткани
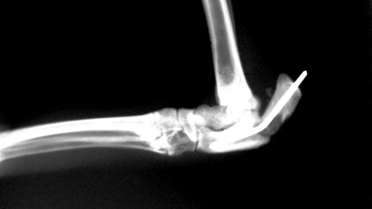
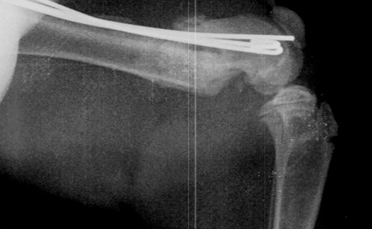
Рис. 19. Порочное срастание костной ткани.
Рис. 20. Анатомически неправильное срастание и укорочение кости.
Анатомически неправильное срастание может привести к угловой или вращательной деформации и укорочению кости (Рис. 20). Выделяются два вида порочного срастания:
- функциональное (функция конечности не нарушается) срастание, не требующее лечения;
- нефункциональное (функция конечности нарушается) срастание, требующее лечения, которое зачастую не дает должных результатов, а подчас может даже ухудшить состояние.
К патологическим процессам при переломе относят гипотрофию мышц, спайки; тугоподвижность суставов; остеопороз. Эти изменения являются результатом прекращения функционирования или иммобилизации конечности.
При гипотрофии и тугоподвижности основным лечением является физиотерапия. В тех случаях, когда образуются изолированные контрактуры, можно прибегнуть к тенотомии в сочетании с физиотерапией и артродезом.
Это состояние регистрируют у собак, но оно встречается и у кошек. Обычно клинические признаки развиваются не раньше чем через 5 лет после первичного лечения перелома, чаще у собак в возрасте от 1 до 3 лет. Как правило, поражаются собаки крупных пород, реже – мелких. При поражении саркомой развивается хромота, образование увеличивается. На рентгенографии видны характерные изменения (Рис. 15).
Лечение в основном носит симптоматический характер. В некоторых случаях оно будет заключаться в ампутации конечности, в сочетании с химиотерапией или без нее.
Довольно редкая проблема. Жировая эмболия возникает при переломе трубчатых костей и попадании костного мозга в сосуды. Так как клинические признаки жировой эмболии – это внезапная смерть, в связи с этим не существует никакого лечения.
Читайте также:


