Локализованная склеродермия лечение циклофосфаном
- Общие сведения
- Причины появления
- Классификация заболевания
- Основная симптоматика
- Современные способы диагностики
- Лечение
- Продолжительность жизни
- Отзывы пациентов
- Видео по теме
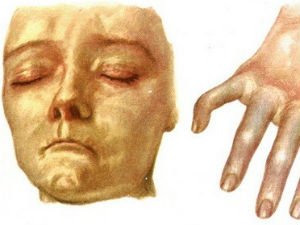
Системная склеродермия являет собой аутоиммунную патологию, развивающуюся в соединительной ткани, с распространением на мягкие ткани, уплотнением органов и сбоем нормального кровоснабжения. Диагностируется преимущественно у женщин, но встречается и у мужчин. Для патологического процесса характерно фиброзно-склеротическое изменение кожи, суставов и мышц. Характерными признаками считается маскообразное лицо, уплотнения кожи и синдром Рейно.
Общие сведения
Склеродермия относится к системным заболеваниям соединительной ткани, поэтому для него свойственно постепенное прогрессирование с клиническими проявлениями в виде поражения эпидермиса, сбоя работы внутренних органов и опорно-двигательного аппарата. Характерной его особенностью является каскадное нарушение кровообращения, воспалительный процесс и генерализованный фиброз.
Заболевание не считается распространенным, так как в год на миллион населения регистрируется в среднем 30-150 случаев. Диагноз ставят людям из разной возрастной категории, в том числе и молодым подросткам, детям. Но чаще всего страдают женщины пожилого возраста, так как у них оно встречается в 7 раз чаще, чем у мужчин. Прогноз всегда зависит от тяжести течения патологии и возраста пациента.
Причины появления
Предпосылки появления системной склеродермии (ССД) до конца не выявлены. Наблюдения и статистические данные, накопленные в течение многих лет исследований патологии, позволяют сформировать лишь гипотезу, что причинами развития этого многофакторного заболевания являются:
- Плохая наследственность. При наличии болезни в анамнезе у ближайших родственников, то высока вероятность появления аутоиммунного нарушения и у потомков или близкого к ней расстройства.
- Попадание внутрь вирусов и патогенов. К ним относят ретровирусы, цитомегаловирусы, скрытые инфекции. Они уничтожают антигены с образованием иммунных комплексов, что и приводит к развитию патологии.
- Негативные факторы окружающей среды. К ним стоит отнести переохлаждение, постоянное воздействие вибрации, промышленная кремниевая пыль, химические реагенты, некачественное питание с большим содержанием рапсового масла.
- Импланты или вакцины. Спровоцировать нарушение могут и противоопухолевые антибиотики, ряд медицинских препаратов.
Также повлиять на процесс могут частые стрессовые ситуации, нейроэндокринные нарушения, склонность к сосудистым спастическим реакциям. Все это запускает аутоиммунные процессы, которые и приводят к системной склеродермии.
Классификация заболевания
Определение склеродермия используется для обозначения целой группы заболеваний, которые имеют практически одинаковые патогенетические механизмы, которые протекают с локальным или генерализованным фиброзом соединительной ткани. Существует международная классификация, которая делит их по нескольким критериям на:
- Системная.
- Очаговая.
- Отечная (склеродерма Бушке).
- Эозинофильный фасциит.
- Индуцированная.
- Мультифокальный фиброз.
- Псевдосклеродермия.
Все их объединяет чрезмерная выработка фибробластами коллагенового белка. В норме это необходимое для восстановления повреждений соединительной ткани, но при избытке начинается патологические изменения в организме. Системная склеродермия протекает в нескольких формах:
- Пресклеродермия. Тут диагностика затруднена, так как никаких характерных дерматологических проявлений не замечается. У этой формы присутствует лишь феномен Рейно.
- Диффузная склеродермия. Характерно стремительное развитие, появление поражений кожи, мышечной ткани и суставного аппарата, внутренних органов, кровеносных сосудов. Все это происходит в течение первого года заболевания.
- Индуциированная. Возникает она под воздействием окружающей среды (химические реагенты, холод). Уплотнения кожи достаточно распространены, сопровождаются также сосудистыми повреждениями.
- Лимитированная форма. Протекает медленно, с выраженными фиброзными изменениями, поражением кожи, и поздним вовлечением внутренних органов. При сдаче анализа крови выявляются специфические аутоантитела, направленные против разных компонентов ядра клетки.
- Склеродермия без склеродермы. У пациентов наблюдаются только висцеральные или сосудистые симптомы, без характерных кожных повреждений.
- Перекрестная форма. Обусловлена сочетанием системной склеродермии с дерматомиозитом, системной красной волчанкой, РА, полимиозитом, васкулитами.
Протекает патологический процесс в острой, подострой и хронической форме. Для последней характерно медленное развитие на протяжении долгих лет. На подострой стадии заметен висцеральный синдром и кожно-суставной, а также незначительные вазомоторные нарушения. Для острой формы характерно стремительное течение с формированием системного фиброза и микрососудистых нарушений.
Выделяют несколько степеней активности болезни:
- Минимальная. Характерна для хронического варианта, так как проявления незначительные, все процессы протекают медленно.
- Умеренная. Встречается в подостром периоде, отличается классическими проявлениями симптоматики и легкостью постановки диагноза, благодаря выраженности признаков.
- Максимальная. Наблюдается в острой форме, отличается стремительным течением.
Основная симптоматика
Клиническая картина заболевания достаточно размыта, так как развитие заболевание может происходить в разной форме. Это объясняется специфическим механизмом развития. Так как симптомы системной склеродермии во многом зависят от стадии, всегда остается возможность диагностирования на раннем этапе, что влияет на продолжительность жизни пациента. В качестве основных признаков выделяют:
На ранних стадиях больные часто жалуются на быструю утомляемость, постоянную слабость, недомогания, незначительное повышение температуры тела и потерю массы тела, из-за беспричинного снижения аппетита. Но так как эти признаки не являются специфическими, врачи редко могут заподозрить причину в системной склеродермии.
Современные способы диагностики
Для выявления системной склеродермии достаточно сдачи анализов на антинуклеарные антитела. Современные методики позволяют с высокой точностью определить наличие патологического процесса и вовремя принять меры по поддержке нормального качества жизни пациента. Если на фоне характерной симптоматики в крови обнаруживается антицентромерные антитела, антетела к топоизомеразе -1 (Scl-70), иммуногенетические маркеры HLA-DR3/DRw52, то диагноз можно считать подтвержденным.
- Проверка состояния ЖКТ – включает в себя прохождения рентгена с использованием контраста, эзофагогастродуоденоскопию, манометрию давления в пищеводе, биопсию метаплазированного участка пищевода.
- Проверка органов дыхания – компьютерная томография с хорошим разрешением, бодиплетизмография, и спирометрия.
- Проверка сердца – доплер-экокардиография, катетеризация правых отделов сердца, ЭКГ, радиоизотопная сцинтиграфия.
- Проверка кожи и суставной ткани, состояния внутренних органов – исследование биоптата.
Узнать о том, что пациент болен, он может на первичном приеме. Но схожесть симптоматики часто требует проведение дифференциальной диагностики, позволяющей выделить патологический процесс среди сотни других. Для этого во внимание принимается не только наличие характерных признаков, но и результаты полученных анализов.
Лечение
Ранняя диагностика и адекватная терапия в значительной степени определяют эффективность лечения и прогноз, особенно при быстропрогрессирующей диффузной ССД. Лечение всегда назначают индивидуально, в зависимости от клинической формы и течения заболевания, характера и степени выраженности ишемических и висцеральных поражений.
Обучение пациентов • убедить пациента в необходимости длительного лечения, строгого соблюдения рекомендаций, ознакомить с возможными побочными эффектами ЛС • обратить внимание пациента на необходимость постоянного врачебного наблюдения и регулярного обследования с целью раннего выявления признаков прогрессирования болезни и возможной коррекции терапии. Цели лечения • профилактика и лечение сосудистых осложнений • подавление прогрессирования фиброза • профилактика и лечение поражений внутренних органов.
Немедикаментозное лечение
Общие рекомендации
• Избегать психоэмоциональных нагрузок, длительного воздействия холода и вибрации, уменьшить пребывание на солнце.
• Для уменьшения частоты и интенсивности приступов вазоспазма рекомендовать ношение тёплой одежды, в том числе сохраняющее тепло нижнее бельё, головные уборы, шерстяные носки и варежки вместо перчаток. С этой же целью рекомендовать больному прекращение курения, отказ от потребления кофе и содержащих кофеин напитков, избегать приёма симпатомиметиков(эфедрин, амфетамин, эрготамин), в-адреноблокаторов.
Медикаментозное лечение
Основными направлениями медикаментозного лечения являются сосудистая, противовоспалительная и антифиброзная терапия, а также лечение висцеральных проявлений ССД. Сосудистая терапия направлена в первую очередь на лечение феномена Рейно. Кроме того, при ССД применяют следующие ЛС:
• Силденафил — ингибитор фосфодиэстеразы, в дозе 50 мг в день способствует заживлению дигитальных язв у больных ССД, у которых не наблюдалось эффекта при применении блокаторов кальциевых каналов.
• Бозентан (в РФ не зарегистрирован) -неселективный антагонист рецепторов эндотелина-1, применяется для лечения лёгочной гипертензии; в дозе 125 мг/сут в 2 раза снижает вероятность появления новых дигитальных язв.
Противовоспалительные и цитотоксические препараты применяют на ранней (воспалительной) стадии ССД и быстро-прогрессирующем течении заболевания:
• НПВП в стандартных терапевтических дозах показаны для лечения мышечно-суставных проявлений ССД, стойкой субфебрильной лихорадки (высокая лихорадка нехарактерна для ССД).
• Глюкокортикоиды показаны при прогрессирующем диффузном поражении кожи и явных клинических признаках воспалительной активности (миозит, альвеолит, серозит, рефрактерный артрит, тендосиновит) в небольших (не более 15-20 мг/сут) дозах. Приём более высоких доз увеличивает риск развития нормотензивного склеродермического почечного криза.
• Циклофосфамид в комбинации с ГК применяется для лечения ИЗЛ (см. далее Поражение лёгких).
• Метотрексат способен уменьшить распространённость и выраженность уплотнения кожи, но не влияет на висцеральную патологию. Показанием для метотрексата является сочетание ССД с РА или полимиозитом.
• Циклоспорин положительно влияет на динамику кожных изменений, однако нефротоксичность и высокая вероятность развития острого почечного криза на фоне лечения серьёзно ограничивает применение препарата при ССД.
Антифиброзная терапия показана на ранней стадии диффузной формы ССД.
• D-пеницилламин — основной препарат, подавляющий развитие фиброза. Эффективная доза препарата 250-500 мг/сут. Лечение D-пенициллами-ном приводит к достоверно большему уменьшению выраженности и распространённости уплотнения кожи и повышает 5-летнюю выживаемость по сравнению с больными, которым это лечение не проводилось.
Приём высоких доз препарата (750—1000 мг/сут) не ведёт к существенному увеличению эффективности терапии, но значительно чаще вызывает побочные эффекты, требующие прерывания лечения.
Лечение висцеральных проявлений ССД
Поражение пищевода и желудка
Лечение направлено на уменьшение проявлений, связанных с желудочно-пищеводным рефлюксом и нарушением перистальтики. С этой целью больным рекомендуются частое дробное питание, не ложиться в течение 3 ч после приёма пищи, спать на кровати с приподнятым головным концом, отказаться от курения и алкоголя.
Следует иметь в виду, что блокаторы кальциевых каналов могут усилить проявления рефлюкс-эзофагита. Лекарственная терапия включает назначение антисекреторных препаратов и прокинетиков.
• Омепразол — ингибитор протонной помпы, является наиболее эффективным антисекреторным препаратом для лечения желудочно-кишечного рефлюкса. В большинстве случаев однократный приём 20 мг купирует проявления эзофагита в течение суток, при необходимости доза препарата повышается до 40 мг в день.
• Ранитидин — блокатор Н2-рецепторов гистамина, уменьшает проявления гастроэзофагеального рефлюкса, но уступает по эффективности ингибиторам протонной помпы.
• Метоклопрамид — прокинетик; длительное назначение метоклопрамида недопустимо, так как возможно развитие неврологических нарушений (паркинсонизм), вызванных воздействием на дофаминергические структуры головного мозга.
• Широко применявшийся в 1990-е годы прокинетик цизаприд(агонист серотониновых 5-НТ4-рецепторов) запрещён для применения из-за кардиотоксических эффектов (аритмия).
Выраженная стриктура пищевода является показанием для эндоскопической дилатации. При нарушении эвакуатор-ной функции желудка рекомендуется приём полужидкой пищи.
Поражение кишечника
• Нарушения кишечной перистальтики способствуют избыточному росту микрофлоры и развитию синдрома мальабсорбции, для лечения которого применяют следующие антибактериальные препараты: тетрациклин - 250 мг в день, амоксициллин + клавулановая кислота 500 мг в день, ципрофлоксацин 250 мг в день, цефалоспорины.
Антибиотики следует чередовать для предупреждения развития устойчивости микрофлоры. Длительность приёма антибиотиков зависит от выраженности диареи и стеатореи (обычно 7 — 10 дней в месяц). Если диарея появляется на фоне приёма антибиотиков, дополнительно назначают метронидазол (7—10 дней) для подавления анаэробной флоры. Назначение прокинетиков (метоклопрамид) нецелесообразно, так как они не оказывают ожидаемого эффекта.
• Улучшение перистальтики при интестинальной псевдообструкции наблюдается при применении длительно действующего аналога соматостатина — октреотида 50 мг в день подкожно.
Поражение лёгких
• Интерстициальное заболевание лёгких. Наиболее эффективна комбинированная терапия ГК и циклофосфамидом. Эффективность D-пеницилламина не доказана
♦ Преднизолон назначают в дозе 20— 30 мг в день в течение 1 мес с постепенным снижением до поддерживающей дозы 10—15 мг в день; следует избегать назначения больших доз ГК из-за риска развития склеродермического почечного криза.
♦ Циклофосфамид назначают в/в в дозе 800—1000 мг 1 раз в месяц или per os 2 мг/кг в день. В/в введение считается предпочтительным, так как наблюдается меньшая частота побочных эффектов (в том числе геморрагического цистита) по сравнению с пероральным приёмом. Пульс-терапию циклофосфамидом продолжают в этой дозе по меньшей мере в течение 6 мес (при отсутствии побочных эффектов). При положительной динамике лёгочных функциональных тестов и рентгенологических изменений интервал между пульс-терапией циклофосфамидом увеличивают до 2 мес, а при сохранении положительной динамики — до 3 мес. Пульс-терапию циклофосфамидом необходимо проводить по меньшей мере в течение 2 лет.
♦ Об эффективности терапии свидетельствует стабилизация форсированной жизненной ёмкости лёгких, так как улучшение функции внешнего дыхания на стадии ретикулярных изменений в лёгких маловероятно.
♦ В случае неэффективности лекарственной терапии и прогрессирующей дыхательной недостаточности показана трансплантация одного лёгкого (эффективность сопоставима с трансплантацией обоих лёгких).
• Лёгочная гипертензия. Лечение лёгочной гипертензии следует начинать как можно раньше (на стадии латентного течения) из-за высокой смертности больных (3-летняя выживаемость менее 50%). Для лечения лёгочной гипертензии применяются вазодилататоры (блокаторы кальциевых каналов, синтетические аналоги простациклина или антагонисты рецепторов эндотелина) и антикоагулянты.
♦ Нифедипин. До назначения длительной терапии лёгочной гипертензии нифедипином необходимо проведение катетеризации правого желудочка с тест-пробой (измерение давления в лёгочной артерии до и после однократного приёма нифедипина), так как нифедипин вызывает снижение давления в лёгочной артерии только у 25% больных и не влияет на резистентность лёгочных сосудов у остальных больных. Блокаторы кальциевых каналов не оказывают влияния на выживаемость больных.
♦ Варфарин. Длительный приём препарата улучшает выживаемость больных с первичной лёгочной гипертен-зией. Суточная доза определяется величиной MHO, которую следует удерживать в пределах 2—3.
♦ Илопрост и эпопростенол (в РФ не зарегистрирован) — синтетические аналоги простациклина, применяются для инфузионной терапии, эффективно снижают давление в лёгочной артерии. Разработаны также препараты простациклина для подкожного и ингаляционного введения.
♦ Бозентан (в РФ не зарегистрирован) — начальная доза препарата составляет 62,5 мг/сут, которая через 1 мес повышается до 125 мг/сут. Ежедневный приём 125 мг препарата в течение 12 нед приводит к существенному снижению давления в лёгочной артерии, повышению толерантности к физическим нагрузкам. Длительный приём препарата приводит к улучшению выживаемости больных.
♦ Силденафил снижает резистентность лёгочных сосудов, улучшает вентиляционно-перфузионное соотношение, повышает оксигенацию артериальной крови. Гемодинамические эффекты препарата в дозе 50 мг в день сопоставимы с аналогичными эффектами эпопростенола.
Поражение почек
Адекватный контроль АД занимает основное место в лечении склеродермического почечного криза. Агрессивное лечение артериальной гипертензии может стабилизировать или даже улучшить функцию почек при своевременном начале терапии, до развития необратимых изменений почечных сосудов.
Препаратами выбора являются:
• Ингибиторы ангиотензинпревращающего фермента (каптоприл, эналаприл и др.). Дозу Л С подбирают таким образом, чтобы сохранять диастолическое давление на уровне 85-90 мм рт.ст. Ингибиторы ангиотензинпревращающего фермента (АПФ) также могут улучшить исход нормотензивного склеродермического почечного криза. Следует избегать чрезмерного снижения АД и гиповолемии, которые могут привести к снижению почечной перфузии и острому некрозу канальцев. Эффективность антагонистов рецепторов ангиотензина-Н в лечении острого почечного криза не доказана.
• При недостаточном гипотензивном эффекте монотерапии ингибиторами АПФ к лечению могут быть добавлены блокаторы кальциевых каналов (нифедипин).
Приблизительно у 20 — 50% больных, несмотря на лечение ингибиторами АПФ, развивается почечная недостаточность, требующая проведения гемодиализа.
Поражение сердца
Проявлениями первичного склеродермического поражения сердца (т.е. поражений, которые не являются следствием системной или лёгочной гипертензии) могут быть перикардит, аритмия, миокардит, фиброз миокарда.
• Лечение перикардита проводится при клинически манифестных формах и включает применение НПВП и ГК (15 — 30 мг/сут). При значительном выпоте проводят перикардиоцентез или перикардиотомию.
• Миокардит обычно наблюдается у больных с воспалительным поражением скелетных мышц; лечение ГК часто приводит к увеличению фракции выброса левого желудочка.
• Нарушение ритма обычно не требует лечения. При выраженных аритмиях (групповые и политопные экстрасистолы, желудочковая тахикардия и др.) препаратом выбора является амиодарон. Приём (в-адреноблокаторов может усилить проявления феномена Рейно.
• ССД и беременность. У большинства больных ССД в анамнезе имеется одна и более беременностей и родов.
Лимитированная форма и хроническое течение ССД не являются противопоказанием для беременности. Однако во время беременности может развиться органная патология, что требует регулярного обследования.
Противопоказания к беременности: диффузная форма ССД, выраженные нарушения функций внутренних органов (сердца, лёгких и почек). В случаях выявления ССД во время беременности необходим тщательный мониторинг функций почек и сердца.
Ведение больных ССД
Все больные ССД подлежат диспансерному наблюдению с целью оценки текущей активности болезни, своевременного выявления органной патологии и, при показаниях, коррекции терапии. Врачебный осмотр осуществляется каждые 3—6 мес в зависимости от течения болезни, наличия и выраженности висцеральных поражений. Одновременно с этим проводятся общие и биохимические анализы крови и мочи.
При повторных визитах к врачу необходимо проводить активный расспрос больного с целью оценки динамики феномена Рейно, усиления проявлений пищеводного рефлюкса, одышки, аритмии сердца и др. При осмотре больного следует обращать внимание на распространённость и выраженность уплотнения кожи, базальной крепитации лёгких, на повышение АД, наличие дигитальных язв и отёков.
Рекомендуются исследование функции внешнего дыхания и эхокардиография. У больных, принимающих варфарин, следует контролировать протромбиновый индекс и MHO, а при лечении циклофосфаном — исследовать общие анализы крови и мочи раз в 1—3 месяца.
Прогноз
Прогноз при ССД неблагоприятный и в значительной степени зависит от клинической формы и течения заболевания. По результатам мета-анализа 11 исследований выживаемости 2000 больных ССД 5-летняя выживаемость колеблется от 34 до 73% и в среднем составляет 68%. Риск смерти при ССД в 4,7 раза выше, чем в популяции.
Предикторами неблагоприятного прогноза являются:
❖ диффузная форма
❖ возраст начала болезни старше 45 лет
❖ мужской пол
❖ фиброз лёгких, лёгочная гипертензия, аритмия, поражение почек в первые 3 года болезни
❖ анемия, высокая СОЭ, протеинурия в начале болезни.

Самыми тяжелыми заболеваниями считаются быстро прогрессирующие – рак, СПИД, инсульт, инфаркт, но и есть другие опасные болезни. Такие патологии, как склеродермия, развиваются медленно и безостановочно, их сложно лечить. Они постепенно разрушают организм, вызывая необратимые изменения в человеческом теле.
Склеродермия – что это за болезнь?
- кожи;
- структур опорно-двигательного аппарата;
- почек;
- сердца;
- органов пищеварительного тракта;
- печени.
Для разработки действенной терапии и поиска новых медикаментов от данной патологии важно понимать механизмы ее развития. Еще с 40-х годов прошлого века изучается склеродермия, что это такое и как лечить болезнь. Причины или факторы, провоцирующие проблему, точно установить пока не удалось, но механизмы ее прогрессирования определены досконально.
Ключевая роль в патогенезе заболевания принадлежит гуморальному и клеточному иммунитету. Нарушения в их работе приводят к увеличению концентрации лимфоцитов СD4+ и В. Происходит реакция гиперчувствительности, и образуется огромное количество аутоантител и циркулирующих защитных комплексов разных типов. Фибробласты становятся гиперактивными и атакуют как соединительные ткани, так и сосуды организма.
Точные факторы, вызывающие изменения в функциях иммунитета, пока не известны. Полученные в ходе медицинских исследований знания помогают определить только механизмы, из-за которых возникает склеродермия, что это такое, и как лечить патологию. Существует несколько теорий происхождения описываемого заболевания и отдельные этиологические гипотезы. Склеродермия причины может иметь следующие:
- генетическая предрасположенность;
- цитомегаловирусная инфекция;
- стрептококковая ангина;
- осложнения гриппа;
- длительное воздействие химикатов;
- прием таких лекарств как цитостатики;
- стрессы;
- переохлаждения и обморожения;
- механические травмы тела;
- подверженность вибрации;
- гормональная перестройка;
- неправильная вакцинация;
- хирургические вмешательства, включая операции в ротовой полости (удаление зуба, миндалин).
Склеродермия – симптомы
Клиническая картина болезни объединяет комплекс разных признаков, которые зависят от вида патологии. Выделяют две основные формы склеродермии:
- Очаговая (локализованная) – заболевание поражает отдельные органы и почти не распространяется, его проще лечить.
- Системная (генерализованная) – процесс, затрагивающий любые структуры, содержащие коллаген.
Этот вариант патологии чаще диагностируется у детей, редко встречается после 35-40 лет. Локализованная склеродермия делится на 2 типа, оба можно не лечить:
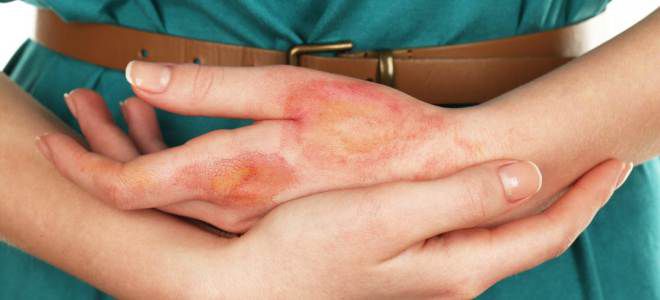
- Бляшечная или морфея. Рассматриваемая форма недуга проявляется как овальные утолщения на коже. Бляшки крупные и плотные, в центре белые, а по краям имеют пурпурную окраску. Визуально легко опознать, что это склеродермия, фото ниже наглядно отражает специфические симптомы. Заболевание иногда проходит самостоятельно, в течение 3-5 лет, на фоне нормализации функций иммунитета. В редких случаях на месте бляшек остаются пигментированные пятна.
![]()
- Линейная склеродермия. Представленная вариация болезни характерна для маленьких детей. На коже формируются ленточные участки с утолщенным эпидермисом, преимущественно на конечностях и лбу. Особенностью линейной формы считается одностороннее поражение тела.

Генерализованный тип патологии еще называется прогрессирующим склерозом тканей и сосудов. Это самая опасная склеродермия, признаки заболевания охватывают почти весь организм, их тяжело лечить. В соответствии с пораженными участками выделяют такие формы болезни:
- Пресклеродермия. Визуальных симптомов нет, присутствует исключительно синдром Рейно – сосудистые спазмы, сопровождающиеся ощущением холода в кончиках пальцев рук, их болью и онемением.
- Лимитированная склеродермия. Это преимущественное поражение кожных покровов. При таком виде патологии внутренние органы подвергаются изменениям очень медленно и спустя десятки лет.
- Диффузная склеродермия. Стремительно прогрессирующая форма. В течение первого года с начала заболевания параллельно повреждаются кровеносные сосуды, кожа, опорно-двигательный аппарат и внутренние органы. Лечить затруднительно.
- Перекрестная склеродермия. Сочетание предыдущего типа болезни с полимиозитом, васкулитами, ревматизмом, дерматомиозитом и другими системными патологиями.
- Склеродермия без склеродермы. Возникают только внутренние и сосудистые симптомы, кожных проявлений нет.
Классические признаки патологии:
- синдром Рейно;
- артралгии;
- теносиновиты;
- деформации ногтевых фаланг;
- миопатии;
- полимиозиты;
- изжога;
- рвоты;
- язвы и стриктуры пищевода;
- метеоризм;
- диарея или запоры;
- рефлюксный эзофагит;
- дисфагия;
- кишечная непроходимость;
- кашель;
- пневмофиброз;
- экспираторная одышка;
- перикардит;
- аритмия;
- тромбоцитопения;
- эндокардит;
- сердечная недостаточность;
- полиневропатии;
- аутоиммунный тиреоидит;
- билиарный цирроз печни;
- синдром Шегрена;
- латентные нефропатии;
- кожные симптомы (представлены на фото ниже).



- Начальная – суставные и вазоспастические симптомы. На данной стадии терапия считается максимально эффективной.
- Генерализованная – распространение негативных изменений и воспалений на внутренние органы, опорно-двигательный аппарат и кожу. Лечение менее действенно.
- Терминальная – тяжелые и необратимые поражения. Худшая степень в плане терапии и прогнозов.
Второй вариант предполагает уточненное описание симптомов, которые провоцирует склеродермия, признаки могут быть выражены:
- Минимально – иногда возникает только синдром Рейно, но и его удается купировать благодаря лечению.
- Умеренно – клиническая картина терпима, облегчается с помощью правильно подобранной терапии.
- Максимально – симптоматика явная и яркая, некоторые признаки невозможно устранить с помощью лечения.
Склеродермия – диагностика
Ассоциация ревматологов разработала специальные критерии для подтверждения описываемого заболевания:
- Большой – уплотнение кожи на лице, туловище и кистях рук.
- Малые – дигитальные рубчики, склеродактилия, пневмофиброз двустороннего характера.
Если присутствуют минимум 2 симптома из последних критериев или единственный большой, диагноз считается подтвержденным. Общеклинические лабораторные анализы при склеродермии предоставляют слишком мало информации. Изменения в моче и крови неспецифичны, аналогичные явления (лейкоцитоз, умеренное увеличение СОЭ, протеинурия) свойственны множеству других патологий. Они не помогают ни установить диагноз, ни понять, почему началась склеродермия, что это такое и как лечить болезнь.
Целесообразно выполнить иммунологическое обследование. В крови присутствуют особые маркеры – антицентромерные аутоантитела и к Scl-70. Для инструментальной и аппаратной диагностики осуществляются такие мероприятия:
- капилляроскопия ногтевого ложа;
- рентгенография легких и костей;
- компьютерная томография внутренних органов;
- электрокардиография;
- биопсия почек, кожи, перикарда, легких, мышц;
- электромиография;
- УЗИ органов пищеварительной системы;
- эхоЭКГ.
Склеродермия – лечение

Пока не существует методов, обеспечивающих полное избавление от описываемого недуга. Можно только замедлить его прогрессирование и смягчить негативные проявления, которые вызывает системная склеродермия, лечение преимущественно симптоматическое. Его эффективность зависит от стадии, формы и тяжести заболевания, готовности человека менять свой образ жизни.
Основная терапия патологии осуществляется ревматологом. В соответствии с органами, подвергшимися изменениям, могут быть привлечены и другие специалисты, знающие, чем характерна склеродермия, что это такое, и как эффективно лечить заболевание:
- дерматологи;
- кардиологи;
- нефрологи;
- гастроэнтерологи;
- пульмонологи;
- эндокринологи;
- психо- и физиотерапевты.
Совместно врачи разрабатывают комплексную индивидуальную схему, включающую медикаментозное лечение и общие меры.
Системная склеродермия – клинические рекомендации:
- Отказ от курения и потребления кофеина.
- Поддержание физической активности.
- Контроль температуры тела (избегание холода).
- Бережный уход за кожей.
Из-за разнообразия симптомов системные лекарства подбираются из нескольких фармакологических групп:
- вазодилататоры (Нифедипин, Дилтиазем);
- антикоагулянты (Варфарин, Гепарин);
- ингибиторы фосфодиэстаразы (Силденафил);
- простаноиды (Илопрост);
- антиагреганты (Пентоксифиллин, Аспирин);
- блокаторы эндотелиновых рецепторов (Бозентан);
- противовоспалительные средства (Нимесулид, Диклофенак);
- антибиотики (Ципрофлоксацин, Сумамед);
- глюкокортикоиды (Преднизолон, Метилпреднизолон);
- иммуносупрессоры (Циклоспорин, Азатиоприн) и другие.
Дополнительные медикаменты (сердечные, почечные, легочные, пищеварительные) назначаются в зависимости от пораженных органов. Для купирования дерматологических признаков используются местные препараты. Мазь при склеродермии выбирается с кортикостероидными составляющими:
- Синафлан;
- Гидрокортизон;
- Элоком-С;
- Акридерм СК;
- Бетадерм и аналоги.
Немедикаментозные способы лечения помогают купировать симптомы патологии. Определенные формы болезни, например, линейная и бляшечная склеродермия, существенно облегчаются благодаря физиотерапии. Эффективные методы воздействия:
- ультрафонофорез;
- вакуум-декомпрессия;
- магнитная терапия;
- радоновые, азотные, сероводородные ванны;
- электрофорез
- дециметроволновая терапия;
- аппликации озокерита;
- массаж;
- лазерная терапия;
- накладывание грязей;
- гипербарическая оксигенация;
- аэрокриотерапия и другие.
Альтернативная медицина не одобряется ревматологами, ее использование допускается крайне редко. Местные средства еще могут помочь, если диагностирована ограниченная склеродермия, при системной форме болезни они неэффективны. Из наружных народных препаратов часто используется мазь на жировой основе. Она снимает раздражение и смягчает огрубевшую кожу, увлажняет ее.
Рецепт мази от склеродермии
- трава полыни – 100 г;
- смалец – 0,5 кг.
- Растопить свиной жир на паровой бане.
- Смешать его с хорошо измельченной полынью.
- Выдержать состав в духовке 6 часов при температуре до 150 градусов.
- Процедить средство, перелить в чистую банку.
- Остудить мазь в холодильнике.
- Наносить лекарство на пораженные зоны трижды в сутки.
- Продолжать лечение 3 месяца.
Специальный рацион в составе комплексной терапии патологии не разрабатывается. Питание при склеродермии должно быть частым и дробным, здоровым, полноценным и сбалансированным. Некоторые продукты в меню нужно просто ограничить или исключить:
- жирные блюда;
- копчености;
- жареная еда;
- консервы;
- острые специи;
- алкоголь.
Прогноз при склеродермии
Из-за отсутствия знаний о причинах развития рассмотренной болезни, лечить ее приходится на протяжении всей жизни. Заболевание склеродермия имеет условно неблагоприятный прогноз. Это означает, что патология будет постоянно прогрессировать, а состояние человека – ухудшаться. Итогом станет утрата работоспособности или инвалидизация. Пятилетняя выживаемость зависит от возраста больного, тяжести и формы недуга, в разных случаях она составляет 30-70%.
Читайте также:



