Манту при ювенильном артрите
Моноартикулярное поражение у детей — это частая патология суставов в практике ревматолога и детского ортопеда, требующая проведения широкого круга дифференциальной диагностики. В него входят ювенильный идиопатический артрит, реактивные артриты, опухолевый
Моноартикулярное поражение у детей — это частая патология суставов в практике ревматолога и детского ортопеда, требующая проведения широкого круга дифференциальной диагностики. В него входят ювенильный идиопатический артрит, реактивные артриты, опухолевый процесс, артриты в структуре системных заболеваний соединительной ткани, артриты, ассоциированные с инфекцией. Любой артрит, особенно не поддающийся стандартной противовоспалительной и антибактериальной терапии, имеющий хроническое течение с выраженным болевым компонентом или клиническую картину с рентгенологическими признаками эрозивно-деструктивного процесса, должен быть подвергнут сомнению о возможной специфической этиологии процесса.
Современный спектр обследования с использованием ультразвуковой, магнитно-резонансной, компьютерной томографии, прямой визуализации полости сустава с помощью эндовидеохирургии и проведение прицельной биопсии повышает вероятность правильной постановки диагноза. Однако относительная редкость суставного туберкулезного поражения, полиморфизм клинических проявлений и довольно низкая освещенность фтизиоостеологии создает предпосылки для более поздней диагностики и неадекватной терапии. В настоящее время проблема костно-суставного туберкулеза у детей весьма актуальна в медицинской практике и особенно в артрологии.
Согласно статистике на 2009 год, заболеваемость туберкулезом в России составила 82 случая на 100 тыс. населения, при этом заболеваемость детского населения составляет около 16 случаев на 100 000 детей. Число впервые инфицированных за последние 10 лет увеличилось более чем в два раза, и ежегодно это 1,5–2% всего детского населения страны. А инфицированность детей, проживающих совместно с больными, в 10 раз выше, чем детей из здорового окружения. Охват детей специфической вакцинацией в стране составляет почти 95%, а туберкулинодиагностикой 85%. Случаи же осложнения вакцинации с развитием БЦЖ-остита у детей на 2005 год составили 5% [1, 2]. По данным зарубежных авторов частота внелегочных форм туберкулеза у детей составляет 5%, на первом месте среди костной формы туберкулеза стоит поражение позвоночника, далее следуют суставы нижних конечностей. Суставное поражение возможно в двух вариантах:
- при непосредственном проникновении палочек Коха в сустав, тогда этот артрит трактуется как инфекционный;
- либо в варианте реактивного (асептического) артрита при активном экстраартикулярном туберкулезном очаге (болезнь Понсе).
При этом случаи первичного суставного поражения довольно редки [3]. Учеными выявлена генетическая предрасположенность к развитию туберкулезного лимфаденита — это дефицит интерлейкин-12/интерферон-гамма-системы [4]. Специфический туберкулезный процесс способен развиваться в костях, имеющих хорошее кровоснабжение, богатых губчатым веществом: тела позвонков и метафизы, эпифизы длинных трубчатых костей, за счет богатой микроциркуляции, замедленного кровотока и интимного расположения сосудов и ткани. Старт туберкулезного поражения происходит с формированием гранулем в синовиальной оболочке или собственно кости, типичным является начальное поражение метафиза в области ростковой зоны, рентгенологически это выглядит как локальная деструкция с участком деминерализации. Хрящевая ткань резистентна к туберкулезному поражению, однако хроническое воспаление, поражение подлежащей костной ткани с нарушением питания и пенетрация очага деструкции приводят к повреждению хрящевой оболочки. Суставной хрящ длительное время является барьером для распространения костного туберкулезного очага. [5]. Поражение собственно костной ткани происходит в три этапа: преартритическая фаза сопровождается формированием и развитием остита, артритическая — клинико-лабораторной и рентгенологической картиной специфического поражения и третья фаза — разрешением или формированием анатомо-функциональных изменений.
В НИДОИ им. Г. И. Турнера г. Санкт-Петербург с 2000 по 2010 год было выявлено семь случаев костно-суставной формы туберкулезного поражения у детей. Все случаи были верифицированы на профильном ревматологическом отделении института, где больные проходили обследование по поводу хронического моноартрита. У пятерых детей заболевание протекало с поражением костно-хрящевой части сустава, у двоих с мягкотканным поражением в виде гигромы или бурсита. Маской туберкулезного поражения в первом случае была картина хронического ювенильного артрита, олигоартритического варианта с экссудативно-пролиферативным компонентом, с формированием стойкой болевой контрактуры и параклинической активностью. На амбулаторном этапе эти дети получали монотерапию нестероидными противовоспалительными средствами (НПВС), один ребенок получал сульфасалазин. Мягкотканное поражение у одного ребенка клинически соответствовало гигроме подколенной области, у другого — инфрапателлярному бурситу и сопровождалось слабой воспалительной активностью.
Диагноз туберкулезного поражения костной ткани был заподозрен по результатам рентгенологического обследования, в том числе компьютерной томографии на основании специфической картины поражения с формированием очагов деструкции, периостальной реакцией с последующим подтверждением бактериологическими и гистологическими данными. Диагноз мягкотканного поражения был заподозрен во время хирургической резекции гигром на основании творожистого отделяемого из очага и с последующей гистологической визуализацией картины туберкулезной патологии.
В другом случае выявлено туберкулезное поражение коленного сустава у ребенка старшего дошкольного возраста, проживающего в эндемичной зоне по туберкулезной патологии. Дебют заболевания в 5?летнем возрасте с появления клиники реактивного артрита правого коленного сустава, без явного провоцирующего фактора, сопровождающийся активностью II степени (СОЭ 30 мм/ч). Обследован в педиатрическом отделении по месту жительства, текущий гонит был расценен в структуре ювенильного хронического артрита, был назначен сульфасалазин из расчета 30 мг/кг/день, несмотря на имеющиеся рентгенологические находки. При обследовании в НИДОИ им. Г. И. Турнера через четыре месяца от дебюта заболевания, выявлена специфическая рентгенологическая картина поражения. Клинически суставной синдром представлен дефигурацией правого коленного сустава за счет экссудативно-пролиферативного компонента, с формированием комбинированной контрактуры и умеренной мышечной гипотрофией. Лабораторно — умеренная диспротеинемия за счет альфа2?фракции, умеренный тромбоцитоз, ускорение СОЭ до 30 мм/ч.
Данных ультразвуковой картины гигромы подколенной области нет, по реовазографии определялось усиление кровотока в подколенной области; во втором случае описывался инфрапателлярный бурсит с образованием овальной формы, с четкими контурами, изоэхогенным содержимым и без патологической васкуляризации. Течение гигромы подколенной области сопровождалось лабораторной параклинической активностью I cтепени (СОЭ 18 мм/ч), при хроническом инфрапателлярном бурсите параклиническая активность отсутствовала. При хирургической резекции гигромы в нетипичном месте подколенной области обнаружен участок инфильтрированной ткани, размерами 3 × 3,5 см с жидкостным отделяемым и мелкозернистыми вкраплениями. При ревизии инфрапателлярной области обнаружено патологическое образование, покрытое капсулой с творожистым содержимым молочно-серого цвета. Гистологически в первом случае был подтвержден туберкулезный очаг казеозного некроза лимфатического узла, во втором были описаны морфологические изменения (очаги казеозного некроза, окруженные валом из эпителиодных клеток, лимфоцитов, плазматических клеток, местами с наличием различного количества гигантских многоядерных клеток Лангханса), наблюдающиеся при БЦЖите.
Таким образом, за 10?летний период работы отделения было выявлено семь случаев костно-суставной формы туберкулеза у детей, из них пять случаев с поражением кости и два мягкотканного компонента сустава. Все дети были переведены в специализированный стационар, где диагноз туберкулеза был подтвержден гистологическим и бактериологическим методами.
В современных условиях накапливается все больше данных, свидетельствующих о возможности течения туберкулезного процесса под маской хронического артрита. Описываемые случаи туберкулезного поражения у детей подтверждают необходимость настороженности и четкого понимания патологического воспалительного процесса в суставе. Отрицательный туберкулезный анамнез, нормергические пробы Манту с 2ТЕ, отсутствие костно-деструктивного процесса и даже лабораторная воспалительная активность не исключают течения туберкулезного процесса, в том числе с поражением мягкотканного компонента. Педиатр-ревматолог, равно как и детский ортопед, должен постоянно сохранять высокий индекс настороженности в отношении туберкулезной патологии.
Литература
- Инфекционная заболеваемость в Российской Федерации за январь-сентябрь 2009 года. Федеральная служба по надзору в сфере зашиты прав потребителя и благополучия человека.
- Аксенова В. Стабильно тяжелая… Медицинская газета № 21 от 23 марта 2007 г.
- Rajakumar D., Rosenberg A. M. Mycobacterium tuberculosis monoarthritis in a child // Pediatric Rheumatology. 2008, 6: 15.
- Francis Serour et al. Analysis of the interleukin-12/interferon-g pathway in children with non-tuberculous mycobacterial cervical lymphadenitis // European Journal of Pediatrics. Vol. 166, № 8, August 2007.
- Tuli S. M. Tuberculosis of the Skeletal System: Bones, Joints, Spine 2004.
М. Ф. Дубко*, кандидат медицинских наук, доцент
Г. А. Новик*, доктор медицинских наук, профессор
Н. А. Поздеева**, кандидат медицинских наук
А. Н. Кожевников*
В. В. Селизов**
*СПГПМА, **НИИ детской ортопедии и травматологии им. Г. И. Турнера, Санкт-Петербург
- Симптоматика
- Что представляет собой заболевание?
- Разновидности заболевания
- Как диагностировать заболевание?
- Терапия заболевания
- Что можно и что нельзя при ювенильном артрите
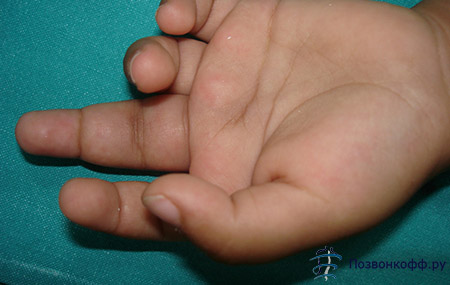
Ювенильный ревматоидный артрит – разновидность артрита, которая встречается у детей младше 16 лет. Характерные симптомы данной болезни – ограничение движения и воспаление в суставах, которое длится более 6 недель. У заболевания есть и другие названия. Её называют болезнью Стилла, ювенильным хроническим артритом и детским хроническим артритом. Рассмотрим симптомы, особенности и лечение болезни.
Симптоматика
Типичные симптомы ювенильного ревматоидного артрита у детей следующие: сустав начинает болеть, область вокруг него припухает, движения становятся скованными. Данные симптомы, как правило, усиливаются после короткого сна в дневное время и по утрам. Надо отметить, что мало кто из заболевших детей жалуется на боль, таких единицы даже среди самых маленьких. В этом заключается трудность, ведь пока не станет известно о проблеме, лечение начать невозможно. Помимо боли ювенильный ревматоидный артрит имеет и другие симптомы. Нередко он сопровождается лихорадкой и потерей веса, так как у некоторых из заболевших детей снижается аппетит. Более редкие симптомы этого заболевания: сыпь на ногах и руках, а также увеличение лимфоузлов.
Зачастую ювенильный ревматоидный артрит замедляет рост детей. Иногда это сопровождается разной скоростью развития пораженных суставов, что приводит к тому, что длина рук и ног у детей может отличаться.
Что представляет собой заболевание?
Ювенильный ревматоидный артрит является аутоиммунным заболеванием. Он заключается в том, что иммунитет организма по невыясненным до сих пор причинам воспринимает собственные ткани как чужеродные и старается их уничтожить. В чем причина такого поведения иммунитета, неизвестно. Также неизвестно, какое лечение будет стопроцентно эффективным при таком диагнозе. Исследователи высказывают несколько гипотез того, почему может появиться юношеский артрит. Согласно одной из них, развитие болезни провоцируют прививки против краснухи, паротита и кори. После вакцинации детей ювенильный ревматоидный артрит у девочек появляется чаще, чем у мальчиков. Однако попадание в организм инфекционного агента не единственная причина, провоцирующая ревматоидный артрит среди детей. Другими факторами, после которых могут появиться симптомы данного заболевания, являются травмы суставов, перегревания на солнце, а также переохлаждения.
Ювенильный ревматоидный артрит характеризуется негнойным воспалением суставных синовиальных оболочек. При таком воспалении отмечается повышенная выработка суставной жидкости, которая накапливается в полости пораженного сустава. Это приводит к утолщению синовиальной оболочки, она начинает прилегать к хрящу сустава, а затем спаивается с ним. Из-за такой спайки начинается эрозия хряща, из-за чего хрящ разрушается через какое-то время. Надо отметить, что у разных детей этот процесс протекает с разной скоростью.
Разновидности заболевания
Классификация может проводиться по разным признакам. Вот, например, классификация по количеству повреждённых суставов. Когда ревматоидный артрит у детей локализован только в одном суставе, речь идёт о моноартрите. Если ювенильный артрит локализовался в нескольких суставах (меньше 4), то говорят про пауциартикулярный артрит, называемый иначе олигоартритом. Когда поражено больше, чем 4 сустава, ставится диагноз генерализованный ювенильный артрит, также называемый полиартритом. Если же симптомы поражения распространяются не только на суставы, но и на другие ткани и органы, то это ювенильный системный ревматоидный артрит.
У каждого из этих подвидов есть своя классификация. Так, олигоартрит разделяют на два типа. При первом типе олигоартрита, как правило, повреждаются коленные, голеностопные и локтевые суставы. Такой артрит начинается в младшем возрасте. Примерно 80 % заболевших – девочки. Для такой разновидности болезни характерен хронический иридоциклит. При таком олигоартрите отсутствует ревматоидный фактор. У 10 % заболевших детей в течение всей жизни сохраняются проблемы со зрением, у 20 % – с суставами.
Второй тип олигоартрита встречается главным образом у мальчиков. Первые симптомы появляются позже, чем у олигоартрита первого типа. В большинстве случаев ювенильный артрит локализуется в крупных суставах, например, в тазобедренных. Нередко параллельно с таким олигоартритом развивается и сакроилеит, то есть воспаляется крестцово-подвздошный сустав. Примерно у 10–20 % детей к этому добавляется острый иридоциклит. Анализы крови показывают, что ревматоидный фактор отсутствует. Зачастую у перенесших такой артрит ревматоидный детей наблюдается сохранение спондилоартропатии, заболевания мест соединения костей и сухожилий, затрагивающее суставы.
Классификация полиартрита несколько иная. Ювенильный ревматоидный полиартрит разделяют на два вида: отрицательный и положительный. В основу деления положен ревматоидный фактор. Обеими разновидностями чаще страдают девочки. Отрицательный ревматоидный полиартрит может развиться у детей любого возраста в любых суставах. В некоторых случаях такой ювенильный артрит протекает с иридоциклитом, когда воспаляется сосудистая оболочка переднего отдела глаза. Тяжёлый артрит развивается в 10–45 % случаев.
Полиартрит, при котором ревматоидный фактор положительный, как правило, проявляется у детей старшего возраста. Его пагубному влиянию могут подвергаться любые суставы. Иногда его сопровождает сакроилеит. Примерно половина детей, у которых был обнаружен положительный ювенильный полиартрит, впоследствии страдает тяжёлым артритом.
Из всех детей с системным ревматоидным артритом 60 % приходится на мальчиков. Данная разновидность болезни может проявляться у детей любого возраста и поражать любые суставы. Ревматоидный фактор при таком диагнозе отсутствует. У четверти перенесших такой ювенильный артрит детей тяжёлая форма артрита сохраняется на всю жизнь.
Еще одна классификация заболевания по характеру протекания. Ювенильный артрит, имеющий ревматоидный тип, может быть:
- острым;
- подострым;
- хроническим;
- хроническим с обострениями.
Для всех этих разновидностей заболевания лечение будет отличаться.
Как диагностировать заболевание?
Чтобы правильно поставить диагноз и начать лечение, подтвердить или опровергнуть ревматоидный артрит у детей, нужно проконсультироваться с педиатром, ревматологом и травматологом-ортопедом. Важно также провести биохимический и общий анализы крови. Помимо этого желательно исследовать поражённый сустав ультразвуком и при помощи рентгенографии. Другими процедурами, которые проводят, прежде чем начать лечение, являются компьютерная томография органов в грудной полости, забрюшинном пространстве, пункция костного мозга и эхокардиография.
Терапия заболевания
Лечение ювенильного артрита ревматоидного типа должно быть направлено на устранение воспаления и суставных проявлений. Важно также восстановить нормальную работу больных суставов и предотвратить их дальнейшее разрушение.
Лечение проводится с помощью применения лекарственных препаратов. Чтобы устранить воспалительный процесс применяют нестероидные противовоспалительные препараты либо глюкокортикостероидные.
Нередко лечение включает в себя применение иммуносупрессоров, иначе называемых иммунодепрессантами, которые подавляют иммунную систему организма. Лечение иммунодепрессантами отличается продолжительностью. Препарат нужно принимать постоянно в течение долгого времени. Если вдруг прекратить приём лекарств, ревматоидный артрит может обостриться. Если сустав серьёзно деформирован, то лечение проводят хирургическим путём.
При ювенильном артрите ревматоидного типа хорошо показывает себя физиотерапевтическое лечение. С его помощью удаётся снять воспаление и предотвратить деформирование суставов. Наиболее часто лечение проводится с помощью электрофореза, ультрафиолетового облучения, ультразвука, магнитотерапии. Популярно также грязелечение.
Что можно и что нельзя при ювенильном артрите
Ювенильный артрит накладывает отпечаток на всю жизнь больных детей. Так им запрещено делать профилактические прививки. Исключение – манту. Дело в том, что манту представляет собой убитые микробактерии туберкулеза, которые не представляют опасности при ревматоидном артрите. Противопоказаны все препараты, которые стимулируют иммунитет. Они могу привести к обострению болезни и ускорению её течения.
Какой-то особенной профилактики ревматоидного артрита среди детей на сегодняшний день не разработано, поскольку причины болезни неизвестны. Однако, есть общие принципы, которых следует придерживаться, чтобы уменьшить риск. Важно защищать и вовремя начинать лечение детей от инфекционных заболеваний, не допускать переохлаждений и перегреваний на солнце.

Ни в коем случае не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом!
Причины ревматоидного артрита

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
В настоящее время точная причина ревматоидного артрита не выяснена. В основе процесса лежит иммунологический сбой, в результате которого вырабатываются антитела к собственным суставным клеткам в организме – они воспринимаются как чужеродные и разрушаются. Иммунный ответ имеет сложный механизм. Вначале процесс локализуется лишь в синовиальной оболочке, которая выстилает полость суставов: развивается воспалительный процесс, нарушается микроциркуляция. А затем образующиеся антитела вызывают повреждение всех тканей и структур сустава.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Провоцирующими факторами для развития заболевания могут быть:
- Факторы внешней среды:
- любые возбудители инфекций: бактерии (стрептококки, стафилококки), вирусы (герпеса, краснухи, гриппа, ОРЗ), микоплазма и другие микроорганизмы;
- травматическое повреждение сустава;
- переохлаждение организма;
- чрезмерная инсоляция (длительное пребывание на солнце);
- резкая перемена климата;
- вакцинация.
- Факторы внутренней среды:
- изменение гормонального баланса при половом созревании;
- нарушение метаболических (обменных) процессов с образованием свободных радикалов, разрушающих клеточные мембраны.
- Наследственная предрасположенность: часто ЮРА развивается у детей, в семьях которых имеется данное заболевание у взрослых.
Причины возникновения ювенильного артрита у детей
Чтобы, во-первых, определить, а во-вторых, назначить правильное лечение, важно знать о том, откуда мог появиться детский артрит. Диагностировать его иногда бывает очень сложно, ведь проявиться он может после болезни, которой ребенок мог страдать достаточно давно. Дабы уберечь детское здоровье от ювенильного артрита, нужно постараться избежать всех возможных причин, по которым он может появиться, а это:
- инфекционные заражения;
- ослабление иммунной системы;
- нарушенный обмен веществ;
- травмы и ушибы;
- генетическая предрасположенность;
- переохлаждение.
Классификация болезни
Наиболее часто встречающимися формами детского артрита считаются:
- ревматоидный;
- ювенильный;
- реактивный;
- инфекционный.
Первая разновидность заболевания считается своеобразным проявлением ревматизма у детей. Этот вид артрита образуется под действием стрептококковой инфекции вследствие перенесенной ангины или фарингита. Кроме того, именно эта разновидность недуга поражает суставы симметрично. Сопровождается заболевание острыми болями и выраженным ограничением движений.
Ювенильный, или идиопатический, артрит — это хронический артрит у детей. Он протекает как местно, затрагивая только один сустав, так и системно, поражая внутренние органы ребенка. Чаще всего возникает у подростков 16 лет и активно прогрессирует в течение жизни. Этиология возникновения этой разновидности заболевания пока не выявлена. Сопровождается ювенильный артрит сыпью, увеличением печени или селезенки.
Реактивные артриты у детей развиваются на фоне перенесения ребенком внесуставной инфекции. К этой разновидности заболевания можно отнести постэнтероколитические и урогенитальные артриты. Обнаружение болезни в основном происходит рано, до исполнения ребенку 5 лет. Патология может сопровождаться поражением глаз и сердца, а также снижением гемоглобина.
Инфекционный артрит возникает на фоне грибковых, вирусных или бактериальных инфекций, которые проникли в полость сустава с током крови и лимфы или вследствие микротравмы.
Отличия Диаскинтеста и Манту
Оба приведенных метода используются для диагностики туберкулеза. Они позволяют понять, есть ли в крови бактерии-возбудители, что можно и нужно сделать для лечения пациента.
В отличие от других лабораторных исследований (рентгенография, КТ) они не приводят к облучению организма, а потому считаются безопасными для взрослых и детей. Вероятность заразиться опасным недугом после сделанной прививки полностью исключена.
Можно ли мочить Диаскинтест? Как при Манту, место, где была игла, не рекомендуется подвергать воздействию влаги. Почему? Это может смазать результаты проведенного теста.
Отличие методик заключается в том, что Манту демонстрирует, встречался ли организм с вредоносной палочкой Коха ранее. Она может показать, что человек уже страдал этим заболеванием или был привит БЦЖ: в крови остались следы.
Диаскинтест реагирует только на активные бактерии, способные вызвать туберкулез в будущем. Он не реагирует на последствия БЦЖ или среду, не вызывающую опасный недуг. Это позволяет использовать такой метод для дифференциальной диагностики, если проведенная ранее Манту дала положительный результат и нужно понять, чем он вызван.
Когда ребенку ставится диагноз ювенильный ревматоидный артрит, родители как правило воспринимают это очень 
тяжело, как трагедию в семье и приговор на всю жизнь. Хотя это совсем не так. В большинстве подобных случаев, именно от больного ребенка и его родителей зависит, будет ли он навсегда прикован к коляске или будет вести вполне нормальную жизнь, бегать с другими детьми и играть. Развитие этого заболевания можно замедлить при желании и уж тем более, это вовсе не приговор для вашего ребенка и вас.
Кто страдает этим заболеванием и как оно проявляется
Это типично детская болезнь и страдают ей исключительно дети возрастом до 16 лет. Самый пик болезни приходится на переходный подростковый возраст. Однако это не значит, что малыши вовсе не подвержены этому заболеванию. Ювенильный ревматоидный артрит (Ю.Р.А.) может посетить ребенка уже на первом году жизни.
Причем у этой болезни есть такая особенность: чем младше заболевший, тем тяжелее протекает заболевание. Именно у маленьких детей развивается системный Ю.Р.А. – самый тяжелый и трудно поддающийся лечению из всех видов ревматоидного артрита.
Страдают чаще всего суставы: тазобедренные, локтевые, коленные, а также шейный отдел. Причем воспалению подвержены даже маленькие суставчики в кистях.
При заболевании ювенильным ревматоидным артритом воспаляются синовиальные оболочки, утолщаются связки и внутри сустава накапливается жидкость. Иногда случается эрозия хряща и расширение полости сустава.
Если ребенок продолжительное время болеет артритом одной конечности, то со временем она удлиняется. Объясняется это тем, что в суставах пораженных болезнью, происходит более быстрый обмен веществ. При этом в костной ткани раздражаются зоны роста и из нее вымывается столь нужный костям кальций.
Из-за того, что это происходит, кость растет быстрее и одновременно развивается остеопороз. Результат таков: кость становится длинной, но хрупкой и не качественной.
Причины заболевания и симптомы
Того, что служит причиной заболевания, врачи к сожалению до сих пор все еще не знают. Ю.Р.А. – это аутоиммунное заболевание: просто по каким то неизвестным причинам происходит сбой в системе иммунитета (советы по укреплению иммунитета). Защитные силы организма начинают неадекватно реагировать на некоторые сигналы из вне.
Но это еще не все! При этом вырабатываются особые вещества, так называемые провоспалительные цитокины, отвечающие за развитие воспалительного процесса.
В норме, они появляются когда в организме присутствует инфекция. Однако в данном случае воспаление возникает без видимой причины. В результате вместо чужих клеток иммунитет начинает уничтожать свои родные.
Почему это происходит, пока не выяснено. Есть много теорий, но не более того. По одной из теорий предполагается, что некоторые части инфекционных клеток сходны с участками ДНК клеток организма. Поэтому иммунитет путает их и начинает принимать их за врагов и бороться с ними.
Не последнюю роль играет и генетика. Врачам также известны некоторые факторы, способные спровоцировать развитие ювенильного артрита.
Это прежде всего:
- инфекционные заболевания
- различные травмы
- перегрев на солнце
- переохлаждение
- стрессы
Болезни также подвержены дети, страдающие дисплазией тазобедренных суставов и гипермобильным синдромом.
Симптомы болезни следующие:
- у ребенка опухают и воспаляются суставы
- появляется боль
- покраснение
- отечность
- скованность в движениях
- иногда болезнь проходит совместно с лихорадкой
- отсутствует аппетит
- наблюдается потеря веса
- бывает что на ногах и руках может появляться сыпь
- увеличиваться лимфоузлы
Скованность в движениях и болевые ощущения обычно усиливаются утром после сна или после долгого сидения. Стоит ребенку побегать, попрыгать и поиграть и неприятные ощущения сразу притупляются.
Лечение ювенильного ревматоидного артрита
Любое лечение начинается с диагностирования заболевания. К сожалению Ю.Р.А. очень сложно диагностировать. Проблема в том, что иногда болезнь очень долго формируется. Проявляются не все характерные симптомы и признаки. Бывает и такое, что диагноз врачи ставят только через несколько лет наблюдений.
Для того, чтобы поставить правильный диагноз, нужна консультация педиатра, травматолога-ортопеда и врача ревматолога. Обязательно нужны анализы крови – биохимический и общий.
Также как правило делают рентген пораженных суставов и УЗИ, проводят компьютерную томографию, исследуют внутренние органы.
Раньше было принято считать, что прежде чем назначать терапию, нужно понаблюдать больного не менее 3 месяцев – 
вдруг это не ювенильный артрит, а другая его форма (реактивный артрит).
Сейчас же специалисты пришли к абсолютно противоположному выводу. Именно эти первые 3 месяца играют ключевую роль в лечении и их нужно использовать для активного лечения. Именно в это время появляется так называемое окно возможностей, когда у некоторых пациентов случается выздоровление.
У всех больных заболевание протекает абсолютно по разному. Кто то может лечиться упорно и долго, а у кого то наступает внезапная ремиссия и болезнь не напоминает о себе годами.
Детям болеющим ювенильным ревматоидным артритом, профилактические прививки строго противопоказаны. Им также противопоказаны препараты способные стимулировать иммунитет. А вот проба Манту, несмотря на тот факт, что туберкулин – это убитые культуры микробактерий туберкулеза (здесь о лечении туберкулеза народными средствами), никакой опасности для болеющих артритом не несет.
Передовой задачей при лечении этого заболевания является снятие воспаления, удаления скованности и болей и восстановление нормальной и адекватной работы пораженных болезнью суставов.
Для того, чтобы снять воспаление, врачами назначаются глюкокортикоиды или нестероидные противовоспалительные средства. Также используются препараты, способствующие росту клеток сустава. Благодаря им здоровая ткань появляется быстрее, чем разрушается пораженная.
Достаточно часто для лечения ювенильного артрита назначают иммуносупрессоры. Это такие препараты способные подавлять иммунную систему человека. Принимают эти лекарства долго и не допуская перерывов. Если прекратить их прием, то можно легко вызвать обострение заболевания.
Отличный результат при лечении ревматоидного артрита дает такая простая вещь, как - физиотерапия. Она снимает воспаление и предотвращает деформацию суставов.
- ультразвук
- электрофорез
- ультрафиолетовое облучение
- грязелечение
- магнитотерапию
Профилактика ювенильного ревматоидного артрита у детей заключается в снижении рисков заболевания. То есть, нужно стараться избегать переохлаждения, перегрева на открытом солнце, стараться беречься от инфекций.
Читайте также:


